Абдоминальная область что это
Абдоминальная онкология – что это?
Причины возникновения онкологии
Обычно, среди всех больных раком можно отметить некоторые схожие черты, которые могли бы привести к данному заболеванию. В частности, в группе риска находятся следующие:
Чем занимается абдоминальная хирургия?
Хирургическое отделение абдоминальной онкологии производит следующее:
Симптомы абдоминальной онкологии
Зачастую в течение длительного времени симптомы при раке брюшной полости отсутствуют, поэтому нередко его диагностируют на поздних стадиях. Проявления патологии неспецифичны, их можно легко принять за признаки других заболеваний:
Если канцероматоз брюшины возник в результате метастазирования злокачественной опухоли из другого органа, сильно ухудшается прогноз. Противоопухолевая терапия начинает работать хуже, потому что многие препараты плохо проникают через брюшину.
Методы лечение абдоминальной онкологии
Целью хирургического лечения онкологических заболеваний является выполнение максимально радикального объема оперативного вмешательства при сохранении максимально комфортного качества жизни пациента после операции.
Лапароскопические операции предполагают значительно меньший травматизм, чем обычные открытые хирургические вмешательства, и позволяют больному быстрее восстановиться. Наряду с лапароскопичскими операциями, проводимыми через 3 прокола практикуются операции через единственный прокол в области пупка – так называемая методика SILS.
Как и любой вид оперативного вмешательства, абдоминальная хирургия обнаруживает ряд побочных воздействий. Операции проводятся на жизненно важных органах, которые выполняют важную функцию в теле. После операции могут сформироваться неприятные последствия:
Спрогнозировать заранее возможные осложнения невозможно. Симптомы проявляются после операции через определённое время.
После операции начинается восстановительный период, требующий особого ухода, предстоит выполнять перечень рекомендаций врача. Продолжительность реабилитации занимает от 7 дней до нескольких месяцев – зависит от вида выполненной операции и тяжести заболевания.
Назначается также противоопухолевая лекарственная терапия, которая включает в себя:
Выбор тактики лечения зависит от локализации, размеров, стадии злокачественной опухоли, количества узлов. Врач также должен учитывать общее состояние больного, его возраст, наличие сопутствующих заболеваний.
Злокачественная опухоль брюшной полости
Многие злокачественные опухоли распространяют метастазы на брюшину – тонкую «оболочку», которой покрыты внутренние органы и стенки брюшной полости. Называется это явление (от лат. peritoneum – брюшина) перитонеальный карциноматоз (канцероматоз – не всеми признаваемый, но общепринятый синоним, который мы тоже употребляем). Просовидные (мелкие, как пшено) метастазы рассеяны по всей поверхности брюшины.
Это случается в 50% случаев в абдоминальной онкологии (опухоли ЖКТ или репродуктивных органов). Напомним, колоректальный рак (толстой и прямой кишки) и рак желудка находятся на 2 и 3 месте по количеству смертей среди всех онкозаболеваний.
Прогноз при первичном раке брюшины напрямую зависит от того, удалось ли удалить все опухолевые очаги во время хирургического вмешательства. К сожалению, зачастую заболевание диагностируют на поздней стадии, поэтому после лечения часто развиваются рецидивы. Обычно пациентам требуется более одного хирургического вмешательства, курса химиотерапии.
Канцероматоз брюшины при метастазах других типов рака резко ухудшает прогноз. Обычно продолжительность жизни таких больных измеряется месяцами. Но HIPEC может ее существенно продлить, до нескольких лет — в случае, если проведение такого лечения возможно у конкретного пациента. Методика дает отличные результаты: увеличивает 5-летнюю выживаемость до 40-50%, а иногда дает полное излечение.
Абдоминальное УЗИ: что это такое, показания, этапы подготовки к процедуре, какие органы обследует
Абдоминальное (трансабдоминальное) ультразвуковое исследование – это разновидность УЗИ, которая проводится при помощи особого устройства – конвексного датчика. Он использует частоту до 7,5 МГц и может просканировать ткани на глубину 25 сантиметров.
Данное обследование помогает увидеть внутренние органы и их структуру, определить наличие каких-либо заболеваний и патологий, а также новообразований (вплоть до раковой опухоли). Его результаты более точны, чем у других методов ультразвукового исследования.
Обследование проходит следующим образом:
Отличительной чертой УЗИ абдоминальных органов является то, что процедура полностью безболезненная, безопасная и подходит пациентам любого пола и возраста.
Так как оно проходит при помощи датчика, который получает информацию при соприкосновении со стенкой брюшной полости, то никаких инвазивных методов не требуется. Благодаря этому отсутствует не только необходимость в наркозе, но и нервное напряжение пациента перед процедурой.
Особенно это важно, если анализ должен пройти ребенок. Он может испугаться какого-либо физического вмешательства, из-за чего возможно появление проблем при обследовании.
Данный анализ позволяет обследовать не один орган, а несколько соседних, что помогает врачу увидеть полную картину состояния брюшной полости.
Вся процедура длится не более двадцати минут.
В каких случаях требуется исследование?
Абдоминальное УЗИ используется как для постановки или уточнения диагноза, так и в профилактических целях. При помощи этого исследования можно определить такие заболевания, как:
Также этот вид анализа позволяет выявить наличие различных новообразований в органах брюшной полости:
Абдоминальное УЗИ требуется для профилактики различных проблем в таких случаях, как:
Какие органы позволяет обследовать такой тип УЗИ?
Это органы желудочно-кишечного тракта, мочеполовой системы и другие, а именно:
Зачем УЗИ малого таза абдоминально назначают беременным?
Это необходимо для выявления возможных проблем в развитии плода и общего контроля за ситуацией в целом. Данный анализ позволяет проверить следующие показания:
Все эти детали позволяют узнать о вероятных аномалиях на ранней стадии и оперативно решить возникшие проблемы без вреда для матери и плода.
Также необходимость проведения ультразвукового исследования женщинам во время беременности закреплено в законодательных актах.
В каких случаях этот анализ назначают мужчинам?
Существует ряд симптомов, при которых врач прописывает УЗИ малого таза абдоминальным датчиком пациенту мужского пола. Вот основные из них:
Помните, при появлении хотя бы одного из этих признаков следует незамедлительно обратиться в клинику!
Этапы подготовки к обследованию
В отличие от других типов ультразвукового исследования УЗИ малого таза абдоминальным датчиком требует особой подготовки. Она необходима, чтобы результат был наиболее точным, так как в противном случае он может быть искажен.
Важно, чтобы к моменту проведения такого анализа были соблюдены следующие параметры:
Накануне и непосредственно процедурой категорически запрещено принимать алкоголь и курить.
Когда есть очевидные нарушения (кровотечения и другое), требующие срочной диагностики, необходимую подготовку провести невозможно. Во всех остальных случаях она должна быть непременно.
Как добиться отсутствия газов?
Метеоризм и вздутие живота могут повредить результатам исследования, так как изображение будет искажено. Поэтому людям, у которых эти явления проявляются часто (а остальным – в профилактических целях), рекомендуется избегать перед исследованием ряда продуктов и напитков – придерживаться диеты. О ее особенностях подробно рассказано ниже.
Также непосредственно накануне обследования необходимо принять препараты, которые способствуют выводу газов из организма. Лечащий врач может посоветовать наиболее подходящие лекарства в каждом случае индивидуально.
Удаление пищи из желудочно-кишечного тракта
Проведение УЗИ малого таза абдоминально должно происходить на голодный желудок. Поэтому необходимо соблюсти следующие условия:
Наполненный мочевой пузырь
Особенности подготовки для женщин
При подготовке к исследованию женского организма следует помнить о том, что процедуру лучше приурочить к первой фазе цикла, в первую неделю после окончания месячного кровотечения.
Это связано с тем, что в «критические дни» стенки матки уплотняются и собственно кровоотделение мешает определить наличие незначительных образований в тканях этого органа.
Иногда может потребоваться проведение нескольких УЗИ в разные периоды цикла, чтобы уточнить диагноз.
В случае необходимости срочной диагностики данный анализ можно проводить и во время месячных, но после процедуру следует повторить еще раз.
Подготовка для детей
К ребенку перед проведением УЗИ абдоминально предъявляется гораздо меньше требований. Соответственно и ограничений не так много. Все они связаны с возрастом:
Диета
Одним из важнейших этапов подготовки к УЗИ малого таза абдоминально является диета. На особый режим питания рекомендуется перейти не позже, чем за три дня до исследования. Желательно сделать это еще раньше (за неделю), но не всегда такая возможность имеется.
Какая еда под запретом?
Необходимо исключить продукты, которые способствуют газообразованию в желудочно-кишечном тракте или способны иным образом повлиять на результаты исследования, а именно:
В состав этих продуктов входят различные полисахариды, лактоза, фруктоза. Все они раздражают кишечник и при расщеплении выделяют большое количество газов.
Также нельзя курить и не рекомендуется использовать жевательную резинку. При обоих процессах происходит излишнее заглатывание воздуха, который затем мешает проведению исследования.
Что можно есть?
Можно употреблять здоровую пищу, особенно приготовленную на пару, с минимальным количеством масла и специй:
Все эти продукты легко усваиваются и не требуют длительного времени для переваривания.
Рекомендуется питаться часто, но маленькими порциями. Нельзя запивать еду водой.
Противопоказания
Явных противопоказаний к проведению к УЗИ малого таза абдоминально нет. Существует ряд ограничений, которые связаны с менструальным циклом у женщины.
Сложности при проведении УЗИ могут возникнуть, если на исследуемой области находится серьезная сыпь, обширная экзема или иные сложные крупные нарушения кожного покрова.
Ограничения в связи с циклом у женщин
Если необходима срочная диагностика, то возможно провести ультразвуковое исследование во время менструации. Но в последствии рекомендуется сделать повторный анализ после ее окончания.
Боли в кишечнике. Абдоминальный болевой синдром
Тип и характер боли не всегда зависят от интенсивности факторов, ее вызывающих. Органы брюшной полости обычно не чувствительны ко многим патологическим стимулам, которые при воздействии на кожу вызывают сильную боль. Разрыв, разрез или раздавливание внутренних органов не сопровождается заметными ощущениями. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы. Так, натяжение брюшины (опухоли), растяжение полого органа (например, желчная колика) или чрезмерное сокращение мышц вызывают боли и спазмы в животе (абдоминальные боли). Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, а их растяжение также сопровождается болью. Брыжейка и париетальная брюшина реагируют на болевые стимулы, в то время как висцеральная брюшина и большой сальник лишены болевой чувствительности.
Абдоминальный синдром является ведущим в клинике большинства заболеваний органов брюшной полости. Наличие болей в животе требует углубленного обследования больного для уточнения механизмов её развития и выбора тактики лечения.
Таблица1.
Хронические боли (спазмы) в животе периодически то исчезают, то появляются вновь. Такие боли в животе обычно сопровождают хронические заболевания желудочно-кишечного тракта. Если отмечаются такие боли, нужно обратиться к врачу и быть готовыми ответить на такие вопросы: связаны ли боли с едой (т.е. возникают они всегда до или всегда после еды, или только после какой-то определенной еды); как часто возникают боли, насколько они сильные; связаны ли боли с физиологическими отправлениями, а у старших девочек с месячными; где обычно болит, есть ли какая-то конкретная локализация болей, боль куда-то распространяется; желательно описать характер боли (“тянет”, “жжет”, “колет”, “режет” и т.д.); какие мероприятия обычно помогают при болях (лекарства, клизма, массаж, покой, холод, тепло и т.д.).
Виды болей в животе
1. Спастические боли в животе (колики, спазмы):
Схваткообразные боли в области желудка представляют собой мучительные, сжимающего типа ощущения, которые проходят через несколько минут. С момента своего возникновения боли принимают нарастающий характер и затем постепенно уменьшаются. Спазматические явления не всегда возникают именно в желудке. Иногда источник располагается гораздо ниже. В качестве примера можно сослаться на синдром раздражённого кишечника.Эти расстройства пищеварительной системы непонятного происхождения могут вызывать боли, спазмы, жидкий стул и запоры. Для людей, страдающих СРК характерно появление боли сразу после еды, что сопровождается вздутием живота, усилением перистальтики, урчанием, болит кишечник с диареей или урежением стула. Боли после или при акте дефекации и прохождения газов и, как правило, не беспокоят по ночам. Болевой синдром при синдроме раздраженного кишечника не сопровождается потерей массы тела, лихорадкой, анемией.
Воспалительные заболевания кишечника ( целиакия, болезнь Крона, неспецифический язвенный колит (НЯК).могут также вызывать спазм и боли в животе обычно до или после опорожнения кишечника и сопровождаться поносом (диареей).
Частой причиной возникновения болей в животе является пища, которую мы употребляем. Раздражение пищевода (давящие боли) вызывает соленая, слишком горячая или холодная пища. Некоторые продукты (жирная, богатая холестерином пища) стимулируют образование или движение желчных камней, вызывая приступы желчных колик. Употребление недоброкачественных продуктов или пищи с неправильной кулинарной обработкой обычно заканчивается пищевым отравлением бактериального происхождения. Это заболевание проявляется схваткообразными болями в животе, рвотой и иногда жидким стулом. Недостаточное количество пищевых волокон в рационе или воды также можно отнести к числу ведущих причин как запоров, так и поносов. Те и другие расстройства также часто сопровождаются схваткообразными болями в животе.
Кроме того схваткообразные боли в животе появляются при непереносимости лактозы неспособности к перевариванию сахара, содержащегося в молочных продуктах, при заболевании аутоиммунном воспалительном заболевании тонкого кишечника – целиакии, когда организм не переносит глютен.
Дивертикулёз является заболеванием, которое связано с образованием небольших карманов, заполненных содержимым кишечника и бактериями. Они вызывают раздражение стенок тонкого кишечника и, как следствие, могут возникать не только спазматические явления и боли схваткообразного характера, но и кишечные кровотечения.
Еще одним расстройством, приводящим к появлению боли может являться вирусная инфекция.
2. Боли от растяжения полых органов и натяжения их связочного аппарата (отличаются ноющим или тянущим характером и часто не имеют четкой локализации).
3. Боли в животе, зависящие от нарушения местного кровообращения (ишемические или застойные нарушения кровообращения в сосудах брюшной полости)
— обусловлены спазмом, атеросклеротическим, врожденным или другого происхождения стенозированием ветвей брюшной аорты, тромбозом и эмболией сосудов кишечника, застоем в системе воротной и нижней полой вены, нарушением микроциркуляции и др.
— ангиоспастические боли в животе отличаются приступообразностью;
— для стенотических болей в животе характерно более медленное проявление, но и те и другие обычно возникают на высоте пищеварения («брюшная жаба»). В случае тромбоза или эмболии сосуда этот вид болей в животе приобретает жестокий, нарастающий характер.
4. Перитонеальные боли самые опасные и неприятные состояния объединённые в понятие “острый живот” (острый панкреатит, перитонит).
— возникают при структурных изменениях и повреждении органов (язвообразование, воспаление, некроз, опухолевый рост), при перфорации, пенетрации и переходе воспалительных изменений на брюшину.
— боль чаще всего интенсивная, разлитая, общее самочувствие плохое, нередко поднимается температура, открывается сильная рвота, мышцы передней брюшной стенки напряжены. Часто больной принимает покойное положение, избегая незначительных движений. В этой ситуации нельзя давать какието обезболивающие лекарства до осмотра врача, а необходимо срочно вызывать скорую помощь и госпитализироваться в хирургический стационар. Аппендицит на ранних стадиях обычно не сопровождается очень сильными болями. Наоборот, боль тупая, но довольно постоянная, справа внизу живота (хотя начинаться может слева вверху), обычно при этом небольшой подъем температуры, может быть однократная рвота. Самочувствие может ухудшаться со временем, и в итоге появятся признаки “острого живота”.
— Перитонеальные боли в животе возникают внезапно или постепенно и длятся более или менее продолжительное время, стихают постепенно. Этот вид болей в животе отличается более четкой локализацией; при пальпации можно обнаружить ограниченные болевые участки и точки. При кашле, движении, пальпации боли усиливаются.
5. Отраженные боли в животе (речь идет об отражении боли в живот при заболевании других органов и систем ). Отражённые боли в животе могут возникать при пневмонии, ишемии миокарда, эмболии легочной артерии, пневмотораксе, плеврите, заболеваниях пищевода, порфирии, укусах насекомых, отравление ядами ).
6. Психогенные боли.
Этот вид болей в животе не связан с заболеваниями кишечника или других внутренних органов невротические боли. Человек может жаловаться на боли, когда он чего то боится или не хочет или после каки хто психоэмоциональных стрессов, потрясений. При этом, вовсе не обязательно, что он симулирует, живот действительно может болеть, иногда даже боли очень сильные, напоминающие “острый живот”. Но при обследовании ничего не находят. В этом случае нужно проконсультироваться у психолога или невропатолога.
Особое значение в возникновении психогенной боли имеет депрессия, которая часто протекает скрыто и не осознается самими пациентами. Характер психогенных болей определяется особенностями личности, влиянием эмоциональных, когнитивных, социальных факторов, психологической стабильностью больного и его прошлым «болевым опытом». Основными признаками данных болей являются их длительность, монотонность, диффузный характер и сочетание с болями другой локализации (головная боль, боль в спине, во всем теле). Нередко психогенные боли сохраняются после купирования болей других типов, существенно трансформируя их характер.
Места локализации болей в животе (табл. 2)
Место локализации боли в животе является одним из главных факторов диагностики заболевания. Боль, сосредоточенная в верхних отделах брюшной полости обычно вызвана нарушениями в пищеводе, кишечнике, желчевыводящих путях, печени, поджелудочной железе. Боль в животе, возникающая при желчекаменной болезни или воспалительных процессах в печени, локализуется в верхнем правом отделе живота и может иррадиировать под правую лопатку. Боль при язве и панкреатите, как правило, иррадиирует через всю спину. Боли, вызванные нарушениями в тонком отделе кишечника, обычно сосредоточены вокруг пупка, тогда как боли, обусловленные толстым кишечником, распознаются ниже пупка. Тазовые боли обычно ощущаются как сдавливание и дискомфорт в ректальной области.
В каких случаях болит кишечник и уже необходимо посетить врача-проктолога?
При положительном ответе хотя бы на один из нижеприведенных вопросов, Вам следует обратиться к доктору:
Диагностика при абдоминальных болях (болит кишечник)
— при подозрении на заболевание билиарного тракта, аневризму брюшной аорты, внематочную беременность или асцит методом выбора является УЗИ брюшной полости;
— КТ органов брюшной полости довольно часто позволяет поставить правильный диагноз (нефролитиаз, аневризма брюшной аорты, дивертикулит, аппендицит, мезентериальная ишемия, кишечная непроходимость);
— обзорная рентгенография брюшной полости применяется только для исключения перфорации полого органа и кишечной непроходимости;
— ЭКГ для исключения ишемии миокарда
— фиброэзофагогастродуаденоскопия для исключения заболеваний пищевода, желудка, двенадцатипёрстной кишки;
Место локализации боли в животе является одним из главных факторов диагностики заболевания. Боль, сосредоточенная в верхних отделах брюшной полости обычно вызвана нарушениями в пищеводе, кишечнике, желчевыводящих путях, печени, поджелудочной железе. Боль в животе, возникающая при желчекаменной болезни или воспалительных процессах в печени, локализуется в верхнем правом отделе живота и может иррадиировать под правую лопатку. Боль при язве и панкреатите, как правило, иррадиирует через всю спину. Боли, вызванные нарушениями в тонком отделе кишечника, обычно сосредоточены вокруг пупка, тогда как боли, обусловленные толстым кишечником, распознаются ниже пупка. Тазовые боли обычно ощущаются как сдавливание и дискомфорт в ректальной области.
В каких случаях при болях в животе необходимо посетить врача- проктолога?
При положительном ответе хотя бы на один из нижеприведенных вопросов, Вам следует обратиться к доктору:
Если у обследованного по стандартам пациента с болями в животе не удаётся установить диагноз (при болях в животе неясного генеза), рекомендуется проведение капсульной эндоскопии, так как в данном случае боли в животе могут быть обусловлены патологией тонкого кишечника (язвы, опухоли, целиакия, болезнь Крона, дивертикулёз идр.). Сложности в диагностике поражений тонкой кишки обусловлены, в первую очередь, трудной доступностью данного отдела пищеварительного тракта для стандартных методов инструментальной диагностики, локальностью возникающих патологических изменений, отсутствием специфической симптоматики. Капсульная эндоскопия решает данную проблему и в большинстве клинических случаев помогает установить диагноз у больных с болями в животе неясного генеза.
Дифференциальная диагностика абдоминальных болей (болей в животе).
Прободная язва желудка или двенадцатиперстной кишки— больной внезапно ощущает чрезвычайно резкую боль в эпигастральной области, которую сравнивают с болью от удара кинжалом. Вначале боль локализуется в верхних отделах живота и справа от средней линии, что характерно для прободения язвы двенадцатиперстной кишки. Вскоре боль распространяется по всей правой половине живота, захватывая правую подвздошную область, а затем — по всему животу. Характерная поза больного: лежит на боку или на спине с приведенными к животу нижними конечностями, согнутыми в коленях, охватив руками живот, или принимает коленно- локтевое положение. Выраженное напряжение мышц передней брюшной стенки, в более позднем периоде — развитие локального перитонита. Перкуторно определяется отсутствие печеночной тупости, что указывает на наличие свободного газа в брюшной полости.
Острый холецистит— характеризуется повторяющимися приступами острых болей в правом подреберье, которые со провождаются повышенной температурой тела, многократной рвотой, иног да — желтухой, что нехарактерно для прободной язвы желудка. Когда развивается картина перитонита, дифференциальная диагностика затруднена, распознать его причину в этот период помогает видеоэндоскопическая техника. Однако при объективном исследовании живота удается пальпировать напряженные мышцы лишь в правой подвздошной области, где иногда определяется увеличенный, напряженный и болезненный желчный пузырь. Отмечаются положительный симптом Ортнера, френикус- симптом, высокий лейкоцитоз, частый пульс.
Острый панкреатит— началу заболевания предшествует употребление жирной обильной пищи. Внезапно возникшие острые боли носят опоясывающий характер, сопровождаются неукротимой рвотой желудочным содержимым с желчью. Больной кричит от боли, не находит покойного положения в постели. Живот вздут, напряжение мышц как при прободной язве, перистальтика ослаблена. Наблюдаются положительные симптомы Воскресенского и Мэйо — Робсона. В биохимических анализах крови — высокий показатель амилазы, иногда — билирубина. При видеоэндолапароскопии обнаруживаются бляшки жирового некроза на брюшине и в большом сальнике, геморрагический выпот, поджелудочная железа с кровоизлияниями черного цвета.
Печеночная и почечная колики— острые боли носят схваткообразный характер, налицо клинические проявления желчнокаменной или мочекаменной болезни.
Острый аппендицит необходимо дифференцировать с прободной язвой. Так как при прободной язве желудочное содержимое спускается в правую подвздошную область, оно вызывает резкую боль в правой подвздошной области, эпигастрии, напряжение передней брюшной стенки и симптомы раздражения брюшины.
Тромбоэмболия мезентериальных сосудов— характеризуется внезапным приступом боли в животе без определенной локализации. Больной беспокоен, мечется в постели, быстро развиваются интоксикация и коллапс, появляется жидкий стул с примесью крови. Живот вздут без напряжения передней брюшной стенки, перистальтика отсутствует. Пульс частый. Выявляется порок сердца с мерцательной аритмией. Нередко в анамнезе есть указание на эмболию периферических сосудов ветвей аорты. Во время диагностической видеоэндолапароскопии обнаруживаются геморрагический выпот и некротические изменения петель кишечника.
Расслаивающая аневризма брюшной аорты— встречается у людей пожилого возраста с выраженным атеросклерозом. Начало расслоения проявляется внезапно возникшей болью в эпигастрии. Живот не вздут, однако мышцы передней брюшной стенки напряжены. Пальпаторно в брюшной полости определяется болезненное опухолевидное пульсирующее образование, над которым выслушивается грубый систолический шум. Пульс учащен, артериальное давление снижено. Пульсация подвздошных артерий ослаблена или отсутствует, конечности холодные. При вовлечении в процесс бифуркации аорты и устья почечных артерий выявляются признаки острой ишемии, наступает анурия, быстро нарастают явления сердечной недостаточности.
Нижнедолевая пневмония и плеврит— иногда могут давать клиническую картину абдоминального синдрома, однако при обследовании выявляются все признаки воспалительного заболевания легких.
К опасным симптомам, требующим решения вопроса о неотложном хирургическом вмешательстве при болях в животе относятся:
Клинические случаи болезни Крона с применением в обследовании методики капсульной эндоскопии
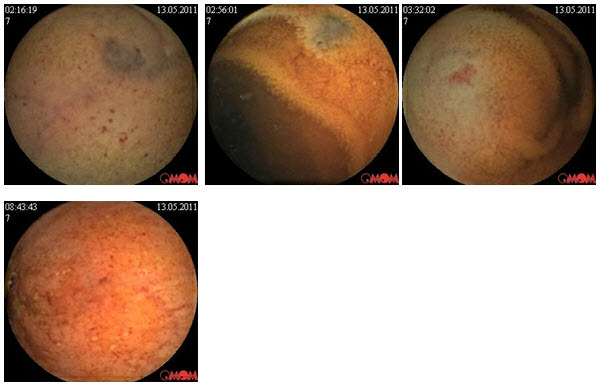
Пациентка А.61 г жен. Находилась на исследовании капсульной эндоскопии в мае 2011г. Поступила с жалобами на хронические боли в животе, метеоризм. Болеет в течении 10 лет пациентке неоднократно проводились колоноскопии, гастроскопии, МРТ с контрастированием и КТ. Пациентка наблюдалась и лечилась у врачей разных специальностей гастроентеролога, хирурга, терапевта, невропатолога, психиатра.
При исследовании капсульной эндоскопии у пациентки выявлено эрозии тонкого кишечника с местами отсутствием ворсинчатости. А также гиперэмированная слизистая подвздошной кишки.
Пациентке установлен диагноз Болезнь Крона тонкой кишки и назначен курс консервативной терапии месалазинами, диетотерапия. На протяжении месяца у пациентки уменьшлось интенсивность и выраженость болей по истечении 3х мес боли прекратились.
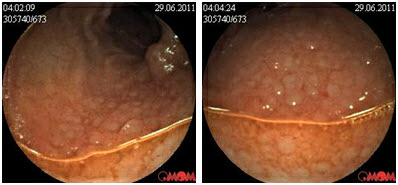
При проведении у нас колоноскопии с биопсией из терминального отдела тонкой кишки гистологически получили заключение болезнь Крона тонкой кишки. Пациентке назначен базисный курс консервативной терапи, месалазины, диетотерапия на протяжении двух месяцев у пациентки нормализовался стул и прекратились боли в животе. Сейчас она находится под наблюдением.