Абсцесс яичника что это
Лечение гинекологических абсцессов (наружных половых органов)
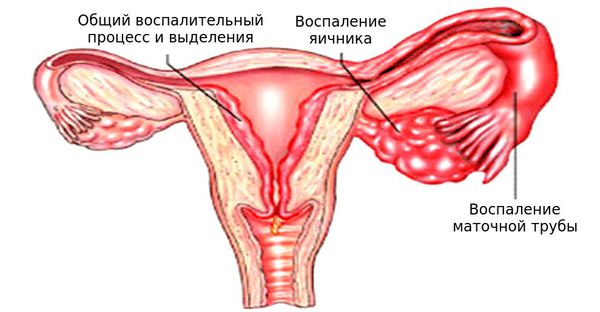
Абсцесс – воспалительный процесс в тканях с последующим образованием гнойной капсулы. Патология может возникать на любой части тела, в том числе и в области детородных органов. Гинекологические абсцессы зачастую вызывают инфекционные возбудители – стафилококки, стрептококки, бактерии. Гнойная капсула может располагаться на малых и больших половых губах, половых железах, в маточных трубах, яичниках и т.д. Диагностикой, лечением и профилактикой гинекологических абсцессов занимается врач-гинеколог.
Симптомы гинекологического абсцесса
Образование полости с гнойным содержимым в области половых органов сопровождается такими симптомами:
В зависимости от типа и степени тяжести абсцесса симптоматический комплекс может дополняться рвотой, поносом, болями при ходьбе, патологическими выделениями из половых путей, тянущими болями в области придатков, др.
Врач акушер-гинеколог, врач УЗИ (УЗД)
Виды гинекологических абсцессов
Гинекологический абсцесс классифицируют по нескольким признакам. Во-первых, гнойные капсулы разделяют по характеру формирования:
Во-вторых, заболевание классифицируют по месту образования гнойников:
Диагностика гинекологических абсцессов
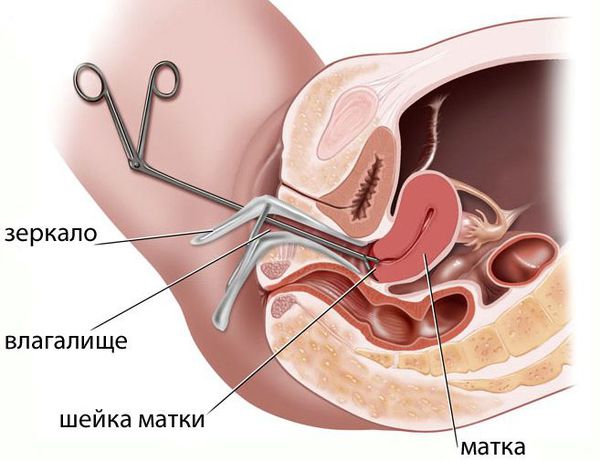
Диагностический процесс начинается с выявления тревожных симптомов и жалоб пациентки. После опроса врач проводит гинекологический осмотр методом пальпации и с помощью гинекологических зеркал. Некоторые абсцессы половых органов (например, бартолинит) можно диагностировать еще на этапе гинекологического осмотра. Другие требуют более углубленной диагностики – лабораторных и инструментальных исследований.
Врач дает направление на сдачу крови, мочи для общих и специфических лабораторных исследований (ОАК, ОАМ, анализы на половые инфекции), которые позволяют выявить разные вирусы, воспалительные процессы. Аппаратные методы исследования включают компьютерную томографию и трансвагинальное ультразвуковое исследование.
Лечение гинекологических абсцессов
Комплекс терапевтических мер по лечению гнойных образований зависит от степени тяжести и стадии развития заболевания. В большинстве случаев справиться с болезнью можно с помощью лекарственной терапии. Врачи назначают антибактериальные, противовоспалительные, противовирусные, противоаллергические, иммуномодулирующие препараты. Медикаменты обезвреживают инфекционных возбудителей, облегчают симптомы, снимают воспаление, укрепляют иммунитет, усиливают сопротивляемость организма.
Стоимость
Выгодные цены на услугу «Гинекологические абсцессы» представлены в медицинском центре Радуга, расположенном в Санкт-Петербурге. Опытные врачи центра ставят своей первоочередной задачей восстановление здоровья пациента без назначения лишних процедур, увеличивающих расходы на лечение. Мы предлагаем доступную стоимость на квалифицированную медицинскую помощь.
Консультация гинеколога
1200 руб.
Лабораторный пр. 20, корп. 3
ул. Композиторов, д. 4
Хирургическое вскрытие и удаление серозного содержимого показано при неотложных состояниях, в особо тяжелых случаях. Удаление гноя можно проводить с помощью дренажа, лазерного луча, хирургического скальпеля, методами лапароскопии и лапаротомии. Тип, способ оперативного вмешательства зависит от особенностей течения патологического процесса — наличие спаек, свищей, сопутствующего перитонита, толстостенных гнойников, др. При любом типе операции после вскрытия гнойника и иссечения пораженных тканей место его локализации промывают антисептическими растворами. В период послеоперационной реабилитации пациентка должна принимать антибактериальные препараты и лекарства, способствующие выводу токсинов.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Что такое воспаление яичников? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шеломиенко Т. В., гинеколога со стажем в 16 лет.
Определение болезни. Причины заболевания
Воспаление яичников — это распространённое заболевание, при этом диагноз «Воспаление яичников» в медицинских терминах обозначается как «Аднексит», «Сальпингит» или «Сальпингоофорит». При воспалении яичников в воспалительный процесс вовлечены не только яичники, но и маточные трубы, поэтому правильным будет диагноз «Сальпингоофорит» — воспаление маточных труб с яичниками (придатков матки).
Диагнозы «Левосторонний сальпингоофорит» или «Правосторонний сальпингоофорит» сейчас не ставятся, так как этот процесс развивается с обеих сторон. Даже если женщину беспокоит боль внизу живота лишь с одной стороны, при обследовании выявляют, что воспаление двустороннее.
Причина воспаления придатков матки — бактериальная инфекция. Инфекция при сальпингоофорите попадает в матку и придатки следующими путями:
Микробная флора может быть:
Основной контингент больных — это молодые женщины, живущие половой жизнью. Однако сальпингоофоритом может страдать и девушка-подросток, которая никогда не имела половых контактов. При этом путь передачи инфекции будет не восходящим, а нисходящим, гематогенным или лимфогенным из очага инфекции, имеющегося в организме.
К факторам риска относят:
Симптомы воспаления яичников
Симптомы заболевания:
Патогенез воспаления яичников
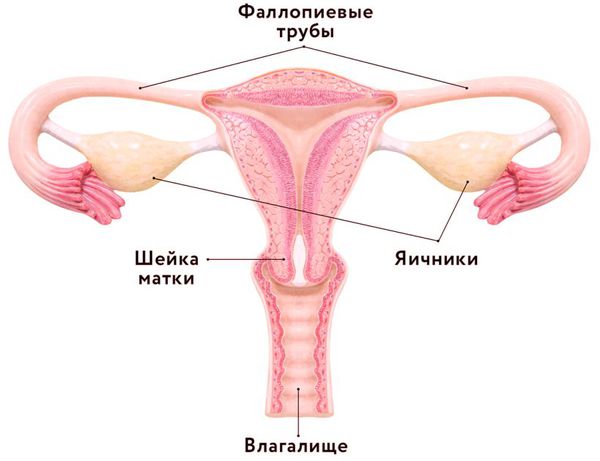
Для понимания, что происходит при воспалении придатков матки (яичников и маточных труб), надо иметь представление об их строении и функциях.
Яичники — парные женские половые железы, расположенные в полости малого таза. Это небольшие по размеру, но очень сложные по строению внутренние органы. От правильной работы яичников зависит полноценная деятельность женской репродуктивной системы [1] .
Функции яичников:
Малейший сбой в работе яичников отражается на работе всей женской репродуктивной системы.
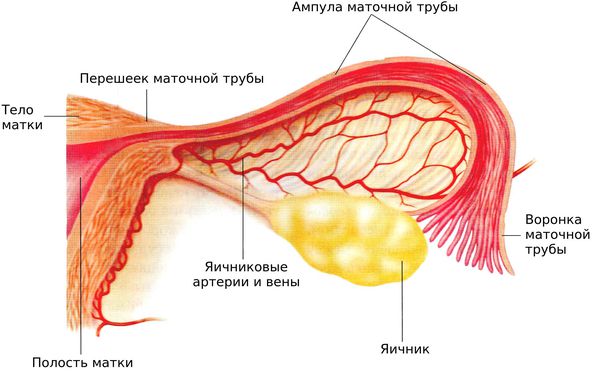
Маточные трубы (яйцеводы, фаллопиевы трубы) — это два канала длиной 10-12 см и диаметром до 4-5 мм. Они расположены по обе стороны матки: одна из сторон фаллопиевой трубы соединена с маткой, а другая прилегает к яичнику. Своё название фаллопиевы трубы получили по фамилии известного итальянского анатома Габриэля Фаллопия, впервые описавшего их в середине 16 века.
Маточная труба состоит из:
Воронка — это расширенный конец маточной трубы, который открывается в брюшину. Воронка маточной трубы окаймлена многочисленными бахромками или «фимбриями», которые способствуют захвату яйцеклетки.
Фимбрии колеблются, создавая ток, который «засасывает» вышедшую из яичника яйцеклетку в воронку маточной трубы. За воронкой следует ампула маточной трубы, далее — самая узкая часть фаллопиевой трубы — перешеек. Перешеек трубы переходит в её маточную часть, которая открывается в полость матки маточным отверстием.
Как и матка, стенки маточной трубы состоят из трёх слоёв:
Таким образом, в организме женщины маточные трубы выполняют одну, но очень важную, транспортную функцию — по ним оплодотворённая яйцеклетка проникает в матку с помощью специальных ресничек, расположенных на внутренней оболочке труб. Попав в матку, она прикрепляется и растёт.
Воспалительный процесс в маточных трубах и яичниках негативно сказывается на их структуре и функциях:
Острое воспаление яичников, своевременно диагностированное и правильно пролеченное, как правило, не переходит в хроническое. Хронический сальпингоофорит — это результат несвоевременного обращения к врачу, неправильного лечения или несоблюдения врачебных назначений. При своевременном обращении к врачу и правильно назначенном лечении шансы справиться с острым сальпингоофоритом и не допустить перехода заболевания в хроническую форму велики. Но иногда хронический процесс развивается, минуя острую стадию. Это может быть связано с особенностями иммунитета женщины или наличием хронического очага инфекции (например тонзиллита). Иногда женщина забывает сообщить врачу о наличии острого сальпингоофорита в анамнезе. Но если при обследовании выявляется характерная симптоматика (и это подтверждается дополнительными методами диагностики), то ставится диагноз «Хронический сальпингоофорит». Для хронического сальпингоофорита характерно преобладание бессимптомных и субклинических форм. Это ухудшает прогноз, так как возможны осложнения болезни или длительный период хронического воспаления в малом тазу. Достаточно высок процент пациенток, неизлеченных от острого сальпингоофорита из-за позднего обращения либо малоэффективной терапии. [2] [4] .
Классификация и стадии развития воспаления яичников
Сальпиногоофорит по форме течения:
По причинам возникновения:
Осложнения воспаления яичников
Осложнения острого сальпингоофорита могут быть очень опасными для здоровья и даже для жизни женщины. Без правильного и своевременного лечения острый сальпингоофорит переходит в хроническую форму.
Заболевание может привести к следующим осложнениям:
При первых признаках заболевания необходимо немедленно обращаться к врачу, не заниматься самолечением, соблюдать все врачебные предписания и не доводить болезнь до тяжёлых осложнений.
Диагностика воспаления яичников
Характерные жалобы при остром воспалительном процессе придатков матки (либо при обострении хронического процесса) — боли внизу живота, повышение температуры тела, выделения из половых путей.
Гинеколог должен грамотно собрать анамнез: сведения об образе жизни, перенесённых болезнях, в каком возрасте произошла первая менструация, живёт ли женщина половой жизнью, какими гинекологическими заболеваниями болела, были ли беременности, и чем они закончились.
Факты, позволяющие врачу заподозрить сальпингоофорит:
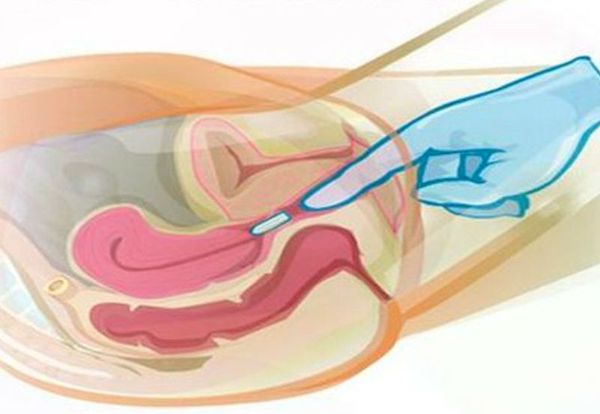
После сбора анамнеза выполняют тест на беременность, которая может быть и внематочной. Далее врач проводит гинекологический осмотр на кресле. При остром воспалении в области придатков матки при пальпации возникают выраженные болезненные ощущения, при хроническом — придатки могут быть просто чувствительны. Болевые ощущения также могут возникать при пальпации в области матки. Признаки воспаления заметны также во время осмотра шейки матки при помощи зеркал.
Анализы, обычно назначаемые при сальпингоофорите: общий анализ крови и общий анализ мочи. При остром сальпингоофорите на воспаление в анализе крови укажет повышенное число лейкоцитов — защитных клеток крови (лейкоцитоз) и ускорение СОЭ (скорости оседания эритроцитов). Общий анализ мочи показывает состояние мочеполовой системы, поэтому врач обращает внимание на число лейкоцитов (лейкоцитурия) и на присутствие в моче бактерий (бактериурия). При выраженных изменениях в общем анализе мочи потребуется консультация уролога.
К инструментальным методам диагностики относятся:
УЗИ показано всем женщинам с подозрением на сальпингоофорит. Для оценки кровотока в органах малого таза врачом УЗИ может дополнительно использоваться допплерография. КТ и МРТ применяются гораздо реже, только при необходимости в дообследовании. Они дают лечащему врачу более полную картину в сложных случаях.
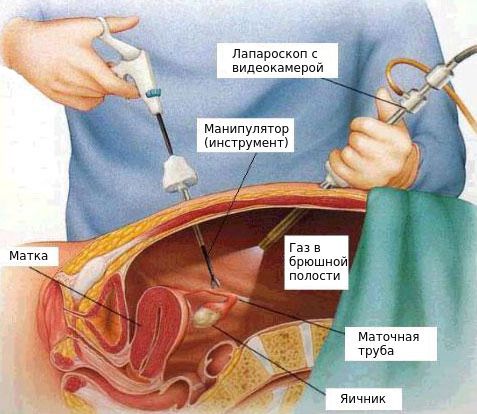
Лапароскопия назначается при остром сальпингоофорите в двух ситуациях:
Дифференциальная диагностика
Сальпингоофорит похож на следующие заболевания:
Лечение воспаления яичников
К противовоспалительным средствам относят НПВС — нестероидные противовоспалительные средства. Это группа препаратов, противовоспалительное и жаропонижающее свойства которых важны при терапии как острого, так и хронического сальпингоофорита в стадии обострения. Чаще всего применяются ректально в виде свечей. Кроме того, допустимо назначение фитотерапии, то есть препаратов с противовоспалительными свойствами растительного происхождения.
Дезинтоксикационная терапия проводится в стационаре. Это инфузионная терапия в виде капельниц с физиологическим раствором, назначаемые внутривенно для снятия интоксикации при тяжёлом течении заболевания.
Дополнительно назначаются вагинальные противовоспалительные свечи и противогрибковые средства, принимаемые в таблетках. Свечи — это местная терапия вагинита, а противогрибковые препараты применяют при длительной антибактериальной терапии для профилактики молочницы.
Прогноз. Профилактика
При своевременном обращении за медицинской помощью и соблюдении врачебных рекомендаций прогноз благоприятный. Сексуально активных женщин необходимо информировать о вреде абортов и обследовать на половые инфекции. При выявлении инфекции у пациентки на обследование к врачу-урологу направляют также её партнёра.
Меры профилактики:
При первых же симптомах острого сальпингоофорита либо при обострении хронического следует обратиться к гинекологу. В случае длительной ремиссии (отсутствии обострений) гинеколога необходимо посещать один раз в год.
Тубоовариальные гнойные воспаления
Само название говорит о локализации, местонахождении гнойных образований – оболочка маточных труб и яичники.
Происходит это в результате проникновения болезнетворных микроорганизмов (стафилококков, стрептококков, кишечной палочки) через влагалище, в полость матки, в просвет маточной трубы, а затем в брюшную полость.
Стремительно развивается гнойное воспаление самой маточной трубы, яичника или поражается всё вместе: трубы, яичник и брюшина.
Последнее состояние и носит название тубоовариальным гнойным образованием.
Гнойные массы начинают скапливаться между спайками, которые сформировались в результате ранее имевших место воспалительных процессов по целому ряду причин, а именно:
Как распознать тубоовариальные гнойные воспаления
Проявления этого заболевания очень выраженные, яркие. В первую очередь – довольно сильные боли в нижней части живота или с правой или с левой стороны. Реже боль носит разлитой характер, что может свидетельствовать о двухстороннем поражении гнойным воспалением.
Сочетание таких симптомов требует немедленного обращения к гинекологу.
При подозрении на тубоовариальное гнойное образование назначается комплекс клинико-лабораторных исследований.
Лечение тубоовариального гнойного воспаления
Если установлено наличие тубоовариального гнойного воспаления по типу абсцесса то, как правило, рекомендуется госпитализация.
В стационаре, в зависимости от общего состояния пациентки, назначается или консервативное лечение, если процесс находится только в начальных стадиях или производится оперативное вмешательство тем или иным путем.
Какие показания к консервативной терапии
Тем не менее, при утяжелении общего состояния пациентки необходима операция.
Методы операционного лечения
Тубоовариальные гнойные воспаления тяжёлое заболевание и поэтому его легче предотвратить чем лечить!
Не относитесь легкомысленно к воспалениям, даже лёгким, половой сферы, контролируйте состояние репродуктивной системы, ведите здоровой образ жизни, в том числе и сексуальной!
Проявления этого заболевания очень выраженные, яркие. В первую очередь – довольно сильные боли в нижней части живота или с правой или с левой стороны. Реже боль носит разлитой характер, что может свидетельствовать о двухстороннем поражении гнойным воспалением.
Сочетание таких симптомов требует немедленного обращения к гинекологу.
При подозрении на тубоовариальное гнойное образование назначается комплекс клинико-лабораторных исследований.
Лечение тубоовариального гнойного воспаления
Если установлено наличие тубоовариального гнойного воспаления по типу абсцесса то, как правило, рекомендуется госпитализация.
В стационаре, в зависимости от общего состояния пациентки, назначается или консервативное лечение, если процесс находится только в начальных стадиях или производится оперативное вмешательство тем или иным путем.
Какие показания к консервативной терапии
Тем не менее, при утяжелении общего состояния пациентки необходима операция.
Методы операционного лечения
Тубоовариальные гнойные воспаления тяжёлое заболевание и поэтому его легче предотвратить чем лечить!
Не относитесь легкомысленно к воспалениям, даже лёгким, половой сферы, контролируйте состояние репродуктивной системы, ведите здоровой образ жизни, в том числе и сексуальной!
Тубоовариальные образования и тубоовариальный абсцесс
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/tuboovarialnyiy.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/tuboovarialnyiy.jpg?fit=825%2C550&ssl=1″ />
Тубоовариальное образование – воспаление верхней части маточной трубы с яичником, приводящее к загноению. Этот процесс имеет несколько названий, но его суть сводится к одному — без лечения инфицированная труба с яичником превращаются в гнойную массу, покрытую оболочкой.
Заболевание бывает одно- и двусторонним. Во втором случае, если с лечением опоздали, женщина навсегда остается бесплодной, так как доктору приходится удалять оба яичника.
По статистике треть пациенток в стационарах имеют одну из форм тубоовариальных образований.
Почему возникают тубоовариальные образования
Инфекция в виде комплекса возбудителей приходит из нижнего отдела половых органов и кишечника, проникая в трубы. Затем поражается яичник. Занести заразу можно и во время гинекологических манипуляций.
Воспаление яичника (аднексит) делится на две фазы: сначала орган воспаляется, затем образуется гнойник. Это состояние называют тубоовариальным образованием.
Образования быстро переходят из одной стадии в другую. Созревший гнойник (абсцесс) может лопнуть, вызвав гинекологический перитонит (воспаление брюшины) и другие, не менее опасные осложнения — например, спайки, преграждающие путь яйцеклетке в фаллопиевых трубах. Тубоовариальные образования — частая причина хронического невынашивания беременности и бесплодия.
Что чувствует женщина при тубоовариальных образованиях
Сначала заболевание не дает о себе знать, но как только процесс переходит в опасную стадию, симптомы проявляют себя ярко. Появляется боль в животе (с одной или обеих сторон), она отдает в крестец, поясницу, внутреннюю поверхность бедра, прямую кишку.
Повышается температура, ощущаются слабость и озноб. Из-за давления опухоли нарушается работа кишечника (запоры, диспепсия — боль, жжение). Учащенное и болезненное мочеиспускание свидетельствует о вовлечении в процесс мочевого пузыря.
Для тубоовариальной опухоли характерны обильные выделения из половых путей, боли при менструации, нарушения цикла. Если затронута матка, добавляются кровотечения.
Врач при ручном обследовании чувствует неподвижную опухоль. Обследование проводится с обезболиванием, так как образования болезненны. На УЗИ можно увидеть, что яичник потерял форму и окружен плотной капсулой с мутным содержимым. Гной содержится и в маточных трубах.
Как лечат тубоовариальные образования
Лечение любой стадии процесса проводится в стационаре.
Начальные формы болезни устраняют без операции. Доктор подбирает антибиотики, обезболивающие и рассасывающие опухоль препараты. Когда воспаление утихнет, лечат последствия — часто это спайки.
При наличии гноя нужна операция под лапароскопическим контролем. Доктор выкачивает гной через небольшие разрезы, затем обрабатывает полость — это предупреждает перитонит. Образовавшиеся спайки также убирают лапароскопией. Щадящие хирургические методики сохраняют функции органов, поэтому пациентка сможет в дальнейшем рожать.
Профилактика заболевания заключается в своевременном лечении сальпингитов и сальпингоофоритов, соблюдении сроков замены внутриматочных спиралей, бережном отношении к половому здоровью.
Осложнение тубоовариальных образований — тубоовариальный абсцесс
Тубоовариальный абсцесс — это осложнение воспалительных заболеваний органов малого таза (ВЗОМТ). Составляющие этого гинекологического заболевания:
Без лечения гнойник лопается, содержимое попадает в брюшную полость, развивается обширный перитонит — тяжелое гнойное воспаление, приводящее к гибели.
Почему возникает тубоовариальный абсцесс
Инфекция проникает в маточные трубы, провоцируя гнойное воспаление серозной оболочки придатков матки – фаллопиевых труб и яичников – а также брюшной полости. Чаще нагноение вызывается сразу несколькими видами микроорганизмов, поэтому погасить процесс сложно.
Микробы чаще всего попадают в придатки из наружных половых органов и матки. Иногда инфекция может проникнуть в яйцеводы или яичники с кровью и лимфой из микробных очагов, расположенных в соседних органах. Абсцесс может возникнуть на фоне сальпингита, эндометрита, цервицита, оофорита, сальпингоофорита, опухолевидных образований яичников.
В группу риска попадают женщины с ослабленным иммунитетом, гормональными проблемами, тяжелыми хроническими заболеваниями, анемией.
Иногда гнойный процесс — следствие неправильного проведения хирургических вмешательств и гинекологических процедур — абортов (особенно подпольных), диагностических выскабливаний, операций на матке и яичниках, ЭКО, введения ВМС. Внутриматочная контрацепция в четыре раза повышает риск возникновения болезни.
Что чувствует женщина при тубоовариальном абсцессе
Скопление гноя в организме вызывает тяжелую лихорадку, сопровождающуюся ознобом, головной болью, ломотой в суставах, сухостью слизистых, сильным сердцебиением.
Вовлечение в процесс кишечника приводит к запорам, метеоризму, диарее, тошноте и рвоте. При тубоовариальном абсцессе часто нарушено мочеиспускание. Еще один признак — гнойные выделения из половых путей с неприятным запахом, раздражающие слизистую.
Так как брюшина воспалена, надавливание на живот болезненно. Когда доктор ослабляет нажатие, боль усиливается.
Во время осмотра доктор четко чувствует в области маточных придатков плотное образование, спаянное с соседними тканями. Оно имеет нечеткие контуры и неравномерную консистенцию из-за содержащегося в нем гноя. Определить точное нахождение гнойного очага можно на УЗИ.
При прорыве или подтекании абсцесса боли распространяются по всему животу. Температура повышается, нарастает обезвоживание. Общее состояние – тяжелое. Характерно вынужденное положение тела – на боку с подогнутыми к животу ногами. Это состояние очень опасно и может привести к септическому шоку с летальным исходом.
Как лечат тубоовариальный абсцесс
При тубоовариальном абсцессе нужна операция. Доктор удаляет гной и вводит антибиотики. При подтекании выпота (гнойной жидкости) и разрыве абсцесса проводится операция с обработкой брюшной полости и установкой дренажных трубок.
Место разреза определяется локализацией абсцесса — доступ к органам осуществляется через переднюю брюшную стенку или задний свод влагалища. В хорошо оснащенных клиниках классическую операцию заменяют малотравматичной лапароскопией.
При обширных абсцессах проводится удаление матки, пораженного яичника и маточной трубы. У пациенток, не стремящихся сохранить детородную функцию, такое вмешательство – самое эффективное. У молодых женщин матку оставляют, но шанс на беременность снижается в 10 раз.
В послеоперационном периоде назначаются антибиотики широкого спектра, противогрибковые средства, обезболивающие препараты, витамины, общеукрепляющие и рассасывающие средства. Обязательны капельницы с лекарствами, восстанавливающими водный баланс и снимающими интоксикацию организма. В ряде случаев с помощью лапароскопических операций удается полностью восстановить проходимость маточных труб.
Профилактика заключается в своевременной диагностике и терапии воспалений органов малого таза и половых инфекций, грамотной контрацепции, недопущении подпольных абортов.