Аденокарцинома бдс что это
Аденокарцинома бдс что это
Рак большого дуоденального сосочка может быть представлен двумя формами: интрамуральной и полипозной. При интрамуральной форме, представляющей собой первую стадию развития опухоли, ее размеры наименьшие. Полипозный рак (вторая стадия развития опухоли) встречается наиболее часто. Микроскопически рак БСДК представлен различными гистологическими типами аденокарциномы. Наиболее часто отмечены структуры дифференцированной аденокарциномы, которая в зонах экзофитного роста имеет папиллярное строение.
В участках эндофитного роста выявляются структуры менее дифференцированного железистого рака: скиррозной и тубулярной аденокарциномы, солидного и мелкоклеточного недифференцированного рака. Редкой формой является слизистый рак. Среди эпителиальных клеток некоторых опухолей, имеющих строение сосочковой и тубулярной аденокарциномы, отмечается резкое увеличение числа эндокринных клеток; они имеют цилиндрическую, треугольную, округлую и вытянутую форму. Некоторые авторы считают это проявлением кишечной дифференцировки опухоли.
Помимо структурной атипии, в раковом эпителии определяются признаки функциональной атипии, нарастающей по мере снижения дифференцировки опухолевых структур. Она проявляется уменьшением или полным прекращением выработки слизи раковыми клетками, изменением химического состава слизи. Если в дифференцированной аденокарциноме секреторная способность сохраняется во многих клетках и железах, то в солидной аденокарциноме слизь определяется только в единичных клетках, а в клетках недифференцированного рака вовсе отсутствует. В составе слизистого секрета, вырабатываемого раковыми клетками, преобладают кислые гликозаминогликаны.
Изучение относительно ранних стадий развития рака большого дуоденального сосочка позволяет установить некоторые особенности роста и гистогенеза этой опухоли. Фоновым состоянием для рака являются гиперпластические изменения складок слизистой оболочки и папиллярных желез. При микроскопическом исследовании периферической зоны раковой опухоли выявлены два вида роста: инфильтративный (инвазивный) и мультицентрический. Для первого характерна инвазия преимущественно в глубину тканей БСДК по ходу стенок общего желчного протока и главного протока поджелудочной железы. При мультицентрическом росте опухоли вблизи основного опухолевого узла, но вне связи с ним располагаются фокусы карциномы. В одних участках они ограничиваются пределами эпителиального пласта, в других представляют собой микроскопические очаги инвазивного рака.
Подобного рода изменения захватывают покровный эпителий слизистой оболочки большого дуоденального сосочка, эпителий гиперпластических полипов, а также эпителий папиллярных желез и происходящих из них аденомиозных структур.
В таких случаях вся картина соответствует «опухолевому полю» с его зонами, последовательно вовлекающимися в опухолевый процесс.
Еще одна особенность рака большого дуоденального сосочка, не привлекавшая ранее внимания исследователей, состоит в том, что рак этой локализации часто развивается на фоне определенного варианта строения БСДК. Речь идет о раздельном впадении общего желчного протока и главного протока поджелудочной железы в двенадцатиперстную кишку на верхушке сосочка. Этот фон для развития рака не является случайным.
Как было показано, раздельное впадение протоков на верхушке большого дуоденального сосочка создает условия для формирования гиперпластических полипов, выступающих из его устья в просвет двенадцатиперстной кишки. Вследствие такого необычного расположения полипы подвергаются постоянным воздействиям неадекватных механических и химических раздражителей, что создает оптимальные условия для их малигнизапии. Это дает основания отнести гиперпластические полипы БСДК к группе предраковых образований и не позволяет согласиться с имением К. Tasaka (1977), который считает, что только аденомы БСДК являются предшественниками карциномы.
Принято считать, что в гистогенетическом отношении рак этой локализации является сборной группой и может возникать из покровного эпителия слизистой оболочки двенадцатиперстной кишки, ампулы БСДК, общего желчного протока и главного протока поджелудочной железы, а также из бруннеровых желез. Некоторые авторы полагают, что типичный рак БСДК исходит из кишечного эпителия. Особенности гистологического строения и характер роста рака, выявленные нами, свидетельствуют в пользу происхождения этих опухолей из эпителия слизистой оболочки БСДК.
Это подтверждают также морфологические картины, отражающие разные стадии малигнизапии эпителия слизистой оболочки БСДК и исходящих из нее гиперпластических образований, а также очаги мультицентрического роста рака в слизистой оболочке ампулы БСДК и интрапапиллярных отделов общего желчного протока и главного протока поджелудочной железы.
Приведенные данные свидетельствуют о гистогенетической связи рака большого дуоденального сосочка с эпителиальными элементами слизистой оболочки БСДК, а не с эпителием двенадцатиперстной кишки. С нашей точки зрения, гистогенез рака БСДК может объяснить общеизвестный факт избирательного развития этой опухоли в области сосочка по сравнению с другими отделами двенадцатиперстной кишки.
— Вернуться в оглавление раздела «гистология»
Рак тонкого кишечника и двенадцатиперстной кишки
Опухоли тонкого кишечника и двенадцатиперстной кишки представлены довольно разнородной группой доброкачественных и злокачественных новообразований. Лимфома тонкой кишки относится к злокачественным новообразованиям. Рак тонкой кишки развивается медленно. Начало его проявляется неспецифическими и маловыраженными симптомами, которые присущи многим заболеваниям пищеварительного тракта.
Большинство пациентов обращается в Юсуповскую больницу на поздних стадиях заболевания, с выраженными симптомами и проявлениями рака тонкого кишечника. Онкологи для определения тяжести опухолевого процесса проводят комплексное обследование с помощью новейших диагностических аппаратов.
В Юсуповской больнице в процессе лечения больных раком тонкого кишечника и двенадцатиперстной кишки принимают лечение хирурги-онкологи, химиотерапевты, радиологи, психологи. Мультидисциплинарный подход, использование современных химиотерапевтических препаратов и новейших методик лучевой терапии, виртуозное выполнение хирургами операций позволяет улучшить прогноз пятилетней выживаемости. Пациенты клиники онкологии обеспечены индивидуальными средствами личной гигиены, диетическим питанием. Медицинский персонал осуществляет профессиональный уход за пациентами до и после операции. Пациенты в терминальной стадии заболевания получают паллиативную медицинскую помощь.
Причины рака тонкого кишечника
Рак тонкого кишечника – злокачественное новообразование отделов тонкого кишечника: двенадцатиперстной, тощей или подвздошной кишки. В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний органов пищеварения:
В раковую опухоль могут трансформироваться эпителиальные доброкачественные новообразования кишечника. Преобладающее поражение двенадцатиперстной кишки врачи объясняют раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, его активным контактом с канцерогенами, которые поступают в пищеварительный тракт с пищей.
Факторами повышенного риска развития рака тонкого кишечника является спорадический или семейный аденоматозный полипоз. Вероятность возникновения рака тонкого кишечника выше лиц, подвергшихся радиационному облучению или страдающих алкогольной зависимостью, курильщиков, людей, в чьём рационе преобладают консервированные продукты, животные жиры, жареная пища. Существует взаимосвязь ь между раком толстой кишки и злокачественными новообразованиями тонкого кишечника.
Виды рака тонкого кишечника
В зависимости от характера роста опухолевой ткани онкологи выделяют экзофитный и эндофитный рак тонкого кишечника. Экзофитные новообразования растут в просвет кишки, вызывают её сужение и развитие кишечной непроходимости. Внешне они напоминают цветную капусту или полип. Эндофитные формы опухолей инфильтрируют стенку тонкого кишечника в глубину. Они сопровождаются кишечным кровотечением, прободением и перитонитом.
По гистологической структуре злокачественные новообразования тонкого кишечника чаще представлены аденокарциномой. Реже встречаются саркомы, карциноид, лимфома тонкой кишки.
Симптомы и признаки рака тонкого кишечника
Рак тонкого кишечника характеризуется полиморфизмом проявлений. Это связано с вариабельностью локализации, гистологической структуры и размеров новообразования. В начальных стадиях болезни пациенты предъявляют следующие жалобы:
Если опухолевый процесс прогрессирует отмечается интоксикация, снижение массы тела. При деструкции злокачественной опухоли тонкого кишечника возникают симптомы кишечного кровотечения, перфорации кишечной стенки. Содержимое кишки попадает в брюшную полость и приводит к перитониту. Экзофитный рост опухолей может сопровождаться симптомами обструктивной кишечной непроходимости. Если новообразование сдавливает соседние органы, развивается ишемия кишечника, панкреатит, желтуха, асцит.
Иногда происходит сращение опухоли с мочевым пузырём, соседними кишечными петлями, толстым кишечником, сальником с образованием единого малоподвижного конгломерата. При изъязвлении и распаде рака тонкого кишечника возникают кишечные свищи.
Кинические проявления рака подвздошной кишки развиваются постепенно. Первыми симптомами являются диспептические явления:
У пациентов быстро снижается аппетит, появляется отвращение к еде и уменьшается масса тела. При множественных опухолях возникает кишечная непроходимость. Она характеризуется болями в животе, рвотой сначала желудочным содержимым, а затем и кишечным, вздутием живота, сухой кожей и обезвоживанием. При саркомах тонкого кишечника часто наблюдаются кишечные кровотечения.
Симптомы рака двенадцатиперстной кишки
Наиболее характерным и первым симптомом рака 12 перстной кишки является боль. На ранних стадиях заболевания болевой синдром с вовлечением в патологический процесс нервных элементов кишечной стенки. В этот период боль постоянная, ноющая, не связана с приёмом пищи. При местно распространённом процессе и прорастании раковой опухоли в брыжейку толстой и тонкой кишки, поджелудочную железу, боли становятся жгучими. Возрастает их интенсивность и продолжительность, появляется постоянное чувство тяжести в подложечной области.
Развитие непроходимости проявляется нарастающими признаками сужения двенадцатиперстной кишки. Боль при раке 12-перстной кишки отдаёт в спину. Это обусловлено общностью иннервации двенадцатиперстной кишки с поджелудочной железой, привратником, печенью и желчным пузырём, желчными протоками. Тонкокишечная высокая непроходимость возможно развивается при распространении карциноида тонкой кишки на брыжейку. При экзофитном росте раковые опухоли часто подвергаются распаду. В этом случае первым признаком заболевания может быть внутрикишечное кровотечение.
Рак большого дуоденального сосочка (код по МКБ-10 С24) вызывает повышение давления в билиарной зоне и развитие механической желтухи. Для карциноида тонкой кишки характерно развитие паранеопластических синдромов, которые связаны с выработкой гормонов. Их симптомами являются приливы, аритмии и бронхоспазм.
Первым симптомом злокачественной опухоли большого дуоденального сосочка часто становится механическая желтуха, которая возникает на фоне соматического благополучия. Вначале желтуха перемежающаяся. Нормализация биохимических показателей крови обусловлена уменьшением отёка в области стенозированного желчного протока. При прогрессировании рака фатерова сосочка желтуха становится более стойкой. После интенсивных болей, сопровождающихся ознобами и проливными потами, у пациентов изменяется цвет кожи. Больные жалуются на выраженный зуд. Преходящий характер желтухи на поздних стадиях заболевания обусловлен распадом рака большого дуоденального сосочка, который сопровождается временным восстановлением проходимости желчного протока.
При пальпации живота врачи определяют увеличенную печень. У 60% пациентов под нижним краем печени прощупывают увеличенный желчный пузырь. При продолжительном нарушении проходимости желчевыводящих путей возникают цирроз печени и хронический панкреатит. Если рак большого дуоденального сосочка прорастает в стенку кишечника, при последующем распаде опухоли возможны кровотечения. При региональном метастазировании отмечается болевой синдром изменяется.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся сужение или перекрытие просвета протоков поджелудочной железы, из-за которых в пищеварительный тракт перестают поступать ферменты, так необходимые для расщепления жиров и белков. Снижение веса и авитаминоз становятся причиной мышечной слабости.
У больных раком большого дуоденального сосочка часто наблюдаются поносы. Они сопровождаются вздутием и болями в животе. Каловые массы глинисто-серые, зловонные. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается характера болевого синдрома изменяется. На поздних стадиях определяются истощение и расстройства функций органов, которые поражены отдалёнными метастазами.
Диагностика рака тонкого кишечника
При злокачественной опухоли двенадцатиперстной кишки врачи Юсуповской больницы выполняют фиброгастродуоденоскопию и контрастную рентгеноскопию. Для диагностики рака терминального отдела подвздошной кишки информативными являются колоноскопия и ирригоскопия. Рентгенография пассажа бария позволяет выявить препятствия на пути продвижения контрастного препарата, участки сужений и супрастенотического расширения кишки. Во время эндоскопического исследования врач производит биопсию для последующей морфологической верификации диагноза. В сложных для диагностики случаях проводят селективную ангиографию брюшной полости.
Для того чтобы выявить метастазы и прорастание рака тонкого кишечника в органы брюшной полости, в Юсуповской больнице проводят комплексное обследование пациентов:
В неясных случаях проводят диагностическую лапароскопию.
Рак тонкого кишечника дифференцируют от доброкачественных опухолей, туберкулёза кишечника, окклюзии мезентериальных сосудов, болезни Крона. У женщин проводят дифференциальную диагностику с новообразованиями матки и придатков.
Лечение рака тонкого кишечника
Вопрос выбора метода лечения пациентов со злокачественными опухолями тонкой кишки решается коллегиально на заседании экспертного совета с участием профессоров и врачей высшей категории. Если рак тонкого кишечника операбельный, хирурги проводят широкую резекцию поражённого участка кишки и лимфатических узлов, иссекают брыжейку. Протяжённость тонкого кишечника позволяет выполнять радикальное удаление опухоли в границах здоровых тканей. Целостность пищеварительного тракта восстанавливают путем наложения энтероколоанастомоза (тонкой кишки в толстую) или энтероэнтероанастомоза (тонкой кишки в тонкую).
Отдалённый прогноз при раке тонкой кишки определяется стадией ракового процесса и гистологической структурой опухоли. При наличии локализованных опухолевых процессах без регионарных и отдалённых метастазов пятилетняя выживаемость после радикальной резекции составляет 35-40%.
Как проверить тонкий кишечник на наличие опухоли? Звоните по телефону Юсуповской больницы и врачи проведут комплексное обследование. При подтверждении диагноза Вам подберут мультидисциплинарное лечение. При выявлении рака тонкого кишечника на ранних стадиях во время скринингового обследования, когда отсутствуют симптомы заболевания, онкологи имеют возможность провести радикальную операцию. После неё прогноз улучшается.
Опухоли тонкой кишки
Первичные опухоли двенадцатиперстной кишки могут быть как доброкачественными, так и злокачественными. Большая часть этих опухолей не имеет симптоматики. Обычно проявляются клинически злокачественные опухоли. К ним относятся аденокарцинома, лимфома, лейомиосаркома, нейрофибросаркома, рабдомиосаркома, меланосаркома, плазмоцитома и карциноид. Большая часть этих опухолей встречается у больных в возрасте от 50 до 70 лет. В клинической картине преобладают кровотечение, боли в животе, похудание, лихорадка и кишечная непроходимость (перемежающаяся или постоянная).
По данным большинства статистик, самой частой злокачественной опухолью тонкой кишки является аденокарцинома. Аденокарциномы обычно находятся или в двенадцатиперстной кишке, или у ампулы большого дуоденального сосочка, или в проксимальном отделе тощей кишки. Первичная аденокарцинома двенадцатиперстной кишки составляет (по операционным и секционным данным) 0,033% всех опухолей желудочно-кишечного тракта (Taenzer W.P. и соавт, 1972). Опухоль растет экзофитно или в виде язвы, или обладает инфильтрирующим характером роста. Раки двенадцатиперстной кишки характеризуются быстрым течением и рано прорастают в соседние органы — поджелудочную железу, забрюшинное пространство, печеночно-дуоденальную связку, а также рано метастазируют в регионарные лимфатические узлы.
Первичную аденокарциному двенадцатиперстной кишки необходимо дифференцировать от вторичной карциномы, исходящей из большого дуоденального сосочка, поджелудочной железы, желчевыводящих путей или правой почки.
Злокачественная лимфома луковицы двенадцатиперстной кишки
В редких случаях в двенадцатиперстной кишке находят метастазы других опухолей.
У 12% больных синдром Золлингера-Эллисона вызван опухолью эктопированной поджелудочной железы, локализующейся в двенадцатиперстной кишке или в антральном отделе желудка (Ellison L.H. и соавт. 1964).
В тонкой кишке встречаются различные по гистологической природе опухоли. От 30 до
50% всех опухолей тонкой кишки составляют лимфомы. Первичные интестинальные лимфомы (неходжкинские) появляются как локальное образование (западный run) или диффузная инфильтрация (средиземноморский тип). Частота развития лимфом повышена
у больных с глютеновой энтеропатией (целиакия), болезнью Крона тонкой кишки, СПИДом, после трансплантации органов, при аутоиммунных заболеваниях. Клинически
лимфомы проявляются нарушениями всасывания, диареей, похуданием, болями, перфорацией и кровотечением.
Эндоскопическая семиотика. Видны множественные неправильной формы язвы на всех
стенках луковицы двенадцатиперстной кишки. Края язв нечеткие, дно их неровное, бугристое, покрыто грязно-серым фибринозным налетом.
Среди опухолей тонкой кишки особое место занимают карциноиды, проявляющиеся
как доброкачественные, так и злокачественные опухоли. Карциноиды составляют от 4 до
23% опухолей тонкой кишки (Краснокутский Ю.А.. 1996). Среди всех локализаций карциноидных опухолей на тонкую кишку приходится 22-25% (Crocetti Е. и соавт., 1997). Отмечено, что чаше поражается подвздошная кишка, тогда как карциноидные опухоли двенадцатиперстной кишки составляют не более 8% среди карциноидных опухолей желудочно-кишечного тракта. Опухоли локализуются во всех отделах двенадцатиперстной кишки и даже в области большого дуоденального сосочка (Дерижанова И.С 1991; Laura V. и соавт. 1997).
В гонкой кишке карциноиды встречаются, как правило, у лиц старше 40 лет, преимущественно у мужчин. По мнению Т.П.Макаренко и М.И.Брусиловского (1966) карциноиды тонкой кишки с самого начала следует рассматривать как злокачественные новообразования.
Клинические проявления опухолей данной локализации крайне скудны. Лишь у некоторых пациентов имеются признаки кишечной диспепсии (боли в животе без определенной локализации, метеоризм, неустойчивый стул). Как правило, при опухолях до 1 см в диаметре процесс вообще протекает бессимптомно. Более выраженные клинические проявления отмечаются при опухолях более 1,5 см в диаметре. Заболевание может протекать в виде хронической кишечной непроходимости, когда пациента в течение нескольких лет беспокоят приступообразные боли, запоры, периодическое вздутие живота. Иногда клиническая картина напоминает таковую при остром инфекционном кишечном заболевании, когда у пациента отмечается изнуряющий понос (до 30 раз в сутки), а в более поздних стадиях карциноидная опухоль может проявляться обтурационной кишечной непроходимостью, рецидивирующим кишечным кровотечением, перфорацией и перитонитом.
Крайне редким осложнением является инвагинация терминального отдела подвздошной
кишки в слепую (Marcids S. и соавт., 1990).
Карциноиды представляют собой небольшую опухоль, которая располагается в подслизистом слое стенки кишки, хотя и не имеет капсулы. Опухоль чаще локализуется на противобрыжеечной стороне кишки. В процессе роста опухоль инфильтрирует вначале мышечный, а затем и серозный слои. Следует отметить, что карциноиды вызывают фиброзную реакцию в окружающих тканях и органах, что нередко приводит к значительному спаечному процессу, перегибам и перекрутам кишечных петель, обусловливающим в ряде случаев кишечную непроходимость. По гистологическому строению карциноид напоминает альвеолярный рак.
Опухоль может быть солитарной или множественной. J.Hoferiduer и R.H. Stanhlgrcn (1963)
наблюдали двойную локализацию опухоли. Askanazy в одном случае встретил 32 опухолевых узла в тонкой кишке. М.В. Dockcrty и KS.Ashbu.rn (1943) — 68, а П.З.Котлярчук (1927) — свыше 100 опухолей. Опубликовано наблюдение R.J. Sanders и H.R. AxLell (1964), в котором отмечено 209 небольших опухолевых узлов в тонкой кишке. По данным RXSanders и H.RAxleU, множественные карциноиды тонкой кишки наблюдаются в 29% случаев.
Карциноиды тонкой кишки в 50-70% наблюдений метастазируют в основном в брыжеечные лимфатические узлы и печень, реже — в легкие, кости, яичники и головной мозг.
Анализируя 209 наблюдений карциноидов топкой кишки, C.G.Moerlel и соавт. (1961) пришли к выводу, что частота метастазирования их пропорциональна размерам опухоли.
При опухолях менее 1 см в диаметре метастазы в лимфатические узлы имеют место в 2%
случаев, при карциноидах диаметром 1-2 см метастазы обнаруживают у 30% больных,
а при более крупных опухолях — в 88% наблюдений. Чаще всего метастазируют карциноиды подвздошной кишки (65-75%). Эти метастазы отличаются от первичной опухоли большими размерами и повышенной секрецией серотонина. Даже при нерадикальном хиpypгическом лечении описаны случаи самопроизвольной регрессии метастазов.
Существует мнение, что проявление карциноидного синдрома чаще всего связано с наличием множественных метастазов. Этот синдром наблюдается у 25% больных, имеющих метастазы, и вызывается в основном двумя причинами: гиперпродукцией серотонина и потерей печенью способности инактивировать его. В карциноидном синдроме выделяют три ведущих симптома: 1. хроническую энтеропатию; 2. приступообразные нарушения кровообращения с покраснением кожи липа, шеи, верхней половины туловища; 3. поражение клапанного аппарата сердца. Одним из проявлений карциноидного синдрома следует считать образование пептических язв в желудке и двенадцатиперстной кишке, что, по данным RAMacDonald (1956), наблюдается в 38% случаев.
Карциноидные опухоли двенадцатиперстной кишки встречаются очень редко. Они
составляют от 1,3 до 2,8% по отношению ко всем карциноидным опухолям желудочно-кишечного тракта. Многие авторы подчеркивают частую связь между карциноидными опухолями двенадцатиперстной кишки и язвой желудка или двенадцатиперстной кишки.
Карциноиды находят во всей тонкой кишке, но их излюбленная локализация — терминальный отдел подвздошной кишки и аппендикулярный отросток.
Редкой локализацией карциноида является двенадцатиперстная кишка. В клиническом течении процесса при карциноидах двенадцатиперстной кишки выделяют три основные
формы: стенозирующую, желтушную и геморрагическую. При локализации опухоли в области большого дуоденального сосочка развивается желтуха, при изъязвлении — кровотечение.
По данным разных авторов, пятилетняя выживаемость при карциноидах тонкой кишки
без метастатическою поражения составляет приблизительно 95%, при наличии метастазов
в регионарные лимфатические узлы — 62-83%, при наличии отдаленных метастазов — 38% (G.P.Thomson и соавт, 1985).
Лейомиосаркомы в тонкой кишке наблюдаются реже и обычно уже имеют большие размеры, когда их диагностируют. Иногда в топкой кишке обнаруживают меланому.
Среди доброкачественных опухолей тонкой кишки преобладают аденомы (обычно дуоденальные), лейомиомы (интрамуральные) и липомы (подвздошные). Одни авторы считают самой частой доброкачественной опухолью тонкой кишки лейомиому (Hancock R.J., 1970), другие — аденому (Ратиср Ю.А.. 1962: Pcrzin К.Н. и соавт., 1984). В более поздней публикации сообщалось, что из 196 доброкачественных опухолей тонкой кишки в 51 случае были аденомы, в 43 — лейомиомы, в 35 — липомы, в 22 — аденомы бруннеровых желез, в 21 — лимфангиомы, в 14 — сосудистые опухоли и в 10 — фибромы. Очень редко в гонкой кишке встречаются миома и невринома.
По-видимому, именно аденомы являются самыми частыми опухолями двенадцатиперстной кишки, особенно большого дуоденального сосочка, и затем частота их постепенно снижается в тощей и подвздошной кишке.
Наиболее часто аденомы встречаются у больных пожилого возраста, пик приходится на седьмую декаду. Пол роли не играет. Клиническая картина зависит от локализации и типа поражения. Нередко клиническую картину заболевания проанализировать невозможно из-за наслоения симптомов основного заболевания (злокачественных и доброкачественных опухолей желудка, легких, матки). Иногда экзофитно растущие опухоли достигают больших размеров и прощупываются самими больными. Нередко опухоли бывают больших размеров, с распадом, поэтому возможным осложнением является перитонит.
При небольших опухолях может развиться кишечная непроходимость вследствие инвагинации.
Аденомы тонкой кишки можно разделить на два подтипа: тубулярные и ворсинчатые аденомы. Тубулярная аденома в двенадцатиперстной кишке обычно протекает бессимптомно, хотя при больших размерах поражения пациентов могут беспокоить боли и кровотечение.
Рентгенологическая картина неспецифична.
Эндоскопическая семиотика. Опухоль может быть па широком основании или на ножке,
поверхность ее гладкая или дольчатая. Размеры опухоли от 0,5 до 3 см в диаметре. Опухоль обычно одиночная, но описаны и множественные аденомы, Аденомы больших размеров могут изъязвляться и обтурировать просвет кишки.
Клиническая картина ворсинчатой аденомы характеризуется болями в эпигастральной области, желудочно-кишечным кровотечением, кишечной непроходимостью, желтухой и панкреатитом. У некоторых больных симптомы могут быть неопределенными и неспецифичными.
Эндоскопическая семиотика. Определяется бугристая опухоль, как правило, одиночная.
Размеры опухоли — от 5 до 8 см в диаметре. Ворсинчатая опухоль озлокачествляется чаше, чем тубулярная аденома.
Злокачественные опухоли часто сосуществуют с доброкачественными аденомами.
Своевременная диагностика опухолей тонкой кишки не превышает 13%. Более чем 60% больных оперируются в экстренном порядке по поводу осложнений опухоли. Диагностика опухолей тонкой кишки базируется на рентгенографии тонкой кишки и рентгенографическом исследовании с бария сульфатом. Ангиография необходима для характеристики сосудов в опухоли, КТ позволяет оценить размеры образования (особенно лимфом), ультрасонография и сцинтиграфия — определить метастатическое поражение других opганов.
В диагностике опухолей двенадцатиперстной кишки ведущую роль играет дуоденоскопия
С точки зрения эндоскопии тонкая кишка — самый труднодоступный орган желудочно-кишечного тракта. Благодаря значительной длине тонкой кишки многие ее участки чрезвычайно трудны для исследования. В 2002 г. японская фирма «Фуджинон» создала
электронную энтероскопическую двухбаллонную систему. Новая эксклюзивная методика
введения эндоскопа при помощи двух воздушных баллонов обеспечивает точное размещение и безопасную фиксацию внешней трубки в тонкой кишке. После этою конец эндоскопа может быть легко подведен к интересующей области. Специально разработанная система нагнетания воздуха позволит постоянно поддерживать стабильный уровень давления в воздушных баллонах, а также повышать и понижать это давление до нужного уровня, что обеспечивает безопасное и успешное введение эптероскопа.
Показаниями для проведения эптероскопии являются кишечные кровотечения неясной этиологии и тонкокишечная непроходимость (когда исключена патология со стороны
пищевода, желудка, двенадцатиперстной и толстой кишки), болезнь Крона, хроническая
диарея и боли в животе. Это предпочтительный метод для распознавания опухолей в тонкой кишке, который позволяет выявить характер патологии и верифицировать диагноз
с помощью морфологического исследования биопсийного материала, так как прибор позволяет осуществлять биопсию.
Отсутствие верификации диагноза, а также невозможность исключить острую хирургическую патологию являются показанием к выполнению диагностической лапаротомии.
Опухоли большого дуоденального сосочка
Впервые стеноз большого дуоденального сосочка был описан в 1884 г. Laugenbueh, который рекомендовал рассекать сосочек для удаления вклиненных камней и при наличии
его рубцовых сужений. Однако длительное время стеноз большого дуоденального сосочка
обнаруживали лишь в отдельных наблюдениях. Стеноз большого дуоденального сосочка часто служит причиной обтурации желчных путей и панкреатических протоков.
По данным различных авторов, частота стеноза большого дуоденального сосочка во время операции составляет от 15 до 30%. Причины стеноза различны. В одних случаях стеноз большого дуоденального сосочка является следствием воспалительных изменений сосочка при заболеваниях двенадцатиперстной кишки в результате дуоденита и панкреатита. В других случаях непроходимость большого дуоденального сосочка и его сужение вызывают доброкачественные аденомы папиллы.
Доброкачественные опухоли большого дуоденального сосочка обычно наблюдаются у лиц молодого и среднею возраста, одинаково часто у мужчин и у женщин. В области ампулы большого дуоденального сосочка и в периампулярной зоне аденомы проявляют себя клинически гораздо раньше, чем в тонкой кишке, даже при наличии небольших размеров. Больных беспокоят ремитирующая желтуха, боли в правом подреберье и в эпигастральной области, кровотечение.
Эндоскопический семиотика. Устье большого дуоденального сосочка зияет, поступления
желчи из него нет. В области устья большого дуоденального сосочка определяется опухоль полиповидной формы, мягкой консистенции, ярко-красного цвета. Размер опухоли колеблется от нескольких миллиметров до 1-2 см.
При внутрисосочковой ворсинчатой аденоме большой дуоденальный сосочек может несколько выбухать в просвет двенадцатиперстной кишки. Аденома выходит из сосочка
в виде бахромы. В других случаях ворсинчатая аденома выбухает в просвет двенадцатиперстной кишки в виде ореха, иногда почти полностью выполняя просвет парафатеральното дивертикула. При инструментальной пальпации сосочек плотный, при взятии биопсии — выраженная контактная кровоточивость.
При гистологическом исследовании биопсийного материала обнаруживают зрелые эпителиальные элементы железистого строения с хорошо развитой соединительнотканной стромой. Развиваются эти опухоли из слизистой оболочки большого дуоденального сосочка или панкреатического протока (рис. 6.27 В). Частое обнаружение в тканях большого дуоденального сосочка опухолевых клеток и элементов воспалительного процесса дает основание некоторым авторам считать воспалительную реакцию причиной развития опухолевого процесса в большом дуоденальном сосочке. Эндоскопическая ретроградная панкреатохолангиография четко указывает на уровень обструкции.
Доброкачественные опухоли большого дуоденального сосочка являются предраковыми
состояниями, поскольку склонны к малигнизации. Многие исследователи обращают внимание на развитие рака большого дуоденального сосочка из аденом. Риск малигнизации ампулярной или периампулярной аденомы гораздо выше, чем аденомы, локализующейся в двенадцатиперстной или остальной части тонкой кишки. По данным P.Gcrtsch и соавт. (1987), при гистологическом исследовании раковой опухоли большого дуоденального сосочка установлено, что все они содержали ткань аденоматозных полипов с эпителиальными дисплазиями.
Рак большого дуоденального сосочка
Раковые опухоли большого дуоденального сосочка развиваются из эпителия слизистой оболочки двенадцатиперстной кишки в области сосочка, эпителия слизистой оболочки его ампулы или эпителия конечных отделов общего желчного и панкреатического протоков. Несмотря на эти различия гистогенеза, с практической точки зрения все такие новообразования принято объединять общим понятием «рак большого дуоденального сосочка», как предложил Carnot в 1908 г.
Частота рака большого дуоденального сосочка составляет около 2% опухолей желудочно-кишечного тракта (Натютко Ю.И., 1998; Schenlke К.Li., 1986). Удельный вес рака большого дуоденального сосочка среди новообразований гепатобилиарной и панкреатодуоденальной зоны колеблется от 10.1 до 18.3% (Русаков В.И. и соавт. 1986; Frosali П. и соавт., 1990).
Клиническая классификация карциномы большого дуоденального сосочка по системе TNM:
ТХ — первичная опухоль не определяется
ТО — нет признаков первичной опухоли
Tis — карцинома in situ
Ti — опухоль ограничена ампулой фатерова сосочка или сфинктером Одди
Т2 — опухоль прорастает стенку двенадцатиперстной кишки
ТЗ — опухоль прорастает поджелудочную железу
Т4 — опухоль прорастает перипанкреатические ткани или другие соседние органы или структуры
NX — регионарные лимфатические узлы не определяются
N0 — нет метастазов в регионарных лимфатических узлах
N1 — метастазы в регионарных лимфатических узлах
MX — отдаленные метастазы не определяются
МО — нет отдаленных метастазов
Ml — отдаленные метастазы
Рак большого дуоденального сосочка поражает людей среднего и пожилого возраста и чаше встречается у мужчин, чем у женщин.
Рак большого дуоденального сосочка (полиповидная форма)
Рак большого дуоденального сосочка имеет ряд характерных клинических особенностей, что позволяет заподозрить наличие этого заболевания. Наиболее частыми признаками болезни являются желтуха, боли в верхних отделах живота, диспепсические расстройства и общие нарушения состояния больного. Желтуха без продромальных признаков — «тихая желтуха» (Nicdcrt В.. 1982) — является следствием обтурации желчевыводящих протоков. Это самый постоянный симптом рака большого дуоденального сосочка.
Боль в верхней половине живота носит тупой, постоянный, ноюший характер. Причиной боли является холангиостаз, а также прорастание опухоли в поджелудочную железу или в двенадцатиперстную кишку.
Нередко в дожелтушном периоде заболевания появляются общая слабость, быстрая утомляемость, раздражительность, апатия, снижение аппетита, похудание, анемия.
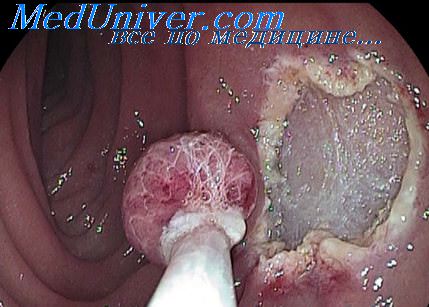
Макроскопически раковая опухоль большого дуоденального сосочка бывает в виде полипа, язвы иди инфильтрата.
Эндоскопическая семиотика полипозной формы рака. Опухоль большого дуоденального
сосочка имеет вид грибовидного образования или напоминает цветную капусту. Опухоль
вдается в просвет двенадцатиперстной кишки, достигает размеров 3-5 см.
Эндоскопическая семиотика язвенной формы рака. Рак большого дуоденального сосочка
выглядит как язва неправильной формы, размером от 1 до 4 см, с плотными, подрытыми
краями и кровоточащим дном, покрытым гнойными наложениями.
Эндоскопическая семиотика инфильтративной формы рака. В области большого дуоденального сосочка видна опухоль, инфильтрирующая соседние ткани, распространяющаяся па двенадцатиперстную кишку.
Диагноз карциномы большого дуоденального сосочка не представляет сложностей при полиповидно растущей папиллярной аденокарциноме или при изьязвившейся опухоли.
Однако и в этих случаях могут возникнуть диагностические трудности из-за большой распространенности опухоли на окружающие ткани. Важное значение имеет состояние продольной складки двенадцатиперстной кишки, а именно выбухание ее. Это может быть вызвано опухолью терминального отдела обшего желчного протока или ущемлением камня в папилле.
Выявление злокачественной опухоли сложно во время эндоскопического исследования
в тех случаях, когда первичная карцинома находится в толще большого дуоденального сосочка. В этом случае данные осмотра будут неубедительные, и для уточнения диагноза необходимо гистологическое исследование биопсийного материала. При больших поражениях с изъязвлением или обтурацией обычно обнаруживают злокачественные изменения при гистологическом исследовании. По небольшому биопсийному фрагменту можно диагностировать злокачественные изменения, если раковый фокус находится в биопсийном фрагменте. По данным D.P. Ryan и соавт. (1986), если раковые клетки находятся в пяти из девяти биопсийных фрагментах, ложно отрицательные результаты имеют место в 56% случаев. Если рак не обнаруживают в нескольких биопсийных фрагментах, то производят частичную эксцизию опухоли. Если инвазивный фокус обнаруживают в биопсийном фрагменте, тогда гистологический диагноз карциномы не вызывает сомнений.
По своей гистологической структуре раковые опухоли большого дуоденального сосочка, несмотря на различное происхождение, чаше всего представляют собой аденокарциномы. Паренхима опухоли обычно состоит из атипичных клеток цилиндрическою или кубического эпителия, образующих поли округлой, продолговатой или неправильной формы. В некоторых случаях опухоль состоит из полиморфных клеточных элементов, создающих картину солидною или слизистого рака. В зависимости от степени развития соединительнотканной стромы опухоль может иметь вид скирра или — реже — простого и мозгового рака.