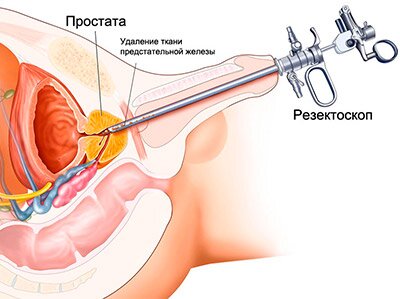
Аденома простаты кровоточит что делать
Кровь в моче при аденоме предстательной железы: причины и решения
Аденома предстательной железы — серьезное заболевание, которым страдает каждый второй мужчина после 50 лет. С возрастом вероятность развития патологии повышается до 80-90%, поэтому представителям сильного пола нужно особенно внимательно относиться к своему здоровью.
Признаки и стадии развития аденомы
В отдельных случаях первые признаки болезни появляются уже после 40 лет. К ним относятся:
Первая стадия развития аденомы может длиться до 12 лет и часто остается незамеченной из-за смазанной симптоматики. Вторая стадия болезни сопровождается истончением стенок органа. В мочевой пузырь моча поступает неравномерно, склонна к застаиванию в почках. Это может спровоцировать воспалительный процесс и присоединение вторичной инфекции.
Самая опасная стадия заболевания — третья. Она характеризуется резким нарастанием симптомов, устойчивым повышением артериального давления, появлением отеков лица и конечностей. Еще один тревожный признак — кровь в моче при аденоме предстательной железы. Гематурия может развиться при росте опухоли и быть следствием варикоза вен в шеечной части мочевого пузыря.
Способы борьбы с гематурией
Методики борьбы с кровью в моче при аденоме предстательной железы направлены на решение основной проблемы — устранение гиперплазии простаты. В зависимости от стадии болезни пациенту могут помочь:
Операции при аденоме простаты должен проводить только квалифицированный специалист. Важно соблюдать технику выполнения хирургического вмешательства, так как осложнением трансуретральной резекции может стать кровь в моче. Это происходит из-за травмирования уретры.
Чтобы избавиться от гематурии и других проявлений аденомы предстательной железы, обращайтесь в нашу клинику андрологии в Москве. Прием ведут опытные специалисты, которые подберут методику лечения в зависимости от состояния пациента и стадии болезни. Справки — по телефону.
Кровь в моче у мужчин

Причины появления мочи с кровью у мужчин
Гематурия ― следствие развития различных патологических процессов, возникающих в почках, мочеточниках, мочевом пузыре, уретре:
Надо иметь в виду, что употребление некоторых продуктов питания, содержащих натуральные и искусственные красители, могут придавать урине неестественную красноватую окраску. Приём лекарств также иногда повинен в том, что цвет становится красно-коричневым.
Симптомы
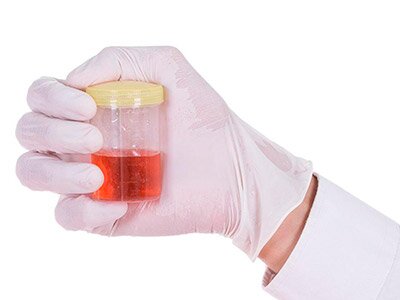
Степень гематурии характеризуется как незначительная, умеренная и выраженная. Это зависит от того, насколько интенсивный красный цвет приобретает моча при наличии крови.
Для врачей имеет диагностическое значение момент возникновения гематурии, что позволяет выделять такие формы, как начальное, терминальное или тотальное кровотечение.
Симптомы, сопровождающие гематурию, служат признаками различных заболеваний:
Диагностика гематурии у мужчин
Если мужчина замечает, что выделяется моча с кровью, то ему необходимо обратиться к урологу или хирургу для выяснения причин.
Во время опроса врач уточняет время появления гематурии. Специалист детализирует подробности, связанные с:

Ректальное (через прямую кишку) обследование позволяет обнаружить рак простаты, который выявляется в виде плотных узелков.
Лабораторные анализы позволяют установить скрытые кровотечения, повышенный уровень белка и лейкоцитов, возбудителя инфекции, присутствие атипичных клеток.
Более детальную характеристику положения дел дают инструментальные методы обследования:
Лечение
Моча с кровью у мужчин является безусловным показанием для лечения органов мочеполовой сферы. Если причина кроется в тяжёлом физическом труде или слишком интенсивных тренировках, то врач рекомендует ввести ограничения физической нагрузки. В остальных случаях требуется консервативное или оперативное лечение.
Медикаментозная терапия назначается в зависимости от той патологии, которая была выявлена при обследовании. Важно, чтобы пациент выполнял все предписания врача во избежание перехода болезни в хроническую форму и для предупреждения возможных осложнений.
Хирургическая помощь при гематурии разнообразна.
Операции на простате
Амбулаторные процедуры при гипертрофии простаты:
Операции на мочеточниках при уролитиазе:
Возможные осложнения
Игнорирование факта появления в моче крови приводит к усугублению заболевания, которое спровоцировало появление гематурии:
Качественная диагностика и своевременная терапия возвращают человека к привычному образу существования. Клиника «МедПросвет» предлагает полный пакет услуг по обследованию и подбору персонализированной тактики лечения.
Профилактика и лечение воспалительных осложнений после трансуретральной резекции аденомы предстательной железы
Одной из сложных проблем урологии на современном этапе является внутрибольничное инфицирование и развитие инфекционно-воспалительных осложнений в послеоперационном периоде. Трудность лечения госпитальной инфекции связана с селекцией и распространением в хирургических стационарах резистентных к большинству антибактериальных препаратов штаммов возбудителей, а также с возникновением вторичного иммунодефицитного состояния больных в послеоперационном периоде, на фоне которого эффективность антибактериальной терапии оказывается снижена. Применение природных и синтетических антибиотиков подавляет защитные иммунные реакции, усиливая имеющуюся иммуносупрессию, оказывает неблагоприятное влияние на физиологические процессы в тканях, ведет к развитию дисбактериоза, создавая тем самым условия для эндогенного инфицирования мочевых путей условно-патогенной флорой [1].
Несмотря на применение современных методов профилактики, совершенствование методов стерилизации инструментария и соблюдение санитарно-гигиенических требований, трансуретральные эндоскопические операции, в том числе трансуретральная резекция аденомы предстательной железы, сопровождаются инфекционно-воспалительными осложнениями (ИВО). Частота возникновения ИВО после трансуретральной резекции аденомы предстательной железы достаточно высока и достигает 29,8% [2–4]. Поэтому профилактика ИВО является актуальной проблемой, которая до сих пор до конца не решена.
Указанные ИВО наиболее часто встречаются в виде пиелонефрита, уретрита, фуникулита, эпидидимоорхита, простатита, цистита. Причина возникновения таких осложнений чаще всего связана с обострением хронического инфекционного процесса на фоне дренирования мочевого пузыря уретральным катетером или цистостомическим дренажом [4–6]. Основными возбудителями инфекций являются грамотрицательные бактерии семейства Enterobacteriaceae (прежде всего Escherichia (E.) coli), а также Enterococcus spp., Staphylococcus (S.) spp., S. epidermidis, S. aureus, Citrobacter spp., Streptococcus spp., Enterobacter spp. Немаловажную роль в генезе послеоперационных ИВО играет внутрибольничная инфекция Pseudomonas (Ps.) aeruginosa, E. сoli, Proteus spp. [7–9]. Она обладает высокой резистентностью к воздействию большинства антибактериальных препаратов. Процесс, вызванный внутрибольничной инфекцией, имеет наиболее тяжелое течение и нередко сопровождается развитием гнойно-деструктивных изменений органов мошонки [4, 10].
Развитие ИВО трансуретральных электрохирургических вмешательств на простате определяется множеством факторов. К этим факторам относятся: наличие хронического пиелонефрита, простатита, цистита, наличие цистостомического дренажа, катетеризации мочевого пузыря в предоперационном периоде, неадекватное проведение предоперационной противовоспалительной и иммунокорригирующей терапии, методика трансуретральной резекции аденомы предстательной железы, наличие сопутствующих заболеваний, особенно сахарного диабета, состояние иммунитета и др. [4, 9, 11].
Хирургическое вмешательство, как правило, приводит к индуцированию иммунодефицитных состояний в организме, проявлением которых чаще всего является формирование гнойных осложнений.
В связи с хирургической травмой в зоне раны происходит активация клеток воспаления, таких как макрофаги, нейтрофилы, эндотелиальные клетки и фибробласты. Эти клетки вырабатывают провоспалительные цитокины: интерлейкин-8 (ИЛ-8), фактор некроза опухолей (ФНО)-α, ИЛ-1, ИЛ-6, ИЛ-12, под действием которых повышается температура тела, частота пульса, развивается лейкоцитоз. Это состояние называется синдромом системного воспалительного ответа. Одновременно вырабатываются цитокины, вызывающие компенсаторный противовоспалительный ответ. Иммунная система контролируется равновесием выработки про- и противовоспалительных цитокинов. Выявлено, что при остром синдроме компенсаторного противовоспалительного ответа повышается риск развития инфекционных осложнений. Стратегия профилактики и лечения гнойно-септических заболеваний должна учитывать существующий в организме баланс про- и противовоспалительных реакций [12, 13].
Страдают аденомой предстательной железы чаще мужчины пожилого и старческого возраста, имеющие отягощенный сопутствующими заболеваниями соматический статус, со снижением иммунологической реактивности. Процесс старения проявляется прогрессивным снижением функциональной активности реакций врожденного и приобретенного иммунитета, что является главной причиной развития ИВО. Хирургическая операция приводит к дальнейшему снижению всех реакций иммунной системы: фагоцитоза, гуморального и клеточного иммунитета. В первую очередь происходит уменьшение общего числа фагоцитирующих клеток, снижение их способности захватывать, переваривать и убивать микробные клетки [14].
Главной целью антимикробной профилактики в урологии является профилактика инфекции, связанной с вмешательством, а не инфекции, уже имеющейся у пациента.
В урологической практике проводят профилактику развития как симптоматической инфекции мочевыводящих путей (ИМП) (острый пиелонефрит, простатит, эпидидимит, уросепсис), так и тяжелой раневой инфекции.
Риск инфицирования во время операции зависит от состояния пациента, вида хирургического вмешательства и окружающих факторов.
При антибактериальной профилактике ИВО урологических вмешательств, в том числе трансуретральных операций на предстательной железе, необходимо придерживаться двух принципов профилактики [15].
Перед трансуретральными операциями обязательна антибактериальная профилактика, даже при отсутствии ИМП перед операцией. Инфицирование возможно как во время операции (из вскрывающихся инфицированных ацинусов простаты, нестерильного ирригационного раствора, инструментария, кожи пациента), так и после вмешательства — установка уретрального катетера приводит к восходящему инфицированию мочевых путей [15, 16].
Первоначально назначают антибиотик широкого спектра действия, но как только становятся известны данные бактериологических анализов, его заменяют на антибиотик узкого спектра действия, основываясь на данных чувствительности микроорганизмов [15–18].
При первоначальном выборе антибиотика при поступлении больного в стационар необходимо помнить, что основными возбудителями внебольничной мочевой инфекции являются грамотрицательные микроорганизмы семейства Enterobacteriaseae, и в частности — E. coli, Klebsiella pneumoniae, Proteus mirabilis, а также грамположительные микроорганизмы — Enterococcus faecalis, S. aureus, S. saprophyticus, S. epidermidis. У больных с внебольничными штаммами микроорганизмов, как правило, отмечается хорошая чувствительность ко многим антибиотикам, если пациент не лечился антимикробными препаратами в течение длительного времени амбулаторно [15–19].
Время назначения антибактериальной профилактики и длительность периоперационной профилактики имеют большое значение.
Необходимо применять антибиотик до начала хирургического вмешательства, для профилактики раневой инфекции. В начале операции необходим высокий уровень антибиотика в крови. Если антибиотик назначается больному более чем за 1 ч до операции, отмечается увеличение частоты послеоперационной инфекции. Не рекомендуется применять один и тот же антибиотик для лечения и профилактики, необходимо использовать антибиотики, создающие высокую концентрацию в моче, периодически менять препараты для антибактериальной профилактики в клинике, для уменьшения селекции резистентных штаммов микроорганизмов [7, 15].
Многие антибактериальные лекарственные средства могут применяться при периоперационной профилактике, среди них цефалоспорины 2-го поколения, фторхинолоны, защищенные β-лактамы. К лекарственным средствам резерва относятся аминогликозиды, цефалоспорины 3-го и 4-го поколений, ингибиторзащищенные β-лактамы, карбапенемы и ванкомицин. Эти препараты должны назначаться с целью профилактики крайне редко и осторожно, только если есть уверенность в контаминации места операции полирезистентными госпитальными штаммами [15, 19].
При назначении антимикробных препаратов определяющее значение имеет резистентность микроорганизмов к антибиотикам. При анализе чувствительности основных возбудителей госпитальной ИМП в урологических стационарах отмечается следующее.
Pseudomonas aeruginosa наиболее чувствительна к цефтазидиму, карбапенемам (меропенем, имипенем), нетилмицину, менее чувствительна к амикацину и цефепиму.
E. coli: высокая чувствительность к цефтазидиму и левофлоксацину, далее к цефотаксиму, цефоперазону, цефуроксиму, ципрофлоксацину, норфлоксацину, гентамицину, фосфомицину.
Enterococcus faecalis наиболее чувствителен к ванкомицину, фуразидину, нетилмицину, гентамицину, доксициклину.
Enterobacter spp.: высокая чувствительность к имипенему, меропенему, цефтазидиму, цефепиму, амикацину, левофлоксацину, менее — к гентамицину, цефотаксиму.
Streptococcus spp. чувствителен к ванкомицину, цефотаксиму, фуразидину, гентамицину, ципрофлоксацину, норфлоксацину.
Staphylococcus epidermidis чувствителен к ванкомицину, цефотаксиму, гентамицину, нетилмицину, цефалексину, оксациллину, доксициклину, фуразидину.
Таким образом, наиболее значимыми для лечения ИМП в настоящее время являются: карбапенемы — меропенем, тиенам; ванкомицин (для грамположительных); цефалоспорины — цефтазидим (фортум), цефепим (максипим), цефотаксим (клафоран); аминогликозиды — нетилмицин, амикацин, гентамицин; фторхинолоны — левофлоксацин (таваник), ципрофлоксацин, норфлоксацин (нолицин); для лечения грамположительных — фуразидин (фурагин) [18–21].
Из этих препаратов к группе резерва обычно относят карбапенемы, ванкомицин, цефтазидим, цефепим, аминогликозиды, фторхинолоны, сульперазон, метронидазол.
Необходимо помнить о внутритканевой фармакокинетике, т. е. убедиться, что достигнута терапевтическая концентрация выбранного антибиотика в тканях [20].
При отсутствии эффекта в течение 72 ч от начала терапии нужно пересматривать антимикробную терапию. При неэффективности выбранного антибиотика необходимо заменить его на альтернативный препарат, относящийся к другому классу антибиотиков (фторхинолоны на β-лактамы, β-лактамы на аминогликозиды и т. д.), или комбинации фторхинолонов с аминогликозидами, либо β-лактамные антибиотики с аминогликозидами [17, 21–23].
Проблема лечения ИМП заключается в частоте заболеваний и персистенции микроорганизмов в мочевых путях, на дренажах, катетерах, камнях. Антибактериальное лечение ИМП на фоне обструктивных уропатий не только неэффективно, но способствует селекции и размножению резистентных штаммов микроорганизмов. Эффективное лечение антимикробными препаратами возможно только после дренирования мочевых путей и устранения обструкции оперативным путем. Временное дренирование обструктивной уропатии катетерами и дренажами, являющееся лечебной процедурой, также открывает входные ворота инфекции, появляется новый очаг инфекции для организма, который проявляется в виде асимптоматической бактериурии. При отсутствии клинических проявлений инфекции асимптоматическая бактериурия не требует лечения. При подготовке пациента к операции с бактериурией необходима антибактериальная подготовка за 1–2 дня до операции; иногда достаточно антибактериальной профилактики за 1 ч до операции [7, 18, 22].
Применяемый антибиотик должен покрыть спектр наиболее часто встречающихся возбудителей инфекции. Все препараты назначают в разовой дозе за полчаса при внутривенном введении или за 1 ч при внутримышечном введении — для достижения максимальной концентрации в тканях во время операции. Одной дозы антибиотика в большинстве случаев достаточно. Следующая доза антибиотиков необходима в случае контаминации раны во время операции — в течение 48 ч, но уже в качестве терапии, а не профилактической меры. Необходимо использовать ступенчатую терапию — перевод на пероральный способ приема с внутривенного для препаратов, имеющих две лекарственные формы, в частности левофлоксацин, офлоксацин, ципрофлоксацин, амоксиклав, некоторые цефалоспорины, что дает им фармакоэкономические преимущества [20, 22].
Антибактериальная профилактика никогда не компенсирует плохую оперативную технику, она является лишь одним из компонентов в управлении профилактикой инфекции. Необходимо строго соблюдать другие важные условия, способствующие профилактике госпитальной инфекции [7, 15, 20, 21]:
Интраоперационный риск развития ИВО при трансуретральных эндоскопических операциях на предстательной железе связан со вскрытием инфицированных ацинусов простаты во время резекции, с инфицированным ирригационным раствором. Рекомендуемые антибиотики: фторхинолоны, ингибиторзащищенные аминопенициллины, цефалоспорины 2-го поколения, фосфомицин. Альтернативой служат ко-тримоксазол и аминогликозиды [15, 22, 23].
Около 50% возбудителей в негоспитальной ИМП кишечной группы резистентны к амоксициллину и 30% — к триметоприму. Ограничивает применение антибиотиков при эмпирической терапии ИМП наличие не более 20% резистентных штаммов микроорганизмов в регионе или стационаре. Энтерококки сейчас занимают лидирующее место среди возбудителей ИМП после колиформ. Они наиболее часто встречаются у пожилых и катетеризированных пациентов и имеют природную внутреннюю резистентность ко многим цефалоспоринам и аминогликозидам [20–24].
Рекомендации по периоперационной антибактериальной профилактике в урологии (Рекомендации Европейской урологической ассоциации, 2000–2003 гг.) приведены в таблице 1 [25]. В таблице 2 представлены общие рекомендации, разработанные в отношении лечения внебольничной ИМП и применяющиеся в случае развития госпитальной ИМП [15].
Общепринятой мерой профилактики ИВО до настоящего времени остается антибиотикотерапия, которая вносит определенный вклад в подавление реакций фагоцитоза и презентации антигена, что может приводить к развитию транзиторной иммуносупрессии.
В настоящее время широкое применение находят вспомогательные, эфферентные методы профилактики ИВО, такие как озонотерапия, непрямое электрохимическое окисление крови. Наряду с антибиотикопрофилактикой, широкий спектр клинической эффективности этих методов дает возможность использовать их для воздействия на основные патогенетические звенья послеоперационных ИВО.
Озонотерапия положительно влияет на функциональную активность иммунной системы, а также способствует снижению активности воспаления. Показано, что озон потенцирует действие других лекарственных препаратов: под его воздействием мембраны клеток становятся более рыхлыми, что облегчает доступ лекарства в клетки. При сочетанном применении озона и антибиотиков доза последних может быть снижена в 2 раза [16, 17].
Метод непрямого электрохимического окисления крови детально разработан и широко используется во многих сферах медицины. При применении с этой целью гипохлорита натрия в качестве высокоактивного электрохимического детоксикатора широкого спектра действия был выявлен ряд свойств этого препарата: дезагрегационное, антикоагулянтное, антигипоксическое, иммуностимулирующее, бактерицидное и др. Все вышеперечисленное позволяет использовать этот метод с целью профилактики ИВО трансуретральных эндоскопических операций.
Антибиотикопрофилактика, несомненно, снижает риск возникновения ИВО, но далеко не всегда позволяет их избежать, а в ряде случаев оказывается неэффективной [18]. Необходимо подчеркнуть, что проблема профилактики ИВО требует комплексного, всестороннего подхода. Применение антибактериальных препаратов является лишь частью общих профилактических мероприятий. Продолжается интенсивный поиск оптимальных методов предупреждения ИВО.
Литература
Э. М. Мустафаев
А. Г. Мартов, доктор медицинских наук, профессор
А. Г. Наумов
В. Н. Синюхин, доктор медицинских наук, профессор
Ф. Шакир, кандидат медицинских наук
Д. С. Меринов, кандидат медицинских наук
А. В. Амелин
Е. Н. Степанова, кандидат медицинских наук, доцент
А. Ю. Ткаченко
НИИ урологии, ГКУБ № 47, РМАПО, Москва
Кровь в моче у мужчин. Причины, симптомы и лечение крови в моче у мужчин
О крови в моче у мужчин
Кровь в моче или гематурия — это изменение цвета мочи, которое обусловлено появлением в ней эритроцитов (красных клеток крови). Иногда кровь в моче можно увидеть невооруженным глазом, а иногда только после обследования мочи под микроскопом.
Причины крови в моче у мужчин
Самой распространенной причиной крови в моче у мужчин может быть заболевание предстательной железы. Так же существует вероятность появления крови в моче при аденоме или гиперплазии простаты. Такое заболевание диагностируют с помощью определения уровня оттока и количества остаточной мочи. Не редко кровь в моче может появиться после сильных физических нагрузок. Чрезмерная физическая активность повышает артериальное давление, тем самым увеличивая кровоток в почках. Кровь появляется при сильных регулярных нагрузках и при отсутствии нормального отдыха. При раке простаты 20% пациентов имеют кровь в моче. Данное заболевание проявляется не только наличием крови, но и частым мочеиспусканием, болями в промежности, чувством не опустошенного пузыря. Помимо всего сказанного, причиной появления крови в моче может стать мочекаменная болезнь.
Не менее страшной причиной крови в моче является рак мочевого пузыря. Это заболевание долгое время протекает бессимптомно. Первым проявлением заболевания считается наличие крови в моче.
Кроме перечисленных причин можно выделить еще и дополнительные:
Симптомы крови в моче у мужчин
Кровь в моче — это симптом серьезного заболевания мочеполовой системы. Часто помимо крови в моче пациент замечает чувство боли внизу живота или в области промежности.
Лечение крови в моче у мужчин
Перед тем как приступить к лечению крови в моче необходимо точно установить причину, из-за которой этот недуг возник. Для того чтобы это сделать необходимо сдать следующие анализы:
После установления причины врач приступает к выбору методики лечения. Методика будет напрямую зависеть от степени тяжести заболевания.
Важно знать, что при обнаружении крови в моче самолечиться строго запрещается.
Кровь в моче — это симптом серьезного заболевание, диагностирование которого невозможно в домашних условиях. Самолечение и прием лекарственных препаратов не по назначению может только усугубить состояние здоровья пациента. При появлении крови в моче нужно, как можно скорее, записаться на консультацию к врачу-урологу или гинекологу. Скорее всего, вам назначат общий анализ крови и мочи, уровень сахара и креатинина в крови, ультразвуковое исследование органов мочевыделения.
При травмах органов мочеиспускания назначают консервативную терапию или, по необходимости, хирургическую операцию. При аутоиммунном или инфекционном заболевании используют медикаментозную терапию, при новообразованиях в почках назначают оперативное вмешательство, при мочекаменной болезни применяют хирургические операции или дробления ультразвуком, при полипах так же используют хирургические операции, при наличии инфекции в мочевом пузыре назначают антибиотикотерапию, при заболеваниях предстательной железы назначают консервативное или хирургическое лечение.
В нашем медицинском центре «ДеВита» высококвалифицированные врачи проводят наиболее распространенные и современные операции по лечению органов мочевыделительной системы (операции с применением лазерного оборудования, криотерапия, трансуретральная игловая абляция). Здоровье человека очень хрупкое, оно нуждается в постоянной заботе и внимании. Игнорирование серьезных симптомов, таких как наличие крови в моче, строго запрещается. Важно знать, что намного проще предупредить развитие заболевания, чем долго заниматься его лечением.
Проведенные анализы (анализ крови, мочи, УЗИ) установят точную причину появления крови в моче. Опытные специалисты медицинского центра «ДеВита» примут все необходимые меры для своевременного установления причины и начнут немедленное лечение выявленного заболевания. В нашем медицинском центре используются только современные методы лечения заболеваний мочеполовой системы, прием ведут опытные врачи высокой квалификации. Отделение урологии клиники «ДеВита» занимается диагностикой и лечением с использованием современной лабораторно-аппаратной техники.