Аденомиоз и эндометриоз чем опасен
Что такое аденомиоз (эндометриоз матки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климанов А. Ю., гинеколога со стажем в 19 лет.
Определение болезни. Причины заболевания
Как и при многих других гинекологических заболеваниях, хирургические внутриматочные вмешательства (аборты, диагностические выскабливания, резекции полипов без контроля гистероскопии) могут стать пусковыми механизмами для развития аденомиоза. В момент проведения этих процедур может возникнуть повреждение базальной пластинки, отделяющей эндометрий от миометрия, вследствие чего происходит инвазия (заражение) клеток эндометрия в толщу стенки матки. Осложнённые роды, длительное использование внутриматочных средств контрацепции (спиралей), дисфункциональные маточные кровотечения также следует отнести к группе риска.
Стоит отметить ряд причин, негативно сказывающихся на состоянии репродуктивной системы: возраст менархе (слишком раннее или слишком позднее наступление первого менструального кровотечения), поздняя дефлорация (разрыв девственной плевы), длительный прием КОК и других гормональных препаратов, возраст (наличие гормональной активности), ожирение.
Факторы, сопряжённые с высокими рисками развития аденомиоза:
Симптомы аденомиоза
Отличительной особенностью таких пациенток является тяжёлое течение предменструального синдрома. Кроме того, менструации всегда сопровождаются болевыми ощущениями, возникающими в преддверии и стихающими в первые двое суток после их начала. Во многом интенсивность и характер боли предопределяется локализацией и степенью распространения очагов аденомиоза. Иррадиация (распространение болевых симптомов) в промежность обуславливается образованием очагов в перешейке матки. Боли в области паха говорят о наличии в матке очагов аденомиоза в области маточного угла. Зачастую женщины жалуются на появление при половом контакте резких болей и чувство дискомфорта.
Клиническая картина аденомиоза может быть стертой и не всегда соответствует степени распространённости и тяжести заболевания.
Патогенез аденомиоза
Аденомиоз относится к гормонозависимым патологиям, однако дать однозначный ответ на вопрос: «Что же на самом деле приводит к аденомиозу?» на данный момент наука не может. Существует ряд теорий, объясняющих патогенез этого заболевания.
На сегодняшний день многими исследователями проводится изучение теории развития эндометриоидных гетеротопий (вне полости матки) из элементов эндометрия и его смещение в толщу матки.
Классификация и стадии развития аденомиоза
Классификация аденомиоза основывается на морфологических признаках, а также на степени глубины поражения миометрия. Исходя из этого можно выделить четыре формы аденомиоза:
По глубине проникновения эндометрия подразделяется на:
Осложнения аденомиоза
Большинство женщин, у которых был выявлен аденомиоз, проходят наблюдение по поводу бесплодия, возникающего вследствие образования спаек в области фаллопиевых труб, затрудняющих или препятствующих прохождению яйцеклетки в матку. Анамнестически у таких пациенток, как правило, выявляется отсутствие наступления беременности в течение долгого времени при регулярной половой жизни без контрацепции, или же анамнез отягощен множественными спонтанными самопроизвольными выкидышами. Это происходит в связи с изменением состояния эндометрия, которое затрудняет процесс имплантации яйцеклетки, в сочетании с развивающимся воспалением и увеличением тонуса мышечного слоя.
Продолжительные, обильные менструальные циклы, сопровождающиеся сильными болями и предшествующим тяжелым предменструальным синдромом, пагубно сказываются на психоэмоциональном состоянии пациентки, снижается её стрессоустойчивость. В последующем это может привести к развитию неврозоподобных и депрессивных состояний.
Помимо этого, аденомиоз создает проблемы для женщины как в социальном плане (интенсивные выделения при менструации вынуждают снизить физическую активность и на время отказаться от любимых дел), так и в интимном: половые акты становятся болезненными, снижается их частота.
Диагностика аденомиоза
Иногда аденомиоз может протекать бессимптомно или же со слабой клинической симптоматикой, поэтому необходимо тщательно провести комплекс мероприятий по диагностике, включающий в себя:
В момент осмотра на гинекологическом кресле врач может выявить изменение формы, структуры, размера матки. Осмотр необходимо проводить за 3-4 дня до даты предполагаемой менструации.
Бугристость матки и опухолевидные образования могут свидетельствовать о наличии аденомиоза в узловой форме; увеличенная, шаровидная форма матки — о распространенности процесса диффузного характера. Иногда аденомиоз является сочетанной с миомой патологией, в подобных ситуациях симптоматика аденомиоза остается классической. Исключением является размер матки по окончании менструального цикла: она не становится меньше и соразмерна миоме. Сочетание вышеперечисленных признаков с наличием у пациентки интенсивных болезненных и продолжительных менструаций позволяет предварительно поставить диагноз — «аденомиоз».
При возникновении трудностей дифференциальной диагностики прибегают к выполнению МРТ. Плюсами этого метода является неинвазивность (проникновение в организм, не повреждающее кожные покровы) и точность полученных данных, а также получение чёткого трехмерного изображения, что исключает возможность диагностических ошибок.
Для своевременного выявления и предупреждения анемии и воспалительных процессов необходимо выполнить:
Неправильная диагностика аденомиоза чревата опасностью назначения тяжёлой и агрессивной терапии.
Лечение аденомиоза
Возраст пациентки, распространенность и локализация болезни, его степень тяжести и форма, а также наличие у пациентки сопутствующих соматических заболеваний предопределяют тактику лечения (консервативная или оперативная).
При выявлении аденомиоза у молодых пациенток необходимо сохранить репродуктивную функцию. В качестве препаратов первой линии выступают комбинированные гормональные контрацептивы [20] (их назначают на длительное время). Также практикуется использование производных норстероидов. Проводится противовоспалительное лечение, назначаются витамины и препараты, действие которых направлено на снижение болевого синдрома, а также мероприятия, способствующие повышению иммунитета.
Прогноз. Профилактика
Аденомиоз сложно поддается лечению, а хирургическая операция зачастую решает проблему лишь на время. Именно поэтому профилактика аденомиоза невероятно актуальна.
Конечно же, своевременность выявления заболевания играет значительную роль, поэтому важно обращать внимание на состояние своего здоровья, регулярно посещать врача-гинеколога, выполнять ультразвуковое исследование органов малого таза.
В комплекс мероприятий, направленных на предупреждение развития аденомиоза, можно включить:
Нормализация режима труда и отдыха также благотворно сказывается на общем состоянии жизни.
При должном отношению к своему здоровью снижаются риски развития не только аденомиоза, но и сопутствующих патологий.
Аденомиоз и эндометриоз
Содержание:
Что это такое?
Это одни из самых распространенных форм предраковой гиперплазии эндометрия, сами заболевания считаются доброкачественными. Клетки разросшихся тканей чувствительны к гормонам и проявляют себя, как и здоровые участки.
Но это не значит, что заболевание не нуждается в лечении. Отсутствие грамотной терапии может привести к:
возникновению глубинных воспалительных процессов;
образованию раковых клеток;
Симптоматические проявления болезней довольно схожи. Так, женщина может наблюдать:
боли в области таза;
коричневые выделения посредине цикла;
боли при половом акте.
Кроме того, в зависимости от индивидуальных особенностей организма, может наблюдаться общая слабость, вялость и сбои в менструальном цикле.
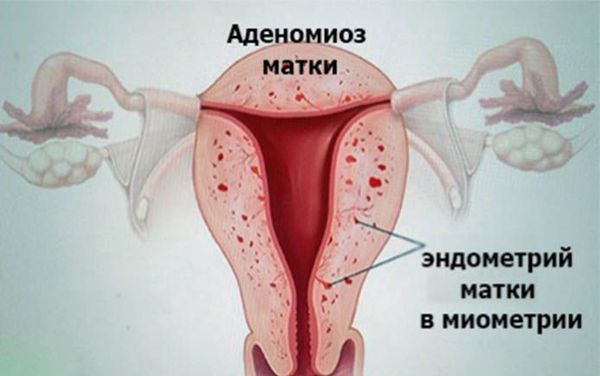
Аденомиоз
Аденомиоз – это прорастание эндометрия в промежуточный и мышечный слой. В зонах, где произошло прорастание, возникают воспаления в форме узлов.
Специалисты выделяют три типа болезни:
Диффузный. Характеризируется тем, что прорастание происходит по всей площади и затрагивает всю внутреннюю поверхность матки.
Очаговый. В отдельных местах есть значительные скопления клеток.
Узловой. Отличается возникновением множественных узлов, внешне похожих на проявление миомы.
Выделяют 4 стадии развития патологического процесса:
Первая. Прорастание в промежуточный слой.
Вторая. Эндометрий достиг половины мышечного слоя.
Третья. Поражение слоя мышц более 50%.
Четвертая. Попадание тканей в брюшную полость.
К развитию болезни могут приводить такие факторы, как:
хирургические процедуры на матке;
Также значительное увеличивает риск развития аденомиоза постоянный стресс.
Эндометриоз
Эндометриоз представляет собой доброкачественное разрастание железистой ткани матки за ее пределами. Патология может затрагивать не только репродуктивную систему. В отдельных случаях разрастание может наблюдаться даже в более отдаленных органах, к примеру в почках или легких. При этом наблюдается характерное для маточных тканей поведение занесенных фрагментов. То есть, они также менструируют что сопровождается выделениями кровянистого характера и болевыми ощущениями.
Различают 3 формы болезни:
Внутренне генитальную. Характеризируется прорастанием тканей в мышечную оболочку органа.
Наружно генитальную. Ткани эндометрия располагаются снаружи.
Экстрагенитальную. Эндометрий обнаруживают в области кишечника, мочевого, легких, плевры или диафрагмы.
По мере своего развития болезнь проходит через 4 стадии, которые дифференцируются в зависимости от распространенности и глубины очагов:
Небольшие, поверхностные очаги, затрагивающие только слизистую – минимальная.
Некоторые очаги проникли в мышечный слой – легкая.
Есть достаточно глубокие, трансмануальные (проходящие через всю стенку органа) очаги. На фоне этого процесса могут развиваться кисты яичников – средняя.
Множественные глубокие очаги, кисты больших размеров. Ткани прорастают в соседние органы, а в малом тазу появляются спайки – тяжелая.
Единого мнения о причинах развития недуга нет, но считается что в роли факторов, провоцирующих его возникновение, могут выступать:
Ретроградная менструация. Для такой формы менструации характерно попадание крови с частичками тканей в брюшную полость и маточные трубы. Это, в свою очередь, может провоцировать прикрепление к стенкам различных органов.
Наследственная предрасположенность. Некоторые специалисты всерьез рассматривают генетический фактор.
Эндометриоз обычно встречается у женщин детородного возраста от 25 до 40 лет, но иногда диагностируется и у девочек, а также женщин в период климакса.
Симптоматические отличия аденомиоза и эндометриоза
Эндометриоз и аденомиоз различия заключаются в расположении пораженных зон и способах лечения. Аденомиоз характеризируется исключительно поражением внутренне структуры матки и влиянием на репродуктивную систему.
Отличие этой формы заболевания проявляются в:
Говоря о симптоматических отличиях, то проявления заболеваний во многом идентичны. Различие заключается только в локализации болевых ощущений и кровоточивости. При аденомиозе источник болей один, в то время как при других формах женщина не сразу сможет понять откуда именно исходит боль. Кроме того, из-за локализации пораженных очагов в матке фрагменты ткани могут выводиться наружу что приводит к появлению кровомазания до и перед менструацией. Для аденомиоза характерно и появление болей во время полового акта. В тяжелых случаях может развиваться анемия при аденомиозе матки.
Что касается эндометриоза, то его симптомы ярко проявляются только на последних стадиях, поэтому чаще всего болезнь обнаруживают уже на этапе появления кист.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
Дифференциальная диагностика
При подозрении на наличие одного из заболеваний гинекологи многопрофильной клиники «Здоровая семья» кроме стандартного осмотра назначают пациентке ряд дополнительных обследований:
УЗИ органов брюшной полости.
Также по решению врача могут быть назначены:
Исследование толсто кишки.
Анализ крови на онкомаркеры.
По сути, аденомиоз эндометрия разновидность эндометриоза поэтому при диагносте в роли главного принципа дифференциации выступает локализация паталогических тканей. На практике обнаружить эндометриоз сложнее, ведь локализация тканей неизвестна.
Лечение аденомиоза и эндометриоза матки
Специалистами клиники «Здоровая семья» применяются три основных метода лечения:
Каждый из этих методов имеет свои преимущества и недостатки, а потому целесообразность того или иного способа лечения должен определять врач. При выборе оптимального метода специалист руководствуется:
Будущим планированием беременности.
Медикаментозное воздействие чаще всего применяется для лечения молодых женщин, в приоритете у которых стоит сохранение детородной функции. Также такая форма терапии может применяться как подготовительный этап перед операцией.
Лечение медикаментами проводится по двум основным направлениям:
Снижение болевых ощущений. Для этого применяются анальгетики или противовоспалительные.
Подавление активности патологического эндометрия. Используются гормональные препараты.
При проведении лекарственной терапии в обязательном порядке назначаются гормональные средства. Главная задача гормональной терапии заключается в подавлении активности и уменьшении размера очагов. При выборе препаратов врач учитывает факторы, позволяющие максимально снизить вероятность появления побочных эффектов.
Для терапии применяются:
Гестагены. Длительность приема лекарств от 6 до 8 месяцев вне зависимости от стадии болезни. Они способствуют замедлению роста эндометрия, снижению объема менструальных кровотечений и восстановлению нормальной секреции. К побочным эффектам от таких препаратов можно отнести развитие депрессивных состояний, появление межменструальных выделений, чувствительность молочных желез.
Монофазные контрацептивы. Прием оральных контрацептивов позволяет заблокировать циклические механизмы в женском организме, а именно прекратить рост и предотвратить отторжение эндометрия. Это приводит к устранению проявлений болезни. Но длительный прием контрацептивов может спровоцировать головные боли, депрессии, повышение АД.
Гормональные рилизинг-системы. Такой вид лекарственных средств используется при неэффективности первых двух. Как правило, применяется перед лапароскопическими операциями. Препараты назначаются для лечения болезни на последних стадиях развития и принимаются раз в месяц. Механизм их действия основан на блокировке выработки половых гормонов. К побочным эффектам от их приема относятся снижение либидо, симптомы климакса, головные и мышечные боли.
Большой прогресс малоинвазивной хирургии позволяет специалистам отдавать предпочтение органосохраняющим операциям и избегать резекции матки, а также ее придатков. При хирургическом вмешательстве устраняются очаги и максимально восстанавливается функциональность половой системы.
Показаниями для проведения хирургического вмешательства являются:
Непроходимость фаллопиевых труб.
Боли при половом акте.
Операция проводится лапароскопическим методом, характеризирующимся минимальной травматичностью и высокой эффективностью.
К хирургическому лечению прибегают при поражении эндометриозом стенок толстой или прямой кишки, а также мочевого пузыря и других органов. В первом случае хирург может прибегнуть к одной из двух тактик:
При поверхностном поражении – используют технику выскабливания.
При глубоком поражении – выполняют радикальное удаление части органа с последующим аностомозом.
Для лечения мочевыводящих органов предпочтение также отдается технике выскабливания. Проведение такой операции часто требует участие не только гинеколога, но и уролога.
При сильном поражении органов, невозможности использовать другие методики или рецидиве болезни прибегают гистерэктомии. Эта операция подразумевает полное удаление матки или яичников, что исключает в дальнейшем возможность забеременеть. При проведении такой операции пациентке назначается дополнительно заместительная гормональная терапия.
К сожалению, эндометриоз и аденомиоз часто рецидивируют, а потому для полной победы над болезнью важную роль играет своевременная диагностика и комплексное лечение.
Онкологические аспекты эндометриоза гениталий
Статья посвящена проблеме малигнизации эндометриоза, приведены особенности эндометриоза, сближающие его с опухолевым процессом, патогенетические факторы злокачественной трансформации эндометриоза. Отмечается, что при эндометриозе, особенно при эндометриои
The article is dedicated to the issue of endometriosis malignization, the features of endometriosis which bring it together with tumor process, were given, as well as pathogenic factors of malignant transformation of endometriosis. It was highlighted that, in endometriosis, especially, in endometrioid ovarian cysts, oncologic prudency is necessary. Approaches to endometriosis treatment were considered.
Эндометриоз — болезнь-загадка XX века, которая и по сей день вызывает множество вопросов и затруднений в диагностике и лечении. Разнообразие клинических признаков и топографии этого заболевания (от бессимптомных форм до весьма выраженных и тяжелых состояний) предопределяет широкий диапазон терапевтических алгоритмов у российской и зарубежных гинекологических школ и практическую значимость поиска общего, максимально эффективного подхода к ведению пациенток.
Эндометриоз в настоящее время рассматривают как доброкачественное гормонозависимое состояние, при котором за пределами границ нормального расположения слизистой оболочки матки происходит разрастание ткани, по морфологическим и функциональным свойствам идентичной эндометрию («эндометриоидные очаги», «эндометриоидные гетеротопии»), что индуцирует хроническую воспалительную реакцию и приводит к появлению клинических симптомов, которые могут оказывать влияние на физическое состояние, психологический статус и социальное благополучие пациенток [1].
Если заболевание обнаружено в молодом возрасте, то есть основания для прогнозирования его тяжелого течения в последующем [2].
Малигнизация эндометриоза остается нерешенной научной и клинической проблемой. По данным различных специалистов, это явление встречается в 0,6–11,4% случаев у пациенток с генитальной формой эндометриоза, и этот показатель превышает распространенность злокачественных опухолей внутренних половых органов у женщин в среднем в популяции [3–7]. Гистологически злокачественные опухоли, происходящие из генитального эндометриоза, отличаются от эпителиальных раков, формирующихся de novo, и выделяются в отдельную группу. С позиции гистологии такие опухоли соответствуют светлоклеточным (14,8%) и эндометриоидным (66,7%) карциномам [8]. При этом 75% опухолей происходит из эндометриоидных кист яичников и только 25% — из экстраовариальных локализаций процесса [9, 10].
Начало изучению вопроса малигнизации эндометриоза положил Sampson (1925), определив патологические критерии злокачественного процесса в эндометриоидном очаге: наличие раковой и доброкачественной эндометриоидной ткани в одном и том же органе, возникновение опухоли в эндометриоидной ткани, полное окружение клеток опухоли эндометриоидными клетками [11]. По его мнению, эктопический эндометрий должен рассматриваться как предрасположенность к злокачественным новообразованиям, так как периодически проявляющиеся цитолитические свойства стромы и кровоизлияния в эктопическом эндометрии на протяжении многих лет не могут оставаться безразличными для окружающих тканей. Поскольку очаги эндометриоза состоят из двух компонентов (железистый эпителий и строма), то злокачественное перерождение может происходить из железистого эпителия в карциному, из стромы — в саркому.
Концепция этиопатогенеза злокачественного перерождения эндометриоза до сих пор не ясна. В качестве основного провоцирующего фактора рассматривают гиперэстрогению, поэтому пристальному наблюдению должны подвергаться женщины репродуктивного возраста [12, 13].
Пик злокачественной трансформации эндометриоидных кист яичников приходится на возраст 35–55 лет, что на 10–20 лет меньше, чем у пострадавших от рака яичников без сопутствующего эндометриоза, и чаще соответствует репродуктивному периоду [3–5, 14].
По данным мировой литературы, прогноз при опухолях из эндометриоидных кист и очагов наружного генитального эндометриоза лучше, чем при обычных эпителиальных злокачественных опухолях яичников [9, 15, 16]. Пятилетняя выживаемость при недиссеминированных формах составляет 65%, при диссеминированных — 10%. При распространенном эндометриозе даже после удаления матки и придатков сохраняется риск гиперплазии эндометриоидной ткани и малигнизации экстраовариального эндометриоза [17].
Очевидно, что онкологические аспекты эндометриоза — одна из наиболее значимых, но, к сожалению, наименее изученных и дискутабельных проблем. По частоте малигнизации первое место занимает эндометриоидная киста яичника, второе — ретроцервикальный эндометриоз, третье принадлежит аденомиозу [18], однако онкологический аспект эндометриоза — «камень преткновения» и одновременно «гнездо раздора» многих исследователей [19]!
Причина разногласий в расхождении данных о частоте злокачественной трансформации эндометриоза, которые существенно противоречивы (от 0,4% до 11–24%) [20]. Я. В. Бохман (1989) высказывается категорично: частота малигнизации эндометриоза значительно превосходит представленные в литературе сведения в связи со сложностью диагностики поэтапных изменений малигнизированных очагов эндометриоза вследствие «поглощения» злокачественной опухолью предшествующих эндометриоидных тканевых структур [21].
Особенности эндометриоза, сближающие его с опухолевым процессом:
1) способность к инфильтративному росту в окружающие ткани и органы с деструкцией последних (в связи с отсутствием соединительнотканной капсулы и способностью эндометриодных очагов выделять липолитические и триполитические ферменты);
2) возможность paспространяться по кровеносным и лимфатическим сосудам, а также диссеминировать в результате нарушения целостности кистозных форм [22 [;
3) повышение уровня онкомаркера СА-125;
4) рак яичника и эндометриоз имеют общие законы наследования: повышение риска развития у близнецов и родственников первой линии [23].
Но в отличие от истинной опухоли для эндометриоза не специфична клеточная атипия и прогрессивный автономный рост.
В отличие от истинной опухоли при эндометриозе имеется связь с менструальной функцией и «содружественные» взаимоотношения с беременностью (физиологическое течение беременности является благоприятном фактором для эндометриоза).
Что касается раковой опухоли, то беременность стимулирует ее экспансивный рост [19].
При истинной опухоли яичника выражены катаболические нарушения (кахексия, анемия, нарушение основного обмена), не характерные для эндометриоза. Эндометриозу присущи тазовые боли, бесплодие, что ухудшает качество жизни [22].
Среди всех эндометриодных нарушений эндометриоз яичников имеет особое значение в связи с тем, что:
1) в числе всех эндометриодных гетеротопий эндометриоз яичников занимает стабильное первое место;
2) эндометриоз яичников играет ведущую роль в генерализации патологического процесса: очаги, расположенные в яичнике, распространяются на соседние органы и брюшину, способствуя развитию глубокого инфильтративного эндометриоза и спаечного процесса в малом тазу;
3) с позиций онкологической настороженности эндометриоз яичников представляет наибольшую потенциальную угрозу для малигнизации.
Сведения о частоте злокачественных трансформаций эндометриоидных кист чрезвычайно противоречивы. Существуют мнения известных исследователей о достаточно высоком риске малигнизации этих образований (3–4-кратное увеличение риска, на 37% чаще, чем в популяции, особенно если они были выявлены в молодом возрасте и имели длительное течение). Критической можно считать длительность заболевания 10–15 лет [24].
Существует проблема ложноположительного диагностирования рака яичника при эндометриозе, а F. E. van Lecumen считает, что наличие эндометриоза яичника является существенно менее опасным, чем процедура экстракорпорального оплодотворения с последующим переносом эмбриона, которая связана с увеличением риска агрессивного рака яичника в 3 раза [25].
В последние годы интенсивно изучаются патогенетические факторы, способствующие злокачественной трансформации эндометриоза в целом и эндометриоидных кист яичников в частности:
По-видимому, изучение экспрессии определенных генов поможет выявить факторы, объясняющие возможность прогрессирования и малигнизации эндометриоза у отдельных пациенток [29, 30].
В 60–80% эндометриоз-ассоциированный рак яичников (РЯ) возникает при наличии атипичного эндометриоза [22], который следует относить к предраковому состоянию. Гистохимически наличие атипичного эндометриоза подтверждается повышением экспрессии маркеров пролиферации.
Эндометриоз яичников коррелирует с определенными гистологическими типами РЯ, а именно эндометриоидными и светлоклеточными карциномами [31]. Эндометриомы, а также эндометриоидный и светлоклеточный РЯ чаще встречаются в левом яичнике, однако этот факт не нашел объяснения [8].
Профилактика злокачественной трансформации эндометриоидных кист:
1. Адекватная диагностика:
2. Рациональная лечебная тактика — оперативное вмешательство (основной этап в лечении эндометриодных кист).
К мерам профилактики эндометриоза и РЯ относят перевязку маточных труб, что снижает развитие как эндометриоза, так эндометриоидного и светлоклеточного РЯ [22].
Есть наблюдения, что консервативная хирургия, даже сопровождающаяся полным удалением эндометриоидных поражений, не предотвращает риска РЯ. Поэтому у пациенток с реализованной репродуктивной функцией есть основание рассмотреть вопрос о сальпингоовариэктомии ± гистерэктомии [32].
При полном удалении гистологически верифицированных эндометриоидных кист яичника можно ограничиться только хирургическим лечением, однако следует помнить о высокой частоте развития рецидивов и персистенции заболевания (через 1–2 года — 15–21%, спустя 5 лет — 36–47%, через 5–7 лет — 50–55%) [33].
Лечение эндометриоза гормональными препаратами также является одним из мощных факторов профилактики развития канцерогенеза. В большинстве случаев терапия эндометриоза осуществляется комплексно (хирургическое вмешательство и гормональная терапия в послеоперационном периоде).
Гормональная терапия осуществляется дифференцированно — с учетом репродуктивных планов пациентки, сопутствующей генитальной и экстрагенитальной патологии, наличия противопоказаний. При планировании беременности в ближайшее время препаратами выбора должны быть агонисты гонадотропин-релизинг-гормона (аГнРГ), в частности отечественный препарат Бусерелин-лонг (уровень доказательности А (литература в статье)).
Механизм действия аГнРГ связан с восстановлением нарушенных взаимосвязей в гипоталамо-гипофизарной системе у больных эндометриозом. В результате продолжительного воздействия аГнРГ на гипофиз происходят десенситизация клеток гипофиза и быстрое снижение интенсивности секреции и биосинтеза гонадотропинов [34]. Угнетение стероидогенеза, вызываемое аГнРГ, индуцирует атрофию как самого эндометрия, так и эктопических эндометриальных желез и стромы. Этот феномен называют медикаментозной кастрацией. Блокада обратима, и после отмены аГнРГ у женщин репродуктивного возраста восстанавливается чувствительность аденогипофиза к гипоталамической стимуляции [35].
Бусерелин-лонг при внутримышечном введении один раз в 28 дней в дозе 3,75 мг обеспечивает стойкий терапевтический эффект. Рекомендованная длительность лечения — до шести месяцев [20].
Активное вещество препарата Бусерелин-лонг заключено в микросферы размером от 30 до 150 мкм с разным временем рассасывания. Основу микросфер составляет биорастворимый сополимер DL молочной и гликолевой кислот. Микросферы в виде водной суспензии вводятся глубоко внутримышечно. После инъекции пролонгированной формы препарата начинается постепенное высвобождение аГнРГ с поверхности микросфер, что сначала — в течение первых суток — приводит к стимуляции синтеза гонадотропинов, а затем к десенситизации гипофиза и блокаде гипофизарно-гонадной оси. Впоследствии микросферы, подвергаясь биодеградации в тканях, медленно высвобождают содержащийся в них аГнРГ, длительно (до 28 дней) поддерживая необходимую для десенситизации гипофиза концентрацию препарата в крови. Сам сополимер метаболизируется в организме до мономеров молочной и гликолевой кислот. В репродуктивном возрасте нормальный менструальный цикл восстанавливается спустя два-три месяца после отмены препарата [34, 35].
Данные клинического исследования, проведенного на базе Московского областного научно-исследовательского института акушерства и гинекологии (С. Н. Буянова и соавт., 2014), показали высокую эффективность применения Бусерелина-лонг у группы пациенток, страдающих эндометриозом (n = 50), среди которых риск развития онкогинекологических заболеваний был выше, чем в популяции (возраст старше 35 лет, наличие сопутствующих заболеваний матки: миома, гиперплазия эндометрия; доброкачественные заболевания яичников и др.).
ФГБОУ ВО НижГМА МЗ РФ, Нижний Новгород