Акне протирать у новорожденных чем можно
Сыпи у младенцев
Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани, рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
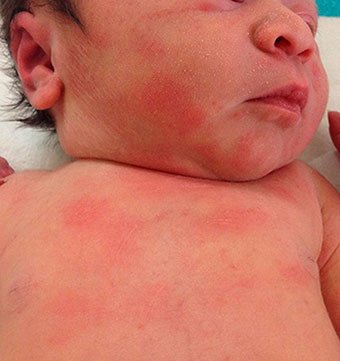
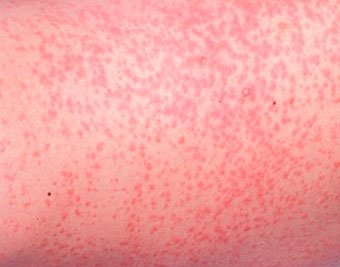
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
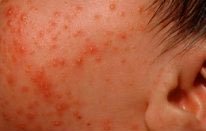
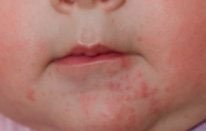
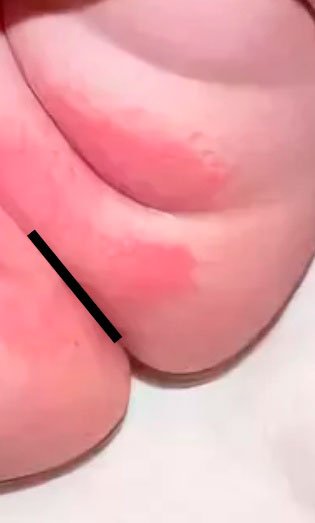
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
Пик высыпаний приходится на неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
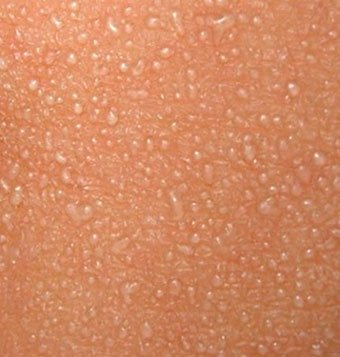
, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
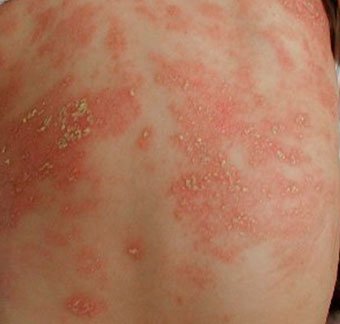
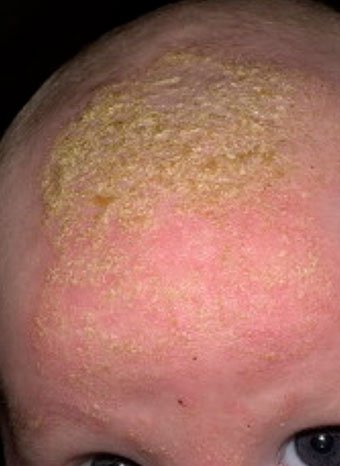
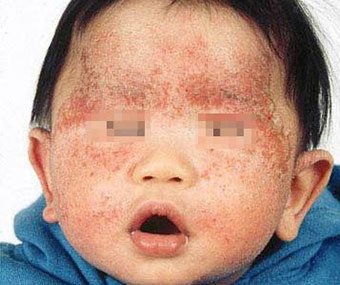
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с — недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
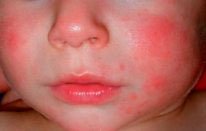
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.
Уход за кожей детей первых лет жизни: нейропедиатрические аспекты
Кожа — это не только защитный покров, но и самый большой орган в человеческом организме. Функции кожи сравнительно многочисленны и важны. Помимо традиционной барьерной и защитной, кожный покров выполняет выделительную, рецепторную (осязательная, температу

Хорошо известно, что помимо основного центра терморегуляции, расположенного в преоптической области передней части гипоталамуса (возле дна III желудочка), а также нескольких спинальных (экстрагипоталамических) центров теплоконтроля, в коже имеются термочувствительные нейроны. Именно от них термочувствительная часть центра терморегуляции воспринимает импульсы и идентифицирует уровень средней температуры тела, трансполируя ее в термоустановочную область. Кожа составляет значительную часть физиологической оболочки термофункционального комплекса «ядро–оболочка», которым является человеческое тело [2]. Температура «оболочки» фиксируется исключительно на открытых участках кожных покровов.
Вообще взаимосвязь между кожей и нервной системой является более тесной и значимой, чем принято было считать ранее [3]. Так, раздражение кожи, зуд и повышенное потоотделение (например, при витамин D-дефицитном рахите) могут вызывать беспокойство и плач ребенка, способствуя невротизации.
Кожа детей первых лет жизни отличается недостаточной зрелостью, нежностью и ранимостью, поэтому на ней легко возникают микротравмы и раздражение.
В данной статье речь пойдет именно об основных моментах ухода за кожей детей грудного и раннего возраста.
Особенности детской кожи. В значительной степени именно они определяют состав и применение средств для ухода за детьми. Основные анатомо-физиологические свойства кожи младенцев перечислены ниже.
Требования к детской косметике. Подлежат обязательному выполнению во избежание аллергических реакций, токсических эффектов и реализации онкогенного действия на организм детей.
Упрощенная классификация основных средств для ухода за кожей детей. Еще в сравнительно недавнем прошлом россияне не были избалованы и в качестве средств ухода за новорожденными и младенцами использовали стерилизованное растительное масло (подсолнечное и др.), тальк или сухой крахмал. В настоящее время существует немало средств, предназначенных для ухода за детьми, а в существующем их разнообразии не всегда легко можно разобраться. Следует помнить, что одно средство для ухода за кожей ни в коей мере не заменяет другого.
Условно все средства для ухода за детьми можно разделить на четыре основные категории:
Что они из себя представляют?
Лосьон детский. Современный энциклопедический словарь дает определение лосьону как «водно-спиртовому раствору для гигиенического ухода за кожей» (в переводе с французского означает «очищение»).
Отличием детских лосьонов является отсутствие в их составе спирта. Их основное предназначение — очищение и увлажнение кожи, когда ее очистка от загрязнения при помощи воды и обычных моющих средств оказывается затруднена. Детский лосьон обычно используется утром — при проведении «утреннего туалета» ребенка; он не оставляет жирной пленки на коже. У некоторых производителей детские лосьоны носят название «молочко».
Существуют также специальные лосьоны для защиты детской кожи от солнца (обычно с невысоким фактором защиты, что вполне приемлемо для природно-климатических условий большей части России).
Крем детский. Является основным средством ухода за кожей ребенка. Основа крема представлена эмульсией, состоящей из двух частей: водной и масляной. Детский крем обладает увлажняющим и противовоспалительным действием, поэтому предусмотрено его неоднократное применение в течение дня (от двух до пяти раз) с нанесением практически на всю поверхность кожного покрова.
Детские аллергологи нередко используют детский крем для смешивания с лечебными компонентами для последующего применения в терапии атопического дерматита.
Масло детское. Детское масло образует протективную пленку, защищающую кожу от влаги, смягчает сухость и позволяет устранить раздражение небольшой выраженности. Детское масло способствует улучшению эластичности кожи ребенка. Помимо смягчающего действия, масло оказывает на кожу согревающий и успокаивающий эффект.
Традиции, практикуемые в ряде стран (например, в Англии), предусматривают добавление детского масла в ванночку при купании ребенка. По-видимому, такой способ применения указанного средства для ухода за кожей не вполне оправдан.
Детское масло также может использоваться при проведении массажа детям грудного и раннего возраста.
Помимо перечисленных выше лосьонов, кремов и масла, следует упомянуть также барьерный крем и детскую присыпку.
Барьерный крем. Его назначение — профилактика и лечение пеленочного дерматита (см. ниже). Барьерный крем обязательно должен использоваться не только при применении одноразовых подгузников, но и матерчатых изделий аналогичного назначения.
Присыпка детская (тальк, пудра). Несколько устаревшее средство ухода. В настоящее время используется редко. Преимущественно предназначена для удаления излишков влаги с участков мокнутия на коже. У педиатров вызывает определенное беспокойство возможность попадания мелкодисперсных фрагментов детской присыпки в дыхательные пути ребенка.
Все для купания. Водные процедуры — важнейший элемент полноценного ухода за кожей ребенка. В этой связи при купании детей грудного и раннего возраста следует применять только специальные средства, предназначенные для данной возрастной категории.
Мыло детское. Его основным отличием от обычных сортов мыла является минимальное содержание щелочи (нейтральность рН). В связи с этим детское мыло не вызывает нежелательного высушивания и раздражения кожного покрова.
Пользоваться детским мылом чаще 1 раза в неделю (не считая регулярных подмываний) не следует.
Шампунь. Используется с 2–4-недельного возраста для промывания волосяного покрова головы ребенка. В состав многих детских шампуней входят лаурилсульфаты (жесткие тензиды), препятствующие слезотечению и снижающие чувствительность глазного яблока (шампуни «без слез»). В ряде случаев лаурилсульфаты могут быть небезопасны для детей грудного и раннего возраста.
Средство для купания. Обычно представляет собой так называемую «пену» для ванн. Использовать при каждой процедуре купания нецелесообразно. Достаточно применять средство для купания 1–2 раза в неделю.
Опасные ингредиенты. Не все компоненты, используемые зарубежными и отечественными производителями средств для ухода за детской кожей, могут считаться безопасными.
В частности, существует ряд ингредиентов детской косметики, которые относятся к потенциально токсичным и вредным не только для кожи, но и для всего организма (раздражение, интоксикация). К ним относятся феноксиэтанол (консервант/антисептик), гидроксид натрия (корректор кислотности), этиленоксид (стабилизатор), представители группы парабенов (метил-, этил-, пропил- и бутилпарабен) — консерванты, а также упомянутые выше лаурилсульфаты.
Некоторые парфюмерные добавки (ароматизаторы) также не вполне благоприятно сказываются на здоровье детей грудного и раннего возраста.
Подгузники (обычные и одноразовые). Подгузники относятся к обязательным аксессуарам ухода за кожей детей первых двух лет жизни. Выбор традиционных матерчатых или одноразовых подгузников, иногда ошибочно именуемых «памперсы» (так следует называть только изделия компании «Проктер энд Гэмбл»), обычно остается за родителями.
Обе разновидности подгузников пригодны к применению по основному назначению (обеспечение тепла, чистоты и сухости кожных покровов). Тем не менее периодически медицинской и немедицинской общественностью продолжают обсуждаться такие несуществующие эффекты одноразовых подгузников, как пресловутый «парниковый» эффект, позднее формирование гигиенических навыков, вредное влияние на половые функции у детей мужского пола и др. Еще 10 лет назад в исследованиях, проведенных Союзом педиатров России, было доказано, что подобные представления об одноразовых подгузниках не имеют оснований.
«Непонятная» косметика. В эту рубрику следует отнести изделия, обозначенные производителями, например, как «очищающее масло» (лосьон?) и т. д. Всегда требуется уточнить, к какому из основных классов средств для ухода за кожей детей они относятся (лосьон, крем или масло).
Витамин В5 (пантотеновая кислота). Пантотеновая кислота — популярный ингредиент в целом ряде современных косметических средств. Иногда ее называют «антидерматитным» фактором.
В организме витамин В5 трансформируется в пантетин, входящий в состав коэнзима А, который выполняет важную роль в процессах оксидации и ацетилирования, а также участвует в метаболизме белков, жиров и углеводов. Пантотеновая кислота обладает способностью к стимуляции выработки глюкокортикоидов (гормонов надпочечников), что частично объясняет эффективность данного витамина в лечении аллергии. Витамин В5 также принимает участие в синтезе нейротрансмиттеров.
Пантотеновая кислота обеспечивает сохранность состояния кожного покрова и слизистых оболочек, что имеет большое значение для системы местного иммунитета. Ценнейшим свойством витамина В5 (и препаратов на его основе) является его участие в регенерации тканей и заживлении поврежденного кожного покрова.
Бепантен. Средства линии «Бепантен ® » уже давно известны отечественным потребителям. В их числе: мазь, крем и 2,5%-й лосьон «Бепантен ® », а также крем «Бепантен ® плюс» (в последнем представлен 0,5%-й хлоргексидин гидрохлорид, что обеспечивает дезинфицирующий и антисептический эффекты).
В составе средств линии «Бепантен ® » наиболее важным компонентом является декспантенол (синтетический аналог пантотеновой кислоты), терапевтическое действие которого обеспечивает формирование и регенерацию кожи и слизистых и позволяет использовать его в дополнение или вместо отдельных средств детской косметики (крем). Наиболее широкое распространение в педиатрии получила именно мазь, содержащая декспантенол.
В состав мази «Бепантен ® » входит декспантенол 5%, а также натуральный ланолин, вазелиновое и миндальное масло, белый вазелин и вода. Мазь не окрашивает кожу, практически не имеет запаха, а ее жировые компоненты быстро впитываются кожей. Именно эти особенности объясняют популярность использования Бепантен ® в педиатрии. Крем «Бепантен ® » также может применяться для ежедневного ухода и благотворно влияет на сухую, склонную к раздражению кожу. Он также оказывает профилактическое действие на здоровую кожу, увеличивает ее эластичность и упругость.
При уходе за грудными детьми 5%-ю мазь «Бепантен ® » наносят на ягодицы, возле ануса и паховую область при каждой смене подгузников (для профилактики и лечения пеленочного дерматита), предварительно обработав кожу теплой водой (без мыла) и промокнув насухо (дважды в течение дня с профилактической целью, не менее 4 раз — с лечебной). «Бепантен ® » может использоваться не только для ухода за кожей в «области трусиков», как большинство защитных мазей и кремов, но и наноситься на любой участок кожного покрова (включая лицо) для борьбы с потницей и сухостью кожи.
Мазь «Бепантен ® » особенно хороша в качестве средства для профилактики и лечения пеленочного дерматита, опрелостей, потницы, потертостей и раздражения кожи у грудничков, а также так называемого «молочного» струпа. Она может применяться при небольших ссадинах, ожогах и воспалении кожи. Мазь «Бепантен ® » также может быть рекомендована для защиты кожи лица и других открытых участков тела ребенка (во время прогулок) от сырости, ветра и холода, помогая избежать обветривания и локальных обморожений.
Мазь «Бепантен ® » — почти идеальное средство для ухода за грудью кормящей матери (для профилактики и лечения трещин сосков). Нередко трещины сосков доставляют неприятные ощущения лактирующим женщинам, поскольку при этом нарушается целостность кожного покрова и имеется выраженный болевой синдром. Отказ от естественного вскармливания из-за наличия трещин сосков и неумения ухаживать за грудью совершенно недопустим. Ранее для этой цели применяли спиртовой раствор бриллиантовой зелени, хозяйственное мыло, аппликации меда, капустных листов и детского масла, но нередко подобный уход за грудью приводил к эффекту прямо противоположному искомому.
Клиническими испытаниями доказано, что к концу 7-дневного курса лечения мазью «Бепантен ® » происходит уменьшение болезненных симптомов в 35 раз, а эффективность терапии составляет 100%. При использовании мази кормящими матерями, тонкий слой мази наносят на поверхность соска, ареолу и поверхность близлежащих кожных покровов после каждого кормления.
«Проблемная» кожа у детей. Часть поражений кожного покрова у детей представляет сравнительно небольшую проблему (в пределах повседневного ухода); в других cлучаях изменения со стороны кожи требуют лечения, иногда весьма продолжительного и серьезного.
Милии. Имеют вид мелких узелков (1–2 мм) с белой или беловато-желтой окраской, обычно располагающихся на лице (нос, переносица, щеки и т. д.), реже — на других участках тела. Причина возникновения милий — закупорка сальных желез. Это происходит у новорожденных детей довольно часто и не является поводом для волнения.
Устранение милий сводится к обработке лица детским лосьоном или слабыми растворами антисептиков (Фурацилином, слабым раствором перманганата калия и др.). При инфицировании закупоренных сальных желез лечение назначается индивидуализировано.
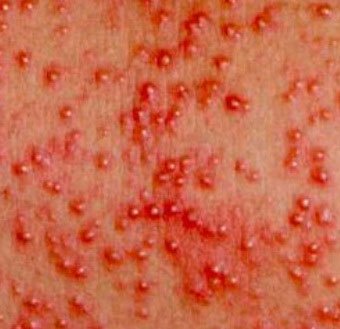
Милиария. Это элементы на кожном покрове, возникающие по причине закупорки уже не сальных, а потовых желез. Они чаще располагаются на лице и верхней половине туловища и имеют вид мелких пузырьков с творожистым или прозрачным содержимым. Такие высыпания уже относятся к дерматозам, являясь одной из разновидностей потницы.
Для лечения милиарии, помимо детских лосьонов и слабых антисептических растворов, используются мази на основе экстракта ромашки или витамина В5, 5%-я мазь «Бепантен ® », которые рекомендуется регулярно наносить на пораженную кожу младенца.
Токсическая эритема новорожденных. Так называются мелкие элементы белого цвета, окруженные красноватым венчиком, располагающиеся на лице, конечностях, различных отделах туловища. Это транзиторное состояние является сравнительно безобидным и обычно не требует активной терапии, хотя может указывать на предрасположенность ребенка к аллергии.
Потница. Чрезвычайно частое явление у детей первых месяцев и лет жизни, представляющее собой дефект ухода за кожей (отсутствие/недостаточность применения основных средств — детского лосьона, крема, масла), когда у ребенка в силу тех или причин отмечается интенсивное потовыделение. Для лечения потницы применяются отвар ромашки, мазь «Бепантен ® », раствор Фурацилина и другие местные средства.
Пеленочный дерматит. Был описан более 100 лет назад. Эта разновидность дерматита возникает в результате воздействия на кожу паховой области и ягодиц грудничков трения влажных пеленок, подгузников, а также моющих средств и недоброкачественной детской косметики (при этом возможны как сухость, так и мокнутие). Пеленочный дерматит чаще встречается у девочек, его распространенность среди грудничков достигает 50%. Во избежание его развития необходимо при каждой смене подгузника пользоваться защитными кремами или специальными мазями. Препаратом выбора среди последних является мазь «Бепантен ® », витаминный компонент которого способствует скорейшему заживлению микротравм кожного покрова, а масло обеспечивает защиту кожи, улучшая ее эластичность и упругость.
По данным зарубежных и отечественных исследователей эффективность мази «Бепантен ® » при лечении пеленочного дерматита составляет 94–100%. Высокая эффективность мази становится очевидной через 2–3 дня после начала лечения (аппликации по 2 раза в день в течение 7 дней). Сама мазевая основа Бепантена ® оказывает положительный эффект, поскольку витамин В5, не являясь антибиотиком, обладает, тем не менее, значительным бактерицидным действием.
Ссадины. При их появлении (вследствие механического повреждения кожи) следует пользоваться доступными дезинфицирующими растворами (включая перекись водорода, спиртовой раствор бриллиантовой зелени, йода или крем «Бепантен ® плюс»). «Бепантен ® плюс» — идеальное средство для лечения ссадин. Хлоргексидин, который входит в его состав, обеззараживает раневую поверхность, а декспантенол способствует скорейшему заживлению поврежденной ткани. В отличие от средств этой группы, не вызывает болевых ощущений при нанесении на поврежденную поверхность, что является неоспоримым достоинством при использовании в педиатрической практике. Для улучшения заживления линейных ссадин применяются кремы и мази на основе витамина В5 (пантотеновой кислоты).
Грибковая опрелость. Следствие инфицирования раздраженных кожных покровов грибковыми патогенными микроорганизмами. Грибковая опрелость обычно сопровождается мокнутием и имеет характерный вид с «фестончатыми» неровными краями в области локализации.
Обычные средства для ухода непригодны для лечения грибкового поражения кожи; для этой цели существуют специальные (лечебные) кремы и мази (на основе клотримазола, тербинафина, циклопироксоламина, нистатина и других веществ антифунгицидного действия). Могут использоваться сидячие ванночки с дубящими растворами (кора дуба, отвар ромашки аптечной, раствор перманганата калия и др.).
Обветривание. Под воздействием ветра и низких температур могут возникать сухость и покраснение незащищенных одеждой лица и верхних конечностей, которые иногда ошибочно расцениваются в качестве атопического дерматита (см. ниже). Следует помнить, что воздействие, практически аналогичное таковому, оказываемому на открытые поверхности кожи детей грудного-раннего возраста, может происходить в период зимнего отопления в помещении. Для профилактики и лечения обветривания кожи рекомендуется использовать защитные кремы и мази, содержащие декспантенол (при условии t воздуха на улице до –10°С).
Солнечные ожоги. Под воздействием прямого попадания солнечных лучей на кожу, не защищенную специальными лосьонами и кремами, могут возникать ожоги (гиперемия, шелушение, зуд, гипертермия). Для защиты от естественной ультрафиолетовой радиации, а также для лечения солнечных ожогов применяются специальные защитные средства, крем или мазь «Бепантен ® » и другие топические препараты, содержащие витамин В5.
Атопический дерматит. Поражение кожного покрова различной выраженности и локализации, имеющее отчетливые признаки аллергии. В первые годы жизни атопический дерматит преимущественно связан с пищевой аллергией. Лечение атопического дерматита с использованием диеты, топических и системных средств находится в компетенции детских аллергологов и дерматологов. При легких формах атопического дерматита может применяться 5%-й крем «Бепантен ® » (в качестве симпоматического средства).
Здоровье кожи и нервная система. Далеко не всем врачам известно о направлении, получившем название «психонейродерматология» [5]. В полной мере оно объективизируется при рассмотрении нейродермита — разновидности атопического дерматита, при которой на определенных участках кожи возникают характерные высыпания (папулы), зуд, а также лихенификация в местах поражения. В развитии нейродермита одинаково велик вклад многофакторной совокупности нарушений деятельности центральной и вегетативной нервной систем, нейроэндокринных и нейроваскулярных расстройств, неблагоприятного влияния факторов окружающей среды.
В соответствии с нейрогенной теорией Wilson E. (1867) нейродермит рассматривают в качестве «невроза кожи», а Yogman M. W. и Zeisel S. H. (1985) подчеркивают, что между тяжестью кожных поражений и функциональными нарушениями нервной системы выявляется стойкая прямая корреляция [6]. В свою очередь, влажная и раздраженная кожа в области промежности может явиться одним из значимых факторов последующего формирования у детей нарушений мочеиспускания (первичный энурез; вторичное недержание мочи, связанное с инфекцией мочевых путей; нейрогенная дисфункция мочевого пузыря и т. д.).
Общие рекомендации по уходу за детской кожей. Целесообразно пользоваться так называемым «правилом дистальной фаланги», широко распространенной среди аллергологов и дерматологов. В соответствии с этим правилом на кончик пальца наносится малое количество планируемого средства для ухода (крем, масло или лосьон), после чего указанное средство втирают на ограниченном пространстве кожи с целью выявления возможных нежелательных реакций. Обычно для этого используют область запястья ребенка.
Средства для ухода за кожей и одноразовые подгузники требуют соблюдения правильных условий хранения: их следует держать в закрытых упаковках, предпочтительно в сухом и темном месте.
На первом году жизни купать детей следует ежедневно в первые 6 месяцев и через день — во втором полугодии. Эта рекомендация не вполне относится к детям, страдающим атопическим дерматитом/нейродермитом, поскольку у последних частоту водных процедур целесообразно сократить до минимума.
На первый взгляд может показаться, что проблема ухода за кожей детей весьма далека от патологии нервной системы, но поддержание соматического здоровья с самого раннего возраста в таком важном органе человеческого организма, как кожа, является прямым отражением концепции соматоневрологии.