Акральная лентигинозная меланома что это
Акральная лентигинозная меланома что это
Акрально-лентигинозная меланома составляет около 10% всех меланом. Локализуется на закрытых участках кожи, преимущественно в толстой коже ладонных поверхностей кистей и подошвенных поверхностей стоп, ногтевом ложе, особенно больших пальцев. Встречается с одинаковой частотой у людей всех рас. В отличие от поверхностно распространяющейся меланомы, этой форме меланомы не предшествуют невусы.
Клинические проявления стадии радиального роста акрально-лентигинозной меланомы подобны другим видам меланом. Если меланома располагается в области ногтевого ложа или матрицы ногтя, то изменения ограничиваются только коричневой продольной линией на ногтевой пластинке. Новообразование не определяется на ощупь до тех пор. пока не переходит в стадию вертикального роста. Ногтевая пластинка приподнимается опухолью, при этом характерны боль, усиление пигментации и увеличение ее площади, продольное расщепление и дистрофия ногтя, стойкие паронихии. В отличие от подногте-вой гематомы, где ногтевая пластинка служит своеобразным клапаном, удерживающим кровь в ногтевом ложе, при меланоме пигмент распространяется в саму пластинку ногтя, в кутикулу и на дорсальную поверхность пальца. Этот признак был описан еще в 19 столетии Джонатаном Гетчинсоном.
Гистологическое строение меланомы. В стадии радиального роста эпидермис довольно равномерно утолщен без явных эпидермальных гребней. В отличие от поверхностно распространяющейся меланомы, опухолевые клетки не имеют столь явного педжетоидного распространения в эпидермисе, а расположены более базально, образуя непрерывный клеточный «палисад», подобно простому лентиго. В толстом слое кератина, физиологически обусловленном в этих участках, присутствует патологический гиперкератоз. Особенностью лимфоидной инфильтрации является проникновение лимфоцитов в эпидермо-дермальное соединение и в результате такой иммунной активности лимфоцитов могут возникать участки регрессии опухоли. При большом увеличении видны атипичные меланоциты с однородными ядрами и эозинофильными ядрышками, встречаются гнезда из клеток с маленькими темными ядрами. Как и при других формах меланом, всегда присутствуют митозы. Среди меланоцитов обнаруживаются перегруженные меланином дендрические клетки, особенно их много в сильно пигментированных опухолях.
В стадии радиального роста меланомы пигмент имеет тенденцию накапливаться в центральной части поражения, вследствие чего трудно определить истинную распространенность опухоли, что особенно важно для хирурга при определении границы резекции.
В стадии вертикального роста меланомы преобладают крупные веретенообразные клетки с увеличенными ядрами, которые часто группируются в пучки, подобно шванновским клеткам. Встречаются и опухоли, состоящие из эпители-оидных клеток, но редко.
Специфическая локализация меланомы затрудняет естественную визуализацию опухоли, и акрально-лентигинозная меланома кожи в большинстве случаев диагностируется уже на стадии вертикального роста.
Акрально-лентигинозная меланома
Акрально-лентигинозная меланома диагностируется довольно редко. По статистике, ее выявляют в 5% меланомных случаев.
Как правило, данный тип меланомы формируется на закрытых кожных участках, что исключает его связь с чрезмерным влиянием солнечных лучей. В большинстве случаев акрально-лентигинозная разновидность меланомы встречается в районе ладонных поверхностей кистей либо же на подошвах. Помимо этого, она способна прогрессировать на ногтевой пластине больших пальцев.
Особенности прогрессирования заболевания
Основное отличие рассматриваемого типа меланомы заключается в том, что на кожном покрове отсутствуют предшествующие невусы. Также, акрально-лентигинозная меланома характеризуется стремительным развитием. Как правило, патология достигает развернутой клинической формы за 2-3 года. Быстрое разрастание обуславливает повышенную опасность подобных новообразований. Для рассматриваемой меланомы характерен высокий процент метастазирования в близлежащие ткани и органы на ранних этапах. Это значит, что у болезни плохой прогноз.
Подобно поверхностному типу, акрально-лентигинозная меланома проходит через несколько стадий развития. Сначала идет стадия радиального роста. При ее протекании патология разрастается в ширину, охватывая новые области периферического эпидермиса. Патологическое пятно видоизмененных тканей, как правило, коричневатое либо рыже-коричневое; форма его границ неправильная. Из данного вида рассматриваемую болезнь частенько путают с лентиго-меланомой. Когда онкоочаг формируется на пальцевом ногтевом ложе либо же в ногтевом матричном отделе, видимые изменения ограничиваются тем, что на ногтевой пластинке проявляется коричневая продольная черта.
Далее идет стадия вертикального роста. Первым свидетельством начала данного этапа является смещение ногтевой пластины. Пластина приподнимается над опухолевым районом, площадь которого стремительно увеличивается. Раковые образования начинают ощущаться на ощупь. Помимо этого, появляется боль, возникают симптомы дистрофии ногтевой пластинки. Может наблюдаться расщепление ногтя в продольном направлении. Также, возможны изъязвления.
Весомое диагностическое значение отводится дифференциации онкопроцесса, а также подногтевой гематомы. В случае кровоизлияния (к примеру, при травмах пальцевой фаланги) ногтевая пластина выступает неким клапаном, не дающим скопившейся крови выйти за пределы ногтевого ложа. При наличии рассматриваемой меланомы районы атипичных пигментных клеток визуально схожи с кровоизлиянием. Однако из-за онкоочага пигмент распространяется дальше, просачиваясь в ногтевую пластину, а также в район кутикулы. Иногда пигмент достигает даже противоположной стороны пальца.
Гистоморфологическая характеристика болезни
На этапе радиального роста описываемого злокачественного образования слой кожных эпидермальных клеток имеет равномерное утолщение без ярко выраженных выростов. Акрально-лентигинозная меланома отлична от поверхностной разновидности тем, что при ее наличии атипичные клетки не имеют хорошо выраженного педжетоидного типа распространения; они локализуются рядом с базальной мембраной. Таким образом, формируется непрерывный слой.
Что касается атипичных меланоцитов, то на этапе радиального роста они имеют однородные ядра, которые содержат множество эозинофильных включений. Популяции подобных клеток нередко включают компоненты, которые имеют в цитоплазме весомую концентрацию меланина. Большое количество подобных клеток в онкоочаге придает ему темную окраску, хорошо различимую на макроскопическом уровне. На стадии горизонтального разрастания пигмент, как правило, накапливается в центральном районе онкопроцесса. Такой тип разрастания затрудняет вычисление подлинной площади поражения, а следовательно – хирургу становится сложно определить участок оперативной резекции.
Локализация онкоочага и скрытность патологического процесса на начальной стадии делает самостоятельное обнаружение почти невозможным. По этой причине описываемая разновидность меланомы, как правило, диагностируется на стадии вертикального разрастания, когда уже начинается метастазирование. На данном этапе ткани меланомы имеют приличную концентрацию крупных клеток с веретенообразной формой; ядра таких клеток тоже большие. Бывают случаи, при которых ткани описываемой меланомы почти на 100% состоят из так называемых эпителиоидных клеток.
Кожные районы, в которых зачастую формируется акрально-лентигинозная меланома, имеют толстый слой кератина. При образовании онкоочага в нем прогрессирует выраженный гиперкератоз. Помимо этого, на границе дермы и эпидермиса частенько наблюдается инфильтрация лимфоцитарными клетками. Из-за высокой активности иммунитета могут формироваться участки спонтанного обратного прогрессирования онкоочага.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Акральная лентигинозная меланома что это
Определение. Акральная лентигинозная меланома, развивающаяся в области ногтевого ложа.
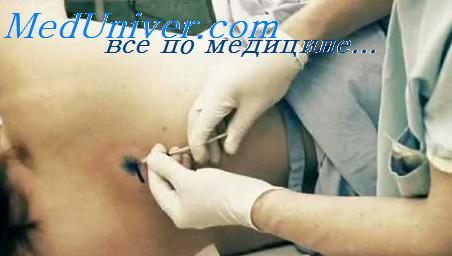
Историческая справка. Подногтевую меланому впервые описал Джонатан Гетчинсон в 1886 г. под названием «меланотический панариций».
Этиология и патогенез подногтевой формы меланомы. Обычно данная форма меланомы развивается из матрицы ногтя. Участие УФО в развитии подногтевой меланомы маловероятно, потому что УФЛ не проникают через ногтевую пластинку пальцев. Считается, что в 23—44% случаев подногтевая меланома развивается после травмы ногтевой фаланги. Однако данное положение остается спорным. Пациенты с семейным синдромом диспластических невусов имеют более высокий риск развития подногтевой меланомы.
Частота. Среди всех меланом кожи подногтевая форма встречается в 3,5% случаев, в европейских странах — в 1—3%. Чаще наблюдается опухоль первых пальцев стоп и кистей (80% среди подногтевых меланом).
Возраст и пол. Средний возраст при возникновении данной меланомы составляет 55,4 лет (возрастной диапазон — 20—90 лет). Чаще она регистрируется у мужчин, чем у женщин.
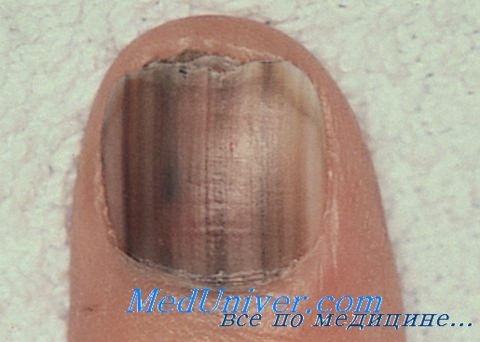
Элементы сыпи. В стадии радиального роста подногтевая меланома имеет вид коричневой продольной линии (шириной более 3 мм) на ногтевой пластинке. Меланома может представлять собой прерывистую полосу разнородного цвета. В стадии вертикального роста ногтевая пластинка приподнимается опухолью, при этом возникают боль, усиление и увеличение пигментации, продольное расщепление и дистрофия ногтя.
В дальнейшем происходит образование язвы и почти полное разрушение ногтевой пластинки. Симптом Гатчинсона (пигментация в области заднего эпонихия) считается грозным и патогномоничным признаком, связанным с запущенной стадией меланомы.
Локализация подногтевой формы меланомы. В 58% случаев подногтевая меланома на кисти обнаруживается на I пальце. Подногтевая меланома чаще развивается на кистях, чем на стопах, соотношение — 3:2. На стопах подногтевая меланома также преимущественно локализуется на I пальце, реже на II и III пальцах. Причину такой локализации некоторые авторы объясняют тем, что при локализации на кисти первые пальцы чаще могут подвергаться повышенному воздействию УФО и травмам. Это также является причиной более частого расположения подногтевой меланомы на руке, чем на стопе.
Диагноз гистологический часто устанавливается в поздней стадии развития меланомы из-за неправильной интерпретации клинических признаков. В 50% случаев задержка гистологического диагноза составляет 9 месяцев. Средняя толщина опухоли после ее удаления составляет 4,8 мм и в 79% случаев уровень инвазии по Кларку — IV. Золотым стандартом для подтверждения диагноза подногтевой меланомы является биопсия.
Сложно диагностировать данную форму меланомы на ранних этапах развития из-за сравнительно низкой идентификации и трудности в получении диагноза.
Дифференциальная диагностика подногтевой формы меланомы. Подногтевую меланому необходимо отличать от подногтевой гематомы. При существовании последней ногтевая пластинка служит своеобразным клапаном, который удерживает кровь в ногтевом ложе. Для меланомы характерно распространение пигмента в саму пластинку ногтя, в кутикулу и на дорсальную поверхность пальца. Кроме того, могут имитировать меланому продольная меланонихия, меланоцитарный невус, пиоген-ная гранулема или даже онихомикоз с пигментацией или кровоизлиянием. Примером дифференциальной диагностики между меланомой и гематомой служит следующее клиническое наблюдение.
У 29-летней пациентки с подногтевыми гематомами в области первых пальцев стоп проводили дифференциальную диагностику с меланомой. Позволили исключить данный диагноз следующие факторы: возникновение поражения сразу под двумя ногтями на разных стопах; появление изменений ногтей после ношения новой обуви; отсутствие перехода пигментации на кожу вокруг ногтя (имеющийся очаг пигментации на боковом валике справа является меланоцитарным невусом, возникшим в детстве); очаги поражения появились 2 месяца назад (за это время подногтевая меланома может проявить себя выраженными изменениями: приподнимает или разрушает ногтевую пластинку, возникает пигментация на коже вокруг ногтя).
Прогноз может быть благоприятным при ранней диагностике подногтевой меланомы, так как имеется возможность радикального оперативного лечения. Однако нередко локализация опухоли на пальцах конечностей сопровождается скоротечным и молниеносным прогрессированием заболевания. Пятилетняя выживаемость при данной форме меланомы составляет от 16 до 87%. Меланома кожи с толщиной опухоли менее 1,5 мм имеет высокую пятилетнюю выживаемость.
Лечение подногтевой формы меланомы. По традиции с 1886 г. основным методом лечения является хирургическая ампутация на уровне пястной кости. Такие операции заканчиваются, как правило, нарушением функции конечности и косметической проблемой. В дальнейшем появились работы, нацеленные на сохранение функции конечности, но не ухудшающие прогноз, для чего предлагалось перенести уровень ампутации более дистально.
В 1992 и 1994 гг. было доказано отсутствие разницы в выживаемости у пациентов с ампутацией, выполненной на уровне пястной кости и на межфаланговом уровне. В дальнейшем также обсуждались варианты с частичной резекцией дистальной фаланги с подногтевой меланомой и отступлением от границ опухоли на различные расстояния от 1 до 4 см.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Акральная лентигинозная меланома
Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира. По нашим наблюдениям, акральная меланома встречается у 10,5% больных. Среди пациентов с акральной лентигинозной меланомой преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%), из них 22% составляют подногтевые меланомы. В подавляющем большинстве случаев акральная меланома развивается de novo. Обычно ошибки в диагностике меланомы имеют место именно при акральных лентигинозных меланомах. При подногтевых локализациях меланомы частота врачебных ошибок достигает 25–60%. Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, обсуждение подобных ошибок на совместных с онкологами междисциплинарных конференциях и заседаниях научно-практических обществ призваны способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира. По нашим наблюдениям, акральная меланома встречается у 10,5% больных. Среди пациентов с акральной лентигинозной меланомой преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%), из них 22% составляют подногтевые меланомы. В подавляющем большинстве случаев акральная меланома развивается de novo. Обычно ошибки в диагностике меланомы имеют место именно при акральных лентигинозных меланомах. При подногтевых локализациях меланомы частота врачебных ошибок достигает 25–60%. Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, обсуждение подобных ошибок на совместных с онкологами междисциплинарных конференциях и заседаниях научно-практических обществ призваны способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
В 1976 г. R.J. Reed впервые описал акральную лентигинозную меланому и отметил ее более высокую распространенность среди чернокожих [1]. Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира, даже с учетом различий дизайна сбора информации в ряде последних исследований.
В крупном американском популяционном исследовании [2] установлено, что в структуре общей онкологической заболеваемости на долю акральной меланомы приходится 2–3%, пяти- и десятилетняя выживаемость достигает 80,3 и 67,5% соответственно (для сравнения: при меланоме в целом – 91,3 и 87,5% соответственно).
В структуре заболевших на территории центральной и северо-восточной частей Бразилии с 2000 по 2010 г. доля акральной лентигинозной меланомы составляла 10,6% [3].
По данным британских исследователей [4], встречаемость акральной лентигинозной меланомы не зависит от степени инсоляции, заболевание одинаково распространено среди представителей светлокожей и темнокожей субпопуляции.
Согласно результатам китайского исследования [5], среди пациентов, обратившихся в 2006–2010 гг. в Пекинский онкологический центр по поводу меланомы, 41,8% имели акральную лентигинозную меланому.
Данные о распространенности меланомы кожи согласуются с результатами других азиатских исследований [5–7], но отличаются по эндемичным районам, в которых на долю акральной лентигинозной меланомы приходится 2–3% [8, 9].
Показатель распространенности акральной лентигинозной меланомы в Турции (13,2%) превышает аналогичные показатели в западных странах [10].
По нашим наблюдениям [11], акральная меланома встречается у 10,5% больных. Среди них преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%) (рис. 1–3), из них 22% составляют подногтевые меланомы (рис. 4), и в большинстве случаев развиваются de novo [4, 12, 13].
Чаще ошибки в диагностике меланомы имеют место именно при акральной лентигинозной меланоме, причем при подногтевых локализациях меланомы частота врачебных ошибок составляет 25–60% (рис. 4) [11, 14].
И.В. Селюжицкий и соавт. [14] в течение 15 лет наблюдали за 18 пациентами с подногтевой меланомой (2,5% всех больных меланомой кожи). Во всех случаях отмечалось поражение первого пальца кистей и стоп, последних в два раза чаще. При этом предшествующая механическая травма далеко не во всех случаях служила провоцирующим фактором развития меланомы. Сроки от появления первых симптомов заболевания до госпитализации в онкологическое лечебное учреждение составили от двух месяцев до пяти лет, чаще один-два года. До госпитализации больные, находившиеся под наблюдением дерматовенерологов и хирургов, получали лечение в амбулаторных условиях, где кроме лечения по поводу предполагаемого микоза, паронихии, вросшего ногтя, панариция, подногтевой гематомы проводилась антимикробная или антимикотическая терапия. После безуспешной консервативной терапии у 14 больных была удалена ногтевая пластинка без последующего гистологического исследования тканей ногтевого ложа. При этом у троих пациентов эта операция была выполнена в педикюрном кабинете. В большинстве случаев больные были направлены к онкологу с запущенной клинической картиной, четверо из них по поводу увеличения регионарных лимфатических узлов.
Подногтевая меланома на начальных этапах развития обычно проявляется подногтевым пятном темного цвета либо продольными полосами коричневого или темно-синего цвета. Далее по ходу полос на ногтевой пластинке появляются трещины с ее последующим разрушением вплоть до полного отторжения, быстрым ростом грануляций на ее месте, иногда грибовидной формы, синевато-черного цвета с инфильтрацией подлежащих и окружающих тканей (рис. 5). Наблюдается увеличение регионарных лимфоузлов.
Г.Т. Кудрявцева и соавт. [12] наблюдали за 13 пациентами с подногтевой меланомой. У десяти из них к началу лечения отмечалась развернутая стадия заболевания, в анамнезе – один-два ошибочных диагноза и ни одного морфологического исследования.
По мнению других авторов [15], подногтевые варианты в начальной стадии опухолевого процесса клинически выглядят как меланонихия. Согласно полученным результатам, во всех случаях подногтевой меланомы имел место частичный или полный лизис ногтевого матрикса, в 76% – экзофитные, бугристые разрастания. В каждом втором случае поражения носили амеланотический характер.
По данным Т.Н. Борисовой и Г.Т. Кудрявцевой [16], наблюдавших за 58 больными меланомой кожи акральных локализаций, период от момента ощутимого прогрессирования изменений до начала специфического лечения в среднем составил 2,5 года. Около 70% больных получали лечение, назначенное дерматологами и хирургами, по поводу различных диагнозов (панариций, мозоль, подногтевая или субэпидермальная гематома, микоз). У восьми (14%) пациентов поражение носило амеланотический характер, что еще больше затрудняло клиническую диагностику. Практически у всех больных акральная лентигинозная меланома развивалась de novo, лишь у одного пациента на протяжении более чем 20 лет имела место меланонихия.
Послеоперационное гистологическое исследование показало наличие тонкой (менее 1 мм) меланомы только в пяти (9%) случаях – стадия IА. В 14% случаев наблюдалась стадия IB (рис. 6). У 50,6% больных меланома кожи диагностирована на стадии II, у 21% – на стадии III.
Причиной ошибок в диагностике акральной лентигинозной меланомы и последующей неадекватной тактики лечения может быть сочетание акральной лентигинозной меланомы с другими заболеваниями кожи в области стоп [11, 13]. Поэтому дерматологи, сосредоточиваясь на более привычной для них патологии кожи (очаговом гиперкератозе, микозе стоп, онихомикозе, хронической гиперкератотической экземе, кератодермии), не придают значения пигментным новообразованиям.
Нередко (до 25,0% случаев) на амбулаторных этапах диагностики акральную лентигинозную меланому ошибочно принимают за пиогенную гранулему. Это доброкачественное сосудистое новообразование кожи, обычно возникающее именно на акральных участках, после травмы на клинически неизмененной коже в процессе эволюции может изменить свой типичный красновато-вишневый цвет и приобрести фиолетово-синий и даже темно-коричневый оттенок (рис. 7).
Кровоточивость новообразования, формирование на его поверхности геморрагических корок, присоединение вторичной инфекции и появление признаков воспаления объективно затрудняют визуальную дифференциальную диагностику. В отсутствие надежных дифференциально-диагностических клинических критериев единственно правильным тактическим решением врача, не владеющего методом дерматоскопии, является направление больного к дерматовенерологу для проведения дерматоскопического исследования, затем к онкологу в онкологическое учреждение, где в зависимости от конкретной клинической ситуации будет проведено дополнительное диагностическое обследование с целью верификации диагноза.
Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, их обсуждение на совместных с онкологами междисциплинарных и/или научно-практических конференциях будут способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
Меланома кожи
Меланома кожи — это вид онкологического новообразования, формирующееся на поверхности кожи на месте невусов (родинок). Считается самым агрессивным видом рака кожи, характеризуется быстрым ростом и ранним метастазированием.
Акции
Запись на консультацию со скидкой 10%.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Меланома кожи – злокачественное образование, развивающееся из меланоцитов – клеток, находящихся в верхнем слое эпидермиса и вырабатывающих пигмент меланин. Меланоциты отвечают за защиту кожи от ультрафиолетового излучения и определяют ее цвет.
Статистика заболеваемости
Частота выявления
Меланома встречается достаточно редко – от 3% до 6% от общего числа злокачественных опухолей. Считается самым агрессивным видом рака кожи, характеризуется быстрым ростом и ранним метастазированием. Из всех смертей по причине злокачественных новообразований кожи на нее приходится 80%. Среднегодовой прирост частоты заболевания в России составляет 3,9%.
Возраст и пол больных
Опухоль в основном обнаруживается в возрасте от 30 до 60 лет, встречается и у более пожилых людей. В последнее время заболевание «помолодело» и все чаще диагностируется у пациентов от 24 до 40 лет. Средний возраст больных – 52 года, более четверти случаев выявляются у людей в возрасте до 45 лет.
В возрасте до 40 лет новообразование чаще встречается у женщин. После 40 лет заболеваемость выше у мужчин и, по мере увеличения возраста, эта тенденция становится более выраженной – в возрасте 65 лет мужчины заболевают в два, а в 80 лет – в три раза чаще, чем женщины.
Зависимость от расы и цвета кожи
Риск появления меланомы наиболее высок у людей европеоидного типа со светлой кожей. Менее подвержены заболеванию испанцы, азиаты и афроамериканцы. При этом у заболевших афроамериканцев самая низкая выживаемость.
Выживаемость
Средний показатель смертности от меланомы в России составляет 2,13-2,52 на 100 тыс. населения. Среднегодовой прирост показателя смертности – около 1,5%. Выявление опухоли на ранних стадиях позволяет достичь почти 100% выживаемости в течение 5-10 лет.
Причины и факторы риска
Меланома развивается из-за малигнизации (злокачественного перерождения) меланоцитов. Достоверных причин перерождения клеток не выявлено, риску заболевания подвержен каждый человек. Факторы, повышающие риск возникновения опухоли:
Сочетание любых трех из этих факторов – повод для регулярных профилактических посещений дерматолога.
Симптоматика
В большинстве случаев меланома развивается из родинки (невуса). К ранним признакам опухоли относятся:
Не всегда эти признаки свидетельствуют о развитии меланомы кожи. С другой стороны, на очень ранней стадии симптомы заболевания легко не заметить невооруженным глазом. Поэтому важно при появлении первых признаков или даже подозрений обратиться к врачу. Своевременно начатое лечение может спасти жизнь пациента.
Иногда люди, особенно те, кому свойственна повышенная тревожность, начинают подозревать у себя меланому, принимая за нее обычные родинки. Существует и другая крайность – пациенты игнорируют начальные признаки меланомы, считая их вновь появившимся или травмированным невусом, возрастной пигментацией. Важно отличать родинку от злокачественного образования.
Родинки обычно имеют гладкую поверхность, ровные симметричные края. Их цвет варьирует от светло-коричневого до темно-коричневого, он однородный, без светлых или темных вкраплений. Нормальным размером родинки считается диаметр до 6 мм (в качестве ориентира можно использовать ластик на карандаше). Родинки крайне редко изменяют свой размер, им не свойственны неприятные или болезненные ощущения.
Виды меланомы кожи
Поверхностно-распространяющаяся
Наиболее часто встречающийся вид – около 70% от всех случаев меланом. Обычно возникает на фоне пигментного невуса. Чаще диагностируется в молодом и среднем возрасте (от 30 до 50 лет), в 98% случаев поражает людей европеоидной расы. У женщин поверхностно-распространяющаяся меланома обнаруживается чаще, чем у мужчин, в основном располагается на ногах. У мужчин чаще поражается кожа спины.
На ранних стадиях поверхностно-распространяющаяся меланома выглядит как коричневатое пятно неправильной формы с четкими ровными краями, незначительно возвышающееся над уровнем кожи. Окраска пятна неравномерная, с черными и розовато-серыми вкраплениями, по краю – красноватый ободок. Фаза горизонтального роста продолжается от нескольких месяцев до нескольких лет. Затем новообразование становится более плотным и выпуклым, его поверхность чернеет (возможна депигментация центра) и приобретает глянцевый блеск. На поверхности пятна возникают очаги некроза, кровоточивости. При распространении процесса вокруг пятна появляются мелкие сопутствующие пятна (сателлиты), в процесс вовлекаются лимфатические узлы, возникают метастазы.
При раннем выявлении прогноз относительно благоприятный.
Нодулярная (узловая)
Занимает второе место по распространенности – от 14-15% до 30% от всех случаев меланом. Чаще возникает на неизмененной коже, без наличия родинок. Поражает кожу головы, шеи и туловища. Диагноз нодулярной меланомы кожи чаще устанавливается в возрасте от 40 до 60 лет, среди больных преобладают мужчины.
Основное отличие узловой меланомы от других видов – отсутствие горизонтального роста. Она растет сразу вглубь, вертикально, глубоко проникая в подлежащие ткани. Новообразование представляет собой куполообразный экзофитный узел темно-коричневого, темно-синего, черного или сероватого цвета с участками изъязвлений или некроза. Может выглядеть как кровоточащий полип на ножке. Нодулярная меланома быстро прорастает в нижние слои кожи, рано метастазирует в лимфоузлы и органы, имеет менее благоприятный, чем при других видах, прогноз.
Акрально-лентигинозная (подногтевая)
Третий по распространенности тип меланомы. Единственная из разновидностей этой опухоли, которая чаще поражает людей негроидной и монголоидной расы, располагаясь на непигментированных поверхностях: ногтевом ложе, ладонях и подошвах.
У европейцев акрально-лентигинозная меланома развивается из сложных невусов. Среди них чаще заболевают люди I и II фототипов – светлая кожа, светлые или рыжие волосы, веснушки. У азиатов и африканцев опухоль локализуется под ногтями в 50% всех случаев рака кожи, у европейцев – в 2%.
Акрально-лентигинозная меланома диагностируется в среднем в 63-64 года у мужчин, в 67-68 лет – у женщин.
Характерное отличие этого типа опухоли от других в том, что провоцирующим фактором для нее является не ультрафиолетовое излучение, а другие причины: механическое (травмы), физическое (обморожения, ожоги) или химическое (кислоты, щелочи, другие агрессивные вещества) воздействие, а также наследственная предрасположенность.
Подногтевая меланома имеет вид полосы неоднородного темно-коричневого или черного цвета, занимающей более трети ногтевой пластины. Пигментация может распространяться на ногтевой валик, кожу фаланги у свободного края ногтя. Развивается дистрофия ногтя, он деформируется, становится тонким, тусклым и хрупким. Постепенно ноготь растрескивается, обнажается бугристая кровоточащая поверхность бурого или черного цвета. Опухоль может прорастать в мягкие ткани кистей, стоп, кости, вызывая сильные боли.
Образование может быть беспигментным, это затрудняет раннюю диагностику. Прогноз выживаемости снижается почти в два раза при обращении на второй стадии развития новообразования.
Лентигинозная (лентиго-меланома)
Составляет от 5% до 10% от общего количества выявляемых меланом. Чаще диагностируется у женщин, однако у них опухоль развивается в более позднем возрасте и протекает менее злокачественно. У женщин лентиго-меланома в среднем выявляется в 60-70 лет, у мужчин – в 50-60 лет.
В большинстве случаев поражает открытые участки тела: лицо, уши, шею, волосистую часть головы, тыльную сторону кистей рук. Около 15% приходятся на другие локализации, в основном спину и нижние конечности.
На ранних стадиях лентигинозная меланома выглядит как пигментное пятно или веснушка, не выделяясь на коже. Ее цвет может быть разным: от белого, розового, желтоватого до коричневого, чаще он неоднородный. Интенсивность окраски увеличивается по мере роста опухоли. Края пятна неровные, четкие, поверхность гладкая, не возвышается над кожей.
При переходе в вертикальную фазу роста границы образования размываются, цвет меняется вплоть до черного. Опухоль возвышается над кожей, ее поверхность начинает шелушиться, трескаться, кровоточить, появляется зуд.
Лентигинозная меланома отличается длительным течением – до фазы вертикального роста может пройти от 2 до 20 лет, она реже других дает метастазы.
Беспигментная (ахроматическая)
Развивается достаточно редко, в 1-2% случаев. Характеризуется отсутствием пигмента, но может быть светло-розового, красновато-синюшного, синюшно-розового цвета. Отсутствие пигментации затрудняет диагностику. Опухоль выглядит как небольшой шероховатый узелок на коже, чаще располагается на пальцах, подошве и пятке. Быстро прорастает в подлежащие ткани, при распаде образует язву с твердыми приподнятыми краями и папилломатозным дном.
Веретеноклеточная
Редкая форма меланомы, чаще развивается у детей и подростков. Происходит из веретеновидных клеток. Представляет собой безболезненный гладкий или шершавый выпуклый бугорок, небольшого размера на ранней стадии, телесного или розового цвета. Отсутствие других признаков злокачественного новообразования, кроме роста, затрудняет диагностику этого типа опухоли.
Стадии меланомы кожи
Выделяют четыре стадии развития меланомы – 0, I, II, III, IV, из них I, II и III имеют подстадии A, B, C. Также используются обозначения T – распространенность первичной опухоли, N – отсутствие, наличие и распространенность метастазов в регионарных лимфоузлах, M – отсутствие или наличие метастазирования в отдаленные органы.
Стадирование основывается на размере опухоли, ее толщине, скорости деления клеток, частоте и интенсивности изъязвлений, отсутствии или наличии метастазов в лимфатические узлы и органы.
| Стадия | Характеристика |
| 0 | Меланома только на поверхности кожи (in situ). Не распространяется в подлежащие ткани. Не затронуты лимфоузлы, нет отдаленных метастазов. |
| На ранней стадии толщина опухоли до 1 мм. Нет кровоточивости, язв и шелушений. Низкая скорость клеточного деления. Нет метастазирования в лимфоузлы и органы. | |
| II (A, B, C) | Меланома прорастает вглубь, ее толщина – до 2-4 мм. Поверхность опухоли гипертрофирована, шелушится, изъязвлена, может кровоточить. Метастазов в лимфоузлах и отдаленных органах нет. |
| III (A, B, C) | Меланома любой толщины с прорастанием вглубь тканей, с изъязвлениями или без. Поражаются регионарные лимфоузлы, которые могут быть увеличены. Метастазов в органах нет. |
| IV | Опухоль поражает органы (мозг, легкие, печень), отдаленные участки кожи и лимфоузлы. |
Диагностика меланомы кожи
Первый этап диагностики – осмотр врача, дерматолога или онколога. Доктор проводит дерматоскопию – осмотр родинок и других образований с помощью лупы или специального прибора с многократным увеличением для определения изменений в невусах на ранних этапах.
При сохраняющемся подозрении на злокачественное образование пациенту назначают биопсию и гистологическое исследование образца тканей опухоли. Частичная биопсия практически не используется, во избежание распространения раковых клеток. Гистология проводится после полной резекции опухоли.
Для выявления пораженных лимфоузлов применяются компьютерная томография, магнитно-резонансная томография, сцинтиграфия, УЗИ. Распространенность опухолевого процесса выясняют путем биопсии сторожевого лимфоузла – расположенного рядом с местом поражения.
Методы лечения
В основе лечения и первичной меланомы, и ее рецидивов, лежит полное хирургическое удаление с захватом участка неизмененной кожи. В зависимости от стадии удаляется участок здоровой ткани размером от 1 до 2-3 см, подкожная клетчатка, лимфоузлы при наличии в них метастазов. В последующем при необходимости удаленная часть восстанавливается пластикой.
При метастазирующих меланомах в дополнение к хирургическому лечению и при неоперабельной опухоли используют:
Относительно новый метод лечения метастазирующей меланомы кожи – таргетная терапия. Рекомендована тем пациентам, у которых в опухоли обнаруживается мутация в гене BRAF. Выделяют два вида таргетной терапии: для больных с поражением регионарных лимфоузлов и для больных с неоперабельным процессом и отдаленными метастазами.
Первой группе пациентов таргетную терапию назначают с профилактической целью. Терапия длится курсом в 1 год, проводится таблетированной формой лекарств, сочетается с основным лечением.
Для второй группы применяется комбинированная таргетная терапия, действующая непосредственно на клетки опухоли. Лечение позволяет контролировать процесс у 90% пациентов из тех, у кого пятилетняя выживаемость составляет 34%. У остальных развивается резистентность и возникает необходимость иммунотерапии.
Прогноз заболевания
Раннее выявление меланомы увеличивает вероятность успешного лечения и стойкой ремиссии у более чем 90% больных. При своевременной диагностике и малой толщине первичного очага полное излечение вероятно в 90-95% случаев. Рецидив при толщине опухоли до 1 мм и при отсутствии метастазов в регионарных лимфоузлах возникает примерно в 8% случаев.
Общая выживаемость пациентов при меланоме кожи в период до 5 лет возросла благодаря ранней диагностике и новым методам лечения. Данные по пятилетней выживаемости (при выявлении в соответствующей стадии): I – до 92%, II – 53-81%, III – 40-78%, IV – не более 20%.
Профилактика меланомы
Основной способ профилактики меланомы – защита кожи от УФ-излучения. Солнечные ожоги, даже однократные и полученные много лет назад, повышают риск развития опухоли. Солнечные ванны нужно принимать в утренние или послеобеденные часы, при этом всегда пользоваться солнцезащитным кремом, надевать головной убор и темные очки. Косметические средства с SPF в весенне-летний период обязательны даже для жителей регионов с невысокой солнечной активностью. Светлая кожа, волосы и глаза, большое количество родинок на теле – повод совсем отказаться от загара.
Солярий – это всегда вред для кожи. Если нет возможности исключить его посещение, обязательно использование солнцезащитного крема.
Периодически необходимо осматривать кожные покровы, в том числе и скрытые под волосами, на предмет появления новых родинок, изменения имеющихся. При травмировании и долгом заживлении родинки, подозрении на нехарактерный рост, других изменениях нужно обратиться к врачу.