Альфа амилаза повышена что делать
Повышенная или пониженная альфа амилаза в крови – причины и лечение
Показания к проведению анализа
Повышение концентрации амилазы часто проходят бессимптомно, но иногда показаниями к проведению исследования служат следующие признаки:
Уровень амилазы в крови выявляют с помощью биохимического анализа крови, реже мочи. Это один из множества показателей исследования — по его показателям наряду с липазой и другими ферментами врач может судить о состоянии ЖКТ пациента.
Нормальные значения
Общая амилаза по возрасту
Панкреатическая амилаза по возрасту
(Внимание, контрольные интервалы могут отличаться в разных лабораториях, поэтому в случае анализа крови и мочи обратите внимание на интервалы, указанные в отчете).
Норма амилазы в крови
Так как поджелудочная железа является железой смешанной секреции (выделяет гормоны и ферменты как в просвет кишечника, так и в кровь), амилазу, выработанную в ней принято отличать от общей альфа-амилазы и называть панкреатической амилазой. Соответственно, в биохимическом анализе крови (или мочи, который также используется с целью определения уровня амилазы в организме) выделяют два показателя амилазы: альфа-амилазу и панкреатическую амилазу.
Альфа-амилаза
Для альфа-амилазы (представляющей из себя суммарное количество всей амилазы в организме) нормальными считают значения*:
*по данным независимой лаборатории Инвитро
Панкреатическая амилаза
В альфа-амилазу входит панкреатическая амилаза, количество которой также измеряется. Нормальным количеством панкреатической амилазы считают*:
Повысить уровень фермента может прием некоторых препаратов
В некоторых случаях повышенные результаты анализов не являются признаком воспалительных процессов. Одной из причин может стать неправильная подготовка к сдаче анализов (употребление спиртосодержащих напитков, курение, состояние стресса перед изъятием крови). Другая причина — приём ряда медикаментов, которые могут повлиять на уровень биологически активного вещества (мочегонные, гормональные, обезболивающие препараты).
При беременности уровень фермента отклоняется от нормы в большую и меньшую степень по мере развития плода. В первый триместр беременности количество амилазы снижается. Затем начинает расти, достигая максимальных значений к 34 неделе беременности. На последнем этапе содержание амилазы снова уменьшается.
Отравление провоцирует рост амилазы на краткосрочный период. А основными причинами высокого уровня являются:
Альфа амилаза
В то время как амилаза слюны вырабатывается слюнными железами и высвобождается преимущественно при адренергической иннервации, амилаза в крови в основном вырабатывается и выделяется поджелудочной железой. Амилаза поджелудочной железы была также обнаружена в сыворотке крови после бета-адренергической стимуляции.
Альфа-амилаза в крови и слюне может быть индикатором диагностических и терапевтических процессов. Предполагают, что активность альфа-амилазы в слюне, чувствительна к физиологическим и психологическим эффектам адренергической системы. Можно предположить, что уровни альфа-амилазы в крови, определяемые в рутинных и неотложных анализах, скорее всего, не смешиваются с повседневными стрессорами или с небольшим стрессом, вызванным забором крови из вены.
Несколько исследований показали, что околоушная изоамилаза является компонентом циркулирующей амилазы (помимо амилаз, происходящих из поджелудочной железы и печени, также вносящих вклад в суммарную активность фермента в крови). Исследователями было показано, что выделение паротидамилазы, вызванное приемом пилокарпина, сопровождается повышением уровня изоамилазы в сыворотке. В целом, изоамилаза поджелудочной железы составляет около 40% нормальной активности амилазы в сыворотке.
В одном исследовании общая сывороточная амилаза была определена у пациентов с муковисцидозом и пациентов с синдромом Швахмана, причем, у пациентов с данным синдромом общая сывороточная амилаза была значительно ниже, чем у других групп пациентов. Кроме того, гиперамилаземия и околоушная гипертрофия являются состояниями, обнаруживаемыми у пациентов с расстройствами пищевого поведения. У пациентов с булимией нормального веса показатели амилазы в сыворотке были значительно выше, чем в контрольной группе. Авторы отметили, что умеренное повышение значений сывороточной амилазы, по-видимому, является следствием поведения, связанного с перееданием и рвотой, и предположили, что последовательное определение сывороточной амилазы может быть полезным для мониторинга степени воздержания от передания в терапевтических программах. Отметим, что у всех пациентов с расстройствами пищевого поведения средняя концентрация и секреция альфа-амилазы в слюне повышены. В начале лечения средний уровень общей амилазы находился в верхних пределах нормы, тогда как средний уровень амилазы в слюне был аномально высоким. В течение курса лечения наблюдалось значительное снижение среднего изофермента слюны до нормального уровня. Значительное снижение уровня амилазы было зарегистрировано у пациентов с хорошим исходом лечения, но не у пациентов с плохим исходом. Уровни амилазы достоверно не коррелировали с выраженностью булимических симптомов. Расстройства пищевого поведения не являются единственными патологическими состояниями, связанными с изменениями уровней альфа-амилазы.
Изоферменты поджелудочной железы слюны и сыворотке были исследованы у пациентов с болезнью Альцгеймера ( авторы искали возможность использования амилазы в качестве маркера активности М3, связанной с максимально переносимой дозой тартрата ксаномелина).
 Что такое амилаза?
Что такое амилаза?

Амилазы также вырабатываются слюнными железами, слизистой оболочкой тонкого кишечника, яичниками, плацентой и печенью. Изоферменты поджелудочной железы и слюны обнаруживаются в крови, при большой концентрации путем обследования.
В нормальных условиях амилаза присутствует в небольших количествах в крови и моче, однако когда клетки поджелудочной железы имеют некоторые проблемы, такие как панкреатит или когда поджелудочная железа блокируется камнем, или в редких случаях опухолью, ферменты легче попадают в кровообращение, поэтому их концентрация увеличивается как в крови, так и в моче (амилаза покидает организм через мочу).
Анализ амилазы часто используется врачами для диагностики панкреатита. Исследование амилазы поджелудочной железы (P-изофермент амилазы) является наиболее полезным для лабораторной диагностики острого панкреатита.
Общая сыворотка (в крови) по-прежнему является наиболее широко используемым способом диагностики острого панкреатита, использование которого оправдано с точностью до 95% (под точностью диагностического теста подразумевается его способность предоставлять значения, соответствующие истинным).
 Какие значения амилазы считаются нормальными?
Какие значения амилазы считаются нормальными?

Панкреатическая амилаза по возрасту:
 Какие причины повышения амилазы?
Какие причины повышения амилазы?

В нашей клинике вы можете проконсультироваться у гастроэнтеролога и сдать все необходимые анализы, а том числе УЗИ органов брюшной полости.
 Что делать если амилаза понижена?
Что делать если амилаза понижена?

Увеличенный уровень холестерина в крови может приводить к занижению показателей панкреатической амилазы. У детей первого года жизни уровень фермента намного ниже, чем у взрослых. Это связано с тем, что пища, которую они получают, лишена достаточного количества сложных углеводов.
 Чем опасно изменение уровня амилазы?
Чем опасно изменение уровня амилазы?

Понижение уровня фермента на фоне ухудшения самочувствия больного, свидетельствует о тяжелой деструкции ткани поджелудочной железы. Следует обратить пристальное внимание к ситуации.
Амилаза: что это такое, норма в крови у женщин и мужчин, причины повышения и понижения
Ферменты приставляют собой обширную группу веществ, которые участвуют в переработке соединений. Основная задача — это ускорить биохимические реакции. Как и следует из природы названной группы структур. То есть они выступают так называемыми катализаторами.
Амилаза — это фермент, который участвует в расщеплении и переработке молекул крахмала, благодаря чему удается быстро превратить его в сахариды разных видов.
Другое название вещества — диастаза. Вырабатывается оно слюнными и поджелудочной железами.
Существует несколько основных видов соединения.
Что касается показаний к анализу, исследуют вещество в нескольких случаях:
Что же такое амилаза, насколько важно это соединение и в каких случаях оно отклоняется от нормы?
Роль и функции амилазы
Задачи у названного соединения всего две.
Первая
Касается обменных процессов во всем организме. Вещество способно превращать крахмал в сахариды. Те самые структуры, которые при расщеплении переходят в энергию и запасаются в различных формах.
Амилаза непосредственно участвует в этом процессе и ускоряет его. При этом, как и все катализаторы, после реакции, сама по себе не расходуется. Может быть использована повторно, что как раз и наблюдается в организме человека.
Вторая
Пищеварительный процесс. Амилаза участвует и в нормальной переработке веществ, которые поступают в ЖКТ.
Например, при попадании крахмала в организм, она вступает в дело первой. Наравне с пищеварительными соками. Чтобы быстрее переработать и депонировать полезные вещества. Источники потенциальной энергии, коими можно назвать углеводы.
Амилаза в крови — это катализатор (ускоритель) обменных процессов, тех самых, которые способствуют образованию энергетически ценных соединений. Без нее не может быть жизнедеятельности организма.
Таблицы норм
Речь пойдет о самой активной форме вещества — так называемой панкреатической амилазе.
У женщин
| Возраст (лет) | Норма амилазы в крови (Ед/л) |
|---|---|
| 10-16 | До 31 |
| 16-25 | 37-39 |
| 25-50 и старше | 35-50 |
Если говорить об альфа-разновидности, норма амилазы у женщин в крови будет равна 20-160 Ед/литр, независимо от лет.
У мужчин
| Возраст (лет) | Показатель в Единицах на литр крови |
|---|---|
| 10-16 | До 35 |
| 16-25 | 36-37 |
| 25-50 и далее | 35-50 |
Нормы амилазы (альфа) у мужчин будут примерно такими же, как у представительниц слабого пола: 20-160 Ед/литр.
У детей
Норма амилазы (альфа) у детей до 2-х лет будет 5 — 65 Ед/л, далее по взрослым значениям.
При беременности
В период гестации объем вещества определяется числом от 20 до 100 единиц.
Что касается панкреатической амилазы, количество примерно равно тому, которое имеется в женщин вне периода беременности 20-160 Ед/литр крови.
Причины повышения
Повышение панкреатической амилазы означает, что поражены железы: поджелудочная, либо слюнные. Реже речь идет о функциональных расстройствах вроде сахарного диабета, цирроза, заболеваний ЖКТ.
Факторов развития патологического процесса несколько десятков. Стоит рассмотреть основные расстройства, которые способны спровоцировать нарушение.
Паротит
Встречается сравнительно часто. В основном это педиатрическое заболевание. Патологический процесс, которые затрагивает детей. Страдают пациенты в возрасте от 3 до 15 лет. Редко встречаются взрослые формы, но это исключение из правил.
Суть расстройства заключается в поражении желез организма: в частности, страдают яички, поджелудочная и слюнные структуры — отсюда естественное повышение амилазы, если говорить условно. Вещество синтезируется в больших количествах, потому и анализ дает положительные результаты.
Патологический процесс сопровождается группой специфических симптомов:
Это только часть проявлений. Что касается лечения, им занимается педиатр.
Этиотропной коррекции не существует. То есть нужно бороться с симптомами и предотвращать нежелательные последствия.
Среди методов тотального устранения нарушений:
Стационарное лечение практически не требуется. Поскольку в основном протекает расстройство легко. Смертность едва ли достигает 1 человека на 100 000.
Тяжелые разновидности патологического процесса все же корректируются в больнице. На все требуется до нескольких недель. При этом, пациент находится под наблюдением докторов.
Специальным образом корректировать амилазу не нужно. Она придет в норму сама, как только нарушение уйдет.
Сахарный диабет
Хроническое заболевание поджелудочной железы, если говорить упрощенно. В действительности же, это комплексное состояние, при котором происходит нарушение выработки инсулина.
С другой стороны, синтез вещества может быть нормальным. Но ткани недостаточно чувствительны к этому соединению. Соответственно, эффект будет точно таким же.
Что касается высокой концентрации амилазы в анализе — это результат компенсации организма. Проще говоря, тело пытается нормализовать собственное состояние и наращивает нагрузку на поджелудочную. Растет концентрация фермента.
Однако никакого значения это не имеет. Дисфункция слишком серьезная, подобных мер коррекции, саморегуляции не хватает.
Сахарный диабет сопровождается несколькими проявлениями.
И так далее. Лечение — задача эндокринолога. Для того чтобы скорректировать состояние необходимо восстановить углеводный обмен. Проводится это с помощью изменения рациона.
Показано щадящее питание с низким содержанием жира и собственно энергетически ценных соединений. По необходимости эпизодически применяется инсулин. В качестве основного средства экстренного действия. Чтобы снизить уровень сахара.
Восстановление амилазы до нормальных значений представляет определенные сложности, поскольку организм уже изменен и перешел на патологические «рельсы», но к этому нужно стремиться. Или, по крайней мере, держать показатель на примерно одном уровне.
Воспаления поджелудочной железы
Так называемый панкреатит. Сопровождается патологическими изменениями в организме. Они развиваются стремительно и могут привести к смерти человека.
Острая форма — крайне опасна в плане летальности. Поскольку очень быстро начинается некроз тканей. Их отмирание. В конце концов, не обойтись без операции.
Патологический процесс характеризуется группой опасных и дискомфортных симптомов:
Лечение проводится под контролем специалиста по эндокринологии и одновременно хирургии. Возможно привлечение докторов разных специальностей (а не нескольких профилей в одном лице).
Терапия срочная, в условиях стационара. Назначается оперативная коррекция. Поражению область поджелудочной железы иссекают, чтобы остальные ткани остались функционально активными. После резекции какое-то время показаны гормональные препараты и ферменты.
Хронические формы патологического процесса порой не требуют стационарного лечения. Достаточно медикаментов. Каких именно — решают специалисты. Вопрос остается на их усмотрение.
Почечная дисфункция
Встречается относительно редко. По разным оценкам, от 1 случая на 1 000 000 населения планеты. При этом куда чаще диагностируется у пациентов, которые уже имеют проблемы с парным органом в анамнезе.
Расстройство сопровождается группой опасных проявлений. Сначала же стоит сказать, что амилаза повышается в результате недостаточного выведения вещества с мочой, поскольку именно этим путем структура покидает организм человека. Концентрация растет постепенно. Чем интенсивнее патологический процесс, тем существеннее обратное всасывание.
Что касается признаков почечной недостаточности, можно назвать следующие моменты:
Амилаза приходит в норму, как только восстанавливается фильтрующая функция почек. Это может быть проблематично. Особенно, если процесс запущенный, застарелый.
Назначают мочегонные препараты (на начальной стадии), правда, не всегда. Также показан гемодиализ. Аппаратное очищение крови. Благодаря этому удается скорректировать и концентрацию амилазы.
Что касается тотальной методики, показана трансплантация почки. К несчастью, из-за недостатка доноров многие остаются без лечения.
Заболевания желудка
Если амилаза повышена, вероятно, причина заключается в нарушении работы органов пищеварительного тракта, в частности, виновником может быть желудок. Патологий этой структуры массы. От гастрита до язвы.
Нарушение концентрации амилазы происходит из-за ее активного всасывания в кровь.
Что касается проявлений, они зависят от конкретного диагноза. Чаче всего имеют место следующие признаки:
Все «прелести» диспепсии налицо. При этом, тяжесть состояния зависит от давности болезни.
Восстановление проводится под контролем гастроэнтеролога. Назначаются препараты нескольких типов. Антацидные, чтобы снизить продукцию желудочного сока и его кислотность.
Также ингибиторы протонного насоса. Для тотальной коррекции. Возможно применение сорбентов, прочих медикаментов по ситуации.
Амилаза приходит в норму самостоятельно. После того, как будет скорректировано патологическое первичное состояние.
Цирроз печени
Острое или хроническое заболевание. При нем наблюдается отмирание тканей крупнейшей железы организма. Повышается нагрузка на все системы. В частности, страдает и ферментативная структура.
На начальной стадии это приводит к росту показателей. Затем, к снижению амилазы. Как быстро — зависит от скорости прогрессирования патологического процесса.
Что касается проявлений расстройства, они хорошо заметны:
Лечение проходит под тщательным наблюдением гепатолога. Иногда привлекают гастроэнтеролога, если нет узкого специалиста.
Назначаются препараты группы протекторов. Чтобы защитить печень от пагубного влияния извне и изнутри. Применяются ферменты для коррекции пищеварения.
Процесс не быстрый. Возможно, пациенту придется принимать таблетки всю жизнь или большую ее часть.
Что касается оперативных мер, то тут поможет лишь пересадка печени. Опять же есть проблема с донорами. Потому помощь становится маловероятной.
Сиаладенит
Нарушение функциональной активности слюнных желез при воспалении. Чаще всего имеет инфекционное происхождение. Но встречаются и идиопатические формы, когда определить генез патологического состояния сложно или невозможно.
Амилаза повышается в результате естественного роста активности слюнных желез (происходит гиперстимуляция).
Лечение и диагностика проводятся под контролем специалистов по инфекционным болезням. Также ЛОР-врачей. Возможны варианты.
Назначаются антибиотики, противовоспалительные средства. Препараты от вирусов, медикаменты на основе интерферона. Также жаропонижающие.
Масса способов и методик. Вопрос, какие средства применять, решает доктор. На месте.
Анализ на амилазу проводится в случаях, когда вероятно развитие одного из патологических процессов. Восстановление соответствующее. Зависит от конкретного расстройства.
Причины снижения
Бывает и падение концентрации соединения. Что тому виной?
Гепатит
Воспаление печени вирусного характера — основная причина пониженной амилазы в анализе крови. Реже встречаются токсические формы патологического процесса: лекарственные и алкогольные разновидности.
Симптоматика состояния заметная:
Лечение проводит гастроэнтеролог или гепатолог. Если есть такой в штате больницы. Назначаются гепатопротекторы и специальные противовирусные, чтобы победить состояние.
Опухоль поджелудочной железы
Рак. В результате происходит разлад работы всего организма, в том числе ферментативной системы. Выработка ферментов измененными тканями становится невозможна, что и проявляется снижением уровня амилазы крови.
Симптомы расстройства смазанные, хотя заметить их можно:
Восстановление проводится срочно. Под контролем онколога. Показаны операция, химио- и лучевая терапия. Все зависит от разновидности неоплазии (ее гистологической структуры).
Дополнительные обследования
Среди методов вспомогательной диагностики, кроме биохимического анализа, назначаются такие меры:
Вариантов несколько. И это не исчерпывающий список методик.
Амилаза — это фермент, который расщепляет крахмалы до олигосахаридов.
Соединение важное, и все изменения нужно рассматривать как признаки патологического процесса. Какого — скажут дополнительные исследования.
Альфа амилаза повышена что делать
К.А. Никольская (1), Д.С. Бордин (1, 2), Л.В. Винокурова (1), М.В. Малых (1), Е.А. Дубцова (1)
1) Московский клинический научный центр им. А.С. Логинова ДЗМ, Москва, Россия; 2) Тверской государственный медицинский университет, Тверь, Россия
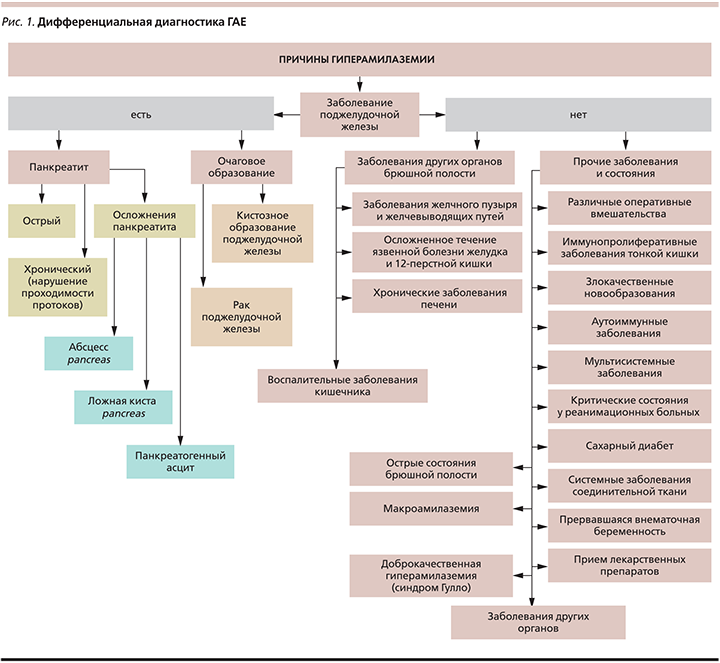
Дифференциальная диагностика заболеваний, приводящих к гиперамилаземии, обширна и разнообразна, и первое заболевание, которое необходимо исключить, – это панкреатит. Чаще всего острый панкреатит и/или обострение хронического панкреатита приводят к гиперамилаземии, которая сопровождается гиперамилазурией (повышением уровня диастазы мочи) и целым симптомокомплексом, главенствующую роль в котором играет боль. Именно поэтому многие врачи при сочетании болей в животе и гиперамилаземии чаще всего ставят диагноз «панкреатит». Всегда ли этот диагноз правомерен? Представленный клинический случай гиперамилаземии у больной целиакией демонстрирует вариабельность заболеваний, сопровождающихся гиперамилаземией, и показывает, насколько важно вовремя и точно установить ее причину.
Для цитирования: Никольская К.А., Бордин Д.С., Винокурова Л.В., Малых М.В., Дубцова Е.А. Гиперамилаземия – всегда ли это панкреатит? Фарматека. 2019;26(2):130–35. DOI: https://dx.doi.org/10.18565/pharmateca.2019.2.130-135
Чаще всего гиперамилаземия (ГАЕ) служит маркером заболеваний поджелудочной железы (ПЖ) – острого панкреатита (ОП), хронического панкреатита (ХП), рака ПЖ. Однако в 8% случаев ГАЕ сочетается с нормальным содержанием амилазы в моче и не сопровождается другими симптомами [1].
Нередко появление ГАЕ врачи расценивают как проявление панкреатита, не обращая внимания на отсутствие каких-либо других проявлений этого заболевания. В настоящее время исследование уровня амилазы в крови входит в рутинный скрининг биохимических анализов, в связи с чем бессимптомная ГАЕ выявляется все чаще, причем стандартные диагностические методы (сбор анамнеза, физикальное обследование, трансабдоминальное ультразвуковое исследование (УЗИ) органов брюшной полости) не всегда выявляют какую-либо патологию, объясняющую лабораторные отклонения. Общепринятого алгоритма диагностического поиска в таких случаях на сегодняшний день не существует [2].
Чтобы не ошибиться в диагнозе при наличии гиперамилаземии, важно помнить, что не всегда ее причиной служат заболевания ПЖ [3–5]. Если при проведении банального УЗИ органов брюшной полости есть изменения, характерные для панкреатита, то необходимо провести более тщательное обследование пациента с применением таких инструментальных исследований, как мультиспиральная компьютерная томография с внутривенным контрастированием, магнитно-резонансная томография и как уточняющий метод – эндоскопическая ультрасонография. Кроме ОП и обострения ХП к ГАЕ могут приводить новообразования ПЖ [6] и ее травмы, а также различные осложнения панкреатита, такие как псевдокисты ПЖ.
В 1964 г. P. Wilding, et al. [7] описали пациента с длительной ГАЕ без клинических проявлений панкреатита. Наличие повышения уровня фермента было объяснено его связыванием с сывороточным глобулином. Через 3 года Р. Berk, et al. [8] описали еще троих пациентов с подобными проявлениями, также без панкреатита, и предложили термин «макроамилаземия» (МАЕ) для обозначения отдельной формы ГАЕ.
По мнению данных авторов, МАЕ возникает вследствие образования и циркуляции в крови комплексов нормальной сывороточной амилазы с белками или углеводами [9]. Данные комплексы имеют большую молекулярную массу, вследствие чего плохо фильтруются почками. Вес молекулы макроамилазы может составлять от 150 тыс. до 2 млн Д, тогда как молекулярный вес обычной молекулы амилазы человека составляет 50–55 тыс. Д [10]. Крупные молекулы задерживаются в кровотоке, что подтверждается высоким уровнем амилазы в крови и низким уровнем амилазы в моче [11, 12]. МАЕ встречается у 0,1% всей популяции [13] и описана у 2,9% госпитализированных пациентов [14–16]. Таким образом, МАЕ может быть причиной ГАЕ неуточненной этиологии [17]. По данным многоцентровых исследований, у 6–9,6% пациентов с ГАЕ, выявленной при рутинном обследовании, диагностируется МАЕ [18, 19].
При таких ситуациях клинические проявления могут отсутствовать, а пациенты длительно безрезультативно обследуются с проведением высокотехнологичных, нередко инвазивных методик. При сочетании МАЕ с болями в животе пациентам могут выполнять диагностические оперативные вмешательства [20].
В исследовании Н.Б. Губергриц и соавт. (2007) [12] показано, что МАЕ встречается у 11% больных ХП. У 3–5% пациентов с повышенным уровнем сывороточной амилазы имела место МАЕ. Сочетание ГАЕ и соотношения клиренсов амилазы и креатинина 2 SD выше контрольного). Средние уровни общей амилазы и макроамилазы были значительно повышены в обеих группах больных целиакией. Уровни неосажденной амилазы (фракция амилазы ПЖ и слюны) не отличались от таковых в контрольной группе. У 3 (3,4%) здоровых лиц, 21 (16,8%) пациента с нелеченой целиакией и 7 (7%) пациентов на АГД была значительно повышена активность макроамилазы [31].
В исследовании 2006 г., проведенном в Италии (Палермо) с участием 90 взрослых пациентов и 112 детей с целиакией, были оценены показатели изоамилазы ПЖ и липазы в сыворотке крови до начала АГД и спустя 12 месяцев на фоне ее соблюдения. В подгруппе взрослых были проанализированы уровни эластазы сыворотки и трипсина. Кроме того, выполнено УЗИ поджелудочной железы. Установлено, что на момент постановки диагноза целиакии у 26 (29%) взрослых и 29 (26%) детей выявлено повышение уровня амилазы и/или липазы; уровень трипсина был повышен в 69% случаев, эластазы – в 19%. Частота повышения уровней ферментов ПЖ была сходной для пациентов с «типичными» и «атипичными» симптомами целиакии, а также в случаях ее бессимптомного течения. В основном выявлялось повышение уровня ферментов до двух нормальных значений. Данные изменения не были связаны с употреблением алкоголя, наркотических препаратов, а также с наличием болевого синдрома и сахарного диабета. УЗИ органов брюшной полости показало отсутствие патологических изменений со стороны ПЖ во всех случаях. Через 12 месяцев соблюдения АГД повышение уровня амилазы ПЖ выявлено в 3 случаях, а липазы – в 2; следует отметить, что эти пациенты не в полной мере придерживались АГД [32].
Таким образом, ГАЕ может сопровождаться не только ОП и ХП, но и ряд других состояний (рис. 1).
Клинический случай
Больная С. 55 лет в августе 2018 г. была госпитализирована в отделение патологии поджелудочной железы и желчевыводящих путей МКНЦ им. А.С. Логинова с диагнозом ХП.
При поступлении пациентка предъявляла жалобы на периодически возникающий дискомфорт в правом подреберье, сухость во рту, вздутие и урчание в животе, склонность к задержке стула.
Анамнез заболевания
Из анамнеза известно, что в 1981 г. больной был поставлен диагноз «первичное бесплодие». Однако в 1990 г. она родила в срок здорового ребенка. Беременность протекала с анемией (гемоглобин – 90 г/л на фоне приема препаратов железа). В 2016 г. пациентка отметила появление дискомфорта в животе и обратилась в поликлинику по месту жительства, где при обследовании выявлена ГАЕ до 3–4 норм. При УЗИ – умеренные диффузные изменения ПЖ, при эзофагогастродуоденоскопии (ЭГДС) – хронический гастрит. На основании полученных данных был установлен диагноз «хронический панкреатит, обострение». Пациентке предложено стационарное лечение, от которого она отказалась. В течение последующих 2 лет проводилась терапия полиферментными препаратами в минимикросферах в суточной дозе 125 тыс. ЕД липазы, спазмолитиками, 1 раз в 3–4 месяца проводился контроль уровня амилазы крови, увеличение которого 3–4 раза выше нормального сохранялось. Кроме того, за последние полтора года вес пациентки снизился на 8 кг.
Данные физикального обследования
Общее состояние удовлетворительное. Кожные покровы и видимые слизистые оболочки обычной окраски и влажности, тургор кожи снижен, пониженного питания (индекс массы тела 18,3 кг/м2). В легких дыхание везикулярное, хрипов нет, частота дыханий 16 в минуту. Частота сердечных сокращений 68 в минуту. Артериальное давление – 130/90 мм рт. ст. Живот не вздут, при пальпации мягкий, безболезненный. Печень у края реберной дуги. Селезенка не пальпируется.
Диагностика
По данным лабораторных исследований, отмечено повышение уровня амилазы крови до 411 ЕД/л (норма до 100 ЕД/л) с сохранением нормального уровня амилазы мочи, незначительно выраженный цитолиз и снижение уровня сывороточного железа до 4,7 мкмоль/л (табл. 1).
Остальные показатели клинического и биохимического анализов крови в пределах референсных значений.
УЗИ. Размеры печени не увеличены – косой внутренний размер правой доли 133 мм (норма до 150 мм), толщина левой доли 58 мм (норма до 60 мм), контур ровный. Эхоструктура паренхимы печени неоднородная, эхогенность незначительно повышена, сосудистый рисунок не изменен.
Воротная вена не расширена – 11 мм, просвет однороден. Объемных образований не выявлено. Внутрипеченочные желчные протоки не расширены. Общий желчный проток 4 мм в диаметре, на доступном осмотру участке его просвет однороден. Желчный пузырь с перетяжками в теле и дне, в размерах не увеличен – 98×18 мм, стенки не утолщены. Содержимое пузыря однородное, конкременты не определяюттся. Паравезикальная область не изменена.
ПЖ обычной формы, контуры четкие, ровные. Размеры: головка 27 мм (норма до 30 мм), тело 14 мм (норма до 20 мм), хвост 23 мм (норма до 35 мм). Эхоструктура ткани ПЖ неоднородная, эхогенность незначительно повышена. Главный панкреатический проток не расширен.
Селезенка не увеличена – 83×32 мм, контур ровный, ткань однородная. Селезеночная вена не расширена.
В желудке неоднородное жидкостное содержимое. Свободной жидкости в брюшной полости не выявлено.
Заключение: ультразвуковые признаки незначительных диффузных изменений печени, ПЖы, деформации желчного пузыря.
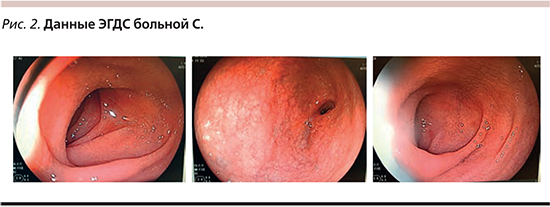
ЭГДС. Слизистая оболочка бульбодуоденального перехода отечная, имеет «мозаичный» рисунок, далее в вертикальной части 12-перстной кишки слизистая оболочка истончена, складки не визуализируются, в нисходящей части 12-перстной кишки слизистая оболочка отечная, складки местами сглажены, перистальтика активная (рис. 2).
Заключение: дуоденит – эндоскопическая картина наиболее соответствует целиакии.
Пациентке была выполнена биопсия залуковичного отдела 12-перстной кишки. В биоптате фрагменты слизистой оболочки тонкой кишки. Кишечные ворсины сглажены. Поверхность слизистой оболочки, сохранившаяся на небольшом протяжении, выстлана клетками эпителия кубической формы. Количество бокаловидных клеток снижено. Число межэпителиальных лимфоцитов увеличено (до 35 на 100 эпителиоцитов). Глубина крипт увеличена. Соотношение ворсина/крипта не превышает 1:1, часть – разрушены и деэпителизированы с поверхностными эрозиями. Строма сильно инфильтрирована лимфоцитами, плазмоцитами с примесью нейтрофилов и эозинофилов. Собственная пластинка отечна и умеренно инфильтрирована лимфоцитами и плазмоцитами. Умеренная гиперплазия бруннеровых желез.
Заключение: морфологическая картина более соответствует глютеновой энтеропатии, MARSH IIIа. Хронический активный эрозивный дуоденит.
Также было выполнено иммунологическое исследование, которое обнаружило повышение титра антител к тканевой трансглутаминазе IgA в 10 раз, к деамидированным пептидам глиадина IgG – более чем в 6 раз, к деамидированным пептидам глиадина IgA – в 8 раз (табл. 2).
Заключительный диагноз
На основании вышепредставленных данных пациентке был выставлен заключительный клинический диагноз «целиакия, латентная форма» и назначена АГД.
Через 3 месяца уровень амилазы крови у пациентки нормализовался, прибавка в весе составила 8 кг.
Заключение
Особенностью представленного клинического случая явилась гипердиагностика ХП. Диагноз был установлен только на основании повышения уровня амилазы крови без каких-либо клинических проявлений и инструментального подтверждения. В течение двух лет больная безуспешно лечилась полиферментными препаратами: ГАЕ сохранялась и продолжалось снижение массы тела. После установления диагноза «целиакия, латентная форма» и назначения АГТ уровень амилазы крови нормализовался и восстановилась масса тела.
Подобные наблюдения представили А. Carroccio, et al. [32], также отметившие нормализацию уровня амилазы крови на фоне соблюдения АГД у больных целиакией.
Литература
1. Тихонова Т.А. Гиперамилаземия – угрожающий симптом или безопасная находка? Бюллетень медицинских интернет-конференций. 2016;6(6).
2. Красновский А.Л., Григорьев С.П., Золкина И.В. и др. Бессимптомная панкреатическая гиперферментемия. Российский медицинский журнал. 2014;5:52–56.
3. Logie J.J., Cox M., Sharkey J. A multidisciplinary approach to an unusual cause of hyperamylasaemia. BMJ CaseRep. 2015;6:2015209780. Doi: 10.1136/bcr-2015-209780.
4. Shah K.S., Shelat V.G., Jogai S., Trompetas V. Primary gallbladder lymphoma presenting with perforated cholecystitis and hyperamylasaemia. Ann R CollSurg Engl. 2016;98(2):13–5. Doi: 10.1308/rcsann.2016.0001.
5. Sinha S., Khan H., Timms P.M., Olagbaiye O.A. Pancreatic-type hyperamylasemia and hyperlipasemia secondary to ruptured ovarian cyst: a case report and review of the literature. J Emerg Med. 2010;38(4):463–66. Doi: 10.1016/j.jemermed.2008.04.042.
6. Matsuura H., et al. Four cases of macroamylasemia malignant tumor. Bull Hygo Cancer Hosp. 1981;12:59.
7. Wilding P., Cooke W.T., Nicholson G.I. Globulin-bound amylase. Ann. Intern. Med. 1964;64:1053–56.
8. Berk J.E., Kizu H., Wilding P., Searcy R.L. Macroamylasemia: a newly recognized cause for elevated serum amylase activity. N Engl J Med. 1967;277:941–46.
9. Губергриц Н.Б., Лукашевич Г.М., Загоренко Ю.А.Макроамилаземия – безобидное заблуждение или опасное незнание? Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2007;5:64–70.
10. Levitt M.D. Study of macroamylase complexes. J Lab Clin Med. 1972;80:414–22.
11. Haubrich W.S., Schaffner F., Berk J.E. Macroamylasemia. Bockus gastroenterology.5th ed. Philadelphia: WB Saunders, 1995.P. 2851–60.
12. Губергиц Н.Б., Голубова О.А. Макроамилаземия у больных с хроническим панкреатитом. Вопросы реконструктивной и пластической хирургии. 2014;1(48):75–80.
13. Imrie C.W., King J., Henderson A.R. Macroamylasemiae survey of prevalence in a mixed population. N Engl J Med. 1972;287–931.
14. Barrows D., Berk J.E., Fridhandler L. Macroamylasemiae survey of prevalence in a mixed population. N Engl J Med. 1972;286:1352.
15. Berk J.E., Fridhandler L. The prevalence of macroamylasemia. Further study. Am J Gastroenterol 1974;62:54–8.
16. Boyle C.E.L., Fraser C.G. Macroamylasaemia: how common is it? Br Med J. 1985;291;1389.
17. Gubergrits N., Golubova O., Lukashevich G., Fomenko P. Elevated serum amylase in patients with chronic pancreatitis: Acute attack or macroamylasemia? Pancreatology. 2014;14:114–16. Doi: 10.1016/j.pan.2013.12.004.
19. Warshaw A.L., Hawboldt M.M. Puzzling persistent hyperamylasemia, probably neither pancreatic nor pathologic. Am J Surg. 1988;155:453–56.
20. Губергриц Н.Б., Лукашевич Г.М., Загоренко Ю.А.Макроамилаземия – безобидное заблуждение или опасное незнание? Сучасна гастроентерологія. 2006;6(32):93.
21. Mifflin T.E., Benjamin D.C., Bruns D.E. Rapid quantitative, specific measurement of pancreatic amylase in serum with use of a monoclonal antibody. Clin Chem. 1985;31(8):1283–88.
22. Mifflin T.E., Forsman R.W., Bruns D.E. Interaction of immobilized anti-salivary amylase antibody with human macroamylases: implications for use in a pancreatic amylase assay to distinguish macroamylasemia from acute pancreatitis. Clin Chem. 1989;35:1651–54.
23. LottJ A., Ellison E.C. Amylase assay and diagnosis of pancreatic disease
24. Anunann R.W., Berk J.E., Fridhandler L., et al. Hyperamylasemia with carcinoma of the lung. Ann Intern Med. 1973;78:521–25.
25. Warshaw A.L., Lee K.H. Characteristic alterations of serum isoenzymesofamylase in diseasesofliver, pancreas,salivarygland,lung, and genitals. J Surg Res. 1977;22:362–69.
26. Gao T., Eto K., Nakayama J., et al. Abnormalamylasein a patient with malignant tumor. Med Biol (Tokyo). 1971;82:53–6.
27. Ishizuka T., Yasuda K., Kajita K., et al. Macroamylasemiaassociated with thyroid cancer, elevated serum thyroxine-binding globulin(TBG),chronic pancreatitis, and gastrointestinal polyposis. Gastroenterol Jpn. 1986;21:385–90.
28. Blumstein M., Bank S., Greenberg R.E., et al. Immunoproliferative small intestinal disease in an American patient with lymphoma and macroamylasemia. Gastroenterology. 1992;103(3):1071–74.
29. Katsanos K.Н., Kolios G., Tsianos G.V., Tsianos E.V.Hyperamylasemia in inflammatory bowel disease: report of a case with literature review. Ann Gastroenterol. 2004;17(3):306–12.
30. Katz S., Bank S., Greenberg R.E., et al. Hyperamy lasemia in inflammatory bowel disease. J Clin Gastroenterol. 1988;10(6):627–30.
31. Rabsztyn A., Green P.H.R., Berti I., et al. Macroamylasemia in patients with coeliac disease. Am J Gastroenterol. 2001;96:1096–100.
32. Carroccio A., Di Prima L., Scalici C., et al. Unexplained elevated serum pancreatic enzymes: a reason to suspect celiac disease. Clin Gastroenterol Hepatol. 2006;4(4):455–59.



 Что такое амилаза?
Что такое амилаза?