Аллергический дерматит у ребенка чем мазать
Атопический дерматит у детей
Атопический дерматит — это заболевание, при котором кожа сильно зудит, становится раздраженной, красной, сухой, имеет неровности.
Атопический дерматит — распространенное кожное заболевание, входящее в группу болезней кожи, объединенных более широким термином «экзема».
Существуют и другие типы экземы: нумулярная, дисгидротическая и т. д. Тем не менее, термины «экзема» и «атопический дерматит» часто используют как синонимы.
Как правило, атопический дерматит дебютирует в младенческом возрасте (в 3–6 месяцев) и встречается у 15–20 % детей. Чаще всего его течение максимально тяжелое в первые 1–3 года жизни, по мере взросления ребенка тяжесть болезни снижается. Обычно атопический дерматит исчезает к школьному возрасту или периоду полового созревания. Однако у некоторых людей заболевание может сохраняться всю жизнь, изредка обостряясь, или проявляясь постоянно.
Каковы причины болезни?
Следует различать причину и триггеры атопического дерматита.
Причина до конца не известна современной науке, основной версией является набор генетических, иммунных и кожных изменений, в частности, дефицит кожного белка филаггрина, который отвечает за удержание влаги в коже.
Триггеры атопического дерматита весьма разнообразны, атопическая кожа чрезмерно чувствительна к раздражению, поэтому обострение могут вызвать повышенное потоотделение, жара, грубая одежда, моющие средства, сухость воздуха и т. д. Дети с атопическим дерматитом могут параллельно иметь аллергию на продукты питания, домашних или других животных, пылевых клещей, пыльцу деревьев и травы — эти аллергены также могут являться триггерами обострений.
В целом атопический дерматит имеет волнообразное течение, периоды обострений (чаще всего возникающие по неочевидным причинам или без причин) сменяются периодами ремиссии — отсюда появляется большой соблазн связывать обострения с факторами, не имеющими прямого отношения к болезни, и наоборот — приписывать лечебные свойства совершенно посторонним факторам (например, диете, которую родители начали по ошибке или от отчаяния).
Нельзя не упомянуть устоявшуюся вредную отечественную традицию называть атопический дерматит аллергическим (обычно связывая его с аллергией на белок коровьего молока) и лечить его диетами (строгая «гипоаллергенная» диета кормящей матери, и/или гидролизная/аминокислотная смесь ребенку). Действительно, если у ребенка есть непереносимость белков коровьего молока, она может усугублять или вызывать атопический дерматит, но не наоборот. Далеко не каждый ребенок с атопическим дерматитом имеет непереносимость белков коровьего молока или каких-либо других аллергенов. А значит, назначая диету, или дорогую и неприятную на вкус смесь, врач добавляет семье проблем, не помогая им. В большинстве случаев атопического дерматита выявление аллергий и исключение аллергенов не приносит никакой пользы.
Проявления атопического дерматита
Кожные симптомы и локализация поражений различаются у детей разного возраста. Общие симптомы — появление на коже красных, сухих, зудящих пятен, которые возникают в результате воспаления. Обязательно присутствует зуд — от легкого до невыносимого, нарушающего сон и аппетит. При частом расчесывании на коже могут образовываться царапины (расчесы), мокнутия (отделение серозного экссудата через мельчайшие дефекты эпидермиса), корки или эрозии из-за вторичной инфекции. Иногда, если атопические поражения кожи, поражения от хронического зуда и вторичной инфекции длятся многие недели, могут развиваться очаги атрофии кожи (шрамы, гипопигментация/гиперпигментация, истончение или утолщение кожи).
У младенцев атопический дерматит обычно поражает лицо, кожу волосистой части головы, руки и ноги. У детей старшего возраста, как правило, поражаются только локтевые сгибы, подколенные ямки и запястья. У некоторых детей с тяжелой формой болезни может поражаться все тело. Экзема вызывает сильный зуд, способный в свою очередь приводить к ряду вторичных проблем: нарушениям сна, потере веса, депрессии (у ребенка или у взрослого, который за ним ухаживает) и т. д.
Симптомы обычно ухудшаются в осенне-зимний период (этот факт принято связывать с включением центрального отопления и более суровыми внешними климатическими условиями) и улучшаются в весенне-летний период, а также на морских курортах (это принято связывать с обилием ультрафиолета и более мягкими климатическими влияниями на пораженную кожу). Обычно наиболее тяжелое течение болезни отмечается у детей в возрасте 6–18 месяцев (зимой обострения чаще и тяжелее, летом — реже и легче), затем год от года обострения все реже, протекают легче. К школе большинство детей выздоравливают или имеют проявления, не снижающие качество жизни.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
К большим относятся:
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
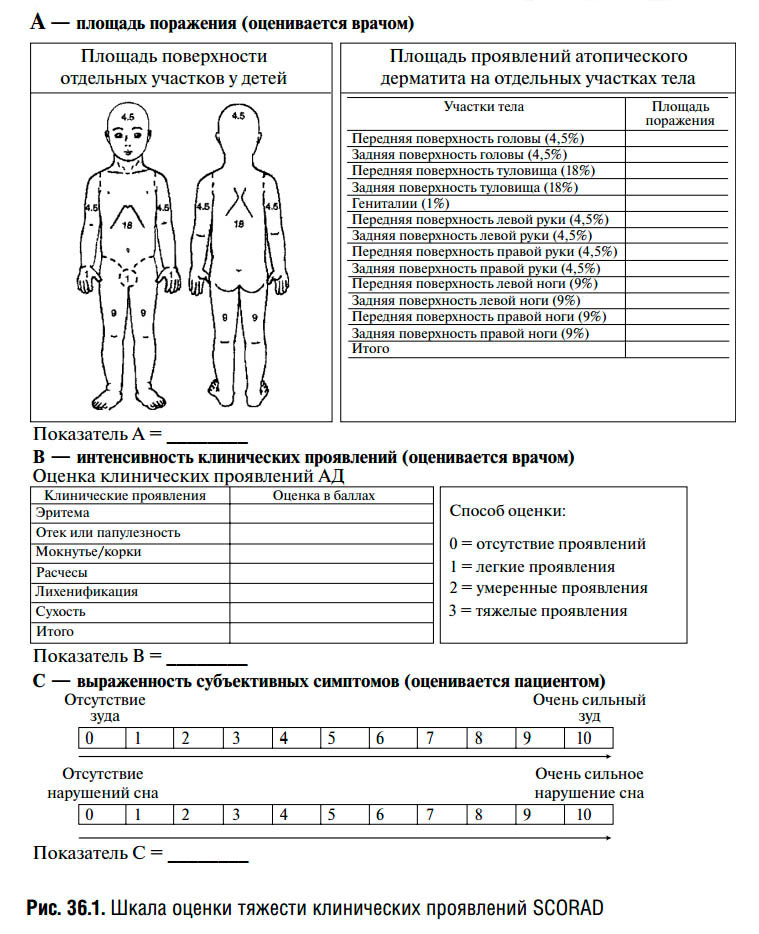
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.
Лечение атопического дерматита у детей
Не существует полноценного лечения атопического дерматита, то есть нет таких методов терапии, которые привели бы к полному выздоровлению (изменили долгосрочный прогноз болезни). Все существующие методы терапии изменяют лишь краткосрочный прогноз — на ближайшие месяцы.
Тем не менее, лечение необходимо:
Лечение делится на изменение быта (устранение триггеров) и лекарственные вмешательства (устранение симптомов).
Изменение быта. Что родители могут сделать сами?
Не позволяйте коже вашего ребенка становиться чрезмерно сухой, не допускайте тяжелого зуда, избегайте факторов, вызывающих обострения. Попробуйте следовать этим простым советам:
Лекарственные и немедикаментозные вмешательства. Что может предложить врач?
1. Местные (кожные) лекарства.
Основой лечения атопического дерматита являются эмоленты, они же лубриканты, они же увлажняющие местные препараты (кремы, мази, лосьоны). Поскольку сухость и зуд являются частью порочного круга прогрессирования сыпи при атопическом дерматите, на их устранение направлена первая линия терапии этого заболевания.
Эмоленты подбираются индивидуально, желательно покупать их в небольших объемах или пробниках, подбирать оптимальный вариант для кожи вашего ребенка (по качеству увлажнения, отсутствию неприятного пощипывания при нанесении, отсутствию усиления сыпи на сами эмоленты и по общей тактильной приятности для нанесения родителями). Эмолент применяется минимум 1 раз в день на все тело (оптимальное время нанесения — первые 5 минут после купания) и 2–4 раза на самые пораженные участки кожи. При серьезных обострениях с мокнутием, расчесами и корками даже самый «не щиплющий» эмолент может выраженно щипать (как спирт, который вызывает жжение на поврежденной коже, но дает лишь приятный холодок на здоровой). Если вы заметили, что ребенок беспокоится при нанесении эмолента, не мажьте самые пораженные участки в период яркого обострения, наносите его вокруг расчесанных участков. На расчесанные участки используйте местный стероид или ингибитор кальциневрина (см. ниже). Как только противовоспалительный крем уберет обострение, вы сможете снова наносить эмолент сплошным слоем на все пораженные участки, не доставляя ребенку дискомфорт.
Второй линией терапии являются топические (местные) стероиды или, в простонародье, «гормональные кремы». Они используются только для того, чтобы сбить обострение.
Педиатру часто приходится сталкиваться с двумя крайностями: чрезмерным страхом родителей перед топическими стероидами и злоупотреблением топическими стероидами. Избегайте их, они могут сильно навредить вашему ребенку.
Стероиды являются высокоэффективными препаратами, позволяющими подавлять обострение атопического дерматита, и приводить к ремиссии или значительному облегчению тяжести симптомов. Однако они должны использоваться по строгим правилам:
Третьей линией терапии являются ингибиторы кальциневрина (крем с пимекролимусом или такролимусом). Они похожи по действию на стероиды, но стероидами не являются. Ингибиторы кальциневрина лишены части недостатков стероидов (почти не вызывают периоральный дерматит, например), но имеют свои — вызывают жжение кожи, фотосенсибилизацию, значительно слабее стероидов и др. Ваш врач расскажет о них подробнее, если потребуется такое назначение.
Все виды местной терапии хорошо обобщены в короткой и простой памятке для родителей. Вы можете распечатать ее для вашего врача и попросить заполнить пустые строчки препаратами и схемами, наиболее подходящими по его мнению.
2. Системные противозудные препараты.
Антигистаминные препараты — это лекарства от аллергии. Их также можно использовать для уменьшения зуда. Наиболее полезны, когда их дают перед сном (антигистаминные препараты могут вызвать сонливость у ребенка).
3. Ванны с отбеливателем.
Атопический дерматит усугубляется избыточным ростом бактериальной флоры на коже ребенка. Регулярные ванны с разбавленным отбеливателем уменьшают количество бактерий на коже, могут облегчить тяжелое течение атопического дерматита (не используются при легкой и средней тяжести течения болезни) и снизить риск бактериальных инфекций. Их рекомендуется проводить 1–2 раза в неделю, при сильном обострении можно делать это чаще. Подробнее о ваннах с отбеливателем можно прочитать здесь.
4. Влажные обертывания.
После применения местных стероидных препаратов ребенку можно накладывать влажные повязки. Это делает лекарство более эффективным, помогая ему глубже проникать в кожу. Влажные обертывания могут быть эффективными и сами по себе. Обсудите их применение с вашим врачом и почитайте о них подробнее в нашей статье.
Регулярные посещения врача — очень важны. Врач будет следить за динамикой изменений кожи вашего ребенка, побочными эффектами от приема стероидных препаратов и инфекций. Он может изменять схему лечения от приема к приему, балансируя между вредом от болезни и побочными действиями от лекарств. Чем агрессивнее будет протекать атопический дерматит у вашего ребенка, тем более серьезные препараты врач будет назначать, и наоборот, во многих легких случаях он может порекомендовать только эмоленты и антигистамины при зуде.
Фотографируйте максимальные проявления сыпи у вашего ребенка в ожидании приема врача, так как ко дню приема сыпь может сильно измениться; фотографии помогут врачу лучше сориентироваться относительно вида и тяжести сыпи и подобрать оптимальную терапию.
Основные сведения о терапии атопического дерматита вы можете получить, послушав эту лекцию (с 31 минуты). Много дополнительных материалов по атопическому дерматиту можно найти в этом посте и комментариях к нему.
Как избавиться от аллергического дерматита у грудничка?
Аллергический дерматит у детей встречается достаточно часто. Данная форма заболевания возникает в основном в первые полгода жизни, то есть у грудничков, и может продолжаться в более взрослом возрасте.
При аллергическом дерматите на кожном покрове образуются воспаления, вызванные внешними или внутренними раздражителями. Сначала появляются легкие покраснения какой-либо части тела, чаще на лице.
В некоторых случаях дерматит проходит достаточно быстро и самостоятельно, но иногда по истечении времени может усугубляться. Пораженные участки превращаются в мокнущие ранки и язвочки, а зуд при этом только усиливается.
Пускать такое заболевание на самотек или заниматься самолечением было бы крайне легкомысленным занятием. Во избежание неприятных последствий самым разумным будет своевременное вмешательство специалиста и своевременная профилактика в дальнейшем.
Симптомы аллергического дерматита у взрослого человека и младенца существенно отличаются. Как правило, если аллергия у взрослого появилась единожды, то эта неприятность будет сопровождать его всю жизнь. Но станет ли аллергическая реакция, появившаяся у ребенка, постоянной, зависит непосредственно от причины, ее повлекшей.
Какими же могут быть факторы, способствующие развитию дерматита у ребенка?
После выявления причин следует принять меры по профилактике, которые, в свою очередь, можно подразделить на определенные группы.
Пожалуй, меры по предупреждению причин дерматита, описанные в данном блоке, являются самыми элементарными, и всем они давно известны. Одежду малыша желательно прокипятить либо выстирать гипоаллергенным моющим средством и прополоскать в кипяченой воде. Это же касается элементов одежды взрослого человека, контактирующего с ребенком, и постельного белья. Все эти предметы необходимо гладить.
Все игрушки ребенка в обязательном порядке дезинфицируют специальным средством. Купать малыша также нужно в кипяченой воде, используя при этом отвары трав. Часто использовать мыло не рекомендуется, ввиду того, что оно смывает естественную жировую пленку с кожи.
Соблюдение всех вышеперечисленных мер по профилактике поможет родителям значительно уменьшить вероятность образования у ребенка данного заболевания, но риск все же остается. Если же избежать появления дерматита не удалось, важно безотлагательно обратиться к врачу для выявления причин и назначения грамотного квалифицированного лечения.
Первичную диагностику, включающих в себя ряд процедур, проводит либо детский врач-терапевт, либо аллерголог-дерматолог. В противном случае возможны осложнения, в частности инфицирование ранок и расчесов. Повышенная температура, которая характерна при инфекционном процессе, в свою очередь, влечет усиленное потоотделение, что только ухудшает положение.
Подводя итоги, целесообразным будет еще раз напомнить, что аллергический дерматит – это серьезная болезнь, которая чревата серьезными последствиями при несвоевременном и неправильном лечении.
Чем мазать диатез у ребенка и стоит ли это делать
Диатез – это не просто аллергия, а предрасположенность организма к возникновению заболеваний и патологических реакций, которые проявляются преимущественно в детском возрасте. Это особое состояние, сопровождающееся склонностью ребенка:
При диатезе наблюдается неадекватный ответ организма на обычные воздействия (раздражители) окружающей среды. Но такие реакции возникают при неблагоприятном сочетании сразу нескольких провоцирующих факторов: погрешностей в питании, нерационального режима, неправильного ухода, частых инфекций и пр.
Самый часто встречающийся тип диатеза – экссудативно-катаральный. Именно он проявляется в форме аллергического дерматита. Первые признаки появляются уже в 3-6 месяцев и может оставаться до 1-2 лет, когда у большинства детей все симптомы диатеза проходят.
Основные признаки, которыми проявляется экссудативно-катаральный диатез:
Один из методов лечения диатеза – местная терапия
В комплексное лечение диатеза включает местную терапию в виде мазей и гелей. Их должен назначать только специалист, причем он подходит к этому вопросу очень серьезно, поскольку в появлении признаков диатеза главная роль отводится аллергенам, воздействующим на кожу ребенка.
Какие препараты часто входят в список назначаемых врачом:
Стоит учитывать, что мази – не основной способ лечения диатеза, поскольку они никак не воздействуют на причину. Местная терапия идет как вспомогательный метод. Основу же лечения должны составлять диета, правильный уход, исключение контакта с аллергенами.
Гормональные мази при диатезе
Особую группу местных препаратов, применяемых при диатезе, составляют гормональные мази. Их используют, если негормональные средства не помогают. Гормональные препараты имеют более серьезный состав, включающий гормональные компоненты – глюкокортикоиды. Это стероидные гормоны, синтезируемые корой надпочечника. Среди них наиболее распространены:
Такие вещества оказывают следующие эффекты:
Гормональные средства оказывают более быстрое действие, но при этом имеют и более внушительный список побочных эффектов. По этой причине немногие гормональные мази разрешены для детей, и к ним стараются прибегать в крайних случаях, когда состояние ребенка запущено, и он страдает от зуда, больших очагов повреждения и прочих неприятных симптомов.
В перечень гормональных препаратов, применяемых при диатезе, входят:
В чем опасность применения гормональных мазей при диатезе
Ввиду того, что у детей величина соотношения площади поверхности и массы тела больше, чем у взрослых, они больше подвержены риску возникновения побочных эффектов от гормональных препаратов. При длительном применении существует риск нарушений роста и развития. По этой причине детям назначают минимальные дозы мазей, а также короткие курсы. К примеру, Адвантан нельзя использовать дольше 4 недель.
Есть и другие особенности использования гормональных мазей, связанные с небольшой площадью поверхности тела ребенка. Например, мазь Белодерм используют очень осторожно и ни в коем случае не наносят под подгузник, поскольку из-за повышенной всасываемости активных компонентов увеличивается риск развития серьезных побочных эффектов.
Не менее важно с осторожностью наносить гормональную мазь в области складок тела. В этих местах мазь всасывается активнее и может оказывать на организм системное действие, т. е. попадать в кровоток и влиять изнутри.
В случае с гормональными мазями также важно:
Чем еще мажут диатез
Многие родители прибегают к использованию народных методов лечения. По совету близких и знакомых они делают ванночки с чередой или ромашкой, крахмальные ванны, выполняют различные примочки и готовят мази на основе детского крема. Но подобные методы могут не только не помочь, но и оказать противоположное действие. Любой используемый ингредиент может стать для организма аллергеном, и тогда симптомы диатеза только усилятся и состояние усугубится.
Что делать при диатезе у ребенка
Местная терапия с применением мазей – одна из составляющих комплексного лечения. Но как гормональные, так и негормональные препараты должен назначать врач индивидуально для каждого малыша с учетом особенностей протекания диатеза.
Самолечение в такой ситуации не просто неэффективно, но и опасно для здоровья ребенка. Поэтому лучше обратиться к грамотным специалистам. В «ПсорМак» работают врачи с большим опытом лечения диатеза.
Мы комплексно подходим к диагностике и лечению, а для местной терапии используем мазь, изготовленную по собственной рецептуре без добавления гормонов. Она помогает нашим пациентам нашей клиники уже более 25 лет, поэтому мы гарантируем полное излечение без побочных эффектов. Обратитесь к нам на консультацию, чтобы мы могли приступить к решению вашей проблемы.
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
Главные недостатки гормональных мазей при лечении дерматита:
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.
В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Атопический дерматит у детей
Высокая распространенность атопического дерматита, особенно у детей первых лет жизни, представляет собой серьезный проблемы для современного здравоохранения. Существующие многочисленные методы лечения данного заболевания не всегда приводят к терапевтическому эффекту, в связи, с чем оно приобретает хроническое течение и может рецидивировать у взрослых, тяжелые формы заболевания наносят психологический, социальный и экономический ущерб семье больного ребенка.
Атопический дерматит относится к генетически детерминированным аллергическим заболеваниям и часто ассоциируется с пищевой аллергией, бронхиальной астмой, аллергическим ринитом, гастроинтестинальными проявлениями аллергии. Ранний дебют заболевания, его сочетание с другими аллергическими болезнями являются неблагоприятными прогностическими признаками. Существенный прогресс в понимании атопического дерматита, одного из сложнейших заболеваний детского возраста, внесли Национальные и Международные программы, посвященные этой проблеме. Благодаря ним практические врачи получили руководство для своевременной диагностики и назначения рационального и адекватного лечения.
ЭПИДЕМИОЛОГИЯ
Ежегодно во всех регионах страны возрастет число больных не только с впервые установленным диагнозом, но и более тяжелым течением заболевания, особенно в раннем детском возрасте. Дети с атопическим дерматитом склонны к последующему развитию бронхиальной астмы и аллергического ринита.
КЛАССИФИКАЦИЯ
В 2001 году Европейской ассоциацией аллергологов и клинических иммунологов (EACCI) для обозначения этого заболевания предложено название «Синдром атопической экземы/ дерматита» (САЭД). Он может быть аллергическим и неаллергическим. Аллергический САЭД в свою очередь подразделяется на IgE-опосредованный и IgE-неопосредованный. Однако данный термин не нашел широкого признания.
ЭТИОЛОГИЯ
Атопический дерматит имеет мультифакториальную природу возникновения (аллергены, микроорганизмы, стресс, ирританты). У детей раннего возраста ведущими аллергенами являются пищевые продукты животного и растительного происхождения: коровье и козье молоко, куриное яйцо, рыба и морепродукты, бобовые (арахис, соя, горошек, бобы, чечевица), зерновые (пшеница, рожь, ячмень, кукуруза), фрукты и овощи, в основном красной и оранжевой окраски (авокадо, дыня, виноград, клубника, земляника, персик, каштан, хурма, гранаты, цитрусовые, киви, свекла, морковь).
Один из первых аллергенов, вызывающих пищевую аллергию у детей первого года жизни является белок коровьего молока. В последние годы увеличилось число серьезных аллергических реакций (вплоть до анафилактического шока) на прием арахиса. Он часто применяется при изготовлении печеных изделий, конфет, в блюдах китайской и тайской кухни, причем его добавление в продукты не всегда бывает заметным.
У детей старшего возраста доминирующую роль в обострение атопического дерматита приобретают клещевые, пыльцевые и грибковые аллергены. Химические вещества, обладающие раздражающим действием, моющие средства, инфекции, эмоциональные перегрузки, ношение тесной одежды могут вызывать обострение атопического дерматита.
Особенности кожи детей, страдающих атопическим дерматитом
Кожа выполняет защитную, терморегуляторную, выделительную, дыхательную, газообменную и рецепторную функции. Она состоит из трех основных слоев: эпидермиса, дермы и подкожной жировой клетчатки.
Атопический дерматит у детей лечение и происхождение
Кератиноциты принимают участие в процессах аллергического иммунного воспаления, наблюдаемого при атопическом дерматите. На них можно выявить молекулы адгезии (ICAM-1), экспрессия которых почти всегда наблюдается в отсутствие HLA-DR. На кератиноцитах у больных атопическим дерматитом можно также выявить экспрессию CD36, CD1a и даже рецепторов к IgE, что свидетельствует о нарушенной продукции цитокинов.
Помимо кератиноцитов в эпидермисе присутствуют меланиноциты, клетки Лангерганса и клетки Меркеля. Меланиноциты располагаются в базальном слое эпидермиса и продуцируют пигмент меланин, защищающий кожу от ультрафиолетового облучения.
Клетки Лангерганса имеют костномозговое происхождение, обладают антигенпрезентирующей функцией и осуществляют иммунный надзор. При атопическом дерматите они несут на своей поверхности высокоаффинный рецептор к IgE, что является сугубо специфичным феноменом, характерным для этого заболевания. Клетки Лангерганса считаются основными клетками, ответственными за lgE-опосредованное накопление аллергенов в коже и их презентацию Т-клеткам. Их количество у больных с атопическим дерматитом выше, чем у здоровых. При этом эти клетки имеют одинаковый патологический фенотип и повышенную антигенпрезентирующую активность. В повышенной экспрессии рецепторов для IgE на клетках Лангерганса видят одну из главных причин поражения кожи при атопическом дерматите.
Клетки Меркеля контактируют с нервными окончаниями, однако, функция их до конца не выяснена.
Атопический дерматит
Среди основных функций дермы выделяют терморегуляторную (осуществляется за счет изменения величины кровотока в сосудах дермы и потоотделения); механическую (защита подлежащих структур, обусловленная коллагеновыми волокнами и гиалуроновой кислотой) и рецепторную (за счет нервных окончаний, присутствующих в дерме).
Подкожная жировая клетчатка состоит из жировых долек, разделенных фиброзными перегородками. В состав последних входит коллаген, кровеносные и лимфатические сосуды, нервы. В этом слое кожи сосредоточен энергетический резерв организма. Дерма также поглощает энергию механических воздействий.
ПАТОГЕНЕЗ
Патогенетическую основу заболевания составляет аллергическое воспаление и гиперреактивность кожи, а также нарушение барьерной функции эпидермиса за счет генетически детерминированного дефекта липидного метаболизма кератиноцитов.
К настоящему времени накоплено достаточно много данных о патогенезе иммунного воспаления кожи при атопическом дерматите. В его основе лежат Th2-зависимые механизмы. При этом, Т-хелперы 2-го типа посредством выработки интерлейкинов (IL)-4, 5 и 13 стимулируют синтез иммуноглобулинов Е, с которыми связаны основные проявления ранней фазы аллергических реакций немедленного типа. Активация тучных клеток и базофилов при экспозиции аллергенов ведет к выделению биологически активных веществ (гистамина, серотонина, триптазы и др.), вызывающих развитие ранней фазы аллергического ответа с возникновением острых проявлений атопического дерматита. IL-4, IL-13, IL-9 поддерживают пролиферацию тучных клеток.
Последующее развитие аллергического воспаления в коже при атопическом дерматите связано с развитием поздней фазы аллергического ответа, во время которой наблюдаются синтез и секреция противовоспалительных цитокинов IL-1, IL-6, IL-8, IL-5, гранулоцитарно-макрофагального колониестимулирующего фактора (GM-CSF), фактора некроза опухоли, а также гиперпродукция простагландинов, лейкотриенов, адгезивных молекул, эозинофильных белков. Воздействие указанных цитокинов, медиаторов и молекул адгезии приводит к инфильтрации кожи нейтрофилами, эозинофилами, тучными клетками.
Имеется ряд доказательств, указывающих на ведущую роль Т-лимфоцитов в развитии атопического дерматита.
Клиника и стадии атонического дерматита
Выделяют две стадии (фазы) развития атопического дерматита. Острая стадия характеризуется эритемой, шелушением, эрозиями, мокнутием. Для хронической стадии характерны лихенификация, шелушение, гипер- и гипопигментация. У грудных детей кожные поражения локализуются на лице, шее, туловище и разгибательных поверхностей конечностей. У детей старшего возраста высыпания отмечаются на сгибательных поверхностях (локтевых и коленных ямках) конечностях, шее, кистях и стопах.
Диагностика
Диагностика атопического дерматита основывается на клинических данных. Обследование включает тщательный сбор анамнеза, оценку клинических симптомов и оценку степени тяжести кожного процесса, а также оценку степени социальной и психологической дезадаптации ребенка и влияния заболевания на семью пациента.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Терапия атопического дерматита является комплексной
Элиминационные мероприятия и диета
Направлены на исключение или уменьшение воздействия факторов, провоцирующих обострение атопического дерматита. Диета подбирается индивидуально, в зависимости от данных анамнеза и результатов аллергологического обследования. Помимо причиннозначимых пищевых аллергенов из рациона питания исключаются мясные, рыбные, грибные бульоны, острые, жареные, консервированные блюда, а также орехи, шоколад, цитрусовые.
Антигистаминные препараты, стабилизаторы тучных клеток
Они применяются при обострении заболевания и в качестве противорецидивного лечения. Используются антигистаминные препараты «старого» и «нового» поколений. При этом антигистаминные препараты с седативным эффектом рекомендуются детям со значительными нарушениями сна, вызванном зудом. Длительность курсового лечения H1-блокаторов «старого» поколения составляет 10-14 дней, в то время как антигистаминные препараты «нового» поколения можно использовать в течение 2-3 месяцев.
Наружная терапия
Наружная терапия направлена на устранение воспалительного процесса в коже, восстановление поврежденного эпидермиса и улучшение его барьерной функции; улучшение микроциркуляции и метаболизма в очагах поражения, уменьшение сухости кожных покровов; профилактику и устранение вторичной бактериальной или грибковой инфекции.
Выбор средств наружной терапии осуществляется дифференцированно в зависимости от возраста ребенка, фазы болезни (острая или хроническая), степени тяжести заболевания (легкая, среднетяжелая и тяжелая), его периода (острый, подострый и ремиссия).
Топические стероиды являются препаратами первой линии для лечения атопического дерматита, особенно в период обострения заболевания.
Основными показаниями к их применению являются развитие тяжелых обострений атопического дерматита и неэффективность других видов наружной терапии. Местное применение кортикостероидных препаратов в течение 3-7 дней позволяет купировать воспалительный процесс в коже и улучшить общее состояние ребенка.
Основные требования, предъявляемые к топическим препаратам: высокая противовоспалительная активность, быстрое облегчение субъективных симптомов заболевания, удобство применения, не ограничивающее социальную и профессиональную активность, максимальная безопасность. В случае, когда традиционная наружная терапия не приносит должного эффекта, достойной альтернативой является назначение топических стероидов, при условии правильного выбора и технологии применения, особенно у маленьких детей. Так, при тяжелом течении атопического дерматита более целесообразно назначить топические глюкокортикостероиды, чем системные. Многообразие форм топических препаратов (крем, мазь, аэрозоль, лосьон, эмульсия) позволяет выбрать: наиболее эффективное наружное средство в каждом конкретном случае.
При длительном и нерациональном использовании ТГКС, особенно фторсодержащих препаратов, могут развиться побочные эффекты: атрофия кожи в виде диффузного истончения эпидермиса и дермы, стрий; сухость, шелушение; акне, фолликулиты, угри; периоральный дерматит; телеангиэктазии; пурпура; гипопигментация; гипертрихоз; замедление репаративных процессов кожи; присоединение или обострение инфекционных заболеваний кожи бактериальной, вирусной, грибковой; контактный дерматит аллергический или ирритантный.
ТГКС четвертого поколения, не содержащие в своей структуре атомов фтора, имеют незначительный процент всасывания, поэтому при кратковременном их использовании системные побочные эффекты отсутствуют.
Следует помнить, что у детей раннего возраста нежелательно использовать глюкокортикостероиды под окклюзионные повязки и назначать фторированные ТГКС!
Смягчающие вещества, применяемые в промежутках между лечением КС, способствуют увлажнению кожи, что повышает эффективность терапии.
Для преодоления «стероидофобии» большое значение имеет обучение пациентов и их родителей в аллергошколах.
Правильная тактика назначения местной глюкокортикостероидной терапии позволяет свести к минимуму нежелательные побочные эффекты и успешно контролировать симптомы болезни.
Средства ухода за кожей у детей с атопическим дерматитом
Нужно всегда помнить, что кожа больного атопическим дерматитом требует постоянного ухода. Очень важным элементом ухода за кожей таких пациентов является устранение или уменьшение ее сухости, причиняющей множество неудобств как, больному ребенку, так и его родителям. Для этого необходимо проводить следующие мероприятия:
— обеспечить оптимальную влажность в помещении, где находится больной ребенок (не менее 50%);
— не запрещать купание (для купания необходимо пользоваться нехлорированной прохладной водой, желательно прошедшей очистку с помощью специальных фильтров);
— в качестве очищающих средств использовать специально разработанные для сухой раздраженной кожи продукты, обогащенные растительными и/или животными жирными кислотами, аминокислотами (они восстанавливают физиологическое значение рН кожи и при этом не нарушают целостность липидного слоя эпидермиса).
В настоящее время разработаны программы ухода за кожей, склонной к атопическим проявлениям, а так же за очень сухой кожей средствами лечебной косметики.
Осложнения атопического дерматита: бактериальные (везикулопустулез, псевдофурункулез, стафилококковое импетиго, фолликулит, фурункулез, гидраденит, стрептококковое и щелевидное импетиго, эктима, рожистое воспаление, язвы, паронихии); вирусные (простой герпес, опоясывающий лишай, герпетиформная экзема Капоши); грибковые (интертригинозный кандидоз, кандидоз гладкой кожи, слизистых оболочек, углов рта, межпальцевых промежутков, кандидозные онихии и паронихии, вульвовагинит, баланопостит), а также смешанные.
В случае бактериальных осложнений атопического дерматита используют комбинированные препараты местного действия, в состав которых входят глюкокортикостероид и антибиотик или антисептик (таблица 1).
Комбинированные препараты для наружной терапии при бактериальных осложнениях атопического дерматита
Таблица 2. Комбинированные препараты для наружной терапии при грибковых осложнениях атопического дерматита
| Наименование препарата | Действующие компоненты |
| Лотридерм | Бетаметазон + клотримазол |
| Кандид Б | Беклометазон + клотримазол |
При распространенных формах грибковой инфекции и при торпидном течении следует использовать системные противогрибковые средства (флуконазол, итраконазол) и топические антимикотические средства.
Однако нужно учитывать, что большинство осложненных форм атопического дерматита не имеет единственной причины возникновения, а является результатом сочетания различных механизмов: бактериальной инфекции, аллергических процессов и, часто, скрытой грибковой инфекции.
В связи с этим в настоящее время оптимальным средством для купирования инфекционных осложнений при атопическом дерматите является использование комбинированных препаратов, в состав которых входят кортикостероиды, антибактериальные и антимикотические средства, что позволяет воздействовать на все звенья патологического процесса (таблица 3).
Комбинированные препараты для наружной терапии
при инфекционных осложнениях атопического дерматита
Препараты, содержащие кортикостероиды, противомикробные и противогрибковые средства
| Наименование препарата | Действующие компоненты |
| Тридерм | Бетаметазон + гентамицин + клотримазол |
| Пимафукорт | Гидрокортизон + неомицин + натамицин |
| Наименование препарата | Действующие компоненты |
| Тридерм | Бетаметазон + гентамицин + клотримазол |
| Пимафукорт | Гидрокортизон + неомицин + натамицин |
Оценка эффективности лечения
Об эффективности терапии судят на основании исчезновения или значительного уменьшения клинических симптомов заболевания, особенно зуда и сухости кожи, а также улучшения физической активности ребенка и его сна.
Осложнения и побочные эффекты лечения.
При несоблюдении правил назначения фармакологических препаратов для системного и наружного применения, длительности курсового лечения, без учета возрастных ограничений возникают нежелательные явления.