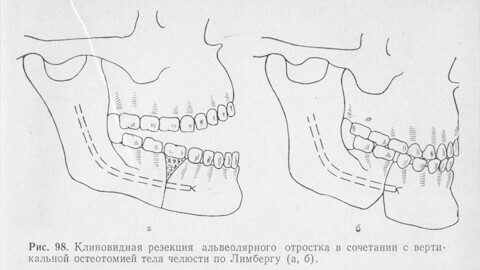
Альвеолярный отросток что это
Перелом альвеолярного отростка
Альвеолярный отросток – это костная часть верхней или нижней челюсти, к которой крепится зубной ряд. Чаще всего возникает перелом верхней челюсти. Это обусловлено более тонкой костью верхней челюсти, чем нижней, а также тем, что при нормальном ортогнатическом прикусе верхняя челюсть менее защищена от удара. При наличии дистального прикуса, когда верхняя челюсть значительно выпирает вперед относительно нижней, риск получения травмы увеличивается.
Причины
Кроме механической травмы от удара, причиной перелома альвеолярной кости может быть какое-нибудь заболевание, которое нарушает нормальное состояние костных тканей:
В случае наличия у пациента вышеперечисленных заболеваний, даже незначительное воздействие на кость может привести к перелому альвеолярного отростка.
У детей, возрастом от 5 до 7 лет, то есть на стадии роста постоянных зубов, также может быть диагностирована травма альвеолярного отростка по причине наличия в кости фолликулов постоянных зубов, которые впоследствии исчезают.
Симптомы перелома альвеолярного отростка
Перелом альвеолярного отростка может быть диагностирован при наличии:
При пальпации поврежденная часть может смещаться или прощупываться отделенная область. Внешне перелом характеризуется ушибами, синяками на лице в области перелома. Внешний осмотр и рентгенограмма показывает трещину альвеолярного отростка или полное отделение кости от основной черепной кости.
Диагностика
Диагностику перелома проводит челюстно-лицевой хирург. Рентгенограмма может показывать разные степени повреждения:
Лечение
Метод лечения подбирается в зависимости от установленной степени тяжести перелома. Перед любой манипуляцией врач производит обезболивание. Рваные ткани обрабатывают антисептиков во избежание заражения. Потом проводится реконструкция (при наличии обломков) и фиксация челюсти.
При наличии смещения, врач проводит вскрытие десны в области перелома (ревизию), для устранения острых краев отломков, после чего вручную ставит смещенную часть на место. Это необходимо сделать таким образом, чтобы она соответствовала правильному прикусу. После этого десна зашивается и на рану накладывается йодоформная повязка.
Для фиксации альвеолярного отростка используют гладкую шину-скобу, которая крепится на три здоровых зуба по обе стороны отколотой части. Если нет такой возможности, то есть если зубы по одной из сторон не устойчивы или вообще отсутствуют, то для фиксации использую пять дополнительных зубов. Для большей иммобилизации зубного ряда может быть показано ношение подбородочной пращи.
Если травма приходится на передний отдел верхних моляров, то фиксация происходит за счет установки одночелюстной скобы, которая фиксируется на поврежденном участке (крепится лигатурами к здоровым зубам).
При полном отсутствии зубов устанавливается шина из быстро затвердевающей пластмассы.
После всех хирургических манипуляций, пациенту назначается антибактериальная терапия и и препараты для ускорения заживления и предотвращения развития воспаления в травмированной области.
Реабилитационный период
Если при травме альвеолярного отростка не были повреждены корни зубов, то при правильной реконструкции и фиксации примерно через 8 недель образуется костная мозоль, и отросток прирастает обратно к челюсти. Прогноз лечения благоприятный.
При нарушении корней зубов, отломленные части могут уже не прижиться. Достичь консолидации, как правило, не удается даже при успешном проведении лечения.
Реабилитация после перелома нацелена на полное или максимальное восстановление функций пострадавшей части тела. Она может состоять из комплекса процедур, которые в зависимости от особенностей травмы, могут включать в себя:
Чтобы дальнейшая реабилитация имела положительный эффект, каждая из составляющих комплекса должна быть подобрана квалифицированным специалистом с учетом всех индивидуальных особенностей пациента.
Альвеолярный отросток что это
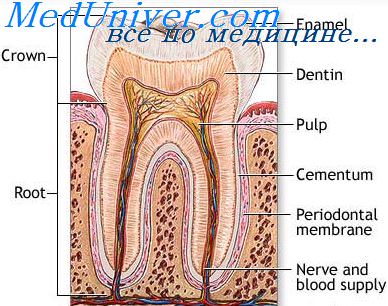
Альвеолярный отросток — это часть челюстной кости, в которой расположены лунки зубов. Он формируется с прорезыванием зубов и исчезает после их потери. Кость альвеолярного отростка состоит из наружной и внутренней кортикальной пластин и находящейся между ними губчатой кости. Вестибулярная пластина по толщине уступает оральной пластине. Губчатая кость, заполняющая пространство между кортикальными пластинами, состоит из костных перекладин, между которыми расположен костный мозг. Диаметр трабекул и направленность перекладин зависят от функциональной нагрузки пародонта. В частности, с ростом нагрузки увеличивается диаметр трабекул. Предполагается, что кортикальная кость является главным компонентом поддержания зубов, а трабекулярная кость — сопротивления и передачи функциональных нагрузок от периодонтальной связки. Расположенный между боковыми стенками соседних альвеол участок кости носит название межзубной костной перегородки. В случае достаточно узких межзубных пространств (особенно в области нижних фронтальных зубов) межзубные костные перегородки могут быть лишены губчатой кости и сформированы исключительно кортикальными пластинами.
Кость состоит в основном из солей кальция и фосфора, содержание других ионов (натрий, фтор и др.) крайне незначительное. Минеральные вещества в виде гидрок-сиапатита составляют 65—70 % структуры кости. Апатитовые кристаллы расположены параллельно продольной оси коллагеновых волокон, что в наибольшей степени способствует противостоянию кости к жевательной нагрузке. Органическая матрица альвеолярной кости состоит преимущественно из коллагена (90 %) и малого количества неколлагеновых белков, жиров, гликопротеидов, фосфопротеидов и др.
Основными клеточными элементами кости являются остеобласты и остеокласты, которые активно участвуют в постоянно текущих процессах образования и резорбции кости. Остеобласты выделяют неминерализованную субстанцию — остеоид, который после минерализации трансформируется в кость. Остеокласты — это крупные многоядерные клетки, под влиянием гидролитических ферментов которых происходит лизис органической матрицы кости.
Основной функцией пародонтальных тканей является поглощение механической энергии, возникающей при жевании.
Воспаление пародонта
Причиной развития воспалительных заболеваний пародонта (ВЗП) является взаимодействие микробного содержимого зубной бляшки и локального тканевого ответа на нее. Тканевое повреждение возникает в том случае, когда патогенное влияние микробных скоплений превосходит местные антимикробные защитные механизмы. Следствием тканевого повреждения является местный тканевый ответ. Интенсивность местного тканевого ответа широко варьирует в зависимости от выраженности местных патофизиологических реакций в ответ на повреждение и от вовлечения системных реакций организма.
Основной патофизиологической реакцией при пародонтите является воспаление. Воспаление — типовой патологический процесс. Возникшая в ходе эволюции реакция живых тканей на местное повреждение состоит из сложных поэтапных изменений микроциркуляторного русла, системы крови и соединительной ткани. Конечной целью перечисленных реакций является изоляция либо устранение повреждающего агента и восстановление или замещение поврежденных тканей.
Классическое определение клинических проявлений воспалительной реакции: rubor, tumor, calor, dolor, functio laesa, сформированное А. Цельсом и К. Галеном, актуально в отношении тканей пародонта и в настоящее время. Расширение методических возможностей позволило дополнить эту базовую характеристику следующими признаками.
1. Лейкоцитоз.
2. Лихорадка.
3. Изменения белкового профиля крови.
4. Изменения ферментного состава крови.
5. Изменения гормонального состава крови.
6. Увеличение СОЭ.
7. Аллергизация организма.
Клиническая картина воспаления у конкретного больного зависит от причин его возникновения и индивидуальных условий, на фоне которых протекает этот типичный патологический процесс.
В качестве причин воспаления тканей пародонта могут выступать инфекционные (в абсолютном большинстве случаев — микробы) и неинфекционные факторы:
• механическая травма (супраконтакт, нависающий край пломбы или искусственной коронки);
• физические воздействия (ожог, ионизирующее излучение);
• химические вещества (кислоты, щелочи);
• биологические агенты (токсины микроорганизмов, биологически активные вещества, иммунные комплексы).
С одной стороны, защитно-приспособительное значение воспаления как типично-приспособительного процесса заключается в:
• отграничении (локализации) очага повреждения;
• инактивации патогенных факторов;
• дренировании (очищении) очага повреждения;
• мобилизации защитных механизмов организма;
• репарации поврежденной ткани.
С другой стороны, в конкретных условиях воспаление может быть патогенным для организма, стать источником генерализации инфекции и тяжелых повреждений тканей (например, при некротическом или гиперергическом воспалении).
Развитие воспалительных изменений в пародонте является следствием повреждающего влияния зубной бляшки.
Альвеолярный отросток – костное ложе для зубов
Записаться на прием
Альвеолярный отросток – костное ложе для зубов
Записаться на прием
Альвеолярный отросток – это участок кости верхней и нижней челюстей, где в специальных лунках располагаются корни зубов. Отросток верхней челюсти еще называют альвеолярный гребень. Он пронизан каналами, через которые проходят кровеносные сосуды и нервы.
Отросток состоит из наружной стенки (выходит на щеки и губы), внутренней стенки (выходит на твердое небо и язык) и губчатого вещества с зубными альвеолами (лунками), в которых помещены зубы.
Удаленный зуб – угроза костной ткани
Особенностью этой части человеческого организма является то, что альвеолярный отросток меняется в течение всей жизни вместе с нашими зубами. Его высота зависит от возраста, стоматологических дефектов и заболеваний.
Если данный отросток деформирован, это значительно сужает возможность стоматологических операций и угрожает здоровью ротовой полости.
К деформации может привести несколько факторов:
Проблемой как для пациентов, так и для стоматологов является то, что после удаления зубов альвеолярная кость всегда начинает атрофироваться. А это делает невозможным проведение внутрикостной имплантации и создает серьезные трудности при лечении пациентов, использующих съемные и несъемные протезы.
Ученые доказали, что в течение первых 3 лет после удаления зуба объем костной ткани отростка становится на 40-60% меньше. Потом процесс разрушения продолжается, и человек теряет от 0,5% до 1% объема кости в год.
Костную ткань можно нарастить
Поэтому в современной стоматологии полость, оставшуюся после удаления зуба, обычно заполняют специальным материалом, что позволяет сохранить костную ткань и в будущем установить имплантаты. Даже если протезирование не планируется, сохранить альвеолярный отросток все равно важно, ведь его целостность влияет на состояние всей челюсти. Например, удаление зубов мудрости тоже должно заканчиваться заполнением пустот костозамещающим материалом, чтобы сохранить соседние зубы.
Если же после удаления зуба планируется установка импланта, это можно сделать только спустя 4-6 месяцев после заполнения лунки костным материалом. Хотя в современной хирургической стоматологии существуют мини-импланты, которые подойдут даже при небольшой высоте альвеолярного отростка, но их применение возможно не во всех случаях.
Операция, направленная на увеличение объема костной ткани, называется синуслифтинг.
В некоторых случаях пациенту требуется пластика альвеолярного отростка. Существует несколько способов коррекции этой части. Если отростки имеют аномалии в строении, для устранения дефектов применяется альвеолопластика.
При значительной атрофии кости стоматологи-хирурги выполняют операцию по наращиванию костной массы. При этом могут использоваться собственная костная ткань пациента или искусственные материалы (например, разновидность кальция фосфата).
В любом случае квалифицированный стоматолог сделает все возможное, чтобы минимизировать потерю собственной костной ткани пациента и проведет все необходимые манипуляции, чтобы ваши зубы выполняли свои функции на отлично, даже если вместо родных установлены протезы.
Анатомия челюсти человека
Челюстно-лицевая область человека имеет следующее анатомическое строение:
Ротовая щель ограничена губами, которые представляют собой круговую мышцу рта и подкожно-жировую клетчатку.
Щёки формируют жировая ткань (комочек Биша) и пучки щечной мышцы. В проекции коронки верхнего второго большого коренного зуба на внутренней стороне щёк имеется сосочковое возвышение слизистой оболочки.
С сосочкового возвышения открывается выводной проток околоушной слюнной железы.
Ротовая щель, щеки, верхняя и нижняя десна и зубы образуют преддверие полости рта.
Десны представляют собой альвеолярные отростки верхней и нижней челюстей, покрытые слизистой оболочкой, которые охватывают зубы в области шейки.
Слизистая оболочка рта и эмаль зубов постоянно увлажняются слюной, которая секретируется парными околоушными, подъязычными и подчелюстными, а также многими мелкими железами, в объёме до 1,5 л в сутки. В слюне присутствуют органические и неорганические вещества, в ее составе около 18 аминокислот, 50 ферментов, муцин, вещества с антибактериальной активностью (лейкины, опсонины, лизоцим).
Слюна способствует созреванию эмали, реминерализации, обладает очищающим действием, антибактериальной активностью и в то же время благоприятствует образованию зубного налета и зубного камня.
Твердое небо образовано небными отростками верхних челюстей и расположенными перпендикулярно отростками небных костей.
Мягкое небо образуют мышечные волокна, покрытые слизистой оболочкой с большим количеством слизистых желез. По бокам от него расположены дужки – небно-язычная и небно-глоточная, между которыми находятся скопления лимфоидной ткани, так называемая небная миндалина.
Язык – это мышечный орган, покрытый слизистой оболочкой. В его строении различают широкую заднюю часть-корень, тело, среднюю часть и верхушку. На верхней слизистой оболочке языка выделяют четыре вида сосочков, содержащих вкусовые рецепторы: нитевидные, листовидные, грибовидные, шероховатые.
Верхняя челюсть
Верхняя челюсть – парная неподвижная кость. В ее строении выделяют тело, небный отросток, лобный отросток, скуловой отросток, альвеолярный отросток.
Небный отросток, принимает участие в формировании твердого неба, лобный отросток, участвует в формировании глазницы, альвеолярный отросток несёт лунки зубов – альвеолы, а скуловой отросток присоединяет скуловую кость.
В теле верхней челюсти располагается полость- гайморова пазуха, содержащая воздух и выстланная изнутри слизистой оболочкой. В непосредственной близости от нее располагаются верхушки корней больших коренных зубов (особенно шестых). Поэтому создаётся высокая вероятность того, что возникший воспалительный процесс в зубе и околозубных тканях может легко перейти на пазуху — разовьётся гайморит.
Нижняя челюсть
Нижняя челюсть – непарная подвижная кость, имеющая форму подковы. В ее строении выделяют: тело с зубными альвеолами; две ветви, завершающиеся мыщелковым и венечным отростками; мыщелковый отросток, который соединяясь с суставной ямкой височной кости, участвует в образовании височно-нижнечелюстного сустава, за счет которого осуществляется движение в нижней челюсти.
По данным из стоматологических справочников
Атрофия альвеолярного отростка
Верхняя челюсть имеет довольно сложное анатомическое строение. Все костные структуры зависимы от кровоснабжения и отсутствия дефектов зубного ряда. В области проекции передних резцов находится альвеолярный отросток. Это особо уязвимая часть верхней челюсти, которая подвержена различным воспалительно-дистрофическим процессам. Одной из сложных патологий является атрофия альвеолярного отростка, которая приводит к грубым изменениям внешнего вида человека. В результате тяжелой дистрофии костной ткани страдает не только эстетика, но и появляются ощутимые проблемы со здоровьем организма. Однако уровень развития современной стоматологии позволяет полностью нивелировать проблемы с альвеолярным отростком и вернуть красоту лица.
Анатомия и функции альвеолярного отростка
Анатомически выделяют несколько участков альвеолярного отростка, которые рассмотрены ниже.
Главная функция альвеолярного отростка – участие в пережевывании пищи. Посредством этой костной части снижается нагрузка на верхние зубы, что облегчает процесс откусывания твердых продуктов. От состояния альвеолярного отростка зависят внешние данные человека. Любые патологические процессы в нем приводят к изменению формы и положения передних зубов, что отражается на строении лицевого скелета. Так как передняя часть сталкивается с серьезной пищевой агрессией, то отросток подвержен многим воспалительно-дистрофическим процессам.
Патология альвеолярного отростка и ее причины
Из-за особенностей своего месторасположения альвеолярный отросток подвержен изменениям всю человеческую жизнь. Главные проблемы начинаются в тот момент, когда нарушается снабжение кислородом костной ткани. Именно в этот период формируется атрофия, которая приводит к последующим негативным изменениям в организме пациента. Кроме того, анатомическая структура очень подвержена травмам и инфекционным процессам. Наиболее часто встречаются следующие патологические процессы в альвеолярном отростке:
Кроме того, гораздо реже встречаются расщелины, связанные с наследственными дефектами, а также гипоплазия или гипертрофия костной ткани генетического генеза. Все патологические процессы требуют коррекции, так как ткань альвеолярного отростка самостоятельно не восстанавливается.
Причины патологии костной ткани разнообразны. Начиная от генетической перестройки до влияния внешних факторов. Наиболее актуальны следующие патологические ситуации, ведущие к проблемам альвеолярного отростка:
Воспалительные и травматические процессы в альвеолярном отростке можно корригировать терапевтическими методиками. Наиболее серьезные проблемы возникают при атрофии, так как костная ткань самостоятельно не восстанавливается. Наиболее остро встает вопрос лечебной тактики после потери верхних зубов. Так как нарушается кровоснабжение и отсутствует давление со стороны соседних резцов, то атрофические процессы протекают очень быстро. Это приводит к выраженному эстетическому дефекту, а в дальнейшем возможно развитие даже злокачественной метаплазии. Поэтому атрофия альвеолярного отростка должна быть своевременно диагностирована и приняты радикальные меры по ее устранению.
Клиническая картина атрофии альвеолярного отростка
Даже в начальных стадиях атрофического процесса появляются первые симптомы неблагополучия. По мере прогрессирования патологии клиническая картина разворачивается, что, несомненно, замечает и сам пациент. Наиболее типичные симптомы можно представить так:
Главная проблема, которая довольно быстро возникает у пациента – выраженный эстетический дефект. Даже в тот момент, когда клинические симптомы еще слабо развиты, четко прослеживается изменение прикуса и увеличение межзубной щели в переднем сегменте верхней челюсти. В результате резко страдает эстетика – теряется очарование улыбки, изменяется прикус, появляется нижняя прогнатия. В случаях, когда пациент не обращается за медицинской помощью, атрофия нарастает очень быстрыми темпами, что приводит к тяжелому недостатку костной ткани. Итогом становится невозможность имплантации без предварительного наращивания костной массы.
Атрофия альвеолярного отростка – это хронический процесс, имеющий четкую стадийность. Проблема может появиться в любом возрасте, так как риск потерять передние зубы существует у каждого человека. Поэтому важно обращаться за медицинской помощью в самые ранние сроки, чтобы выраженность атрофических процессов была небольшой. Ниже рассмотрены основные стадии патологии альвеолярного отростка.
Течение атрофического процесса пошаговое. Прежде чем наступят резкие изменения, имеется довольно большой временной промежуток для восстановления эстетического недостатка. Тяжелая атрофия возникает лишь в тех ситуациях, когда пациент долго не обращается за медицинской помощью.
Диагностика патологии верхней челюсти
Даже обычный внешний осмотр сразу дает представление о патологическом процессе и его стадии. Однако для определения лечебной тактики важно установить точную причину атрофии и ее степень. Для этого используется набор диагностических обследований:
После диагностики становится очевидной причина атрофии альвеолярного отростка. Это помогает наметить четкую стратегию исправления эстетического недостатка. Однако при диагностике сахарного диабета требуется обязательная коррекция гликемии, чтобы в процессе лечения атрофии альвеолярного отростка не возникли осложнения.
Основные лечебные мероприятия
Главный вопрос, который возникает при определении тактики лечения, состоит в наличии достаточного количества костной ткани. Чем выраженнее атрофия, тем дольше и сложнее хирургические манипуляции. Но перед началом специфического лечения необходимо обязательно санировать ротовую полость. Эта несложная процедура позволит значительно уменьшить риск бактериальных осложнений в перспективе. Итогом лечения становится полное нивелирование эстетического дефекта. Ниже рассмотрены основные способы коррекции атрофических изменений.
Выбор методики устранения атрофии альвеолярного отростка зависит от исходного состояния костной ткани. Чем раньше пациент обращается в клинику за квалифицированной медицинской помощью, тем проще и быстрее восстановить привлекательность и красоту внешнего облика. Возможности современных стоматологических клиник позволяют устранить любые проблемы с альвеолярным отростком.