Амк репродуктивного периода что это такое
Что такое маточное кровотечение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гончарова Е. Ю., гинеколога со стажем в 6 лет.
Определение болезни. Причины заболевания
Виды аномального маточного кровотечения (АМК):
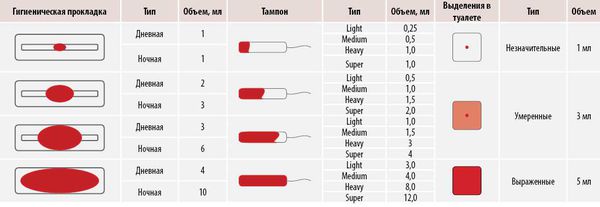
Для расчёта объёма менструации следует просуммировать все кровопотери за цикл.
Маточное кровотечение может возникнуть на ранних или поздних сроках беременности. Кровотечение на любом сроке беременности требует срочной медицинской помощи.
К возникновению маточного кровотечения следует быть особенно внимательным при подозрении на злокачественный процесс в матке.
К органическим причинам относят:
К неорганическим причинам относят:
К ятрогенным причинам АМК также относятся:
На ранних сроках беременности (до 20 недель включительно) причинами маточного кровотечения могут быть:
На поздних сроках беременности (с 20 недель) причиной маточного кровотечения могут быть:
Симптомы маточного кровотечения
Небеременной женщине следует обращаться к врачу при следующих симптомах:
При беременности не должно быть кровянистых выделений. Если они появились, то нужно немедленно обратиться к врачу.
Патогенез маточного кровотечения
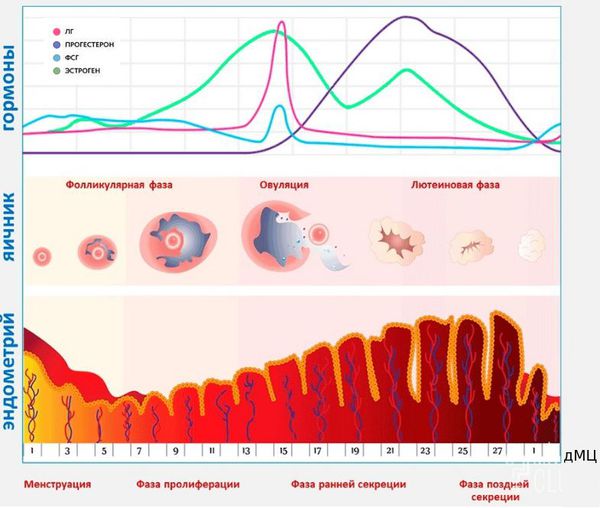
Менструация — это периодические кровянистые выделения с отторжением эндометрия из матки через влагалище. Менструации происходят в течение всего репродуктивного периода жизни женщины при отсутствии беременности.
Основываясь на функции яичников и эндометрия, нормальный менструальный цикл можно разделить на три фазы:
Патогенез аномального маточного кровотечения различается в зависимости от причин возникновения:
Эндометриальные факторы:
Классификация и стадии развития маточного кровотечения
Различают острое и хроническое маточное кровотечение:
Также маточные кровотечения различаются по возрасту пациенток:
Осложнения маточного кровотечения
На фоне маточного кровотечения возможны:
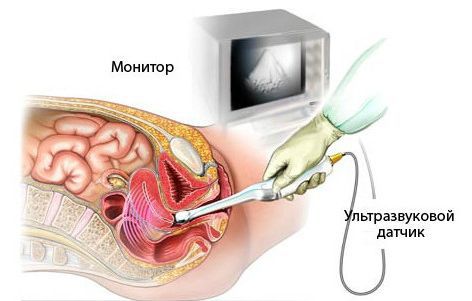
Диагностика маточного кровотечения
При маточном кровотечении следует:
Лечение маточного кровотечения
При остром маточном кровотечении и для женщин от 35 лет предпочтительно хирургическое лечение:
Негормональное медикаментозное лечение (для молодых девушек до 35 лет) включает:
Комбинированные оральные контрацептивы:
Принимать по одной таблетке каждые 3-4 часа (до шести таблеток в сутки) до полного прекращения кровотечения. Затем приём следует продолжить, уменьшая количество таблеток на одну в день. Когда останется одна таблетка в день, следует принимать их до 21 дня с начала приёма. Затем сделать перерыв в 7 дней (появятся кровянистые менструальноподобные выделения). После продолжить по одной таблетке в день 21 день, потом снова 7 дней перерыв. Курс составляет шесть и более месяцев.
Гестагенные препараты:
Подводя итог:
Если после гистологического исследования биоптата из матки обнаруживают злокачественные изменения, то применяют гистерэктомию (удаление матки) с возможным удалением придатков и региональных лимфоузлов. Если стоит вопрос о репродуктивной функции женщины, а яичники сохранить невозможно, рекомендована криоконсервация ооцитов.
Прогноз. Профилактика
Прогноз при своевременном лечении для жизни благоприятный. В зависимости от причин и способов терапии прогноз для репродуктивной функции положительный за исключением проведения гистерэктомии и абляции эндометрия. После отмены гормональных препаратов прогноз для репродуктивной функции также благоприятный.
Профилактика маточного кровотечения:
Аномальное маточное кровотечение: причины, диагностика и лечение
1) ФГБОУ ВО «Ростовский государственный медицинский университет» Министерства здравоохранения Российской Федерации, Ростов-на-Дону, Россия;
2) ГБУЗ «Городская клиническая больница имени А.К. Ерамишанцева» Департамента здравоохранения города Москвы, Москва, Россия
Аномальные маточные кровотечения (АМК) являются одной из самых распространенных жалоб, встречающихся в гинекологической практике. Они негативно влияют на физические, эмоциональные, сексуальные и профессиональные аспекты жизни женщин. В статье освещен текущий взгляд на тактику ведения пациенток с АМК согласно действующей классификационной системе FIGO. Ведение пациенток требует индивидуального подхода, при котором лечение подбирается под персональные потребности с учетом не только этиологии, но и соматических проблем, а также репродуктивных планов пациентки. После верификации диагноза врачу при выборе терапии необходимо обращать внимание на ее патогенетическую обоснованность и целесообразность назначения того или иного метода. В статье разобраны различные гормональные препараты, применяющиеся при АМК, включая прогестагены и гормональные контрацептивы. При наличии потребности в профилактике нежелательной беременности могут быть рекомендованы пероральные или внутриматочные гормональные контрацептивы. Однако при выборе препарата, кроме оказываемых эффектов, стоит учитывать профиль безопасности с оценкой соотношения пользы и риска индивидуально для каждой пациентки. Одним из наиболее предпочтительных и патогенетически обоснованных методов лечения является применение прогестагенов. Среди них особое место занимает дидрогестерон в силу высокой эффективности в отношении уменьшения объема кровопотерь, а также благоприятного профиля безопасности, что делает его в настоящее время наиболее подходящим препаратом для лечения и вторичной профилактики АМК.
Заключение. Правильно подобранная гормональная терапия у женщин, которые в ней нуждаются, позволяет улучшить здоровье пациенток и минимизировать риски развития нежелательных явлений.
Аномальное маточное кровотечение (АМК) – одна из самых распространенных жалоб, встречающихся в гинекологической практике. АМК расценивается как кровотечение, чрезмерное по длительности (более 8 дней) и/или объему, превышающему 80 мл, и возникающее с частотой более 4 эпизодов за 90 дней или в интервале менее 24 дней [1]. Частота АМК у женщин в репродуктивном возрасте колеблется от 10 до 30%, а в позднем репродуктивном периоде и перименопаузальном возрасте достигает 70% [2]. В 2011 г. Международная федерация акушеров и гинекологов предложила новую классификацию АМК. Она делится на девять категорий и организована в соответствии с аббревиатурой, объединяющей следующие причины АМК: анатомическую патологию репродуктивной системы (PALM: P – полип, A – аденомиоз, L – лейомиома, М – малигнизация) и нарушения, связанные с овуляторной дисфункцией, коагулопатическими и ятрогенными причинами (COEIN: C – коагулопатия, O – овуляторная дисфункция, E – эндометриальная дисфункция, I – ятрогенные, N – не классифицированные причины). Новая классификация полностью вытеснила термин «дисфункциональное маточное кровотечение», который ранее использовался в течение многих лет [1]. Одной из наиболее распространенных причин АМК из категории PALM является миома матки. Аденомиоз – вторая по распространенности причина, приводящая к АМК (10,72%) [3]. Согласно данным Y. Neena et al., лейомиома и аденомиоз диагностируются в 4,90% случаев [4]. По данным литературы, частота полипов эндометрия колеблется от 7,6 до 34,9% [5]. Малигнизация – наименее распространенная причина АМК в репродуктивной возрастной группе. Эндометриальная дисфункция является диагнозом исключения, и в настоящее время нет специального теста для диагностики этой группы [4, 6].
Диагностика АМК
От правильности постановки диагноза непосредственно зависит, какое будет выбрано лечение АМК. Только в экстренных случаях и при обильном кровотечении допустимо назначать лечение, единственной целью которого являются немедленная остановка кровотечения и стабилизация гемодинамики пациентки, в таких случаях обследование откладывают до тех пор, пока не удастся остановить кровотечение и ситуация не окажется под контролем. В подавляющем большинстве случаев терапию следует назначать исключительно после верификации диагноза. Хоть возраст, по-видимому, и представляет собой важнейшую независимую переменную, многие исследования в литературе не обнаружили связи между возрастом и причиной АМК [7]. В статье M. Wise et al. не было выявлено никакой связи между возрастом и риском развития злокачественных процессов в эндометрии [8]. В публикации A. Esmer et al. сделан вывод о том, что ведение пациенток с АМК позднего репродуктивного периода и в перименопаузе должно быть адаптировано к каждому пациенту индивидуально, а выполнение биопсии эндометрия не должно стандартно проводиться при достижении определенного возраста [9]. Однако S. Iram et al. предлагают использовать возраст 45 лет в качестве точки отсечения для выполнения биопсии эндометрия у всех пациенток в перименопаузе с АМК [10]. Наконец, в своем обзоре N. Wouk et al. предложили алгоритм терапевтической тактики пациенток с АМК в зависимости от возрастных периодов. Вероятность развития гиперплазии эндометрия в возрастной группе до 18 лет низкая. Однако сохранение ановуляторных циклов в течение двух лет и более без выявленной причины требует оценки с помощью биопсии эндометрия. В этой возрастной группе целесообразно проводить скрининг на наличие патологии свертывания крови, вызывающей дисфункцию тромбоцитов и приводящей к чрезмерному кровотечению, лейкозу, идиопатической тромбоцитопенической пурпуре и гиперспленизму. От 6 до 10% женщин в возрасте 19 до 39 лет имеют гиперандрогенную хроническую ановуляцию (например, СПКЯ). Пациентам, которые не отвечают на рутинную медикаментозную гормональную терапию, в том числе монотерапию прогестагенами или комбинированными оральными контрацептивами (КОК), должна быть проведена биопсия эндометрия. В период от 40 лет до менопаузы биопсия эндометрия необходима в качестве диагностической манипуляции первой линии для пациенток старше 45 лет или в случаях, связанных с отягощенным личным или семейным анамнезом [11].
Наиболее информативным тестом, позволяющим диагностировать причины АМК, является ультразвуковое исследование (УЗИ) тазовой области. Хоть в большинстве случаев АМК и не связано со злокачественным или предраковым поражением, риск озлокачествления не следует недооценивать. Известно, что у женщин с АМК в постменопаузе риск развития рака эндометрия составляет 10%. При трансвагинальном УЗИ, показывающем толщину эндометрия
Дисфункциональное маточное кровотечение
Дисфункциональное маточное кровотечение – патологические кровотечения из матки, связанные с нарушением выработки половых гормонов железами внутренней секреции. Различают ювенильные кровотечения (в период полового созревания), климактерические кровотечения (в стадии угасания функции яичников), кровотечения репродуктивного периода. Выражается увеличением количества теряемой крови во время менструации или удлинением продолжительности менструации. Может проявляться метроррагией – ациклическим кровотечением. Характерно чередование периодов аменореи (от 6 недель до 2 и более месяцев) с последующими кровотечениями различной силы и продолжительности. Ведет к развитию анемии.
Общие сведения
Ювенильные дисфункциональные маточные кровотечения обычно бывают вызваны несформированностью циклической функции отделов гипоталамус-гипофиз-яичники-матка. В детородном возрасте частыми причинами, вызывающими дисфункцию яичников и маточные кровотечения служат воспалительные процессы половой системы, болезни эндокринных желез, хирургическое прерывание беременности, стрессы и др., в климактерическом – нарушение регуляции менструального цикла в связи с угасанием гормональной функции.
По признаку наличия овуляции или ее отсутствия различают овуляторные и ановуляторные маточные кровотечения, причем последние составляют около 80%. Для клинической картины маточного кровотечения в любом возрасте характерны продолжительные кровянистые выделения, появляющиеся после значительной задержки менструации и сопровождающиеся признаками анемии: бледностью, головокружением, слабостью, головными болями, утомляемостью, снижением артериального давления.
Механизм развития ДМК
Дисфункциональные маточные кровотечения развиваются в результате нарушения гормональной регуляции функции яичников гипоталамо-гипофизарной системой. Нарушение секреции гонадотропных (фолликулостимулирующего и лютеинизирующего) гормонов гипофиза, стимулирующих созревание фолликула и овуляцию, ведет к сбоям в фолликулогенензе и менструальной функции. При этом в яичнике фолликул либо не вызревает (атрезия фолликула), либо вызревает, но без овуляции (персистенция фолликула), а, следовательно, не образуется и желтое тело. И в том, и в другом случае организм находится в состоянии гиперэстрогении, т. е. матка испытывает влияние эстрогенов, т. к. в отсутствии желтого тела прогестерон не вырабатывается. Нарушается маточный цикл: происходит длительное по времени, чрезмерное разрастание эндометрия (гиперплазия), а затем его отторжение, что сопровождается обильным и продолжительным маточным кровотечением.
На продолжительность и интенсивность маточного кровотечения оказывают влияние факторы гемостаза (агрегация тромбоцитов, фибринолитическая активность и спастическая способность сосудов), которые нарушаются при ДМК. Маточное кровотечение может прекратиться и самостоятельно через неопределенно длительное время, но, как правило, возникает вновь, поэтому основная терапевтическая задача – это профилактика рецидивирования ДМК. Кроме того, гиперэстрогения при дисфункциональных маточных кровотечениях является фактором риска развития аденокарциномы, миомы матки, фиброзно-кистозной мастопатии, эндометриоза, рака молочных желез.
Ювенильные ДМК
Причины
В ювенильном (пубертатном) периоде маточные кровотечения встречаются чаще другой гинекологической патологии – почти в 20% случаев. Нарушению становления гормональной регуляции в этом возрасте способствуют физические и психические травмы, неблагополучные бытовые условия, переутомление, гиповитаминозы, дисфункция коры надпочечников и/или щитовидной железы. Провоцирующую роль в развитии ювенильных маточных кровотечений играют также детские инфекции (ветряная оспа, корь, эпидемический паротит, коклюш, краснуха), ОРЗ, хронический тонзиллит, осложненные беременность и роды у матери и т. д.
Диагностика
При диагностике ювенильных маточных кровотечений учитываются:
Лечение
Первоочередной задачей при лечении маточного кровотечения является проведение гемостатических мероприятий. Дальнейшая тактика лечения направлена на профилактику повторных маточных кровотечений и нормализацию менструального цикла. Современная гинекология имеет в своем арсенале несколько способов остановки дисфункционального маточного кровотечения, как консервативных, так и хирургических. Выбор метода кровоостанавливающей терапии определяется общим состоянием пациентки и величиной кровопотери. При анемии средней степени (при гемоглобине выше 100 г/л) применяются симптоматические гемостатические (менадион, этамзилат, аскорутин, аминокапроновая кислота) и сокращающие матку (окситоцин) препараты.
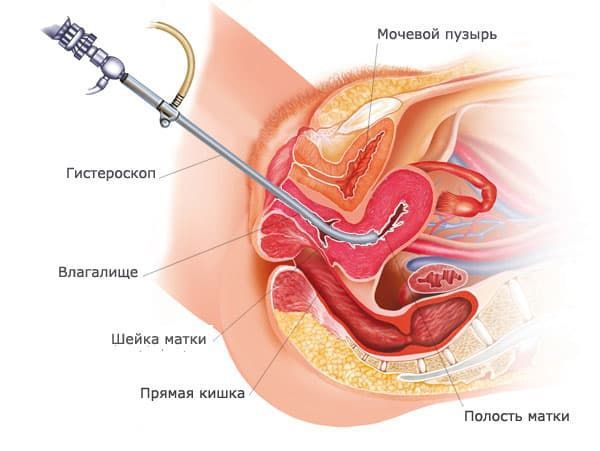
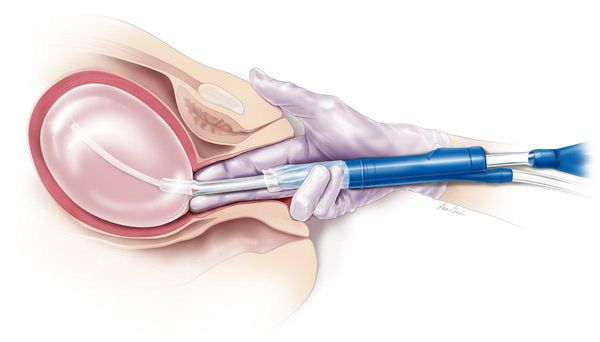
В случае неэффективности негормонального гемостаза назначаются препараты прогестерона (этинилэстрадиол, этинилэстрадиол, левоноргестрел, норэтистерон). Кровянистые выделения обычно прекращаются через 5-6 дней после окончания приема препаратов. Обильное и длительное маточное кровотечение, ведущее к прогрессирующему ухудшению состояния (выраженной анемии с Hb менее 70 г/л, слабости, головокружении, обморочным состояниям) являются показанием к проведению гистероскопии с раздельным диагностическим выскабливанием и патоморфологического исследования соскоба. Противопоказанием к проведению выскабливания полости матки является нарушение свертываемости крови.
Параллельно с гемостазом осуществляется противоанемическая терапия: препараты железа, фолиевая кислота, витамин В12, витамин С, витамин В6, витамин Р, переливание эритроцитарной массы и свежезамороженной плазмы. Дальнейшая профилактика маточного кровотечения включает прием гестагенных препаратов в низких дозах (гестоден, дезогестрел, норгестимат в комбинации с этинилэстрадиолом; дидрогестерон, норэтистерон). В профилактике маточных кровотечений важны также общее закаливание, санация хронических инфекционных очагов и правильное питание. Адекватные меры профилактики и терапии ювенильных маточных кровотечений восстанавливают циклическое функционирование всех отделов половой системы.
ДМК репродуктивного периода
Причины
В репродуктивном периоде дисфункциональные маточные кровотечения составляют 4-5% случаев всех гинекологических заболеваний. Факторами, вызывающими дисфункцию яичников и маточные кровотечения, служат нервно-психические реакции (стрессы, переутомление), смена климата, профессиональные вредности, инфекции и интоксикации, аборты, некоторые лекарственные вещества, вызывающие первичные нарушения на уровне системы гипоталамус-гипофиз. К нарушениям в яичниках приводят инфекционные и воспалительные процессы, способствующие утолщению капсулы яичника и снижению чувствительности яичниковой ткани к гонадотропинам.
Диагностика
При диагностике маточного кровотечения следует исключить органическую патологию гениталий (опухоли, эндометриоз, травматические повреждения, самопроизвольный аборт, внематочная беременность и т. д.), болезни органов кроветворения, печени, эндокринных желез, сердца и сосудов. Помимо общеклинических методов диагностики маточного кровотечения (сбор анамнеза, гинекологический осмотр) применяется гистероскопия и раздельное диагностическое выскабливание эндометрия с проведением гистологического исследования материала. Дальнейшие диагностические мероприятия такие же, как при ювенильных маточных кровотечениях.
Лечение
Лечебная тактика при маточных кровотечениях репродуктивного периода определяется результатами гистологического результата взятых соскобов. При возникновении рецидивирующих кровотечений проводится гормональный и негормональный гемостаз. В дальнейшем для коррекции выявленной дисфункции назначается гормональное лечение, способствующее урегулированию менструальной функции, профилактике рецидива маточного кровотечения.
Неспецифическое лечение маточных кровотечений включает в себя нормализацию нервно-психического состояния, лечение всех фоновых заболеваний, снятие интоксикации. Этому способствуют психотерапевтические методики, витамины, седативные препараты. При анемии назначаются препараты железа. Маточные кровотечения репродуктивного возраста при неправильно подобранной гормонотерапии или определенной причине могут возникать повторно.
ДМК климактерического периода
Причины
Пременопаузальные маточные кровотечения встречаются в 15% случаев от числа гинекологической патологии женщин климактерического периода. С возрастом уменьшается количество выделяемых гипофизом гонадотропинов, их выброс становится нерегулярным, что вызывает нарушение яичникового цикла (фолликулогенеза, овуляции, развития желтого тела). Дефицит прогестерона ведет к развитию гиперэстрогении и гиперпластическому разрастанию эндометрия. Климактерические маточные кровотечения в 30% развиваются на фоне климактерического синдрома.
Диагностика
Особенности диагностики климактерических маточных кровотечений заключаются в необходимости дифференцировать их от менструаций, которые в этом возрасте становятся нерегулярными и протекают по типу метроррагий. Для исключения патологии, вызвавшей маточное кровотечение, гистероскопию лучше провести дважды: до и после диагностического выскабливания.
После выскабливания при осмотре полости матки можно выявить участки эндометриоза, небольшие субмукозные миомы, полипы матки. В редких случаях причиной маточных кровотечений становится гормонально-активная опухоль яичника. Выявить данную патологию позволяет УЗИ, ядерно-магнитная или компьютерная томография. Методы диагностики маточных кровотечений являются общими для разных их видов и определяются врачом индивидуально.
Лечение
Терапия дисфункциональных маточных кровотечений в климактерическом периоде направлена на подавление гормональной и менструальной функций, т. е. на вызов менопаузы. Остановка кровотечения при маточном кровотечении климактерического периода производится исключительно хирургически методом – путем лечебно-диагностического выскабливания и гистероскопии. Выжидательная тактика и консервативный гемостаз (особенно гормональный) являются ошибочными. Иногда проводится криодеструкция эндометрия или хирургическое удаление матки – надвлагалищная ампутация матки, гистерэктомия.
Профилактика ДМК
Профилактику дисфункциональных маточных кровотечений следует начинать еще на этапе внутриутробного развития плода, т. е. в период ведения беременности. В детском и подростковом периодах важно уделять внимание общеукрепляющим и общеоздоровительным мероприятиям, недопущению или своевременному лечению заболеваний, в особенности половой системы, профилактике абортов.
Применение гормональных контрацептивов не только позволяет снизить частоту абортов и возникновение гормонального дисбаланса, но и предотвратить в последующем развитие ановуляторной формы бесплодия, аденокарциномы эндометрия, раковых опухолей молочных желез. Пациентки с дисфункциональными маточными кровотечениями должны находиться на диспансерном учете у гинеколога.
Аномальные маточные кровотечения (АМК)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
АМК – это маточное кровотечение чрезмерное по длительности (более 7 дней), объему кровопотери (более 80 мл/сут) и частоте (интервал менее 21 дня). Частота встречаемости до 30% женщин различных возрастных периодов.
Виды кровотечений:
Гиперменорея – обильные менструации (объем кровопотери превышает 100 мл/сут).
Полименорея – затяжные менструации (более 7 суток).
Пройоменорея – частые менструации, интервал между которыми менее 21 дня.
Меноррагия –циклические обильные, продолжительные менструации.
Метроррагия –кровотечение, не связанное с менструацией.
Кроме того кровотечения подразделяются на:
Острое – кровотечение, требующее срочного медицинского вмешательства.
Хроническое – кровотечение, повторяющееся в течение 6 мес. и более.
Межменструальное – встречается в пред- и постменструальный период, а так же в середине менструального цикла.
Классификация:
В 2011 г. экспертная группа FIGO (Международная классификация акушерства и гинекологии) предложила классификационную систему PALM-COEIN, выделяющую две основные группы АМК – связанные и не связанные с органической патологией матки.
Первая группа (PALM) включает четыре категории нарушений, определяемых при использовании визуальных методов диагностики:
злокачественная опухоль (Malignancy) и гиперплазия (hyperplasia).
Вторая группа (COEIN) включает категории нарушений, обусловленные:
овуляторной дисфункцией (Ovulatory dysfunction);
эндометриальными изменениями функционального (Endometrial);
ятрогенными изменениями (Iatrogenic);
не классифицированные нарушения (Not yet classified).
Причинами аномальных маточных кровотечений являются:
Нарушенная маточная или эктопическая (внематочная) беременность.
Воспалительные заболевания матки и придатков.
Гиперпластические процессы эндометрия (гиперплазия, полипы).
Аденомиоз (эндометриоз матки).
Онкогинекологическая патология: рак тела и шейки матки, атипическая гиперплазия эндометрия.
Трофобластическая болезнь (пузырный занос, хорионкарцинома).
Эстроген-секретирующие опухоли яичников.
Нарушения свертывающей системы крови.
Экстрагенитальные заболевания (хронические заболевания печени, почек).
Травматическое поражение наружных половых органов.
Неопластические процессы шейки матки или влагалища.
Овуляторная дисфункция (овариальная недостаточность).
Эндокринные заболевания (гипер- и гипотиреоз, болезнь Иценко-Кушинга, гиперпролактинемия и др.).
Ятрогенные причины: прием фармакологических препаратов, использование внутриматочной контрацепции.
Симптомы:
все вышеупомянутые нарушения менструального цикла (см. виды кровотечений);
бледность кожных покровов;
Методы обследования:
подробный сбор анамнеза, жалоб пациентки, осмотр на гинекологическом кресле, «в зеркалах»;
ультразвуковое исследование органов малого таза, МРТ, КТ;
аспирационная / пайпель / вакуум-аспирационная биопсия эндометрия с последующим цитологическим/ гистологическим исследованием;
гистерорезектоскопия/ раздельное лечебно-диагностическое выскабливание полости матки и цервикального канала с последующим гистологическим исследованием;
биопсия шейки матки, цитологическое и гистологическое исследование (исключение рака, неопластических процессов шейки матки);
определение уровня β-ХГ (хорионический гонадотропин человека) в сыворотке крови;
исследование свертывающей системы крови (коагулограмма, клинический анализ крови);
исключение сопутствующей патологии (печени, почек);
Лечение назначается с учетом персонифицированного подхода, коморбидных состояний, возраста, тяжести состояния пациентки. Могут применяться:
препараты, направленные на стимуляцию коагуляционного потенциала крови;
гормональный гемостаз: наиболее часто применяются комбинированные монофазные эстроген-гестагенные КОК (комбинированные оральные контрацептивы);
хирургический гемостаз: гистерорезектоскопия/ раздельное лечебно-диагностическое выскабливание полости матки и цервикального канала.
Важно!
Важно отметить, что АМК является порой грозным, жизнеугрожающим состоянием, в связи с чем крайне важно своевременное обращение к врачу с целью получения квалифицированной помощи и исключение применения самолечения и средств народной медицины.
Терапия, направленная на предупреждение рецидива, также назначается лечащим врачом по совокупности проведенных исследований, после выяснения причины аномального маточного кровотечения.