Анатомия кишечника что это такое
Кишечник человека: строение, роль и функции
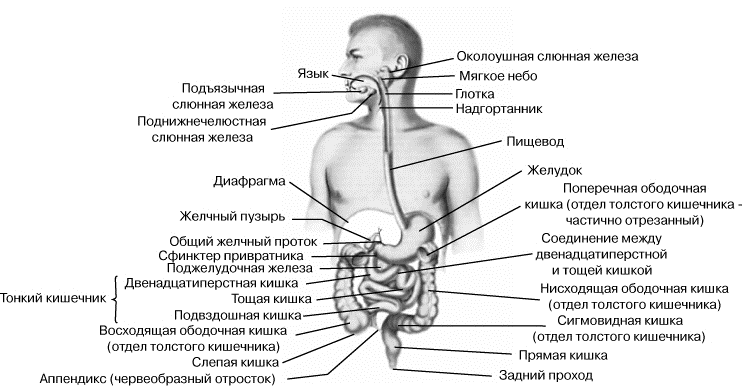
Кишечник является отделом желудочно-кишечного тракта. Он выполняет много важных функций, в том числе: расщепление пищевого комка, всасывание полезных веществ, а также вывод всех ненужных переработанных веществ. Кишечник имеет длину от 3 до 5 метров, в диаметре может быть от 2 до 14 мм, в зависимости от отдела. В нем есть два отдела: тонкий и толстый. Давайте более подробно узнаем строение кишечника человека.

Кишечник кроме пищеварительной функции, исполняет еще и иммунную функцию. Это обусловлено тем, что в слизистой оболочке есть много бифидо — и лактобактерий, которые уничтожают инфекцию и патогенные микроорганизмы. К тому же, они убирают все токсические вещества, которые попадают в организм человека. Такая функциональность позволяет кишечнику надежно защищать организм человека от инфекционных заболеваний и интоксикаций.
Поэтому, не странно, что при возникновении проблем с ЖКТ иммунитет человека значительно снижается, и он становится уязвим к разным внешним патогенным факторам. Здоровье кишечника напрямую связано с качеством и продолжительностью жизни. Ведь при проблемах с ЖКТ все вредные вещества начинают попадать в кровь, и это приводит к преждевременному старению и изнашиванию органов человека. Кишечник человека схема показана ниже.

Роль кишечника в функционировании человеческого организма
Многим интересно, где находится кишечник у человека? С помощью этого органа организм избавляется от токсинов и шлаков. Все антитела, выделяемые органами и системами органов, в процессе жизнедеятельности выводятся с помощью ЖКТ. Все переваренные ненужные вещества выводятся с организма вместе с калом. Вот главные функции кишечника человека.
Тонкий кишечник
Анатомия кишечника человека — читаем дальше. Отдел ЖКТ, который идет сразу за желудком и является самым длинным отделом кишечника. Благодаря наличию большого количества ворсинок, именно в тонком кишечнике происходит дальнейшее переваривание и всасывание всех полезных веществ, которые нужны для построения клеток организма. В нем также синтезируется большое количество гормонов и витаминов. Одним из них является холецистокинин. Он важнейший гормон, необходимый для контроля аппетита, дает чувство сытости и хорошее настроение.
Толстый кишечник
Важный отдел ЖКТ, в нем нет петель, но он огибает тонкий кишечник. Важно, что между отделами кишечника есть клапан. Именно он не дает пищевому комку вернуться из толстого кишечника обратно в тонкий. Толстый кишечник не всасывает полезные питательные вещества, он занимается всасыванием воды, электролитов и витаминов. Главная функция этого отдела кишечника состоит в формировании и выводе непереваренных веществ.
Работа кишечника
Кишечник что делает в организме человека? Процесс переваривания еды начинается раньше, чем он попадает в кишечник и желудок. Начало этого процесса происходит в ротовой полости. Все потому, что сначала еда обрабатывается с помощью ферментов, которые выделяются в ротовой полости. После попадания пищевого комка в желудок он обрабатывается желудочным соком. В 12-перстной кишке происходит процесс дальнейшего пищеварения. Туда же попадает желчь и секрет поджелудочной железы. Желчь способна нейтрализовать пепсин, который есть в желудочной кислоте.
В тонкой кишке всасываются все необходимые питательные вещества. Переваривание продолжается примерно два или четыре часа. Потом идет толстый кишечник, в котором происходит всасывание воды. Потом химус идет в ободочную кишку и только в конце попадает в прямую кишку.
В толстой кишке еда может находиться пятнадцать часов. За это время выводится вся жидкость, и остаются только непереваренные остатки. Именно эти остатки становятся основой каловых масс. Они постепенно попадают в прямую кишку и выводятся из организма. Таким образом, заканчивается процесс пищеварения. Хотя окончание этого процесса понятие абстрактное, ведь он происходит постоянно.

Различия
Главное различие двух отделов кишечника – это исполняемые ими функции. Ведь главная функция тонкого кишечника – это всасывание полезных веществ, а толстого – калообразование. Также они имеют разный диаметр, в толстом он составляет от 4 до 9 см, в тонком – от 2 до 4 см.
По цвету толстый кишечник должен быть сероватым, а тонкий – розового оттенка. Толстая кишка имеет выросты и выпячивания. Толстый кишечник имеет толщину примерно 5,5 мм, а тонкий почти в 2 раза тоньше. Исходя из всего вышесказанного, можно понять, по каким принципам работает пищеварительная система. Теперь вы знаете, где находится кишечник у женщин, и какие функции он выполняет.
Строение кишечника
Количество просмотров: 24 113
Дата последнего обновления: 16.12.2021
Среднее время прочтения: 5 минут
Кишечник – это часть пищеварительной системы человека в виде полой трубки большой протяженности. Он начинается от привратника желудка и завершается заднепроходным отверстием (анусом). Анатомически в нем выделяют тонкокишечный и толстокишечный отделы. Они отличаются диаметром, строением стенки и выполняемыми функциями.
Пищеварительная система человека
Строение кишечной стенки
Стенка кишечника содержит гладкомышечные волокна и совершает поступательные движения, называемые перистальтикой. Она способствует перемешиванию и продвижению кишечного содержимого. В некоторых участках кишечника имеются мышечные утолщения (сфинктеры, жомы). Они регулируют объем поступающей пищевой кашицы и препятствуют ее обратному забросу.
Строение кишечника в разных отделах неодинаково. Рассмотрим, к примеру, различия слизистых оболочек, выстилающих кишечник с внутренней стороны. В тонкой кишке эпителий ворсинчатый, содержит железы и имеет круговые складки. Эти анатомические особенности обеспечивают пристеночное пищеварение и увеличивают площадь всасывания. В толстом кишечнике слизистая оболочка гладкая, а имеющиеся в ней бокаловидные клетки выделяют слизь.
Снаружи кишечник покрыт серозной оболочкой, в некоторых участках она формирует брыжейки. В них проходят питающие сосуды. Для удержания толстой кишки серозная оболочка образует тяжи.
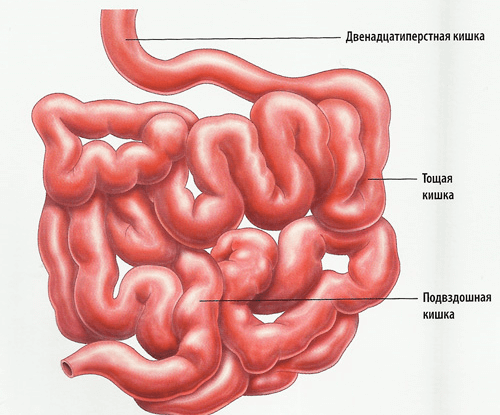
Тонкий кишечник
Тонкий кишечник располагается между желудком и толстым кишечником, здесь происходит расщепление компонентов пищи на простые соединения и их последующее всасывание. Вода и минеральные вещества всасываются в неизмененном виде. Пищеварение обеспечивается панкреатическим соком, желчью и ферментами в составе кишечного сока.
Строение тонкого кишечника
Тонкий кишечник состоит из 3 отделов. Он начинается двенадцатиперстной кишкой (ДПК). Такое название этот отдел носит еще со времен изучения тела человека, ведь длина его составляет примерно 12 подушечек пальцев (перстов). ДПК огибает поджелудочную железу и поэтому дугообразно изогнута. В ее стенке имеется сосочек, куда открываются устья желчевыводящего и поджелудочного протоков. Нередко эти 2 образования сливаются в общий выводящий проток. Данная особенность внутреннего строения бывает причиной развития желтухи при опухолях и болезнях поджелудочной железы.
После ДПК частично переваренная и смешанная с ферментами полужидкая пищевая масса (химус) поступает в тощую кишку, а та переходит в подвздошную. В этих отделах пищеварительной системы преобладает пристеночный тип пищеварения, здесь всасывается основная часть питательных веществ и воды.
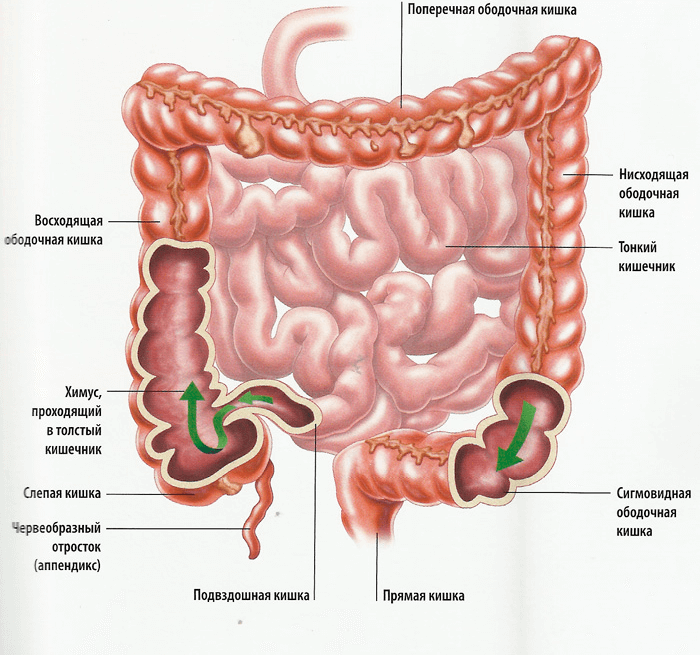
Толстый кишечник
Строение толстого кишечника
Тонкий кишечник перпендикулярно примыкает к стенке толстого кишечника, в этом месте располагается жом (баугиниева заслонка). Толстый кишечник начинается со слепой кишки, от которой отходит аппендикс. Это тонкий червеобразный отросток, необходимый для работы иммунной системы и служащий местом размножения полезных бактерий.
Слепая кишка плавно переходит в восходящую часть ободочной кишки. Здесь содержится основная масса бифидобактерий и других полезных микроорганизмов. Они расщепляют остатки пищи, синтезируют витамины и незаменимые аминокислоты.
От подпеченочной области идет поперечная ободочная кишка, здесь продолжается процесс всасывания. Нисходящая ободочная кишка переходит в сигмовидную. В этих отделах происходит брожение, формируются каловые массы. Конечный отдел (прямая кишка) выводит кал.
Кишечник обеспечивает поэтапную переработку и всасывание веществ, эвакуацию фекалий. Строение каждого отдела отвечает выполняемым функциям.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2018 г. — январь 2019 г., по данным IQVIA (с англ. АйКЬЮВИА).
Тонкий кишечник
Анатомия и физиология

Эта часть начинается от 12-перстной кишки с т.н. дуоденоеюнального или двенадцатиперстно-тощего изгиба. От следующего отдела ЖКТ, толстого кишечника, тонкий кишечник отделен мышечным образованием – илеоцекальным клапаном или баугиниевой заслонкой.
Тонкий кишечник состоит из трех оболочек:
Ее поверхность покрыта мельчайшими выростами, кишечными ворсинками. Плотность ворсинок – несколько десятков на 1 мм². Здесь же имеются углубления, крипты, в которые отрываются выводные протоки пищеварительных желез. Благодаря неровному рельефу площадь слизистой увеличивается в 300-500 раз.
Расположенный в брюшной полости тонкий кишечник фиксирован к ее задней стенке посредством брыжейки – спаренных листков брюшины. По брыжейке к тонкой кишке подходят кровеносные и лимфатические сосуды и нервы.
Брыжеечная часть тонкого кишечника объединила в себе тощую кишку (лат. – jejunum), и следующую за ней подвздошную кишку (лат. – ileum). Причем на долю тощей кишки приходится 3/5, а на долю подвздошной – 2/5 от общей длины брыжеечной части. Но четких анатомических ориентиров между ними нет. По мере перехода тощей кишки в подвздошную уменьшается диаметр и толщина кишечной трубки, снижается плотность ворсинок.
Тощая кишка залегает в виде вертикальных 6-7 петель, и проецируется на околопупочную обл., и на левую нижнюю часть живота. 7-8 петель подвздошной кишки залегают вертикально, и проецируются на брюшную стенку справа. Тонкий кишечник на всем протяжении граничит с толстым кишечником и его брыжейкой, поджелудочной железой, обеими почками, мочевым, а у женщин – с маткой и придатками.
Основная функция тонкого кишечника – пищеварительная. Переваривание пищи имеет двоякий характер: полостной и пристеночный. Полостное пищеварение осуществляется под действием сока желудка, 12-перстной кишки, поджелудочной железы, желчи. Все эти вместе с пищей попадают в просвет тонкой кишки из желудка и 12-перстной кишки. При полостном пищеварении осуществляется расщепление полимеров, крупномолекулярных соединений – белков, жиров, углеводов, на более мелкие, промежуточные – олигомеры и димеры.
Железы тонкокишечной слизистой выделяют липазы, пептидазы, сахаразы, и множество других ферментов. Эти ферменты расщепляют промежуточные продукты до конечных соединений-мономеров – аминокислот, жирных кислот, глюкозы. Все эти продукты всасываются ворсинами слизистой. Так осуществляется пристеночное пищеварение. В тонком кишечнике также всасывается большинство лекарственных препаратов.
Благодаря сократительной активности (моторике) гладкой мускулатуры происходит перемешивание пищи в просвете тонкой кишки, и ее дальнейшее продвижение в сторону толстого кишечника.
Кроме переваривания и продвижения пищи тонкий кишечник осуществляет защитную функцию. В его подслизистом слое имеются белесые образования – пейеровы бляшки. Эти скопления лимфоидной ткани являются элементами иммунной системы.
Заболевания и симптомы
В клинической практике чаще всего приходится иметь дело с воспалительными заболеваниями тонкой кишки, энтеритами. Они протекают остро или хронически. Острые энтериты, как правило, обусловлены кишечными инфекциями, реже – аллергическими реакциями, пищевыми погрешностями, злоупотреблением алкоголем.
Пациентов беспокоят спастические боли в животе, метеоризм, диарея с обильным отхождением зловонного стула со слизью и остатками непереваренной пищи. Хронические энтериты, как правило, сочетаются с заболеваниями толстого кишечника (энтероколиты) и других органов системы пищеварения.
Здесь тоже отмечаются расстройства стула. Но на первый план выходят внекишечные симптомы, обусловленные мальдигестией и мальабсорбцией – ухудшением расщепления и всасывания пищевых компонентов. Из-за дефицита питательных веществ пациент теряет в весе. Кожа приобретает землистый оттенок. Нарушается обмен веществ, снижается иммунитет, развивается малокровие.
Болезнь Крона и болезнь Уиппла протекают хронически, и наряду с тонким кишечником поражают лимфатическую систему и другие отделы ЖКТ. К счастью, эти тяжелые заболевания с сомнительным прогнозом наблюдаются редко. Рак тонкого кишечника – тоже редкое заболевание.
Еще одна редкая патология – целиакия или глютеновая энтеропатия. Из-за врожденного дефицита ферментов не расщепляется глютен – растительный белок в составе злаков, бобовых, и некоторых других продуктов. При целиакии наряду с ухудшением пищеварения отмечаются расстройства со стороны других органов.
Непроходимость тонкого кишечника – нарушение продвижения пищи по его просвету. Причин много – паралич гладкой мускулатуры, спайки, сдавливание кишечника опухолью. Это опасное для жизни состояние проявляется резкой болью в животе, многократной рвотой, и крайне тяжелым состоянием на фоне обезвоживания и интоксикации.
Диагностика
Из лабораторных исследований на первом плане – диагностика кала. Это общий анализ (копрограмма) и кал на скрытую кровь. Если острый энтерит спровоцирован кишечной инфекцией, осуществляют бакпосев кала на питательные среды.
В общем анализе крови при воспалительных процессах в тонком кишечнике отмечается лейкоцитоз, ускоренная СОЭ, а при их хроническом течении – снижение количества эритроцитов и уровня гемоглобина.
Биохимический анализ крови отображает изменения количества липидов, белков, электролитов, и других показателей обмена веществ.
Из аппаратных исследований традиционным является рентгенография с контрастированием. Для этого используют взвесь сульфата бария. Принятая внутрь, она попадает в тонкий кишечник спустя 15 мин. А еще через 2-5 ч. продвижение бариевой взвеси по просвету тонкого кишечника позволяет оценить его конфигурацию и оценить моторику.
Обычная обзорная рентгенография органов брюшной полости в плане диагностики тонкого кишечника малоинформативна, и может быть ценной разве что при тонкокишечной непроходимости. УЗИ для тонкого кишечника тоже не информативно.
В силу анатомических особенностей тонкой кишки ее эндоскопическая диагностика затруднительна. Провести эндоскопический прибор в тонкую кишку через пищевод и желудок, или ретроградно, через задний проход, сопряжено с техническими сложностями. Поэтому эндоскопическая диагностика тонкой кишки, интестиноскопия, не получила распространения.
Как альтернативу можно рассматривать капсульную эндоскопию. Пациент заглатывает миниатюрную капсулу, снабженную камерой и передатчиком. При продвижении по ЖКТ, капсула посылает информацию, регистрируемую компьютером. Но и этот метод используют редко из-за его дороговизны.
Хорошая альтернатива рентгену и эндоскопии – компьютерная и магнитно-резонансная томография, КТ и МРТ. Эти исследования позволяют оценить расположение и структуру тонкого кишечника.
Кишечник
Кишечник (лат. intestinum) — часть желудочно-кишечного тракта, начинающийся от привратника желудка и заканчивающаяся анусом.
Анатомия кишечника

Начало и конец тонкой кишки фиксирован корнем брыжейки к задней стенке брюшной полости. Остальная брыжейка обеспечивает ее подвижность и положение в виде петель. С трех сторон их окаймляет ободочной кишка. Сверху — поперечная ободочная, справа — восходящая ободочная, слева — нисходящая ободочная. Кишечные петли в брюшной полости располагаются в несколько слоев, поверхностный слой соприкасается с большим сальником и передней брюшной стенкой, глубокий прилегает к задней стенке.
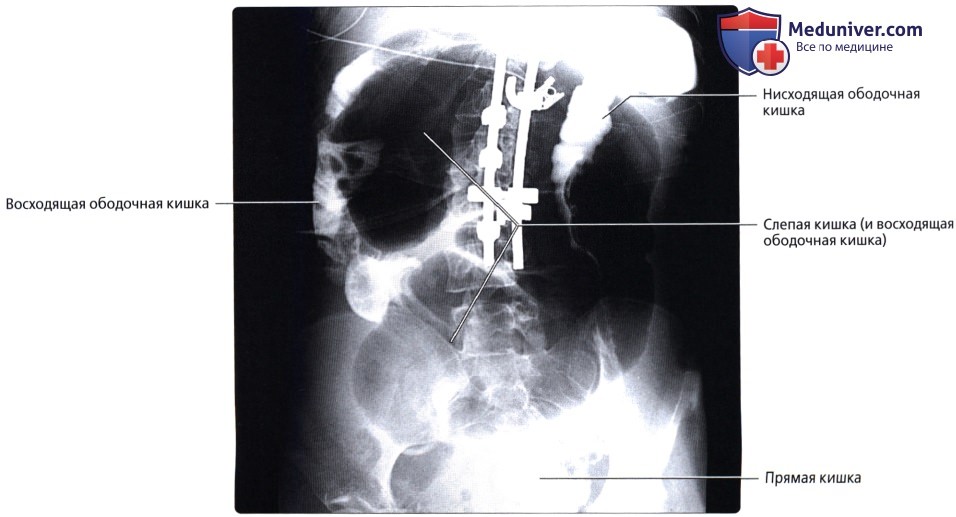
Толстая кишка начинается от илеоцекального соединения и заканчивается прямой кишкой и заднепроходным отверстием (анусом). Илеоцекальный отдел расположен в правой подвздошной ямке и представляет собой место перехода тонкой кишки в первый отдел толстой кишки — слепую кишку. Место перехода восходящей ободочной кишки в поперечную — печеночная кривизна, а место перехода поперечной ободочной в нисходящую — селезеночная кривизна.
 |
| Расположение кишечника относительно других органов женского организма. Вид с поворотом 30 град |
Слепая кишка располагается ниже верхнего края подвздошной кишки и покрыта брюшиной со всех сторон. Там где слепая кишка не имеет полного брюшинного покрова, задняя ее стенка плотно фиксирована к забрюшинной клетчатке и подвздошной фасции. У основания аппендикса сходятся все три мышечные ленты слепой кишки. Он также покрыт со всех сторон покрыт брюшиной. Восходящая ободочная кишка располагается мезоперитонеально. Её правый изгиб соприкасается с нижней поверхностью правой доли печени, дном желчного пузыря, располагается интраперитонеально или мезоперитонеально. Поперечная ободочная кишка располагается интраперитонеально, начинается в правом подреберье, переходит в собственно надчревную и пупочную области, а затем достигает левого подреберья, где переходит в левый изгиб, располагающийся внутрибрюшинно. Поперечная ободочная кишка сверху граничит с печенью, желчным пузырем, большой кривизной желудка и селезенкой, снизу — с петлями тонкой кишки, спереди — с передней брюшной стенкой, сзади — с двенадцатиперстной кишкой, поджелудочной железой и левой почкой, которые отделены от нее брыжейкой и париетальной брюшиной. Нисходящая ободочная кишка располагается мезоперитонеально. Она отделена от передней брюшной стенки петлями тонкой кишки и большим сальником, сзади нее находятся мышцы задней брюшной стенки. Сигмовидная кишка располагается интраперитонеально и обладает значительной подвижностью.
Масса кишечника «условного человека» (с массой тела 70 кг) в норме — 1 кг. Толщина стенки кишок (за исключением прямой кишки) — 2–3 мм, при сокращении — 4–5 мм, толщина стенки прямой кишки — 2,4–8 мм. Время пребывания содержимого (химуса и кала) в кишечнике в норме — около 30 часов.
Строение стенки кишечника
Микробиота кишечника
И.И. Мечников, 1907 г.
При медикаментозном или оперативном подавление желудочной кислотопродукции, или её снижении при гипоацидных и анацидных гастритах и подобных состояниях происходит колонизация микрофлорой проксимальных отделов тонкой кишки.
В дистальных отделах тонкой кишки увеличивается количество микроорганизмов, в основном за счет увеличения их плотности непосредственно на слизистой оболочке, а не в просвете; количество аэробных и анаэробных бактерий становится равным. Основным барьером для проникновения микроорганизмов из толстой кишки является нормально функционирующий илеоцекальный клапан. Кроме того, увеличивается количество актиномицет и родственных им микроорганизмов, синтезирующих ряд витаминов и веществ, обеспечивающих повышение резистентности нормальной микрофлоры.
До момента рождения желудочно-кишечный тракт плода стерилен. Во время родов новорожденный колонизирует пищеварительный тракт через рот, проходя по родовым путям матери. Бактерии Escherichia coli и стрептококки можно обнаружить в пищеварительном тракте новорожденного через несколько часов после рождения, причем они распространяются ото рта к анусу. Различные штаммы бифидобактерий и бактероиды появляются в ЖКТ спустя 10 дней после рождения. Дети, рожденные путём кесарева сечения, имеют значительно более низкое содержание лактобактерий, чем появившиеся естественным путем. Только у детей, находящихся на вскармливании материнским грудным молоком, в микрофлоре кишечника преобладают бифидобактерий, с чем связывают меньший риск развития инфекционных заболеваний желудочно-кишечного тракта (Хавкин А.И., Бельмер С.В. и др.).
Анатомия кишечника что это такое
а) Обзор:
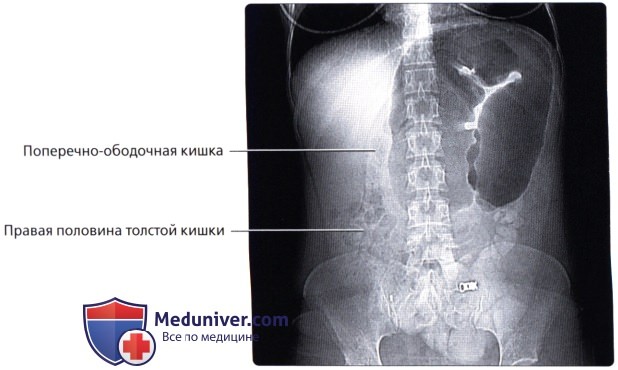
• Толстая кишка (большая кишка): наиболее дистальный отдел желудочно-кишечного тракта, осуществляющий абсорбцию воды и солей из содержимого кишечника (химуса) не переваренного и не абсорбированного в тонкой кишке:
о Превращает переваренную пищу в полутвердые каловые массы, накапливающиеся здесь до начала дефекации
б) Отделы толстой кишки:
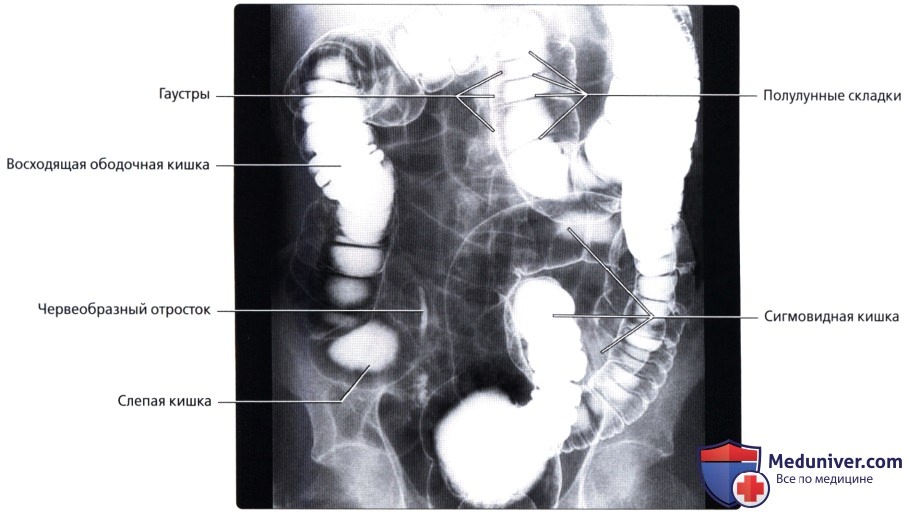
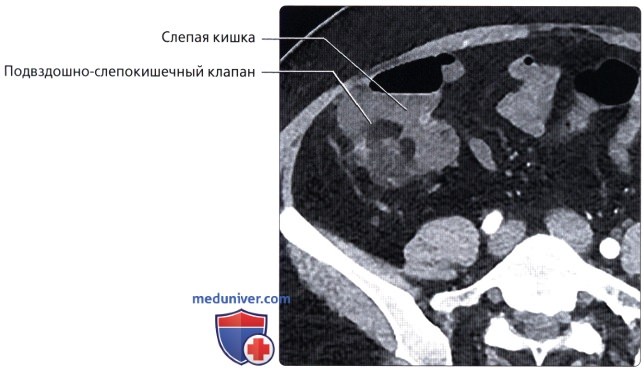
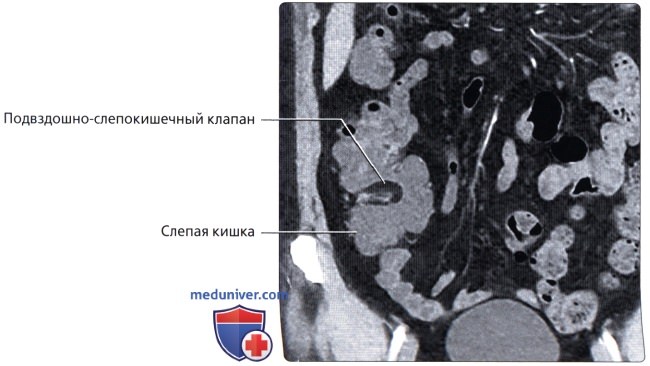
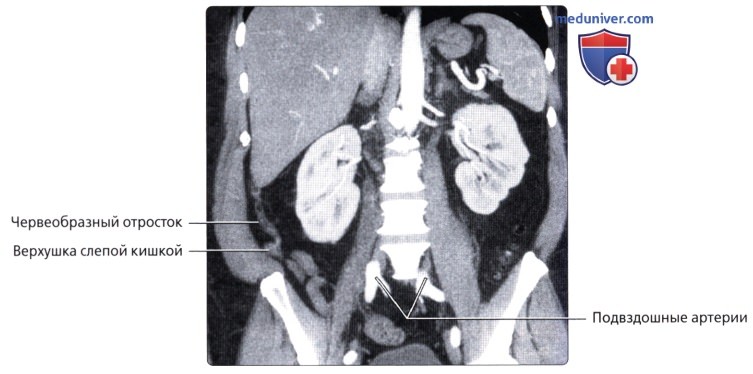
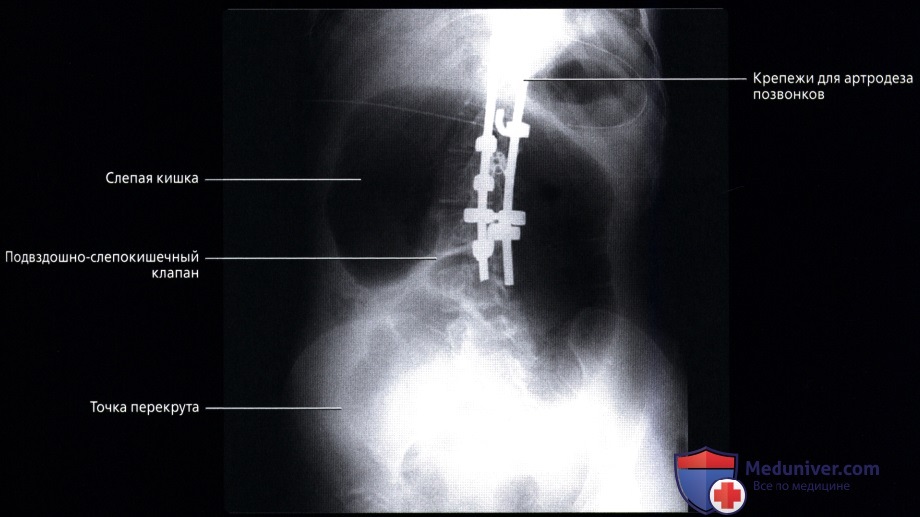
• Слепая кишка: слепо-замкнутый первый отдел толстой кишки (приблизительно 7 см в длину), продолжающийся в восходящую ободочную кишку и получающий пищевую массу из дистального отдела подвздошной кишки через подвздошно-слепокишечный клапан:
о Определяется как отдел правой половины толстой кишки ниже подвздошно-слепокишечного перехода
о Не имеет собственной брыжейки, но разделяет брыжейку с подвздошной кишкой:
— Непрочно прикреплена к задней и боковой стенкам брюшной полости складками брюшины (слепокишечными)
о Соединяется с терминальным отделом подвздошной кишки посредством подвздошно-слепокишечного клапана:
— Створки клапана имеют жировую ткань в подслизистом слое, обычно визуализируемую на КТ (возможна физиологическая гипертрофия, потенциально имитирующая объемное образование, содержащее жировую ткань)
— Клапан обычно предупреждает заброс содержимого слепой кишки в тонкую кишку
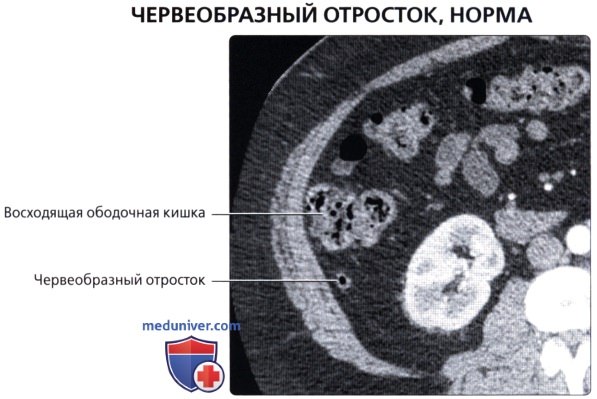
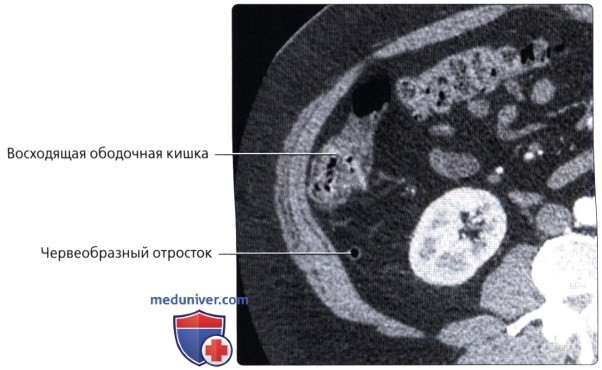
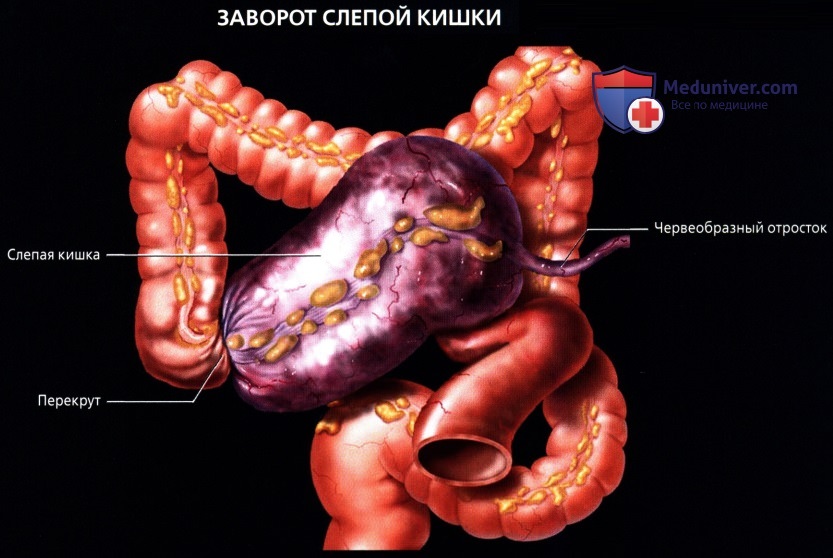
о Придаток («червеобразный» отросток):
— Узкая слепо-замкнутая трубчатая структура (также называемая дивертикулом) 6-15 см в длину, берущая начало от слепой кишки, обычно по задне-срединной поверхности
— Всегда начинается от вершины слепой кишки, но возможно множество вариантов хода и расположения (2/3-позади слепой кишки)
— Имеет собственную брыжейку (брыжейка червеобразного отростка)
о Слепая кишка и червеобразный отросток расположены внутрибрюшинно
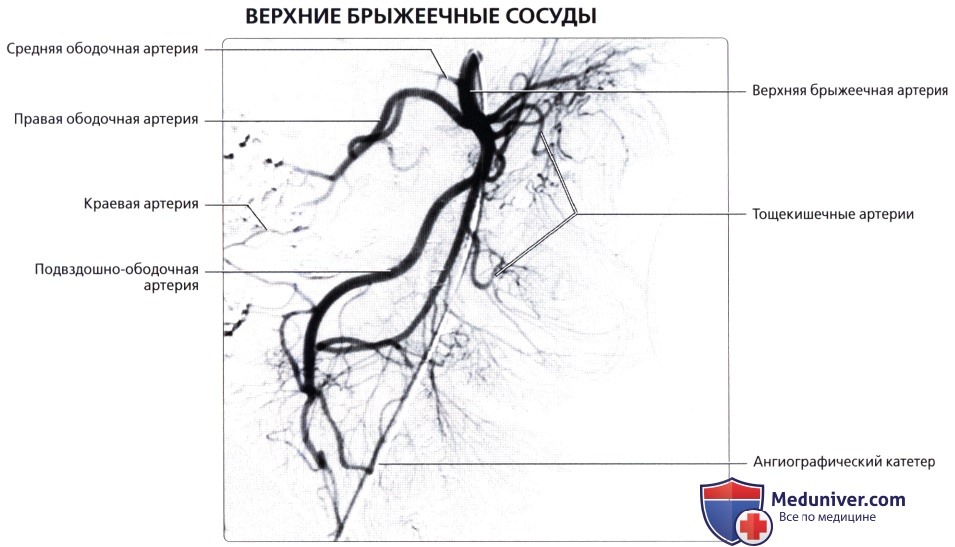
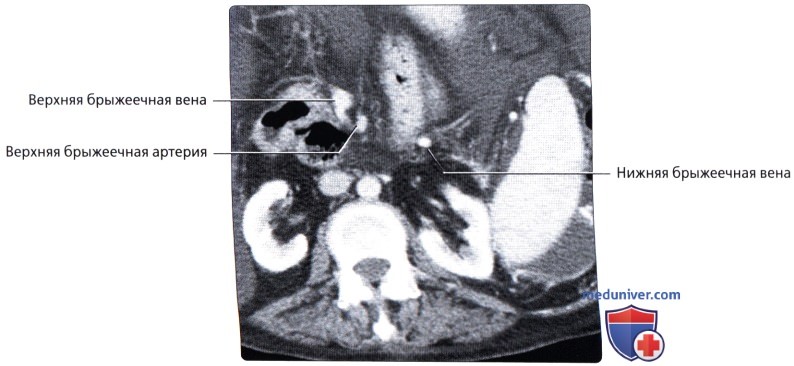
о Артериальное кровоснабжение: слепая кишка и червеобразный отросток кровоснабжаются подвздошно-ободочной артерией [ветвь верхней брыжеечной артерии (ВБА)]
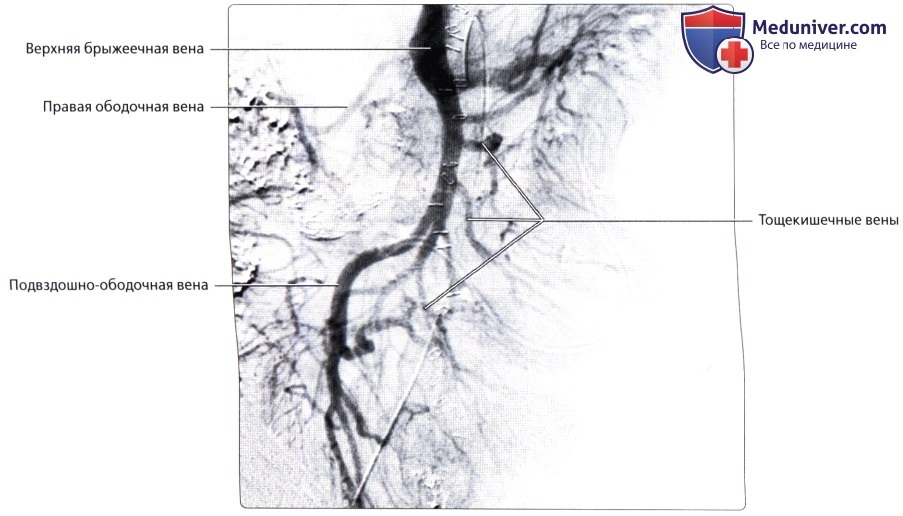
о Венозный отток: отток крови от слепой кишки и червеобразного отростка осуществляется в подвздошно-ободочную вену [приток верхней брыжеечной вены (ВБВ)]
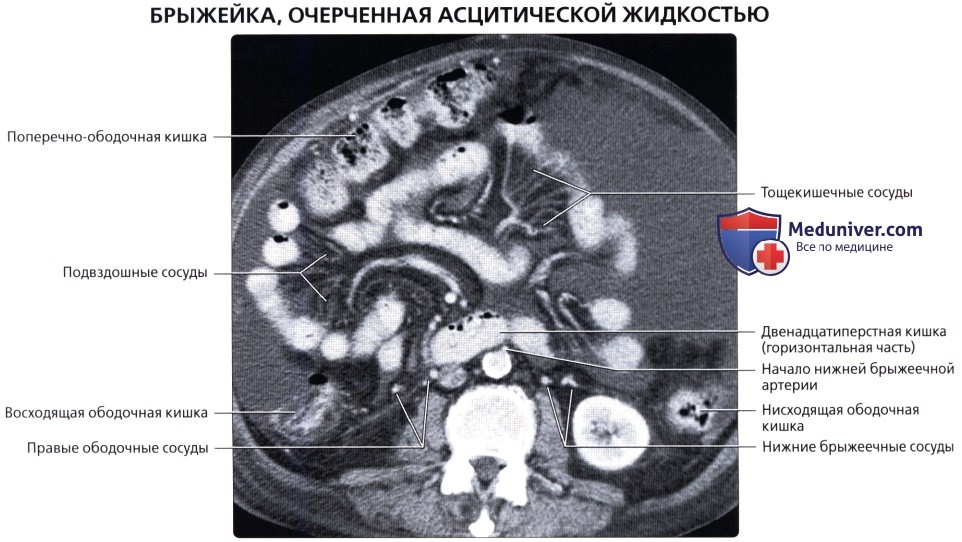
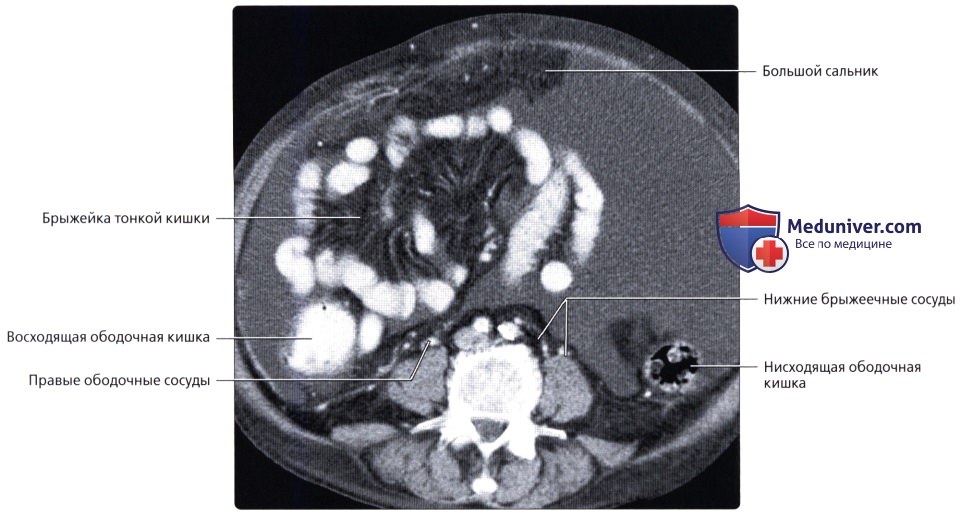
• Восходящая ободочная кишка:
о Идет от слепой до поперечно-ободочной кишки (соединяется с поперечно-ободочной кишкой на уровне печеночного изгиба, где поворачивает на 90° влево)
о Расположена забрюшинно
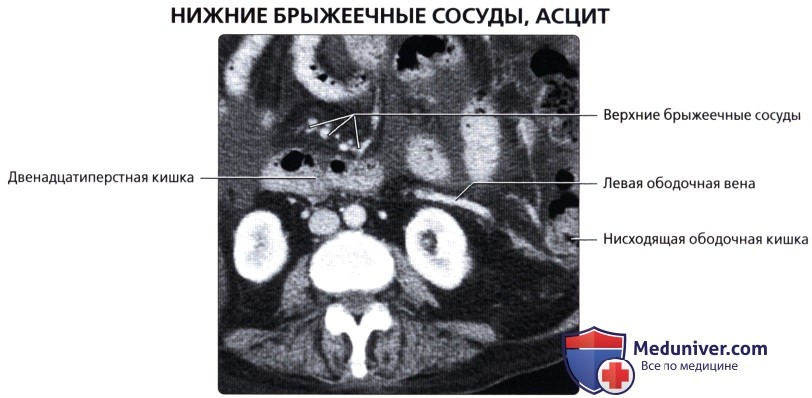
о Артериальное кровоснабжение: правая ободочная артерия (ветвь ВБА)
о Венозный отток: правая ободочная вена (приток ВБВ)
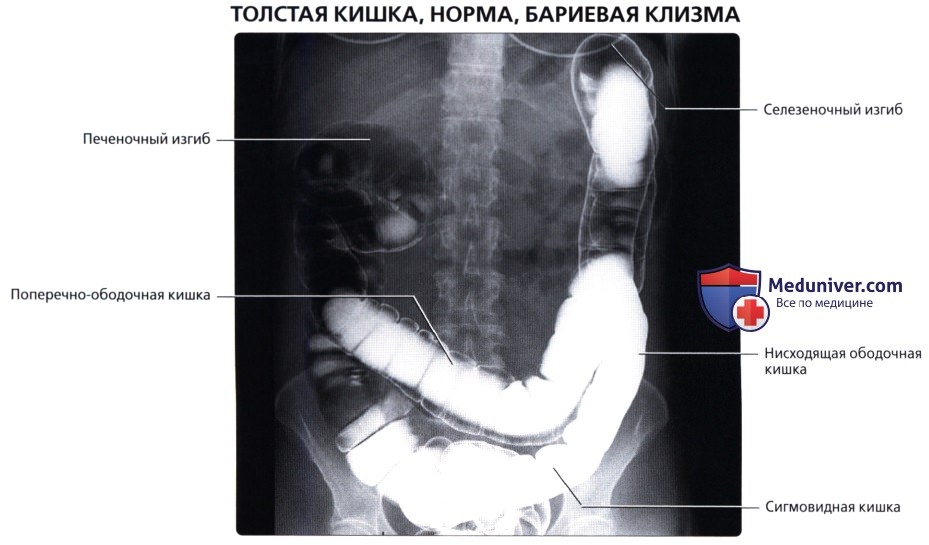

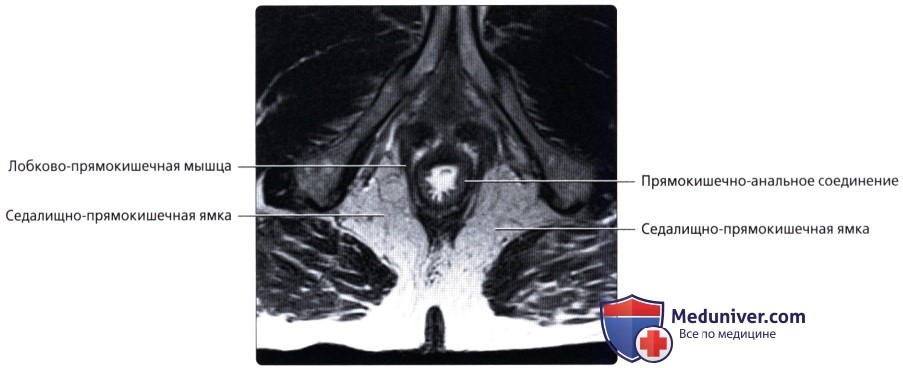
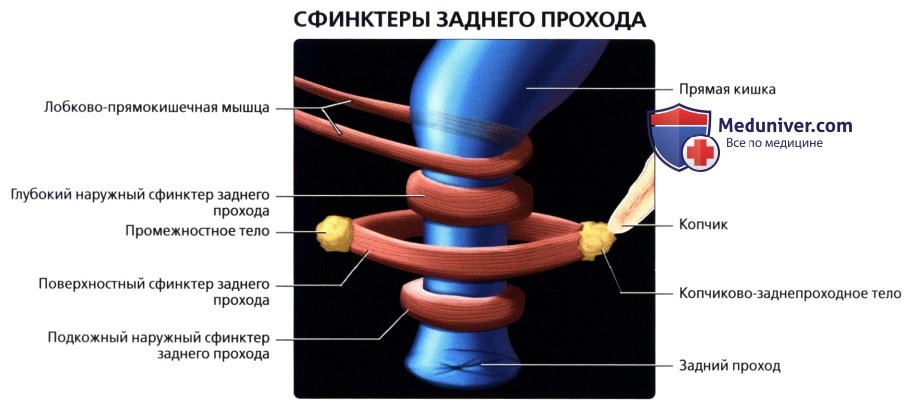
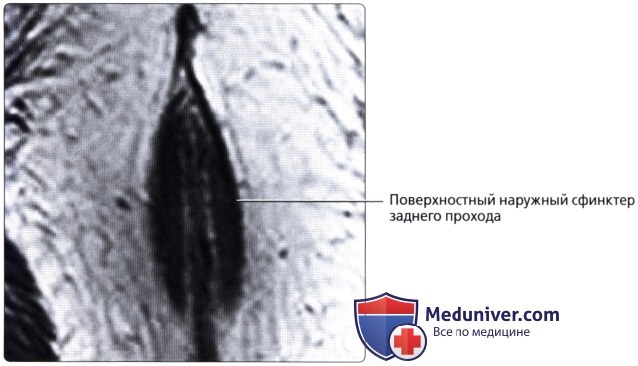

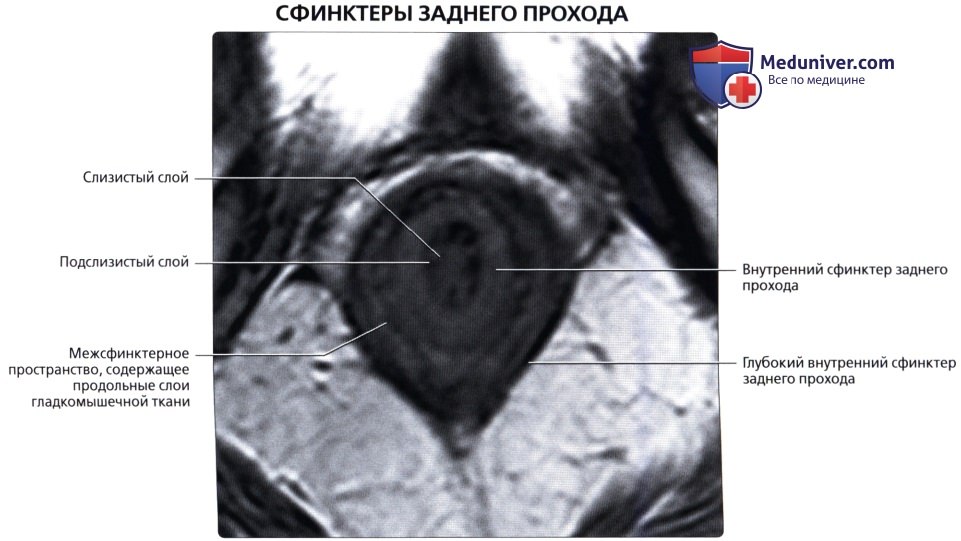
• Поперечно-ободочная кишка:
о Пересекает брюшную полость от восходящей ободочной кишки (у печеночного изгиба) до нисходящей ободочной кишки (у селезеночного изгиба), где совершает поворот вниз на 90°:
— Наиболее вариабельный отдел толстой кишки, поскольку может значительно изгибаться и опускаться до полости таза
— Поперечно-ободочная кишка расположена внутрибрюшинно
— Поперечно-ободочная кишка обладает собственной брыжейкой (брыжейка поперечно-ободочной кишки), в которой проходят сосуды, нервы и лимфатические сосуды
— Большой сальник свисает вниз с поперечно-ободочной кишки, желудочно-ободочная связка соединяет большую кривизну желудка и поперечно-ободочную кишку
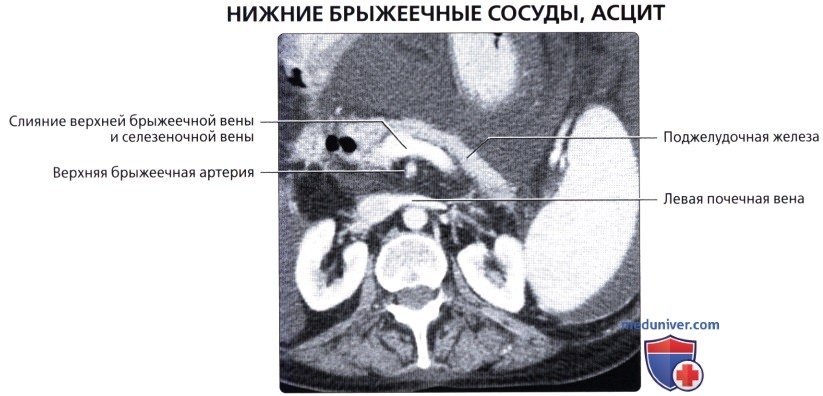
о Артериальное кровоснабжение: средняя ободочная артерия (ветвь ВБА)
о Венозный отток: ВБВ
• Нисходящая ободочная кишка:
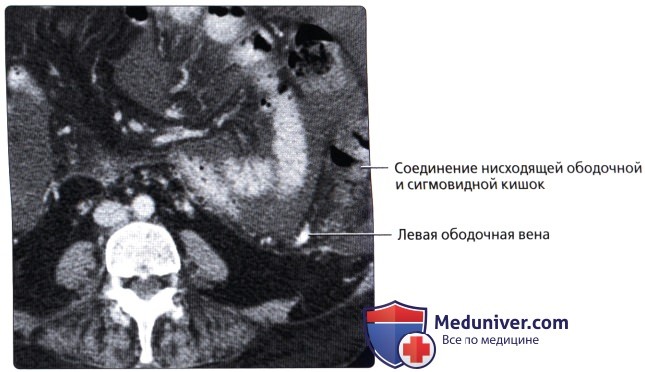
о Забрюшинный отдел левой половины толстой кишки, идущий от селезеночного изгиба вниз и поворачивается в медиальном направлении, переходя в сигмовидную кишку
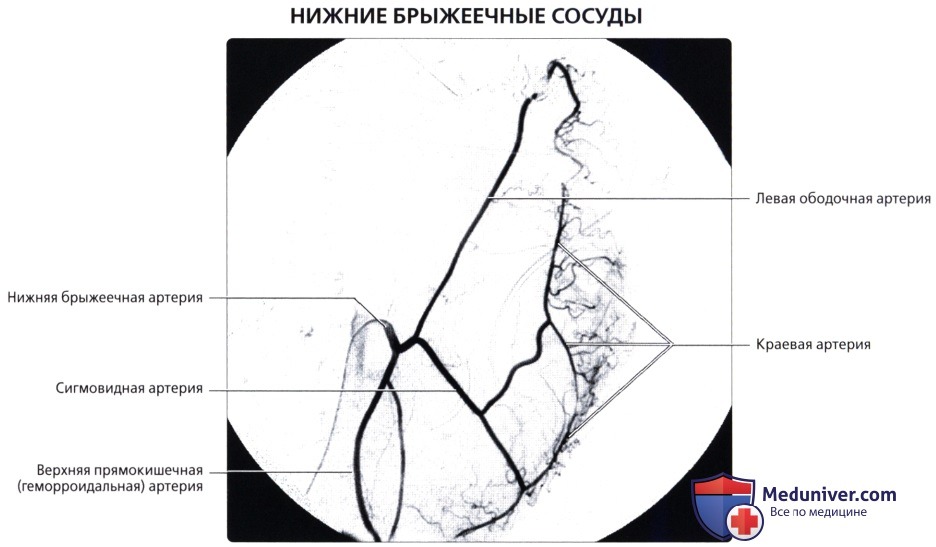
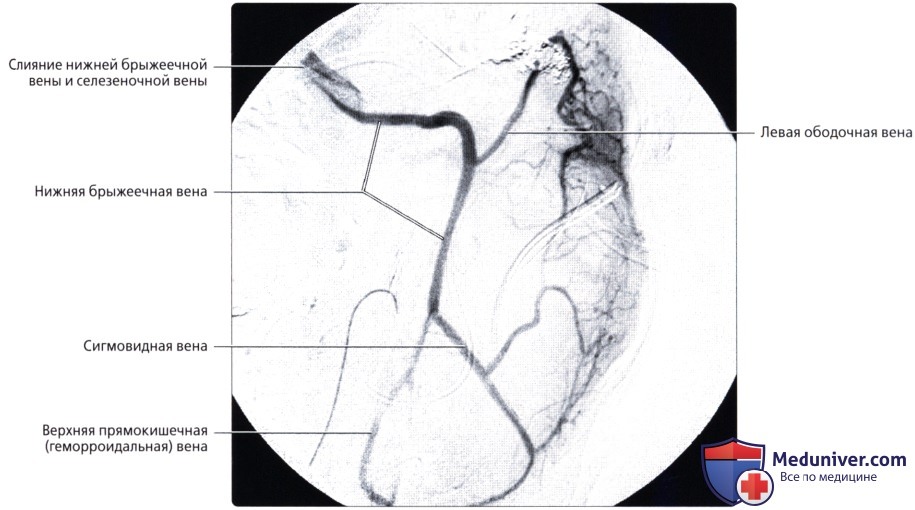
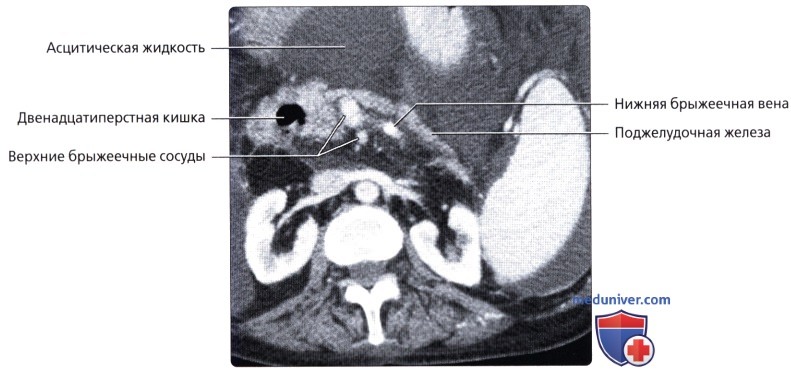
о Артериальное кровоснабжение: левая ободочная артерия и верхняя сигмовидная артерия [ветви нижней брыжеечной артерии (НБА)]
о Венозный отток: нижняя брыжеечная вена (НБВ)
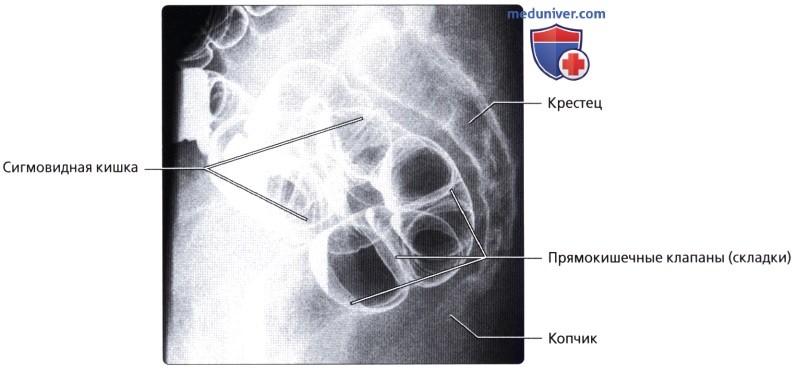
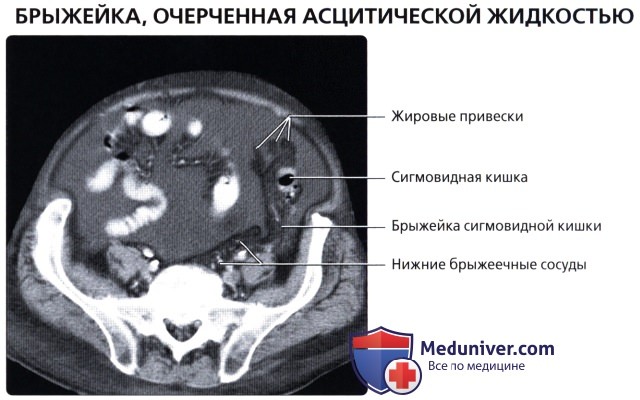
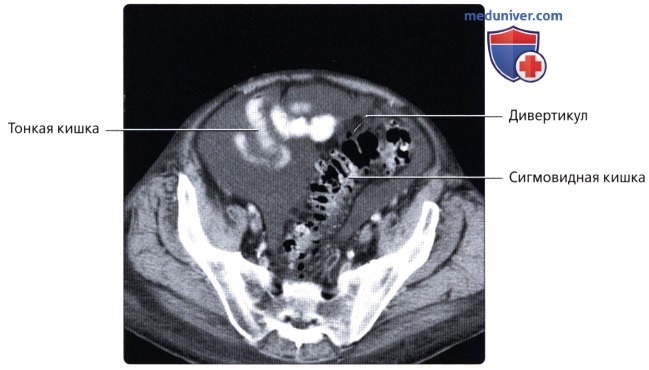
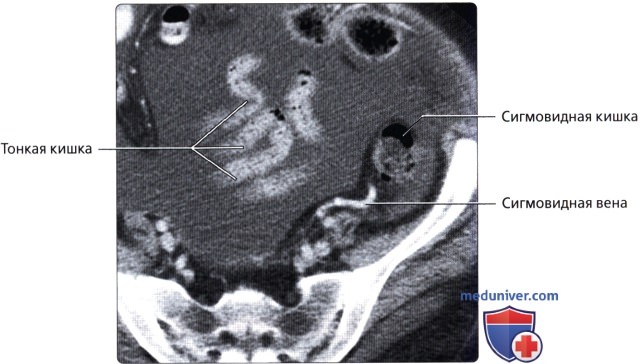
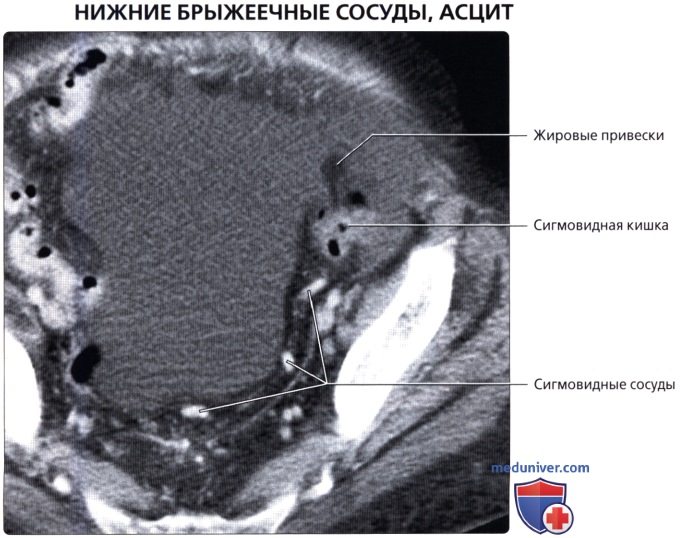
• Сигмовидная кишка:
о Подвижный S-образный внутрибрюшинный отдел левой половины толстой кишки:
— Достаточно вариабельные по длине, растяжимости и локализации
— Обладает собственной длинной брыжейкой (брыжейка сигмовидной кишки)
о Артериальное кровоснабжение: сигмовидные артерии (ветви НБА)
о Венозный отток: НБВ
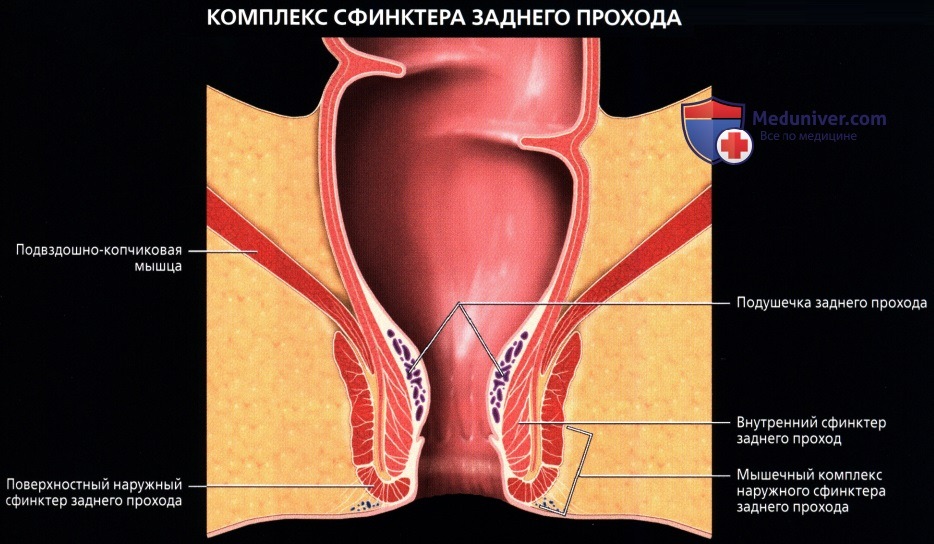
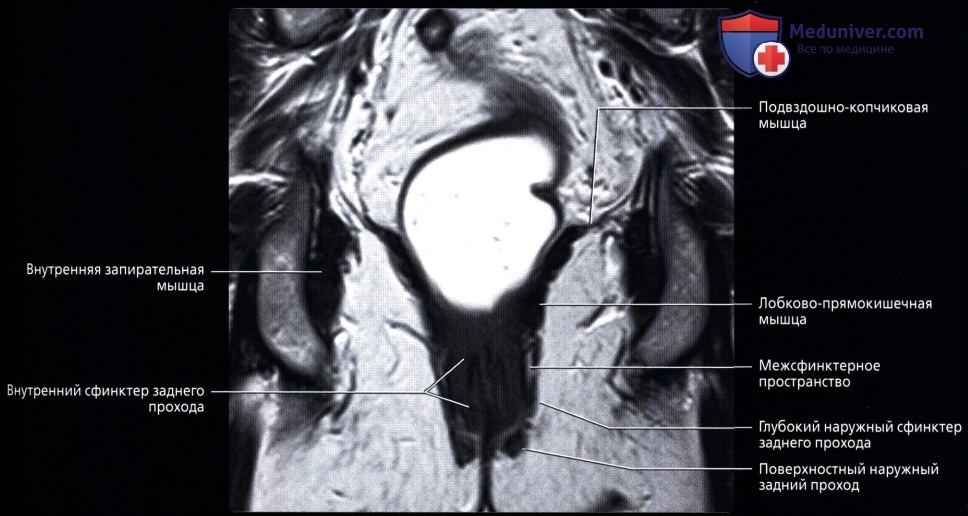
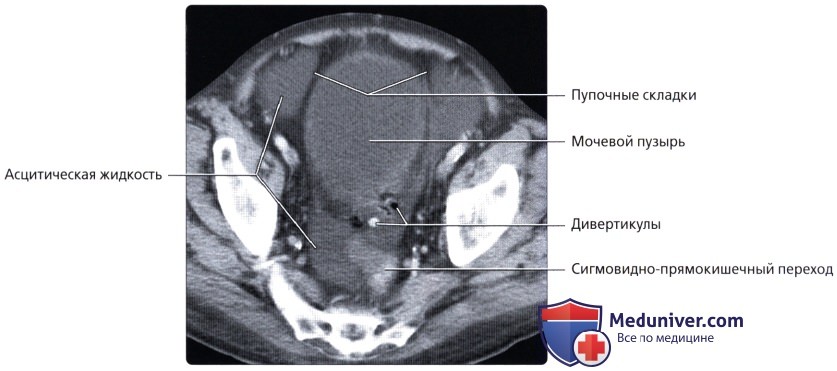
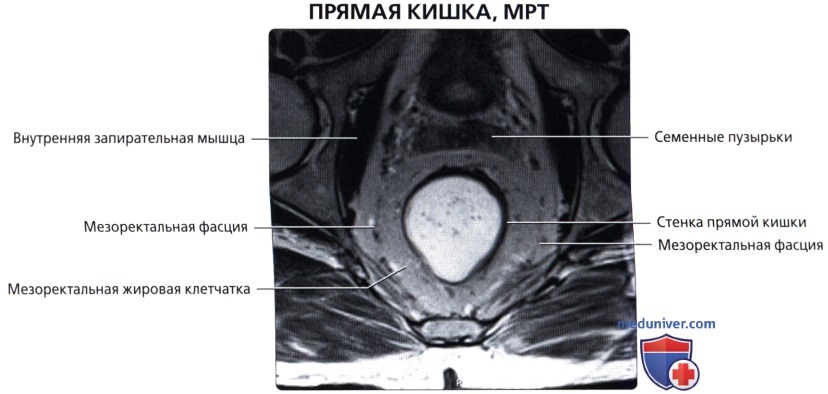
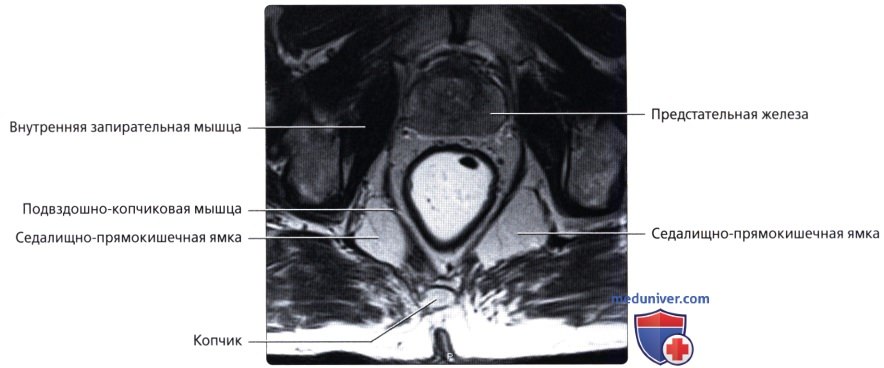
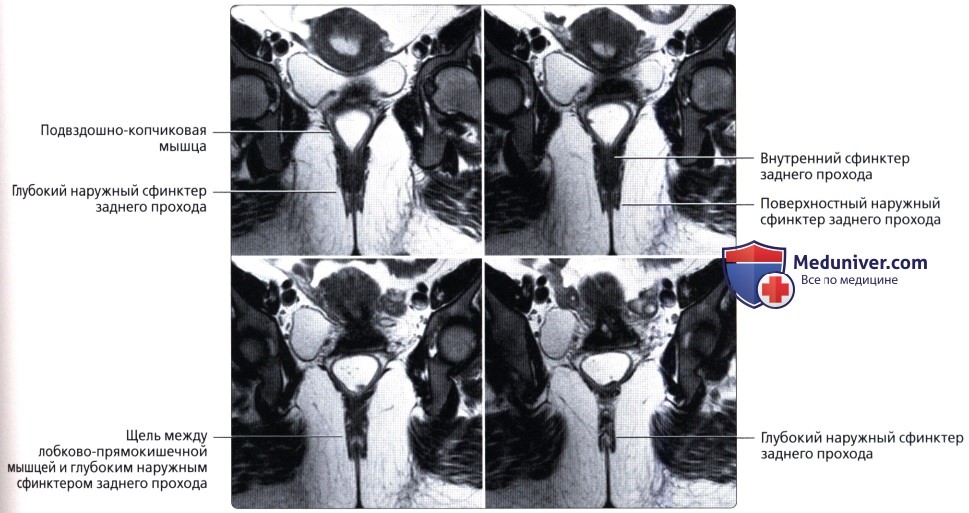
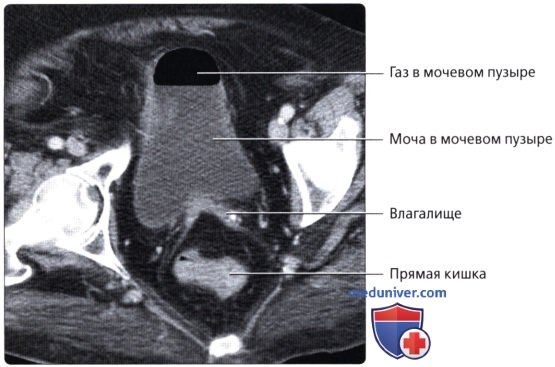
• Прямая кишка:
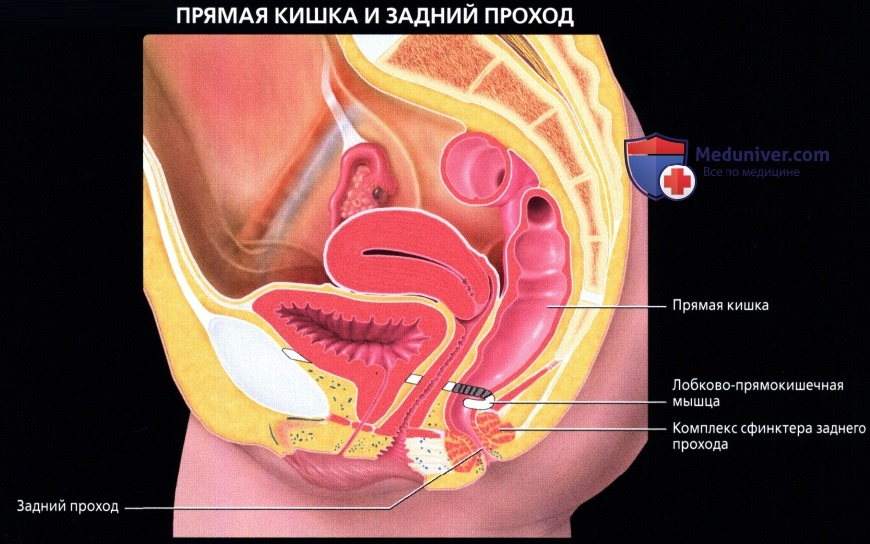
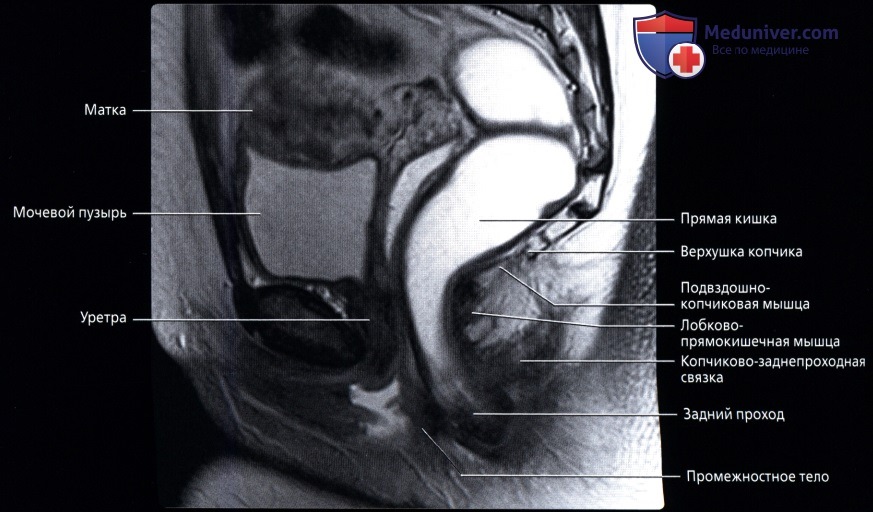
о Последние 15-20 см толстой кишки, идущие от сигмовидно-прямокишечного перехода (расположение варьирует, но обычно начинается на уровне S3) до анального прохода:
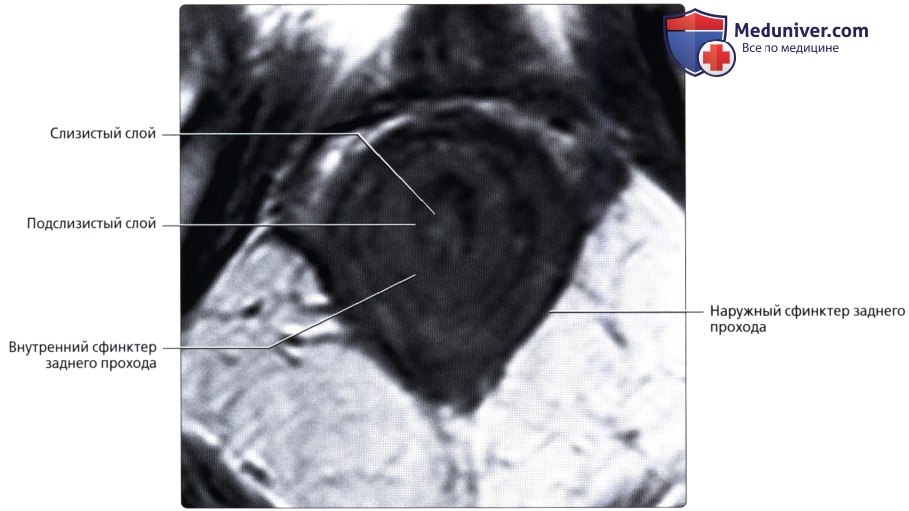
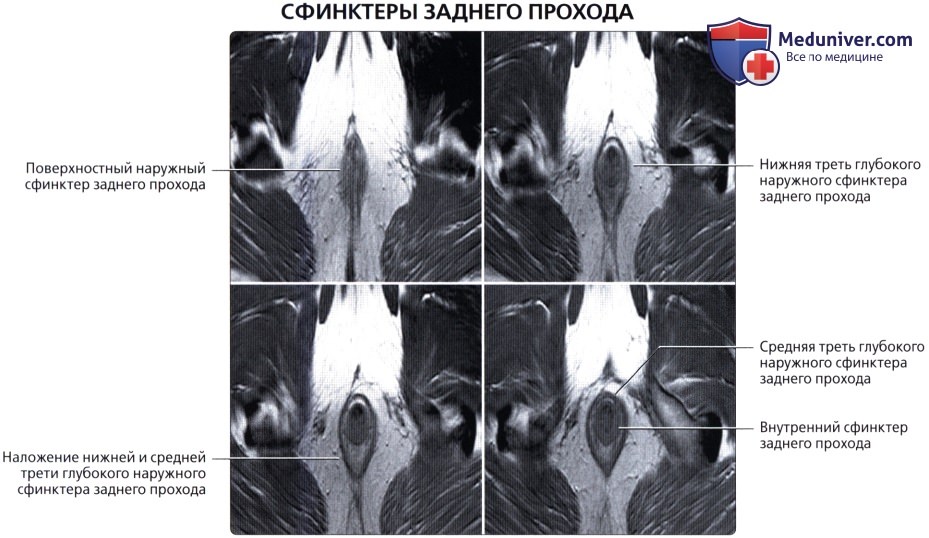
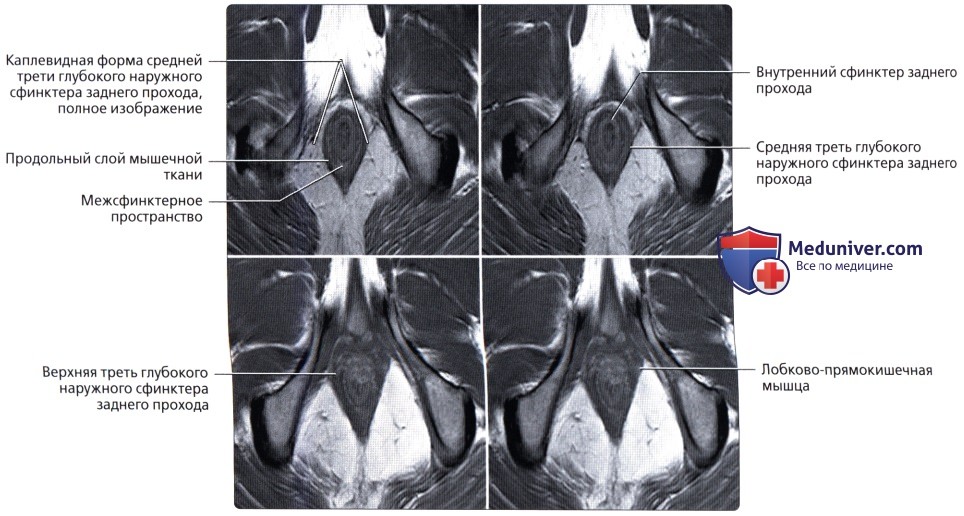
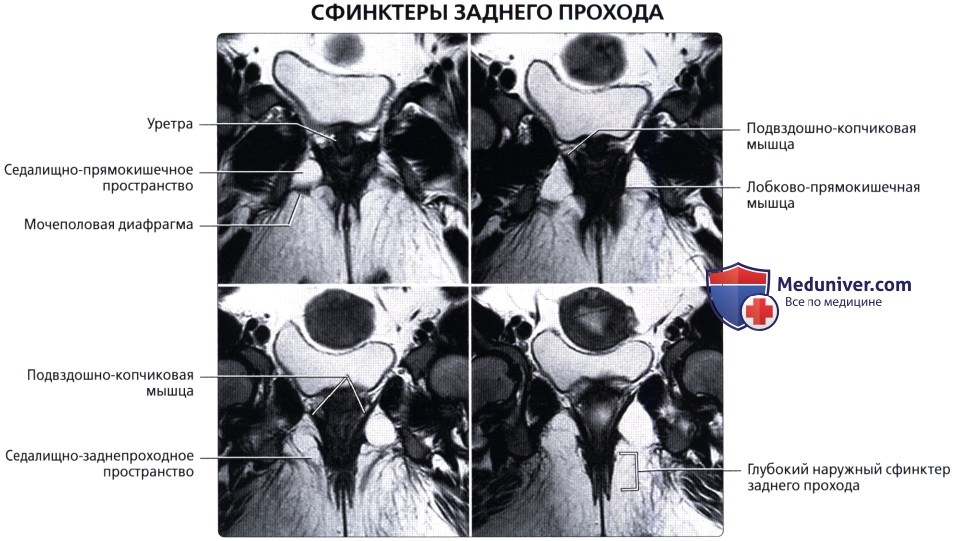
— Разделена натри отдела: нижняя 1/3 (7-10 см от края ануса), средняя 1/3 (4-5 см в длину) и верхняя 1/3 (последние 4-5 см)
— Расположена во внебрюшинном отделе полости таза и окружена околопрямокишечной жировой тканью («брыжейка прямой кишки»), ограниченной среднепрямокишечной фасцией:
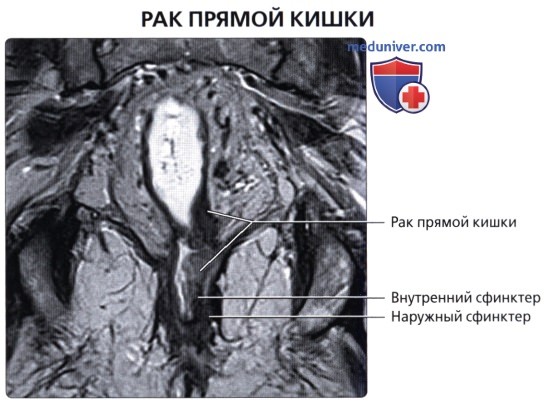
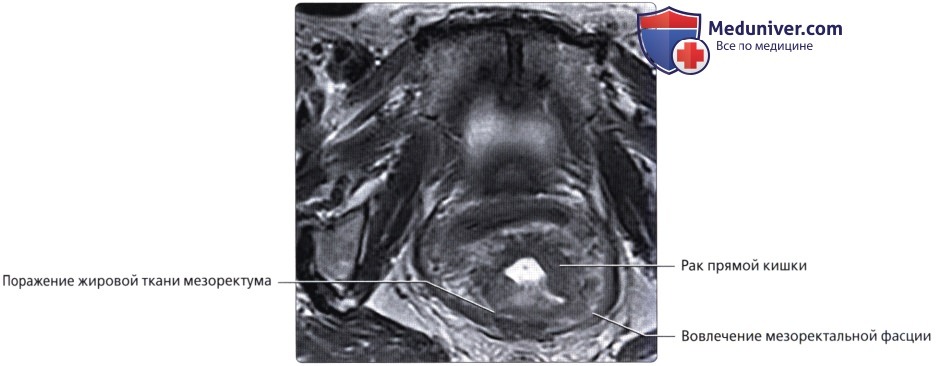
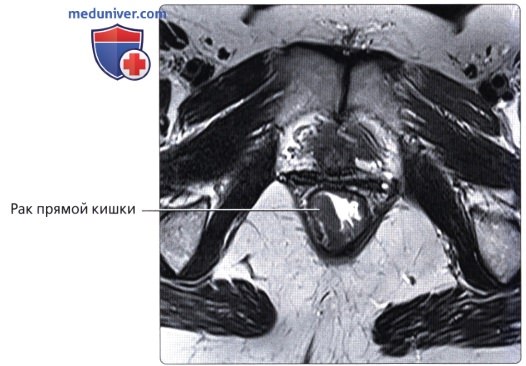
Под среднепрямокишечной фасцией понимают «кольцевой край резекции», используемый при полном удалении среднего отдела прямой кишки при раке прямой кишки (ключевой признак при стадировании рака прямой кишки по данным МРТ)
— Верхняя 1/3 спереди и сбоку покрыта брюшиной, в то время как средняя 1/3 покрыта брюшиной только спереди; нижняя 1/3 не покрыта брюшиной:
Складки брюшины образуют позадипузырный карман у мужчин и позадиматочный карман (Дугласа) у женщин, оба являются самыми нижними углублениями брюшины
Лишь верхняя 1/3 прямой кишки расположена внутрибрюшинно
— Имеет несколько прямокишечных складок (клапанов), схожих с полулунными складками толстой кишки
— Имеет продолжающийся слой продольных мышц, а не тяжи (обособленные полосы мышечной ткани), встречающиеся в проксимальных отделах толстой кишки
о Дистальный отдел прямой кишки расширяется и накапливает каловые массы перед дефекацией («ампула» прямой кишки)
о Артериальное кровоснабжение: кровоснабжение брыжейки и органа осуществляется через верхнюю прямокишечную артерию (конечная ветвь НБА), среднюю прямокишечную артерию (ветвь нижней подвздошной артерии) и нижнюю прямокишечную артерию (ветвь внутренней срамной артерии от внутренней подвздошной артерии)
о Венозный отток: верхняя прямокишечная вена (отток в систему воротной вены), средняя прямокишечная вена (отток от органа) и нижняя прямокишечная вена (отток от органа)
о Иннервация:
— Симпатическая иннервация через поясничные внутренностные нервы и верхние/нижние подчревные сплетения
— Парасимпатическая иннервация через тазовые внутренностные нервы и нижние подчревные сплетения
о Лимофоотток: околопрямокишечные лимфатические узлы осуществляют отток лимфы в нижние брыжеечные лимфатические узлы и внутренние подвздошные лимфатические узлы
• Боковые каналы брюшной полости:
о Правый и левый боковые каналы являются частью брюшинной полости и проходят чуть латеральнее правой и левой половин толстой кишки и достигают полости таза
о Служат путем проникновения инфекции или воспалительных нарушений (включая начинающиеся в правой/левой половинах толстой кишки) из верхнего отдела брюшной полости в полость таза
о Правый боковой канал начинается у печеночного изгиба и достигает полости таза:
— Сообщается с правым подпеченочным и поддиафрагмальным пространствами
о Левый боковой канал начинается от селезеночного изгиба и достигает полости таза:
— Отделен от левого поддиафрагмального пространства диафрагмально-ободочной связкой
в) Строение стенки:
• Слизистый, подслизистый, двойной мышечный, серозный (у внутрибрюшинных отделов) и подслизистый (адвентициальная оболочка внебрюшинных отделов)
• Продольный мышечный слой не однородный (в отличие от тонкой кишки), а разделен на полосы (кроме прямой кишки)
• В отличие от тонкой кишки, слизистая оболочка толстой кишки не покрыта ворсинами
• Подслизистый слой содержит множество обособленных лимфатических бляшек, которые могут наблюдаться в виде едва заметных узелков размерами 3-4 мм при исследовании с двойным контрастированием с бариевой клизмой
• Ленты ободочной кишки: три утолщенных плоских ленты гладкомышечной ткани, составляющих внешний продольный гладкомышечный слой
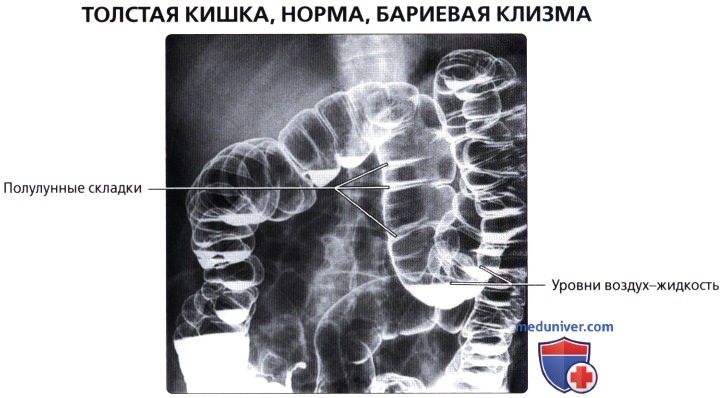
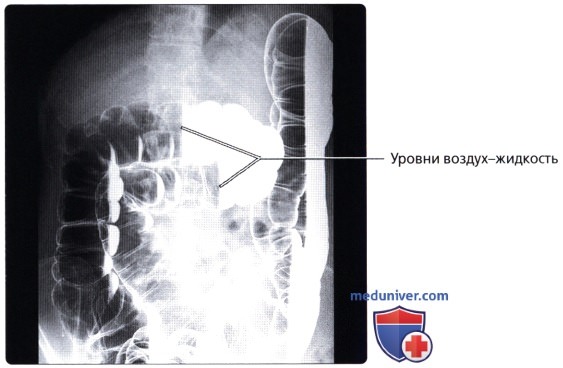
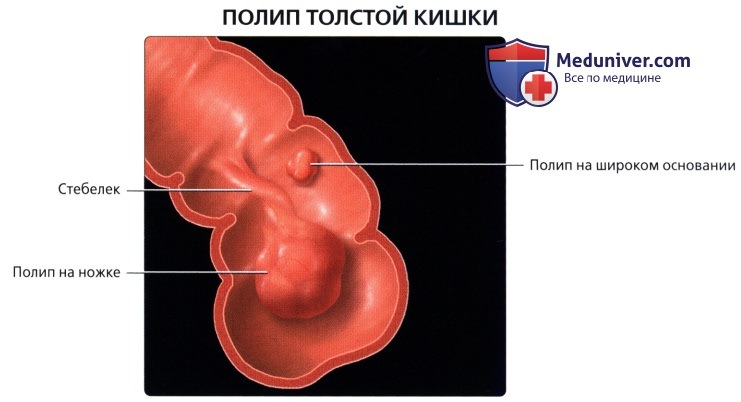
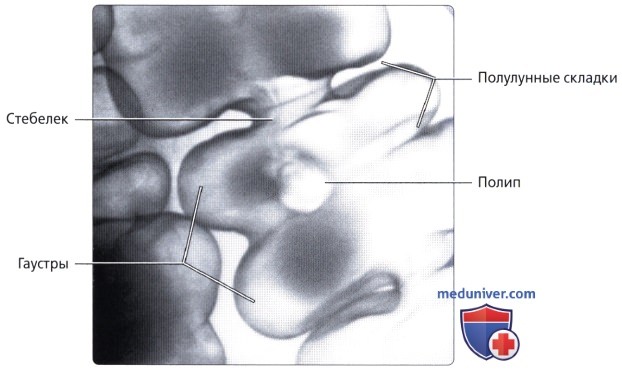
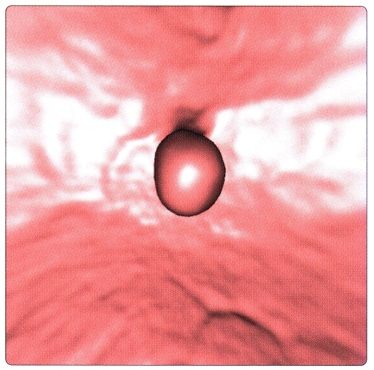
• Гаустры: мешотчатые структуры толстой кишки, образованные сокращением лент ободочной кишки и разделенные полулунными складками
• Полулунные складки (plicae semilunares):
о Борозды между гаустрами, состоящие из слизистого, подслизистого и циркулярного мышечного слоя (в складках тонкой кишки мышечный слой отсутствует)
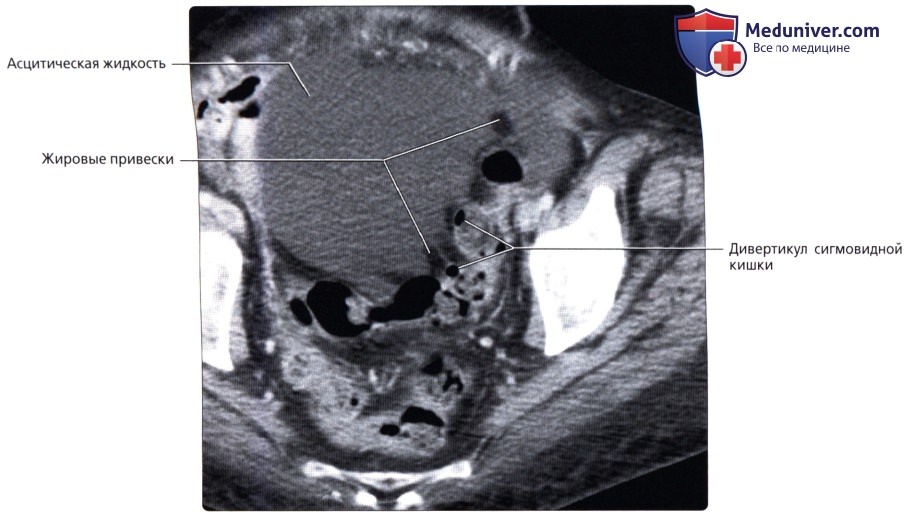
• Жировые (сальниковые) привески (или отростки):
о Карманы жировой ткани в подсерозном слое, отходящие от поверхности толстой кишки
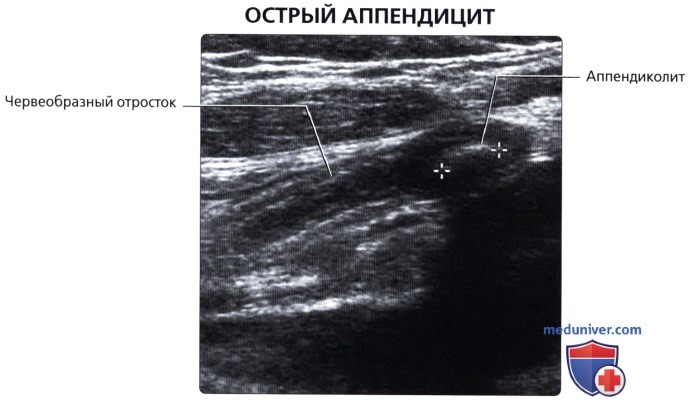
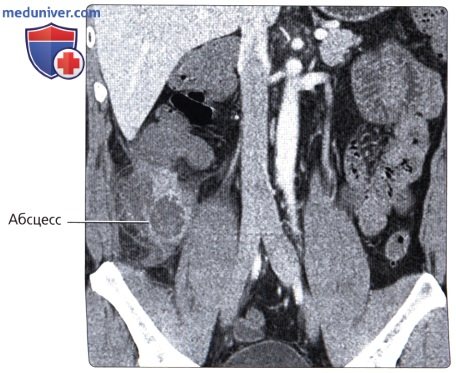
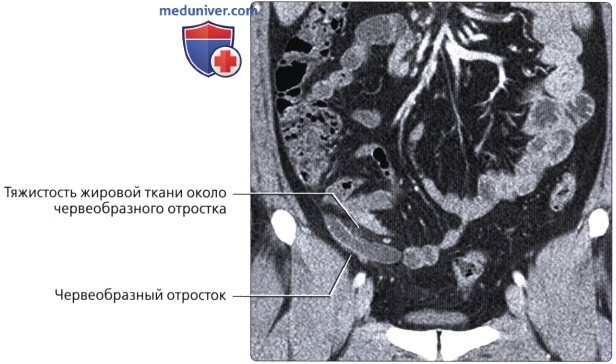
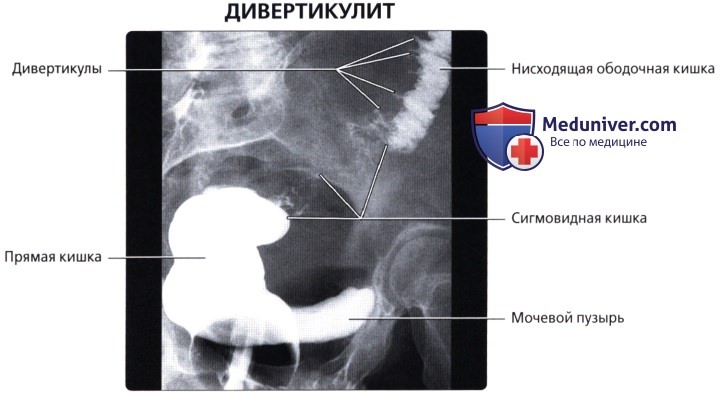
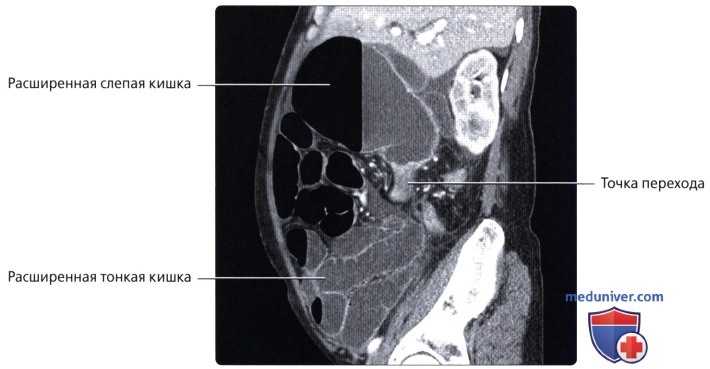
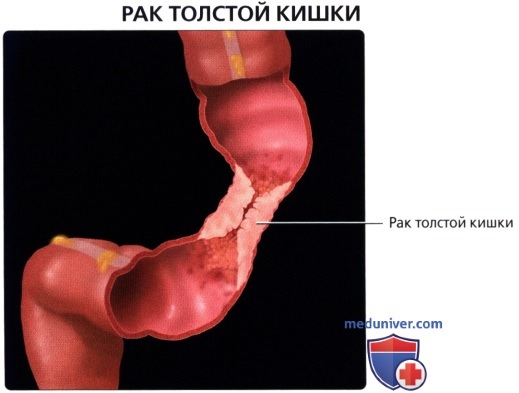
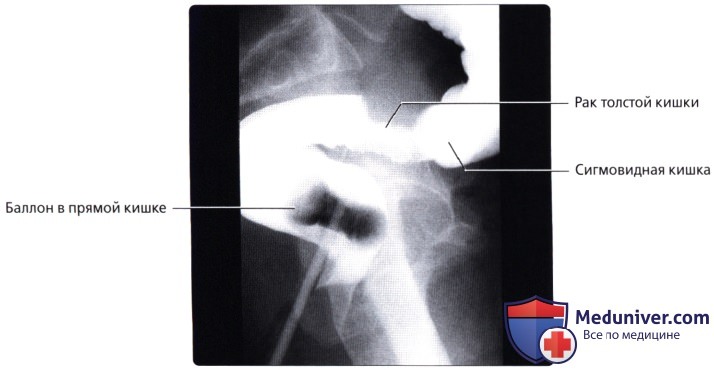
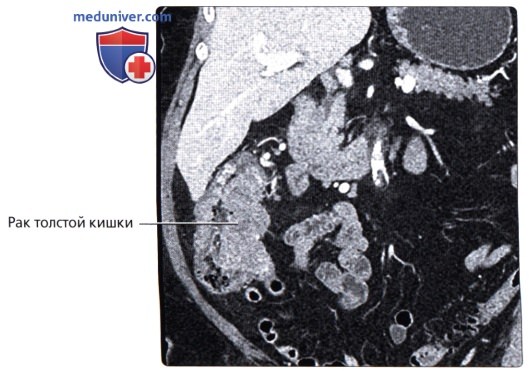
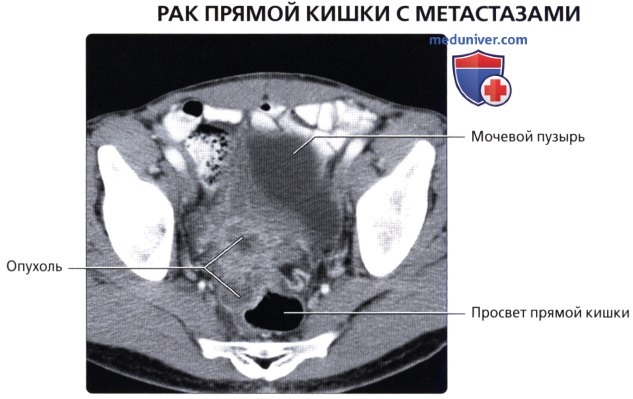
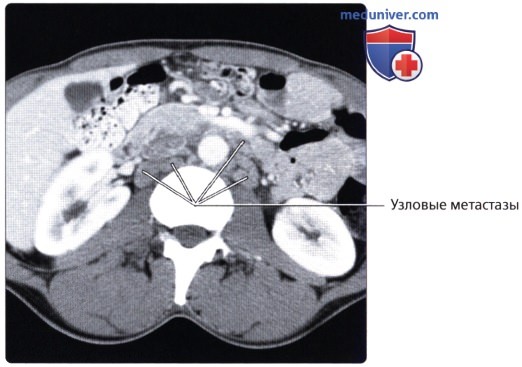
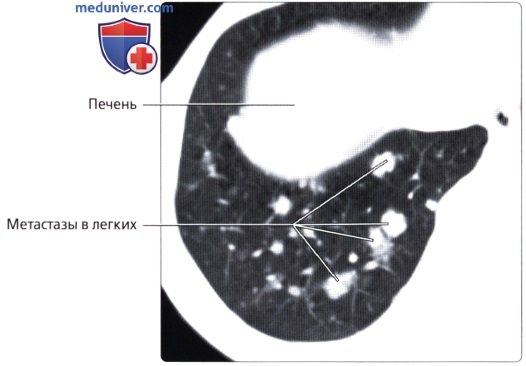
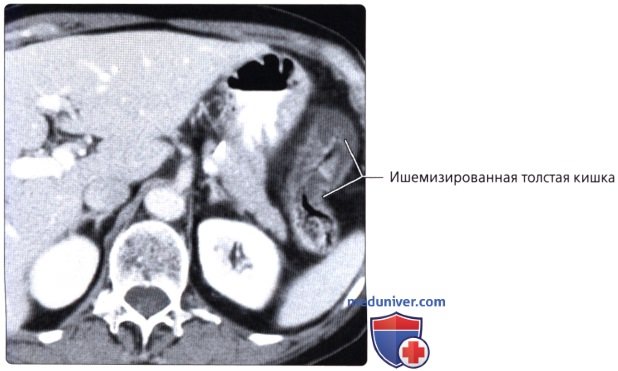
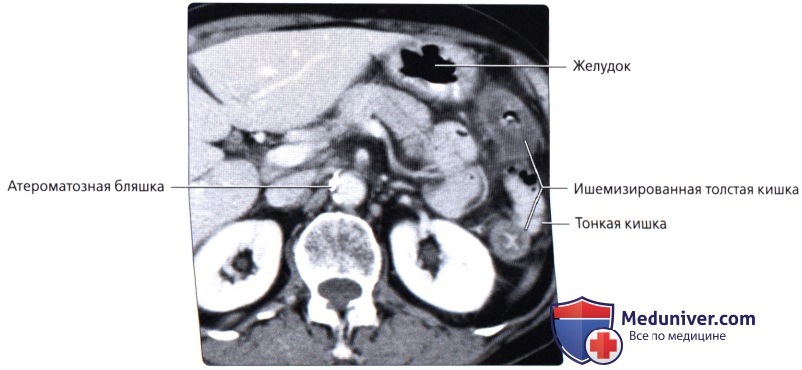
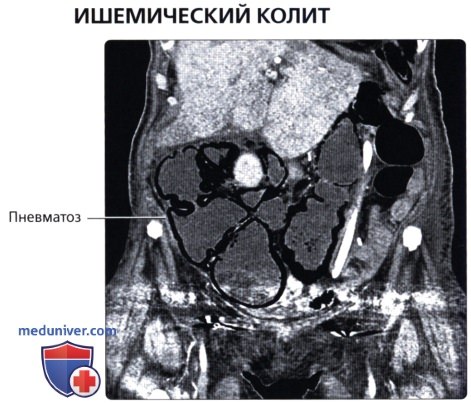
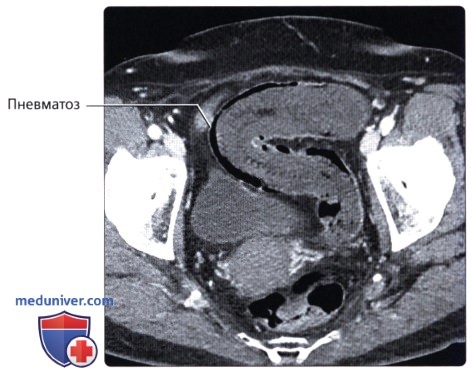
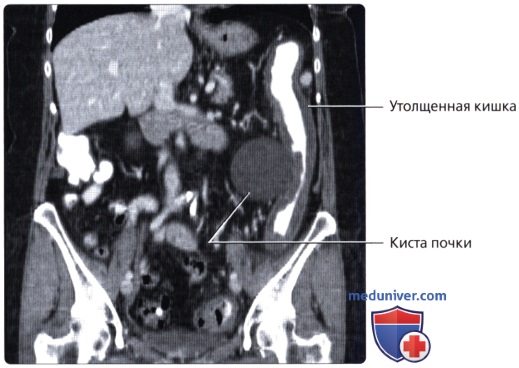
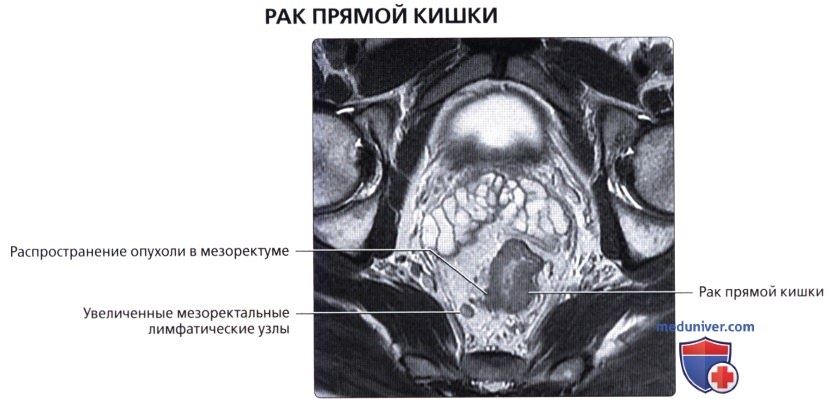
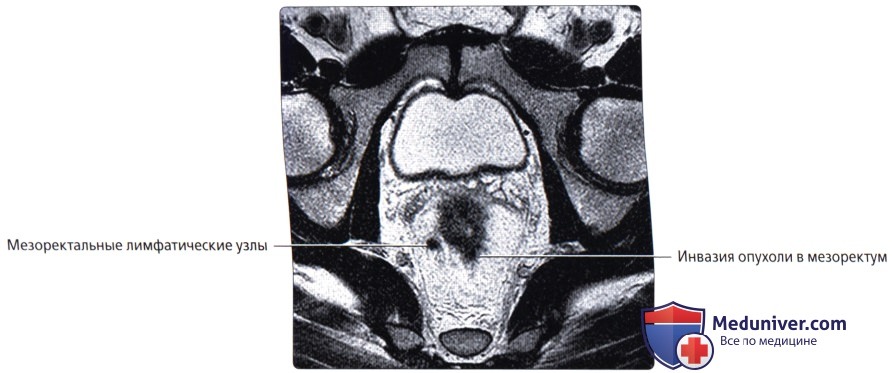
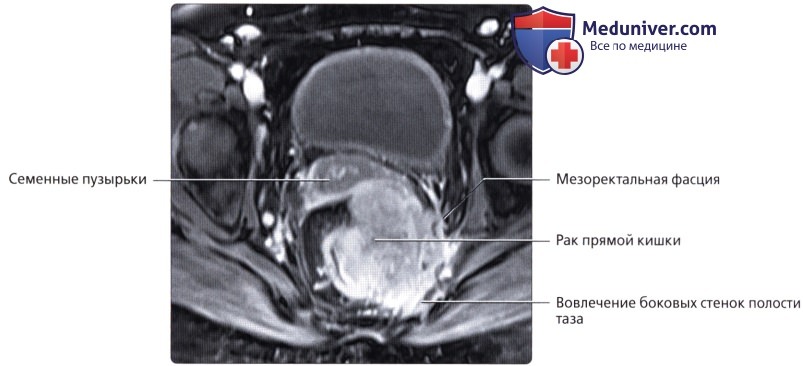
г) Клинические особенности патологии толстой кишки:
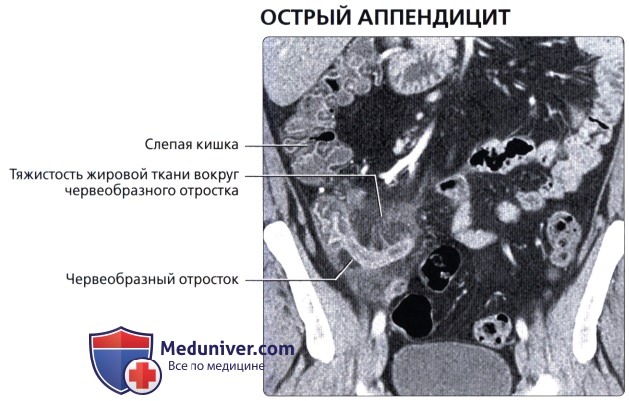
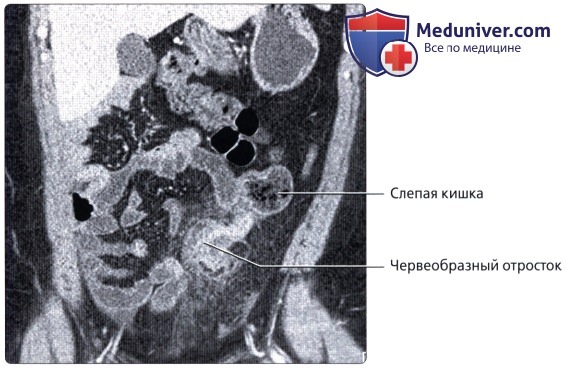
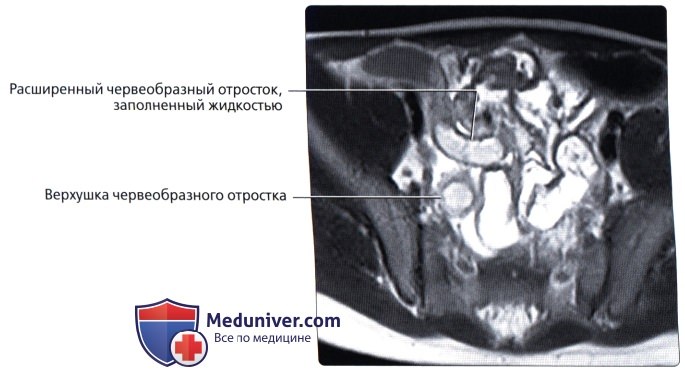
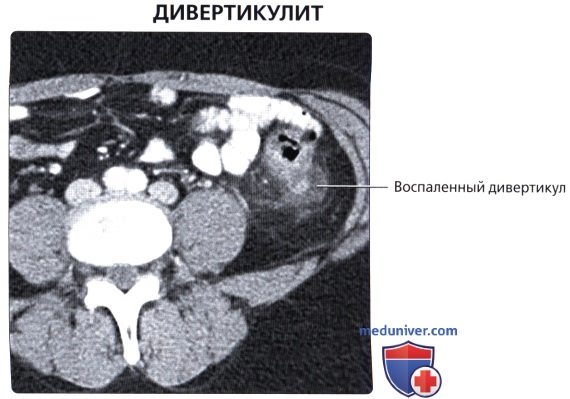
• Воспаление червеобразного отростка:
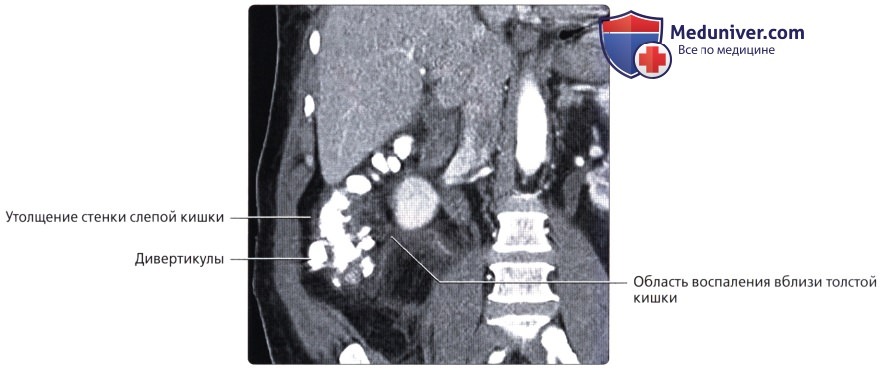
о Возникает при непроходимости просвета червеобразного отростка, приводящего к его воспалению
о Увеличенный воспаленный червеобразный отросток с толстой гиперемированной стенкой и тяжистостью жировой ткани вблизи червеобразного отростка на КТ
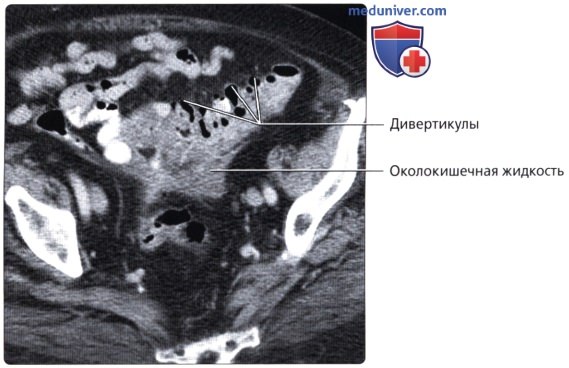
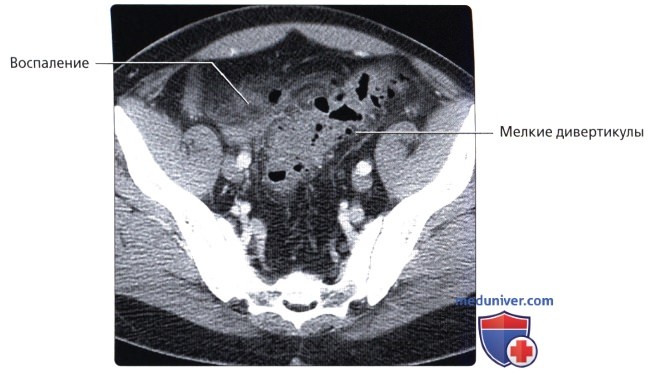
• Дивертикулез:
о Во всех отделах толстой кишки кроме прямой кишки могут образовываться дивертикулы (наиболее часто в сигмовидной кишке):
— Дивертикулы выпячиваются через слабые точки толстой кишки, в которых питающие артерии проникают через мышечный слой
о Возможно прободение дивертикулов, что приводит к воспалению толстой кишки (дивертикулит)
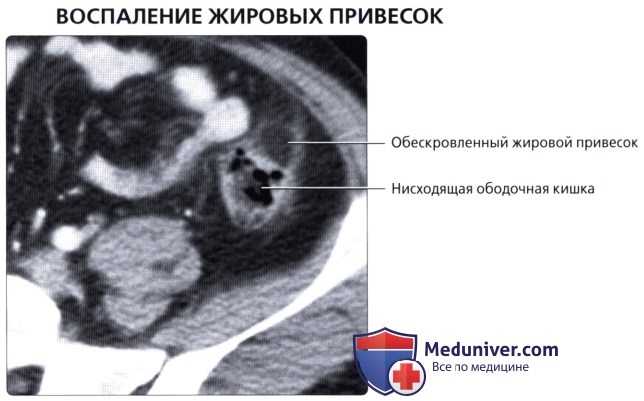
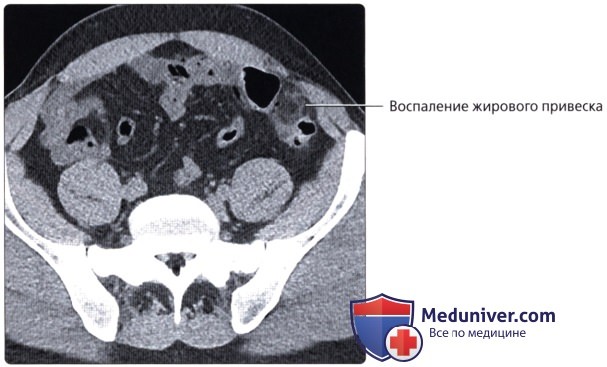
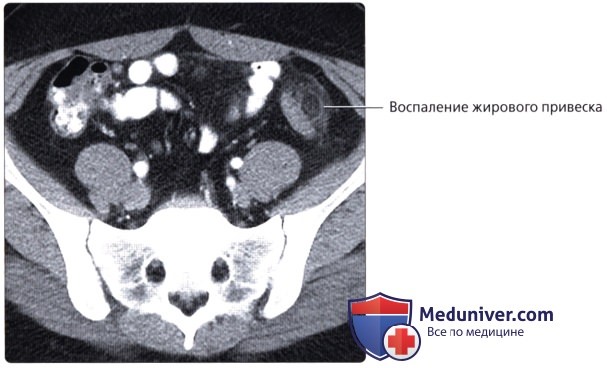
• Воспаление жировых подвесок:
о Отростки толстой кишки могут перекручиваться с нарушением кровоснабжения, что приводит к развитию клинической картины, имитирующей дивертикулит
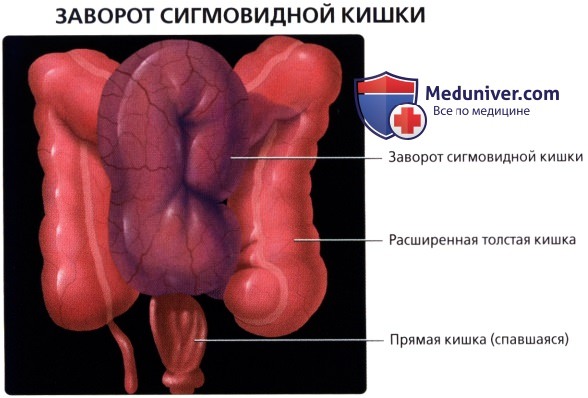
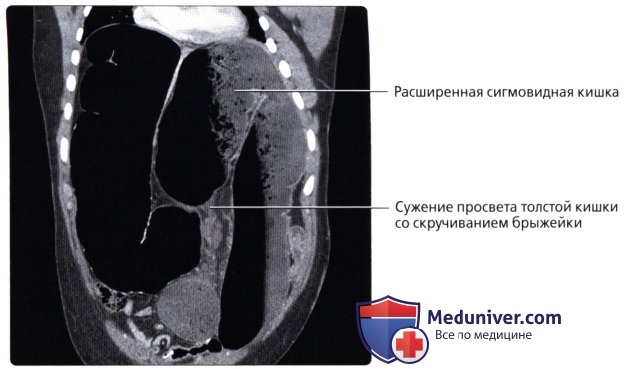
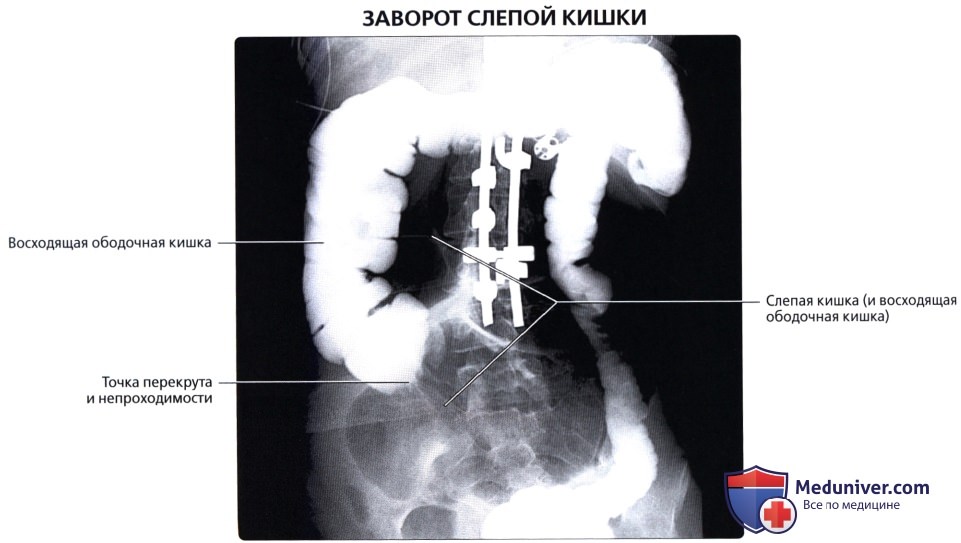
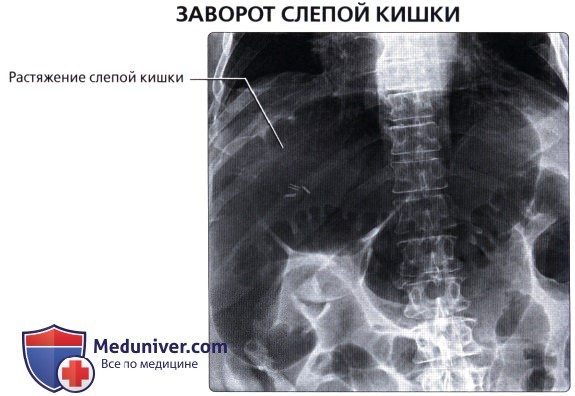
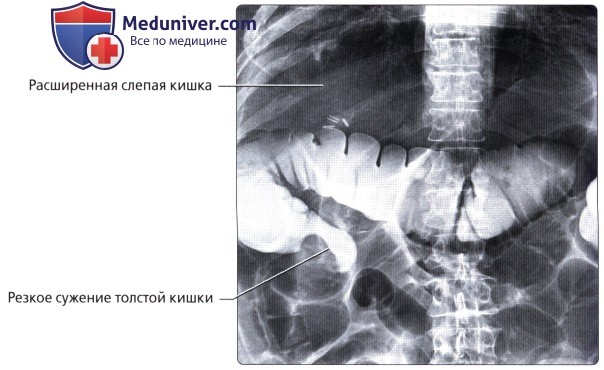
• Заворот толстой кишки:
о Брыжейка сигмовидной кишки может иметь большую длину и узкое основание, прикрепленное к задней стенке брюшной полости:
— Предрасполагает к завороту (закручиванию) толстой кишки с часто возникающей непроходимостью просвета и сжатию сосудов, что может приводить к ишемии и прободению
о Слепая кишка также может иметь длинную брыжейку, что предрасполагает к завороту, непроходимости и ишемии («заворот слепой кишки»)
• Рак прямой кишки:
о Отток крови в нижнюю полую и воротную вены позволяет метастазам проникать в органы (легкие, кости и т. д.) до проникновения в печень (в то время как при опухолях других отделов толстой кишки в первую наблюдается метастатическое поражение печени)
о МРТ является ценным методом визуализации при стадировании рака прямой кишки
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 21.4.2020