Ангинозные боли что это такое
Ишемическая болезнь сердца: терапия инфаркта и стенокардии
обзор ЛС, использующихся при лечении стенокардии, инфаркта миокарда
1.Предынфарктный — учащение и усиление приступов стенокардии (от нескольких часов до нескольких недель);
2.Острейший — от момента появления ишемии до развития миокарда (от 30 минут до 2 часов);
3.Острый — от образования некроза до ферментативного расплавления некротизированной мышечной ткани (от 2 часов до 10 суток);
4.Подострый — начальные процессы организации рубца, развитие грануляционной ткани на месте некротической (до 5 недель);
5.Постинфарктный — адаптация миокарда к новым условиям функционирования (до 6 месяцев).
ОИМ имеет различные варианты течения (см.таблицу 1).
Общая летальность при ОИМ составляет 30–35 %. Большая часть смертей приходится на первые двое суток, поэтому основные лечебные мероприятия проводят именно в этот период в специализированных отделениях интенсивной терапии.
В последние несколько лет достаточно широко в клиническую практику вошел новый термин — острый коронарный синдром (ОКС), промежуточный диагноз между нестабильной стенокардией и ОИМ. ОКС — предварительный диагноз, позволяющий врачу определить неотложные лечебные и организационные мероприятия. Выделяют ОКС с подъемом и без подъема сегмента ST при ЭКГ исследовании.
Публикации в СМИ
Cтенокардия вариантная
Вариантная стенокардия — стенокардия, характеризующаяся появлением боли в покое и сопровождающаяся преходящим подъёмом сегмента ST. Этот вид стенокардии обусловлен преходящим спазмом венечных артерий, поэтому обычно возникает вне связи с физической нагрузкой. Статистические данные. Распространённость неизвестна, но, по-видимому, заболевание возникает довольно редко.
Этиология и патогенез • Тонус венечных сосудов зависит от равновесия сосудорасширяющих и сосудосуживающих факторов. К вазодилатирующим факторам относят оксид азота (NO), так называемый эндогенный релаксирующий фактор. При наличии атеросклероза и гиперхолестеринемии, по-видимому, уменьшается выработка этого фактора эндотелием, либо он распадается в большей степени, т.е. уменьшается эндотелиальная вазодилататорная функция. Это приводит к увеличению активности сосудосуживающих агентов, что способствует развитию спазма венечных артерий. Выраженный спазм вызывает трансмуральную ишемию, которая характеризуется дискинезией стенки левого желудочка, обнаруживаемой при ЭхоКГ, и подъёмом сегмента ST на ЭКГ • Вариантная стенокардия может возникать при стабильной стенокардии напряжения у 50% пациентов. Нередко отмечают её появление у больных в остром периоде ИМ, а также после операций аортокоронарного шунтирования и чрескожной транслюминальной коронарной ангиопластики.
Клинические проявления • Типичная ангинозная боль за грудиной, возникающая чаще ночью или в ранние утренние часы, продолжительность приступа может быть более 15 мин. Сублингвальный приём нитроглицерина в большинстве случаев купирует приступ вариантной стенокардии. Характерно появление боли в ночное время или рано утром без связи с внешними факторами • На высоте боли возможно появление желудочковых аритмий или АВ-блокад. Обмороки вследствие желудочковых аритмий или АВ-блокад могут быть диагностическими признаками вариантной стенокардии • Характерный сопутствующий признак — мигрень, возникающая у 25% пациентов. У 25% пациентов вариантная стенокардия сочетается с феноменом Рейно • Заболевание может протекать волнообразно — после нескольких приступов возможен длительный период ремиссии, а затем возобновление приступов вариантной стенокардии.
Инструментальные данные • Если удаётся записать ЭКГ во время болевого приступа, регистрируют подъём сегмента ST (чаще сразу в нескольких отведениях), и возвращение его к изолинии после купирования болевого синдрома • Суточное мониторирование ЭКГ также может выявить эпизоды элевации сегмента ST • ЭКГ при пробе с физической нагрузкой провоцирует стенокардию с подъёмом сегмента ST у 30% больных в активную фазу болезни • Провокационные пробы: холодовая, проба с гипервентиляцией, фармакологические пробы с допамином, ацетилхолином. Холодовая проба позволяет выявить приступ стенокардии и изменения ЭКГ у 10% пациентов (помещают руку до середины предплечья в воду температурой +4 °С на 3–5 мин; проба считается положительной при появлении ишемических изменений на ЭКГ во время погружения или в течение последующих 10 мин) • Коронарная ангиография позволяет выявить преходящий локальный спазм венечной артерии, располагающийся обычно в месте атеросклеротического поражения (причём независимо от степени его выраженности).
ЛЕЧЕНИЕ
Хирургическое лечение. При выявлении с помощью коронарной ангиографии выраженного атеросклеротического сужения артерий рекомендуется проведение коронарного шунтирования или баллонной дилатации. Однако имеются данные о том, что показатели операционной смертности и послеоперационных ИМ у больных с вариантной стенокардией выше, чем у больных без вариантной стенокардии.
Прогноз. Достаточно часто возникает спонтанная ремиссия (исчезновение приступов), иногда длящаяся годами. У ряда больных в течение 3 мес возникает ИМ. В большой степени на прогноз больных вариантной стенокардией влияет степень выраженности атеросклероза венечных артерий.
Синонимы. Стенокардия Принцметала • Вазоспастическая стенокардия • Спонтанная стенокардия.
МКБ-10 • I20.8 Другие формы стенокардии
Код вставки на сайт
Cтенокардия вариантная
Вариантная стенокардия — стенокардия, характеризующаяся появлением боли в покое и сопровождающаяся преходящим подъёмом сегмента ST. Этот вид стенокардии обусловлен преходящим спазмом венечных артерий, поэтому обычно возникает вне связи с физической нагрузкой. Статистические данные. Распространённость неизвестна, но, по-видимому, заболевание возникает довольно редко.
Этиология и патогенез • Тонус венечных сосудов зависит от равновесия сосудорасширяющих и сосудосуживающих факторов. К вазодилатирующим факторам относят оксид азота (NO), так называемый эндогенный релаксирующий фактор. При наличии атеросклероза и гиперхолестеринемии, по-видимому, уменьшается выработка этого фактора эндотелием, либо он распадается в большей степени, т.е. уменьшается эндотелиальная вазодилататорная функция. Это приводит к увеличению активности сосудосуживающих агентов, что способствует развитию спазма венечных артерий. Выраженный спазм вызывает трансмуральную ишемию, которая характеризуется дискинезией стенки левого желудочка, обнаруживаемой при ЭхоКГ, и подъёмом сегмента ST на ЭКГ • Вариантная стенокардия может возникать при стабильной стенокардии напряжения у 50% пациентов. Нередко отмечают её появление у больных в остром периоде ИМ, а также после операций аортокоронарного шунтирования и чрескожной транслюминальной коронарной ангиопластики.
Клинические проявления • Типичная ангинозная боль за грудиной, возникающая чаще ночью или в ранние утренние часы, продолжительность приступа может быть более 15 мин. Сублингвальный приём нитроглицерина в большинстве случаев купирует приступ вариантной стенокардии. Характерно появление боли в ночное время или рано утром без связи с внешними факторами • На высоте боли возможно появление желудочковых аритмий или АВ-блокад. Обмороки вследствие желудочковых аритмий или АВ-блокад могут быть диагностическими признаками вариантной стенокардии • Характерный сопутствующий признак — мигрень, возникающая у 25% пациентов. У 25% пациентов вариантная стенокардия сочетается с феноменом Рейно • Заболевание может протекать волнообразно — после нескольких приступов возможен длительный период ремиссии, а затем возобновление приступов вариантной стенокардии.
Инструментальные данные • Если удаётся записать ЭКГ во время болевого приступа, регистрируют подъём сегмента ST (чаще сразу в нескольких отведениях), и возвращение его к изолинии после купирования болевого синдрома • Суточное мониторирование ЭКГ также может выявить эпизоды элевации сегмента ST • ЭКГ при пробе с физической нагрузкой провоцирует стенокардию с подъёмом сегмента ST у 30% больных в активную фазу болезни • Провокационные пробы: холодовая, проба с гипервентиляцией, фармакологические пробы с допамином, ацетилхолином. Холодовая проба позволяет выявить приступ стенокардии и изменения ЭКГ у 10% пациентов (помещают руку до середины предплечья в воду температурой +4 °С на 3–5 мин; проба считается положительной при появлении ишемических изменений на ЭКГ во время погружения или в течение последующих 10 мин) • Коронарная ангиография позволяет выявить преходящий локальный спазм венечной артерии, располагающийся обычно в месте атеросклеротического поражения (причём независимо от степени его выраженности).
ЛЕЧЕНИЕ
Хирургическое лечение. При выявлении с помощью коронарной ангиографии выраженного атеросклеротического сужения артерий рекомендуется проведение коронарного шунтирования или баллонной дилатации. Однако имеются данные о том, что показатели операционной смертности и послеоперационных ИМ у больных с вариантной стенокардией выше, чем у больных без вариантной стенокардии.
Прогноз. Достаточно часто возникает спонтанная ремиссия (исчезновение приступов), иногда длящаяся годами. У ряда больных в течение 3 мес возникает ИМ. В большой степени на прогноз больных вариантной стенокардией влияет степень выраженности атеросклероза венечных артерий.
Синонимы. Стенокардия Принцметала • Вазоспастическая стенокардия • Спонтанная стенокардия.
МКБ-10 • I20.8 Другие формы стенокардии
Все о стенокардии
Патогенез
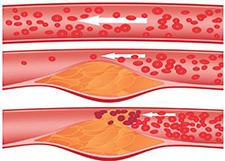
Появлению приступа способствует снижение притока крови к устьям коронарных артерий (артериальная, особенно диастолическая гипотензия любого, в том числе лекарственного, происхождения или падение сердечного выброса при тахиаритмии, венозной гипотензии); патологические рефлекторные влияния со стороны желчных путей, пищевода, шейного и грудного отделов позвоночника при сопутствующих их заболеваниях; острое сужение просвета коронарной артерии (необтурирующий тромб, набухание атеросклеротической бляшки).
Основные механизмы стихания приступа:
Основные условия снижения частоты и прекращения приступов:
Симптомы, течение
При стенокардии боль всегда отличается следующими признаками:
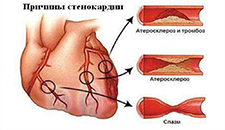
Распознать стенокардию часто удается при первом же обращении больного, тогда как для отклонения этого диагноза необходимы наблюдение за течением болезни и анализ данных неоднократных расспросов и обследований больного. Следующие признаки дополняют клиническую характеристику стенокардии, но их отсутствие не исключает этот диагноз:
Все это характеризует стенокардию напряжения. Тщательность врачебного расспроса определяет своевременность и правильность диагностики болезни. Следует иметь в виду, что нередко больной, испытывая типичные для стенокардии ощущения, не сообщает о них врачу как о «не относящихся к сердцу», или, напротив, фиксирует внимание на диагностически второстепенных ощущениях «в области сердца».
Стенокардия покоя в отличие от стеиокардии напряжения возникает вне связи с физическим усилием, чаще по ночам, но в остальном сохраняет все черты тяжелого приступа грудной жабы и нередко сопровождается ощущением нехватки воздуха, удушьем.
Изменения ЭКГ (снижение сегмента ST, инверсия зубцов T, аритмии), а также небольшое повышение активности ферментов сыворотки крови (КФК, ЛДГ, ЛДГ1, АсАТ), как правило, отсутствуют в таких случаях, но наличие этих признаков дополнительно подтверждает нестабильность стенокардии. Предынфарктная стенокардия не всегда завершается инфарктом сердца (вероятность развития инфаркта составляет около 30%); это необходимо учитывать в клинической диагностике.
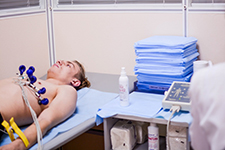
Основой диагноза любой из форм и вариантов течения стенокардии является правильно построенный и тщательно проведенный расспрос больного. В неясных случаях проводят пробу с физической нагрузкой (велоэргометрическая проба) с целью выявления скрыто существующей коронарной недостаточности. Тактику установления диагноза определяет следующая схематическая последовательность решения основных вопросов:
Лишь убедительно аргументированный отрицательный ответ на первый из трех вопросов дает право на поиск другой причины (источника) болей: обнаружение у больного другой болезни в качестве источника его болевых ощущений не может исключить наличие у него одновременно и приступов грудной жабы как проявления ишемической болезни сердца. О болях в области сердца нестенокардического характера (см. Кардиалгии.)
Лечение
Прогноз при отсутствии осложнений сравнительно благоприятный. Трудоспособность сохраняется, но с ограничением работ, требующих значительных физических усилий.
Дифференциальная диагностика болей в грудной клетке
В практике врача постановка правильного диагноза является основной задачей. Решение этой задачи открывает возможность назначения правильного лечения. Иногда один симптом может соответствовать различным заболеваниям. Это может вызвать определенные трудности в диагностике. Следование определенным алгоритмам в диагностике позволяет сократить время на обследование пациента и избежать ошибок в диагностике. В данной статье рассмотрены вопросы обследования пациента с таким распространенным симптомом как боль в грудной клетке.
Боль в грудной клетке может указывать на заболевания многих органов и систем: сердечно-сосудистой, нервной, пищеварительной, дыхательной, опорно-двигательной, эндокринной.
Постановка диагноза при болях в грудной клетке должна иметь четкий алгоритм.
При инфаркте миокарда боль имеет характерную для стенокардии иррадиацию. Длится больше 15-20 минут, не проходит на фоне приема нитратов. Moryт наблюдаться бледность, холодный липкий пот, тошнота, рвота, артериальная гипотония. Ишемия миокарда часто обусловливает появление III или IV тона.
При массивной ТЭЛА как и при инфаркте миокарда, боль, локализуется за грудиной однако не имеет типичной иррадиации. В случаях окклюзии мелких ветвей легочной артерии с развитием инфаркта сегмента легкого она связана с раздражением плевры и появляется спустя несколько часов и даже дней от начала заболевания. Отличительными клиническими признаками являются сочетание боли с цианозом и одышкой, повышение ЦВД при отсутствии ортопноэ и признаков венозного застоя в легких. Часто определяется артериальная гипотония, иногда одышка сопровождается кровохарканьем, хотя его отсутствие не исключает диагноз ТЭЛА. В анамнезе часто предшествует тромбофлебит, перенесенное хирургическое вмешательство, пребывание на постельном режиме. Подтвердить диагноз могут характерные электрокардиографические ( признак Q III- S I), рентгенологические изменения ( ателектазы, субплеврально расположенные инфильтраты, имеющие конусообразную форму), данные ЭХО-КГ ( дилатация и снижение сократимости правого желудочка, легочная гипертензия), данные коагулограммы ( повышение D-Димер). Диагностика ТЭЛА особенно трудна, когда единственный симптом внезапно возникшая одышка.
При расслоении грудной части аорты характерна загрудинная локализация болей с иррадиацией в спину, иногда шею, голову, живот и ноги. По своей интенсивности она, как правило, превосходит боль при инфаркте, боль не сопровождается сердечной или дыхательной недостаточностью. Важный диагностический признак – неодинаковый пульс на сонных, лучевых и бедренных артериях. АД часто повышено и, как и пульс, не одинаково на обеих руках. Важное дифференциально-диагностическое значение имеют признаки аортальной недостаточности, прежде всего аускультативные ( шум во 2-ой точке аускультации сердца, убывающего хар-ра и занимает всю диастолу). Изменения на ЭКГ и активности ферментов не характерны. Диагноз устанавливают при выявлении расширения аорты на рентгенограмме и при визуализации её расслоения на ЭхоКГ, лучше чреспищеводной. В неясных случаях подтвердить диагноз позволяет МРТ
Спонтанный пневмоторакс часто можно заподозрить у больных бронхиальной астмой и эмфиземой легких. Однако он иногда развивается в отсутствии какого-либо заболевания легких. Это особенно характерно для молодых худощавых мужчин. При спонтанном пневмотораксе связь боли с дыханием и кашлем отмечается обычно только в начале заболевания. В дальнейшем смещение органов средостения может вызывать тупую постоянную боль в области грудины и шеи. Болевой синдром сопровождается одышкой, которая обычно беспокоит больше, чем боль, иногда сухим кашлем. Характерны: выраженный цианоз, бледное лицо, покрытое холодным потом, пульс мягкий, нитевидный, АД – низкое, пораженная половина отстает в акте дыхания, выбухает, сглаженные межреберные промежутки, дыхание ослаблено или совсем не прослушиваетсяголосовое дрожание на пораженной стороне не проводится, при R-исследовании – отсутствие легочного рисунка, определяется край спавшего легкого, тень сердца и сосудов отклонена в противоположную сторону, усиление одышки и боли свидетельствует о напряженном пневмотораксе, при нём показана экстренная плевральная пункция, сочетание коробочного перкуторного тона с резким ослаблением дыхания позволяет поставить диагноз.
Кардиальные боли:
1. Локализация за грудиной или в области сердца;
2. Характер боли: ноющая, давящая, сжимающая;
3. Связь боли с физической или психоэмоциональной нагрузкой;
4. Иррадиация в левую руку и лопатку;
5. Сопутствующие симптомы: чувство нехватки воздуха, сердцебиение, слабость, потливость, страх смерти;
6. Купируется нитроглицерином при неэффективности анальгетиков.
Отличия коронарогенных болей от некоронарогенных:
-возникновение при физической нагрузке;
-прекращение в покое;
Некоронарогенные заболевания сердца: перикардит, миокардит, кардимиомпатии, пролапс митрального клапана.
При миокардитах характер болей самый разнообразный от кратковременных колющих до довольной интенсивных продолжительных. В анамнезе перенесенная ( чаще вирусная) инфекция за 2-3 недели до момента появления клиники. В диагностике имеет значение повышение КФК-ВМ, ЛДГ, положительный эффект от приема НПВС и ГКС. На ЭКГ нарушения ритма и проводимости, снижение вольтажа, отрицательные зубцы Т, но в легких случаях изменений может и не быть. На Эхо-КГ или норма или диффузный гипокинез при тяжелом течении миокардита.
При перикардитах локализация в нижней части грудины и левого плеча вследствие раздражения небольшого количества рецепторов диафрагмального нерва, отсутствии иррадиации, боль тупая, монотонная и, в отличие от ангинозной, длится часами и даже днями; вследствие своего плевритического компонента она усиливается при глубоком дыхании, глотании, кашле, движениях и положении лежа, уменьшаясь в положении сидя с наклоном туловища кпереди. При аскультации –шум трения перикарда ( во время систолы и диастолы), выслушивается в зоне абсолютной тупости сердца, усиливается при надавливании фонендоскопом; плевроперикардиальный шум ( при воспалении плевры непросредственно прилегающей к сердцу) – усиливается на высоте глубокого входа. На ЭКГ конкордантный подъем ST во многих ЭКГ отведениях, значительное снижение вольтажа ( при появлении экссудата в полости перикарда), инверсия зубца Т во многих отведениях.
При кардиомиопатиях локализация в области сердца, длительность и волнообразный характер с периодами усиления без связи с физической нагрузкой. ; боль возникает без причины или связана с эмоциональными факторами и сопровождается характерными вегетативными кризами и приливами. На ЭКГ часто обнаруживают глубокие отрицательные зубцы Т.
Боли при пролапсе митрального клапана носят функциональный характер и обусловлены нарушением работы нервной системы. Часто боли в области сердца бывают после стресса, эмоционального напряжения, а также иногда в покое. Боли могут быть покалывающими или ноющими и длятся от нескольких секунд до десятков минут, нескольких часов или дней; боли не усиливаются при физической нагрузке, не сочетаются с одышкой, головокружением или обмороком.
Лёгочно-плевральные боли:
1. Возникают или усиливаются при глубоком вдохе и кашле;
2. Носят острый, кратковременный характер, не иррадиируют;
3. Сопутствующие симптомы: кашель, одышка, отделение мокроты;
Заболевания органов дыхания, сопровождающиеся болевым синдромом в грудной клетке: плеврит, плевропневмония, медиастинит, спонтанный пневмоторакс, трахеобронхит
При остром трахеобронхите может отмечаться чувство жжения за грудиной, которое связано с кашлем и проходит при его купировании.
При плеврите и плевропневмонии боль может усиливаться во время пальпации, сопровождается одышкой, повышением температуры тела и у ряда больных – признаками интоксикации. Характерны шум трения плевры и при пневмонии – соответствующие физикальные и рентгенологические изменения, а также сдвиги воспалительного характера в крови.
Боль при заболеваниях костно-мышечных и нервных структур:
корешковоый синдром вследствие остеохондроза или спондилоартроза, боль часто иррадиирует в левое плечо или руку и сопровождается нарушениями ее чувствительности; отмечается также болезненность паравертебральных точек в проекции выхода корешков;
Боли при заболеваниях пищевода:
1. Связь с прохождением пищи по пищеводу
2. Дисфагия, отрыжка, изжога;
3. Купирование боли после отрыжки или рвоты, иногда при вертикальном положении тела.
— язвенная болезнь желудка – характерно появление примерно через 1 ч. после еды и купирование приемом антацидов;
— холецистит и холангит — боли в нижней части
грудины и надчревной области, появляющейся через 1-2 ч. после еды;
II Оценка данных физикального обследования:
При физикальном обследовании обращают особое внимание на наличие следующих симптомов:
Общие симптомы:
-лихорадка
— частота дыхания более 30 в 1 мин
-тахикардия
-обильное потоотделение
— подтянутые к груди колени, наклон туловища вперед;
Симптомы поражения сердечно-сосудистой системы:
-артериальная гипертензия или гипотензия (расслаивающая аневризма аорты) ;
-отсутствие пульса (или снижение его амплитуды) на периферических артериях (расслаивающая аневризма аорты) ;
-появление III тона сердца (ИМ).
-увеличение площади сердечной тупости;
— резкое ослабление сердечных тонов
Симптомы поражения дыхательной системы:
-кашель ;
— неравномерное участие грудной клетки в акте дыхания
-притупление перкуторного звука
— ослабление дыхательных шумов
— бронхиальное дыхание
— хрипы
— шум трения плевры
Обследуя больного, важно оценить конституциональные особенности. У людей астенического телосложения с плоской грудной клеткой чаще встречается пролапс митрального клапана. У пациента с синдромом Марфана болей в грудной клетке могут быть связаны с расслоением аорты или пневмотораксом, к которым эти больные предрасположены.
III Инструментальные методы исследования, проводимые с целью дифференциальной диагности болей в грудной клетке:
1. Электрокардиография ( ЭКГ)
2. Эхокардиография ( ЭХО КГ)
3. Рентгенографическое исследование грудной клетки;
4. Компьютерная томография (КТ) органов грудной клетки
5. Магнитно-резонансная томография (МРТ)
7. Ультразвуковое исследование органов брюшной полости
Диагностический поиск в ряде случаев можно ограничить при наличии характерного симптома, сопровождающего боль:
Данные физикального метода обследования, помогающие в дифференциальной диагностике торакалгий:
Хотя различные заболевания, вызывающие боль в груди, имеют типичные клинические признаки и часто сопровождаются специфическими изменениями данных дополнительных методов обследования, при их интерпретации в каждом случае следует учитывать вероятность предполагаемой причины у больного данного возраста, пола и с соответствующим анамнезом.


