Аномалия тауссиг бинга что это
Аномалия тауссиг бинга что это
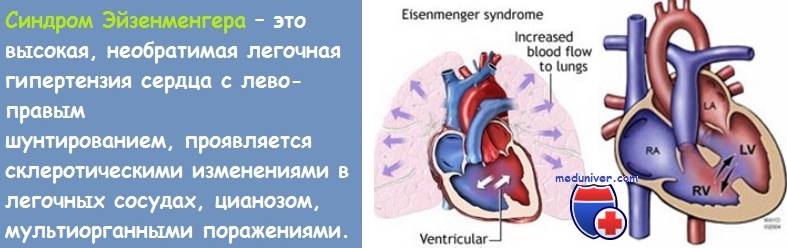
Комплекс Эйзенменгера некоторые авторы считают вариантом тетрады Фалло. Частота — 2,45% из числа врожденных пороков сердца по данным Института грудной хирургии (1960) и 3,7% по Abbott (1939).
Цианоз появляется через несколько лет после рождения, вначале только после физической нагрузки. Отмечается понижение насыщенности кислородом крови и более высокое содержание восстановленного гемоглобина. Со временем цианоз усиливается и появляется одышка, сначала небольшая.
Дети часто болеют бронхитом и пневмонией.
Границы сердца вначале нормальные, со временем расширяются в обе стороны. При аускультации сердца у больных с выравниванием давления шума нет. У большинства слышен вначале слабый, в дальнейшем усиливающийся мезосистолический шум (2/6—5/6), который проводится вдоль аорты. Над местом выслушивания легочного ствола вследствие высокого давления в малом круге кровообращения слышен акцент II тона или же II тон удвоен (П. Кишш, Д. Сутрели). При появлении недостаточности (довольно частой) слышен также короткий пресистолический шум, его punctum maximum в третьем илп четвертом межреберье слева на парастернальной линии.
Число эритроцитов и содержание гемоглобина несколько выше нормы. ЭКГ у большинства больных указывает на перегрузку правой половины сердца. Рентгенологическое исследование различает два типа изменений.
При первом с преобладанием сброса кровп (шунта) слева направо выявляется расширение сердца влево, дуга легочного ствола выдается и сильно пульсирует, отмечается сильная пульсацпя сосудов ворот легких (так называемый танец гилюса).
При втором типе с преобладанием сброса (шунта) крови справа налево сердце мало расширено, верхушка сердца круглая, выдающаяся дуга легочного ствола сильно пульсирует, в периферии сосуды не выражены, легочные поля светлые (вторичный стеноз легочного ствола).
Данные анамнеза, клинические симптомы и результаты рентгенологического исследования недостаточны для постановки диагноза. Последний уточняется ангиокардиографией и катетеризацией сердца.
Катетеризация сердца в правом предсердии выявляет нормальное давление и нормальное насыщение крови кислородом. В правом желудочке» и в легочном стволе давление одинаково высокое и приближается к давлению в аорте.
Данные о насыщенности кислородом крови не характерны. При повышении давления в малом круге кровообращения шунт крови между желудочками становится обратным.
Синдром (комплекс) Тауссиг — Бинга — редкая аномалия, при которой сочетается полное перемещение отхожденпя аорты вправо (полная декстропозпция аорты) с отхождением слева (си-нистропозпциеи) легочного ствола, который располагается («верхом») над высоко расположенным дефектом межжелудочковоп перегородки. Таким образом, данный синдром является противоположным комплексу Эйзенменгера.
В описанных наблюдениях отмечалось расширение границ сердца, сердечный толчок ощущался в шестом межреберье кнаружи от среднеключичной линии, слышен систолический шум, который проводится в сосуды шеи. На ЭКГ выявляется усиленная нагрузка правой половины сердца.
Диагноз уточнялся ангиокардиографией и катетеризацией сердца. Контрастным веществом аорта наполняется раньше и полнее легочного ствола. Это хорошо показывала левокардиограмма. В легочном стволе насыщение крови кислородом выше, чем в аорте.
ТАУССИГ-БИНГА СИНДРОМ
Формирование Т.— Б. с. связано с тем, что в процессе эмбрионального развития артериального конуса не происходит сдвига луковицы сердца к средней линии. В результате недостаточного развития луковично-желудочкового выступа одновременно образуется дефект межжелудочковой перегородки.
Дети с Т.— Б. с. заметно отстают в развитии. У больных отмечается цианоз с рождения, деформация дистальных (ногтевых) фаланг в виде барабанных палочек, выраженная одышка, однако без одышечно-цианотических приступов. Границы сердца перкуторно умеренно увеличены; отмечается систолическое дрожание во втором межреберье слева от грудины и несколько ниже. Аускультативно определяются акцент II тона и пансистолический шум. Рентгенологически чаще всего сердце нормальных размеров, легочный рисунок по периферии обеднен, корни легких расширены. Слева резко выбухает дуга легочного ствола, пульсация к-рого усилена. На ЭКГ — отклонение электрической оси вправо, гипертрофия правого желудочка.
Диагноз Т. —Б. с. подтверждается данными катетеризации полостей сердца (см. Катетеризация сердца) и ангиокардиографии (см.), позволяющими выявить высокое давление в правом желудочке и стволе легочной артерии, высокое насыщение кислородом крови в ней. При селективной ангиографии в двух проекциях определяется раннее и интенсивное контрастирование аорты, при правой вентрикулографии — одновременное, но более слабое контрастирование легочного ствола; расположение аорты кпереди от легочного ствола, более широкий диаметр легочного ствола по сравнению с аортой.
Лечение — оперативное вмешательство. Операции в основном паллиативные — в раннем возрасте сужение легочного ствола по Мюллеру, создание искусственного дефекта межпредсердной перегородки для артериализации крови правых отделов сердца; соединение нижней полой вены с левым предсердием, а правых легочных вен — с правым предсердием (операция Баффеса). Паллиативные методы однако не устраняют легочную гипертензию, к-рая в конечном итоге приводит к гибели больного.
Прогноз при Т.— Б. с. неблагоприятный. Продолжительность жизни зависит от тяжести анатомических изменений, выраженности легочной гипертензии и общей гипоксии. Основная причина смерти — правожелудочковая недостаточность.
Библиография: Банки Г. Врожденные пороки сердца и крупных сосудов, пер. с англ., с. 87, М., 1980; Константинов Б. А. Аномалия Тауссиг — Бингл, в кн.: Частн. хир. болезней сердца и сосудов, под ред. В И. Бураковского и С. А. Колесникова, с. 230, ‘М., 1967; В a f f e s T. G. A new method for surgical correction of transposition of aorta and pulmonary artery, Surg. Gynec. Obstet., v. 102, p. 227, 1956; Go or D. A. a. Lillehei C. W, Congenital malformations of heart, p. 203, N. Y. a. o., 1975; Smith E. E. a. o. A new technique for correction of the Taussig — Bing anomaly, J, thorac. cardiovasc. Surg., v. 83, p. 901, 1982; Taussig H. B. a. Bing R. J. Complete transposition of aorta and levoposition of the pulmonary artery, Amer. Heart J., v. 37, p. 551, 1949; Van Praagh R. What is the Taussig — Bing malformation? Circulation, v. 38, p. 445, 1968.
Отхождение сосудов от правого желудочка
Отхождение обоих магистральных сосудов, выносящих кровь из сердца не от соответствующих («своих») левого и правого желудочков, а только от одного правого — большая группа нарушений нормального развития сердца, это целый спектр аномалий, объединенных одним общим названием. Если вы читаете только эту главу, потому что у вашего ребенка именно такой диагноз, то мы советуем вам вернуться немного назад и просмотреть разделы, касающиеся изолированных больших дефектов межжелудочковой перегородки, легочной гипертензии и тетрады Фалло, потому что все, что сказано там о клиническом проявлении порока, симптомах, осложнениях и последствиях, можно в полной мере отнести и к этому пороку.
Главное нарушение формирования сердца заключается в том, что аорта, которая на 5-й неделе от момента зачатия должна «повернуться» против часовой стрелки и соединиться с левым желудочком, этого не делает, а остается «сидеть» над правым желудочком целиком. Выход крови из левого желудочка осуществляется только через большой дефект межжелудочковой перегородки и хотя потоки крови в правом желудочке, естественно, смешиваются, все же остается их частичное разделение, и артериальная кровь поступает, в основном, в аорту, которая отделена от левого желудочка мышечным валиком межжелудочковой перегородки, а венозная идет преимущественно в легкие.
Иными словами, в типичных случаях и структурное нарушение, и клинические проявления имеют черты больших дефектов межжелудочковой перегородки и — соответствующие последствия. Если же к этому добавить сужение выводного тракта правого желудочка, то картина будет напоминать тетраду Фалло.
При первых вариантах ребенок бледный, без выраженных признаков цианоза, и имеется большой сброс «слева-направо», ранние признаки сердечной недостаточности и переполнения кровью сосудов легких со всеми вытекающими отсюда последствиями, которые могут привести к развитию необратимой легочной гипертензии.
При вторых — ребенок синюшный, с выраженным цианозом и большой вероятностью одышечно-цианотических приступов.
Возможности радикального хирургического лечения сегодня существуют практически для всех вариантов порока, но нужно учитывать несколько важных деталей.
Многое зависит от того, какой у ребенка дефект межжелудочковой перегородки, где он расположен в перегородке и какого он размера. Если отверстие большое и находится прямо под устьем аорты, его закрывают, создавая тоннель из продолговатой синтетической заплаты, который соединит стенки дефекта с аортой, и таким образом аорту с левым желудочком.
Но, к сожалению, дефект (а иногда и два-три дефекта) может находится в мышечной части перегородки. Это делает операцию очень травматичной, а подчас и просто невозможной технически.
Наконец, последний вариант — дефект может располагаться под началом, устьем легочной артерии. Тогда просто соединить аорту с левым желудочком внутри сердца невозможно (так называемая ).
Выбор способа хирургической помощи, зависит от очень многих обстоятельств. Главное, что вам нужно знать — вы должны обратиться к специалистам как можно раньше, т.е. как только поставлен диагноз. Не надо ждать ухудшения — вы рискуете сделать ситуацию «запущенной». Но не надо и впадать в отчаяние. Ребенка можно и нужно лечить, и для этого есть все средства.
Об операции при «подаортальном» дефекте мы рассказывали. Она — относительно проста и ее можно делать в любом возрасте, т.е. как и при больших дефектах межжелудочковой перегородки, в зависимости от клинических проявлений порока. Но, если дефект нельзя просто превратить в выводной отдел для левого желудочка, что тогда? Если диагноз установлен достаточно рано, а давление в легочной артерии растет, то для защиты сосудов легких от необратимых повреждений нужно сузить легочную артерию, наложив манжетку, как это было описано ранее.
Делая это, мы думаем о будущем, а пока — знаем, что сосуды легких не страдают. Что нас ожидает? Через несколько месяцев или лет, а в данном случае спешить, как правило, не следует, — можно поставить вопрос о возможности радикальной операции. Ребенок подрос, набрал в весе, неплохо развит, и хотя у него может усиливаться цианоз губ, особых опасений это не вызывает — причина цианоза понятна, т.к. создана хирургически. И тут существуют две возможности. Первая и наилучшая — это удалить манжетку и закрыть дефект, создав внутри полости правого желудочка тоннель между дефектом и аортой желудочка. Этот тоннель, однако, будет более длинным, и сделать его намного труднее, чем при «подаортальном» дефекте, — из-за далекого расположения в перегородке. Иногда это технически невозможно. И тогда есть второй путь — «радикальная паллиация», когда, удалив манжетку, нужно закрыть заплатами вход в правый желудочек (т.е. трехстворчатый клапан) и сделать из обоих желудочков один, работающий на большой круг, а в предсердии произвести операцию Фонтена, как это было описано для атрезии трехстворчатого клапана. Второе — не идеальный выход, но все же — выход, когда нет другой возможности. И, надо сказать, что такой путь применяется и при других сложных пороках сердца, о которых мы скажем позже.
Рецептов, которые были бы одними и теми же для разных детей — нет. Каждый случай индивидуален. Но главное — больные, которые еще 10 лет назад считались неоперабельными, сегодня могут рассчитывать на хирургическую помощь, которая не только продлит жизнь, но и изменит ее качество, сделает их полноценными членами общества.
Удвоение выхода из правого желудочка. Клинические рекомендации.
Удвоение выхода из правого желудочка
Оглавление
Ключевые слова
Список сокращений
ДМЖП – дефект межжелудочковой перегородки
ДОСПЖ – двойное отхождение сосудов от правого желудочка
иКДО – индекс конечно-диастолического объема
ИМДЛА – инвазивный мониторинг давления в легочной артерии
ЛЖ – левый желудочек
ЛА(С) – легочная(ый) артерия (ствол)
НК – недостаточность кровообращения
РПОПЖ – реконструкция пути оттока из правого желудочка
СЛА – системно-легочный анастомоз
ТАП – трансаннулярная пластика
ТМС – транспозиция магистральных сосудов
Термины и определения
Катетеризация полостей сердца и ангиокардиография – инвазионный метод диагностики и оценки центральной гемодинамики, предполагающий непосредственное измерение давления в полостях сердца, получение проб крови из них для оценки газового состава и их контрастирование.
Инвазивный мониторинг давления в легочной артерии – метод оценки степени тяжести легочной гипертензии, предполагающий измерение давления непосредственно в легочной артерии в режиме реального времени при разных условиях физической нагрузки, а также на фоне применения фармакологических проб. Фармакологическая проба считается положительной в случае достижения разницы (давление в легочной артерии (ЛА) ниже системного) по систолическому, диастолическому и среднему давлению в легочной и системной артериях 10 мм рт.ст. и более или при снижении среднего давления в ЛА на 10 мм рт.ст. и более при неизменном системном давлении. Проба считается сомнительной в случае достижения разницы по систолическому, диастолическому и среднему давлению в легочной и системной артериях от 5 до 10 мм рт.ст. или при снижении среднего давления в ЛА на 10 мм рт.ст. и более при синхронном снижении системного давления. Проба считается отрицательной в случае снижения систолического, диастолического и среднего давления в системной артерии при неизменном давлении в ЛА, а также более выраженном снижении давления в системной артерии по сравнению с давлением в ЛА.
«Сложные» формы двойного отхождения сосудов от правого желудочка – анатомические варианты двойного отхождения сосудов от правого желудочка, сочетающиеся с атрио-вентрикулярной дискордантностью, множественными дефектами межжелудочковой перегородки (ДМЖП), резко рестриктивным дефектом межжелудочковой перегородки, общим атрио-вентрикулярным каналом, аномалиями атрио-вентрикулярных клапанов, аномалиями коронарных артерий, гипоплазией желудочков.
1. Краткая информация
1.1 Определение
Синоним: двойное отхождение сосудов от правого желудочка (ДОСПЖ)
Морфологические критерии порока [3]:
1.2 Этиология и патогенез
ДОСПЖ типа ДМЖП характеризуется наличием выраженного артерио-венозного сброса на уровне желудочков, исходно равным системному давлением в легочной артерии и развитием легочной гипертензии.
ДОСПЖ типа тетрады Фалло характеризуется гиповолемией малого круга кровообращения и наличием вено-артериального сброса.
ДОСПЖ типа ТМС характеризуется преимущественным поступлением крови из левого желудочка в легочную артерию, гиперволемией малого круга кровообращения и легочной гипертензией.
Гемодинамика ДОСПЖ с некомментированным ДМЖП зависит от наличия или отсутствия обструкции выхода из правого желудочка и аналогична гемодинамики ДОСПЖ типа тетрады Фалло и ДОСПЖ типа ДМЖП соответственно.
Наличие рестриктивного ДМЖП придает гемодинамике черты подаортальной обструкции с увеличением постнагрузки левого желудочка.
1.3 Эпидемиология
Частота порока по клиническим данным составляет 0,72% [5], по патологоанатомическим – 2,7% [6]. Доля оперативных вмешательств по поводу ДОСПЖ среди всех врожденных пороков сердца в России составляет 1,55% при средней летальности 9,96% [7].
Прогноз течения порока во многом зависит от варианта гемодинамики. Продолжительность жизни выше у больных с обструкцией выхода из правого желудочка. В целом медиана выживаемости не превышает 5 лет [8] и без оперативного лечения до 15 лет доживают лишь 17,1% больных со всеми типами ДОСПЖ [9].
1.4 Кодирование по МКБ-10
1.5 Классификация
2. Диагностика
2.1 Жалобы и анамнез
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
2.2 Физикальное обследование
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Комментарии: Наличие систолического шума в IV межреберье по левому краю грудины может быть обусловлено рестриктивным ДМЖП. Выраженность акцента II тона нал легочной артерией может отражать степень развития легочной гипертензии. Исчезновение шума над легочной артерией у больных с ДОСПЖ типа тетрады Фалло указывает на возникновение гипоксического приступа.
2.3 Лабораторная диагностика
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
2.4 Инструментальная диагностика
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Комментарии: эхокардиография выполняется для оценки типа внутригрудного расположения сердца, варианта атрио-вентрикулярной связи, морфо-функциональных параметров желудочков, взаимоотношения магистральных сосудов, локализации и размера ДМЖП, степени развития и ориентации конусной перегородки, анатомии и функции атрио-вентрикулярных клапанов, наличия митрально-полулунного фиброзного контакта, расстояния между трехстворчатым клапаном и клапаном легочной артерии, наличия, морфологии и степени выраженности обструкции выхода из желудочков, аорты и легочного артериального дерева.
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Комментарии: мультиспиральная компьютерная томография применяется в качестве дополнения к эхокардиографии или альтернативы инвазивным методам исследования для уточнения морфологии порока и оптимизации хирургической техники, особенно при сложных формах порока, в том числе для трехмерного моделирования предстоящей операции.
2.5 Иная диагностика
3. Лечение
3.1 Консервативное лечение
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
3.2 Хирургическое лечение
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств B)
Уровень убедительности рекомендаций I (уровень достоверности доказательств B)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С).
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С).
Уровень убедительности рекомендаций III (уровень достоверности доказательств В)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств В)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций III (уровень достоверности доказательств C)
Уровень убедительности рекомендаций I (уровень достоверности доказательств В)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств C)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств C)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств C)
Уровень убедительности рекомендаций III (уровень достоверности доказательств B)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств B)
Уровень убедительности рекомендаций I (уровень достоверности доказательств В)
Уровень убедительности рекомендаций I (уровень достоверности доказательств В)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций III (уровень достоверности доказательств B)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств B)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций III (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIb (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств C)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций IIa (уровень достоверности доказательств С)
Уровень убедительности рекомендаций III (уровень достоверности доказательств C)
3.3 Иное лечение
4. Реабилитация
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
5. Профилактика и диспансерное наблюдение
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)
Уровень убедительности рекомендаций I (уровень достоверности доказательств С)