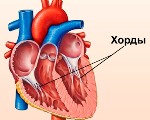
Аномальная хорда левого желудочка что
МАРС – синдром. Диагноз как название планеты.
В Беларуси в последние годы наблюдается увеличение числа детей с МАРС. Это обусловлено в первую очередь широким внедрением в практику детских врачей кардиологов ультразвукового исследования сердца.
Многие родители начинают волноваться, когда слышат, что их ребенку выставлен диагноз – МАРС. В популярной литературе об этом синдроме практически нет информации в доступной форме. Теперь попробуем разобраться в этом синдроме, ответив на самые распространенные вопросы, которые задают родители врачу кардиологу на приеме.
Что такое МАРС?
Малые аномалии развития сердца (или МАРС) – это одно из проявлений не совсем правильного развития соединительной ткани. Соединительная ткань находится во всех органов. Она формирует каркас сердца, клапаны и стенки крупных сосудов. За счет этого ткань сердце эластична, но довольно прочная. Малыми аномалиями развития сердца считают наличие анатомических врожденных изменений сердца и его крупных сосудов. При таком состоянии соединительная ткань или слишком слабая, или формируется в избытке, не в тех местах, где надо в норме. МАРС в основном выявляется у детей в первые 2 – 3 года жизни и не имеет тенденции к прогрессированию. Многие МАРС исчезают с ростом ребенка.
Причины развития МАРС?
Какие аномалии сердца встречаются у детей
Наиболее известная и распространенная МАРС – это пролапс митрального клапана (ПМК). ПМК – это провисание двустворчатого клапана в момент сокращения сердца в полость левого желудочка, за счет чего и возникает небольшое завихрение тока крови в сердце. К МАРС относят только первую степень пролапса. Все остальные степени сопровождаются выраженными нарушениями кровообращения и должны считаться пороками сердца.
Довольно распространенная вторая МАРС, это дополнительные хорды в полости левого желудочка (ДХПЛЖ) или по-другому аномальные хорды (АРХ ЛЖ). Эта МАРС, которая проявляется в наличии внутри полости желудочка дополнительных тяжей из соединительной ткани или мышц, прикрепленных к стенкам желудочка или межжелудочковой перегородке. В норме они прикрепляются к створкам клапанов. Чаще всего ложные (дополнительные) хорды встречаются у мальчиков. Ложные хорды бывают единичными, множественными, встречаются как отдельно, так и в сочетании с другими аномалиями. Расположение может быть вдоль тока крови, поперек его или по диагонали. От этого будет зависеть степень выраженности шума в сердце. Хорды могут давать нарушение ритма, поэтому пациенты требуют особого наблюдения врача кардиолога.
Третьей распространенной МАРС является открытое овальное окно (ООО). Вариантом нормы считается наличие незначительного дефекта до 2 – 3 мм в возрасте до года. Но при его наличии в старшем возрасте в одних случаях идет речь об аномалии развития (при размере дефекта до 5 мм), в других – о пороках сердца (когда дефект выражен и имеется нарушение кровообращения).
Как себя проявляет МАРС?
В большинстве случаев МАРС никак себя не проявляет, и дети ничем не отличаются от сверстников. Очень редко, но могут быть жалобы на боли в области сердца, чувство перебоев в сердце, скачки артериального давления, аритмии на электрокардиограмме.
Очень часто аномалии сердца сочетаются с другими аномалиями соединительной ткани: зрения, скелета, кожи, желчного пузыря, почек. Поэтому и проявления будут системными, то есть на уровне всего организма. Эти изменения могут быть как минимальными, так и достаточно выраженными.
Какие могут быть осложнения?
Не всегда, но в отдельных случаях могут отмечаться нарушения сердечного ритма, нарушения проведения импульса по сердцу, которые выявляются на электрокардиограмме и сопровождаются жалобами на боли в сердце, сердцебиение. Это требует дополнительного обследования у врача кардиолога. Как правило, эти нарушения характерны для пролапсов митрального клапана (ПМК) и аномально расположенных хорд.
Какое лечение данного синдрома?
Основные принципы лечения детей с МАРС это:
Резюме
УЗ «11-ая городская детская поликлиника»
Врач кардиолог, к. м. н. Бандажевская Г.С.
Влияние на качество жизни и здоровье дополнительной хорды левого желудочка у детей и взрослых
Можно ли распознать патологию самостоятельно?
В отсутствие от аномального развития правого желудочка, дополнительная хорда левого желудочка не дает выраженной клинической симптоматики и в течение длительного времени протекает без каких-либо выраженных признаков и симптомов. В течение первого года жизни патология выявляется случайно при проведении электрокардиограммы и УЗИ сердца у детей, входящих в группу риска по развитию сердечно-сосудистых заболеваний, а также имеющих признаки цианоза – посинения носогубного треугольника.
Синие губы у ребенка
Признакам ДХЛЖ у детей младшей возрастной группы (с 3 до 6-7 лет) могут быть:
Дети старшего возраста, посещающие образовательные учреждения, могут жаловаться на повышенную утомляемость, сонливость, слабую память, снижение концентрации внимания. На занятиях физкультурой у них может возникать одышка или слабо выраженная тахикардия.
Сонливость — один из возможных симптомов
Обратите внимание! Дети с ДХЛЖ в любом возрасте отличаются эмоциональной лабильностью, поэтому частая смена настроения в течение дня, которая продолжается длительное время, должна стать поводом для обращения к специалисту.
Что такое хорда в сердце?
Сердечная мышца в норме состоит из таких частей:
Также в органе присутствуют вспомогательные клапаны, которые помогают качать кровь. Нормальная циркуляция крови по сосудам организма с достаточной скоростью обеспечивается ритмичными сокращениями сердечной мышцы. Клапаны при этом подвижны и выполняют функцию впуска и выпуска крови из сердца.
Хорды выполняют важную защитную функцию клапанов сердца от провисания со временем. Они представляют собой крепкие сухожильные нити, которые прикрепляются к створкам предсердно-желудочковых клапанов. Хорды обеспечивают нормальную работу подвижных клапанов, придерживая их. При нормальном развитии к каждой створке клапанов должна быть прикреплена одна хорда.
Также читайте похожую статью про окно в сердце.
Чем опасна дополнительная хорда
Нарушение расслабления желудочка
Этот вопрос, пожалуй, один из самых частых, который могут задавать обеспокоенные родители своего ребенка. Однозначно ответить на этот вопрос невозможно. Выделяют гемодинамически значимые хорды. Это означает то, что наличие АРХЛЖ оказывает влияние на работу сердечно-сосудистой системы. Одиночные диагональные или продольные хорды, как правило, не нарушают работу сердца в отличие от поперечной хорды. Гемодинамически значимыми также считаются и множественные хорды, так как могут сказываться на работе левого или правого желудочка и сердечно-сосудистой системы в целом.
Может нарушаться расслабление миокарда желудочка, изменение скорости кровотока. Более того, множественные добавочные хорды могут свидетельствовать о наличии у ребенка дисплазии (нарушения в развитии) соединительной ткани. АРХЛЖ у детей могут быть причиной нарушений сердечного ритма. Наиболее частыми нарушениями сердечного ритма у ребенка с АРХЛЖ могут быть экстрасистолы (внеочередные сокращения), синдром раннего возбуждения миокарда желудочков и синдром ранней реполяризации желудочков.
Множественные дополнительные хорды опасны тем, что может развиться мерцательная аритмия у пациента. Это обстоятельство можно объяснить тем, что они могут содержать в себе дополнительные проводящие пути. Возможно, кого-то интересует и волнует вопрос, может ли произойти отрыв хорды клапана? Отрыв дополнительной хорды, если и произойдет, что бывает крайне редко, это, как правило, не ухудшает состояние пациента. По большому счету, малые аномалии сердца не представляют опасности для здоровья.
Образ жизни с патологией
Ребенок, у которого диагностирована ДХЛЖ сердца, не является больным. Он может вести обычный образ жизни соответственно своему возрасту. Заболевание накладывает запрет на профессиональные занятия теми видами спорта, которые подразумевают тяжелые физические нагрузки. Чтобы избежать осложнений, нужно придерживаться следующих правил:
В качестве спортивных занятий ребенку, у которого дополнительная хорда в левом желудочке сердца, разрешены:
Детям с ДХЛЖ запрещено:
Внимание!
Наличие дополнительной хорды в левом желудочке не может быть медицинским отводом от службы в армии. Призыву не будут подлежать молодые люди, у которых диагностированы серьезные осложнения болезни. При физиологическом течении беременности женщина может рожать самостоятельно.
Причины формирования
Дополнительная хорда считается наследственной болезнью. Чаще оно передается от мамы к ребенку (довольно редко от отца). Патология наследуется еще внутриутробно, то есть младенец появляется на свет уже с наличием аномалии. На протяжении дальнейшей жизни такая хорда вырасти не может.
Вредные привычки матери в период беременности могут спровоцировать появление патологии
Существуют некоторые факторы, влияющие на формирование дополнительной хорды, появляющейся в полости только левого желудочка еще в материнской утробе. Среди них:
Отмечается во внутриутробном развитии чаще формирование только единичной аномальной хорды. В довольно редких случаях врачи наблюдают сразу несколько нитевидных образований.
Наиболее часто аномалия наследуется ребенком от матери
Дополнительная хорда сердца у ребенка
Дополнительная хорда сердца у ребенка — это малая аномалия развития, которая представляет собой тяж, расположенный внутри желудочка. Возникает из-за наследственной или впервые возникшей генетической мутации, нарушающей дифференцировку кардиальных тканей во внутриутробном периоде. Протекает бессимптомно либо проявляется кардиалгиями, перебоями в работе сердца, повышенной утомляемостью. План диагностических мероприятий включает ЭхоКГ, ЭКГ, постановку функциональных нагрузочных тестов. Лечение бессимптомных хорд не проводится, при развитии осложнений назначают патогенетические препараты, иногда требуется помощь детских кардиохирургов.
МКБ-10
Общие сведения
Впервые патология была описана в 1893 г. и носила название «мышечный тяж». Современный термин появился позднее благодаря расположению образования, фактически пересекающего полость желудочка. По данным эхокардиографии, частота обнаружения хорд колеблется от 0,5% до 68% в популяции, что обусловлено отсутствием единых критериев диагностики. У мальчиков аномалия встречается в 2-3 раза чаще. Поскольку формирование дополнительной хорды у детей происходит во время внутриутробного развития, тяжи могут выявляться в любом возрасте. Пики заболеваемости отсутствуют.
Причины
Аномальные тяжи являются одной из разновидностей дисплазии соединительной ткани сердца (ДСТС), поэтому четкие этиологические факторы их появления не установлены. В современной педиатрии считается, что возникновение малых аномалий связано с действием неблагоприятных факторов в раннем внутриутробном периоде развития плода. Среди основных причин патологии можно выделить следующие:
Патогенез
Основная теория заключается в том, что образование дополнительной мышечной трабекулы происходит в процессе эмбрионального развития ребенка. Тяжи формируются из внутреннего слоя миокарда при отшнуровке сосочковых мышц. При нарушении дифференцировки клеток часть из них идет на создание папиллярных структур, а оставшиеся клетки организуются в добавочные хорды и располагаются внутри полости желудочка.
Морфологические изменения при дисплазии характеризуются изменениями структуры коллагеновых и эластиновых волокон, нарушением нормального соотношения гликопротеидов, протеогликанов и фибробластов. При этом наблюдается патология пространственной организации белков и белково-углеводных комплексов. Ряд авторов отводят важную роль гипомагниемии в патогенезе хорд и вызываемых ими симптомов.
Классификация
Выделение вариантов внутрисердечных хорд — дискутабельный научный вопрос, поскольку на сегодняшний день существует несколько классификаций. Гистологические исследования секционного материала дают возможность разделить тяжи в сердце на 3 вида:
Среди фиброзно-мышечных до 4,7% составляют образования, которые содержат проводящие кардиомиоциты.
А.А. Корженков предложил разделить хорды на 5 вариантов по локализации. Самые частые из них: поперечные (до 60% случаев) и диагональные (30-35%). К редким разновидностям внутрисердечных тяжей относят продольные (2-3%), множественные (1-2%), с тремя и более точками прикрепления (до 1%). Дополнения классификации включают определение длины и толщины образования, его расположения относительно основных анатомических ориентиров.
Симптомы
Для добавочных хорд сердца у детей характерна вариабельность течения: от бессимптомных вариантов, выявляющихся при инструментальной диагностике по другому поводу, до явных признаков нарушений сердечной деятельности и общего состояния. По наблюдениям врачей, малые аномалии являются основной причиной наличия функциональных сердечных шумов, которые хотя бы раз в жизни диагностируются у каждого второго-третьего ребенка.
Около 50% больных с дополнительными хордами иногда испытывают боли в сердце. Ребенок жалуется на покалывание, ноющие или давящие ощущения, которые не имеют четкой связи с физическими или эмоциональными нагрузками. Примерно с такой же частотой возникают аритмии, которые ощущаются как сильное сердцебиение или, наоборот, замирание сердца на несколько секунд, что сопровождается ухудшением самочувствия.
У многих детей наблюдается плохая переносимость физических нагрузок, утомляемость после коротких спортивных занятий в школе. При интенсивных тренировках возможны обмороки, длительное усиленное сердцебиение, повышенный прилив крови и жара к голове. Иногда ребенок ощущает нехватку воздуха, вследствие чего он начинает делать быстрые и глубокие вдохи. Среди атипичных эквивалентов одышки называют частую зевоту, покашливание, першение в горле.
Поскольку ДСТС обычно комбинируется с другими стигмами дизэмбриогенеза, у ребенка могут быть нарушения формы черепа и лица, неправильный разрез глаз, асимметрия туловища и конечностей. Изредка добавочные хорды выступают одним из проявлений синдрома Марфана: в таком случае ребенок имеет характерное астеническое телосложение, обвисшую истонченную кожу и другие патогномоничные симптомы.
Осложнения
Дополнительные хорды в 73% случаев ассоциированы с синдромом ранней реполяризации желудочков, что повышает риск развития пароксизмальной наджелудочковой тахикардии. При наличии ДСТС в 4-6 раз чаще встречается феномен предвозбуждения желудочков (Вольфа-Паркинсона-Уайта), который провоцирует тяжелые аритмии. Прослеживается четкая закономерность: чем ближе к базальной части межжелудочковой перегородки расположен тяж, тем выше его аритмогенность.
Ребенка с дополнительной хордой в сердце намного чаще беспокоят синкопальные состояния, обусловленные пароксизмами нарушений сердечного ритма и расстройствами регуляции сосудистого тонуса. У 30% обнаруживают геморрагический синдром, который развивается на фоне мезенхимальной дисплазии. Он проявляется кровоточивостью десен, частыми носовыми кровотечениями, у девочек-подростков дополнительной жалобой становятся длительные и обильные менструации.
Диагностика
При стандартном клиническом обследовании у детского кардиолога обнаруживаются неспецифические признаки кардиопатологии. Пальпация и перкуссия не дают ценных сведений, а при аускультации врач зачастую выявляет у ребенка функциональные систолические шумы. Для визуализации малых аномалий и детальной оценки сердечной деятельности эффективны следующие диагностические методы:
Лечение дополнительной хорды сердца у ребенка
Если дополнительная хорда не сопровождается нарушениями работы сердца, в детской кардиологии придерживаются выжидательной тактики, периодически проводят повторные обследования. Большинству пациентов с дополнительной сердечной хордой не требуется специальное лечение. Наличие кардиалгий, аритмий и других симптомов — показание к назначению патогенетической и симптоматической терапии. При комбинированных дисплазиях сердечной ткани требуется консультация кардиохирурга.
Прогноз и профилактика
В большинстве случаев хорды существуют бессимптомно или малосимптомно, не влияют на повседневную жизнь пациента. Прогноз благоприятный, если у ребенка отсутствуют другие дисплазии или пороки сердца. При наследственных или мультифакторных нарушениях соединительной ткани прогноз ухудшается. Учитывая неясность этиопатогенетических особенностей ДСТС, меры профилактики не разработаны.
Университет
Сыну 36 лет. Недавно на УЗИ выяснилось, что у него множественные дополнительные хорды левого желудочка. Это хорошо или плохо? В поликлинике ничего определенного не сказали… Семья Рыбаковых, Витебская обл.
Работаю в райцентре кардиологом. Хотелось бы прочитать в «Медицинском вестнике» об аномальных хордах сердца: как выявлять, а затем вести таких пациентов? Для врачей из глубинки статья будет полезной…
Светлана Н., Витебская обл.

— Евгения Леонидовна, как специалисты объясняют появление дополнительных хорд в сердце?
— Сразу отмечу, что прижизненное исследование внутренней структуры сердца стало возможным благодаря изобретению аппаратов для визуализации и развитию УЗИ. В 1981 году, почти через 100 лет после упоминания об аномальной хорде, было опубликовано первое прижизненное описание аномальных хорд сердца по результатам двухмерной эхокардиографии.
Аномальными (ложными) называют хорды, которые прикреплены не к створкам клапанов, а к стенкам желудочков. Согласно одной гипотезе, это производное внутреннего мышечного слоя примитивного сердца, возникающее в эмбриональном периоде при отшнуровке папиллярных мышц. По другому предположению, аномальные хорды — мышечные трабекулы, втягивающиеся в полость желудочка при его дилатации или образовании аневризмы.
Название «хорда» отражает положение аномального тяжа как геометрического тела, пересекающего камеру сердца. Истинные хорды — фиброзные тяжи, состоящие из коллагеновых волокон. Они получают кровоснабжение и иннервацию из головок сосочковых мышц, питающихся и иннервируемых через мышечные трабекулы, расположенные в основании тех же сосочковых мышц.
Аномальные хорды возникают из-за наследственных дефектов метаболизма коллагена; влияния факторов, нарушающих эмбриогенез при генетической предрасположенности и вызывающих семейные ненаследственные формы.
Аномально расположенная хорда (АРХ), названная moderator band, впервые описана при посмертном исследовании в 1893 г. В дальнейшем дополнительные тяжи в полости левого и правого желудочка обозначали по-разному: false tendon, ложные связки, добавочные хорды, мышечные тяжи. В современных источниках используется термин «аномально расположенная хорда» и false tendon.
— Насколько это распространенная аномалия?
— При ультразвуковом исследовании сердца у детей частота аномальных хорд колеблется в пределах 0,2–21,7%. Андрей Корженков, научный сотрудник Новосибирского НИИ терапии, изучал с коллегами распространенность аномальных хорд сердца у взрослых. В 1991 г. провели УЗИ 859 мужчинам 25–64 лет; признаки аномальных хорд сердца оказались у 17,1%. По результатам нашего эхокардиографического исследования (2002–2004 гг., 2 401 человек) у мужчин 18–25 лет, здоровых или госпитализированных по поводу заболеваний внутренних органов, аномальные хорды сердца встречались в 8,3% случаев.
Интересны результаты посмертного изучения. Татьяна Домницкая, профессор кафедры функциональной диагностики факультета повышения квалификации медработников Российского университета дружбы народов, исследовала сердца людей, умерших от различных заболеваний. Это были 41 мужчина и 46 женщин 57–87 лет. При макроскопическом изучении в 14% случаев выявлены аномальные хорды сердца. Другие авторы указывали на встречаемость таких хорд в 17–39% случаев у женщин и намного чаще (61%) у мужчин.
В нашей работе (Е. Л. Трисветова, О. А. Юдина, 2006 г. — Прим. авт.) аномальные хорды сердца выявлены в 12,1% случаев (578 умерших 15–91 года (средний возраст 63,1±1,08), в т. ч. 295 (51%) мужчин и 283 (49%) женщин). В группе умерших с малыми аномалиями сердца (n=98) эти хорды диагностировали в 71,4% и 2,08±0,59 случая на 100 обследованных. Соотношение мужчин и женщин с аномальными хордами сердца составило 1:0,64.
— Какие отделы сердца «предпочитают» аномальные хорды?
— А. Корженков и соавторы предложили определять отношение хорды к конкретному топографическому варианту, используя деление стенок левого желудочка на 10 сегментов. Согласно классификации Ж. Ботти, встречаются поперечные, базальные и продольные хорды — в 3 отделах левого желудочка: верхушечном, среднежелудочковом и базальном. Наиболее распространены АРХ левого желудочка — в 95% случаев, в то время как в правом их распознают всего в 5% случаев; очень редко выявляют аномальные хорды правого предсердия. Поперечные встречаются в 68%, диагональные — в 30%, продольные — в 2% случаев.
АРХ бывают одиночными (81,6%) и множественными. При УЗИ у молодых мужчин мы определяли АРХ в 8,3% случаев. Причем в 99,2% случаев АРХ обнаруживались в левом желудочке. Посмертное изучение распространенности АРХ показало, что в 17–39% случаев они встречаются у женщин и значительно чаще (61%) — у мужчин. Возраст не влияет на частоту АРХ.
— Как специалисту обнаружить аномальные хорды?
— Наиболее информативен для прижизненного выявления АРХ эхокардиографический метод. Используют трансторакальный и чреспищеводный доступы визуализации сердца. Чувствительность трансторакальной ЭхоКГ в диагностике АРХ — 72–87%. Значение имеют качество аппаратуры, квалификация специалиста, выполняющего исследование. В практике наблюдается и гипер-, и гиподиагностика АРХ.
Для визуализации АРХ двухмерную ЭхоКГ проводят из 3 ортогональных проекций (сагиттальной, горизонтальной, фронтальной), используя проекции длинной оси левого желудочка, продольной оси 2, 4, 5 камер и проекции короткой оси. Применяют парастернальный, верхушечный, субксифоидный доступы, позволяющие увидеть все структуры сердца в реальном времени.
Кроме продольных и поперечных сечений для поиска АРХ необходимо применять нестандартные доступы и проекции. Критерий АРХ — выявление эхоплотного линейного дополнительного образования в полости желудочка в 2 взаимно перпендикулярных плоскостях в режиме секторального сканирования с подтверждением результатов на М-эхокардиограмме в фазах систолы и диастолы. Необходимо осмотреть папиллярные мышцы и участки прикрепления хорды к свободным стенкам желудочков. Точки прикрепления хорды обнаруживают в режиме секторального сканирования и подтверждают результаты на М-эхокардиограмме. Разработано дополнение к протоколу стандартной ЭхоКГ — необходимо указывать основные характеристики АРХ (локализацию, топографический вариант, эхоплотность в участках прикрепления тяжа, наличие/отсутствие тракции папиллярных мышц в систолу, толщину и длину, изменение геометрии левого желудочка, скорость укорочения волокон миокарда в местах прикрепления хорды) и другие особенности.
Подробная оценка морфометрических, топографических и функциональных признаков АРХ проводится для дифференциальной диагностики эхокардиографических либо клинических проявлений отклонения.
Аномальные хорды располагаются между следующими внутрисердечными образованиями: заднемедиальная папиллярная мышца и стенка левого желудочка либо межжелудочковая перегородка; переднелатеральная папиллярная мышца и межжелудочковая перегородка; папиллярные мышцы; стенки левого желудочка и межжелудочковая перегородка; стенки левого желудочка. Иногда аномальные хорды прикрепляются в 3 и более точках, образуя перепончатую структуру.
— Как врачу относиться к аномальной находке? Наблюдать пациента, лечить.
— Клиническое значение аномальных хорд пока не определено. Известно, что для людей с наследственными и многофакторными нарушениями соединительной ткани характерны одиночные и множественные аномальные хорды, которые диагностируют наряду с другими малыми аномалиями сердца. В этом случае клинические проявления могут быть обусловлены полисистемными нарушениями строения соединительной ткани, включающими скелетно-мышечные, кожные, глазные, сердечно-сосудистые и другие висцеральные признаки дисморфогенеза, вегетативные расстройства.
Собственно наличие аномальных хорд сердца может не влиять на субъективные ощущения пациента и не беспокоить. Однако при исключении других причин они могут обусловить проявление патологических признаков. Поперечное положение аномальной хорды в средней трети левого желудочка вызывает систолический шум, он выслушивается при аускультации сердца. Длинная аномальная хорда, достигающая выходного тракта левого желудочка, сопряжена с локальной гипертрофией противолежащей стенки левого желудочка.
Аритмии сердца (желудочковая экстрасистолия, наджелудочковая/желудочковая пароксизмальная тахикардия) могут возникать из-за наличия в аномальной хорде клеток проводящей системы или изменений миокарда в местах прикрепления аномального тяжа и появления эктопических очагов возбуждения в миокарде. На ЭКГ при аномальных хордах левого желудочка описывают нарушения реполяризации желудочков (синдром ранней реполяризации, неишемическая депрессия сегмента ST, сглаженность или слабо отрицательный зубец T), синдром WPW и укорочение интервала PQ.
Короткие аномальные хорды при поперечном положении в полости левого желудочка могут травмироваться потоком крови или надрываться/разрываться во время диастолы желудочка. В этих местах определяют тромбы, представляющие вероятный источник эмболии сосудов большого круга кровообращения. Описаны случаи инфекционного эндокардита, развившегося в результате инфицирования области надрыва аномальной хорды. Изменения геометрии левого желудочка из-за поперечной аномальной хорды в полости встречаются редко и носят компенсаторный характер, препятствуя расширению камеры сердца.
Обычно аномальные хорды не влияют на прогноз жизни, не требуют специального лечения. В случае эхокардиографической «находки» надо обследовать пациента, чтобы выявить, нет ли наследственных или многофакторных нарушений соединительной ткани, врожденных пороков сердца.
— Людям с аномальными хордами можно ли заниматься спортом, рожать детей? Нужно ли наблюдаться у кардиолога?
— При исключении заболеваний и отсутствии клинических симптомов к аномальной хорде относятся как к незначимым особенностям развития сердца. Человек ведет обычный образ жизни, не ограничивает себя в физических нагрузках; женщины планируют беременность и роды. Другое дело, если врач диагностировал симптомы наследственного или многофакторного нарушения соединительной ткани. Тогда конкретные рекомендации нужно получить от лечащего доктора и следовать его советам. При появлении неприятных ощущений, одышки, боли в сердце, а также при нарушениях ритма, нужно обратиться к специалисту для дополнительного обследования и получения медпомощи.
Татьяна Скибицкая
Медицинский вестник, 13 февраля 2015