Аорта склероз что это такое чем лечить
Что такое атеросклероз аорты и ее ветвей? Признаки и методы лечения
Степени, характерные симптомы и признаки
Учитывая тяжесть течения и характер проявления, различают 3 степени развития болезни:
Другие распространенные признаки атеросклероза аорты сердца такие:
Атеросклероз мезентериальных артерий сопровождается такими симптомами:
Вернуться к оглавлению
Причины патологии и факторы риска
Атеросклероз аорты не возникает на пустом месте. К его возникновению приводит ряд неблагоприятных факторов, воздействующих на организм человека. Некоторые из них неустранимы, а некоторые возможно частично или полностью устранить.
К неустранимым факторам принадлежат:
К факторам риска, приводящим к возникновению атеросклероза дуги аорты и её ветвей, атеросклероза корня аорты, которые можно устранить относятся: лишние килограммы, наличие пагубных пристрастий, отсутвие кардионагрузок, избыточный уровень липидов в рационе, подверженность частым стрессам.
Частично устранимые причины это: нарушение углеводного обмена (сахарный диабет 2 типа), гипертоническая болезнь. Своевременное изменение образа жизни позитивным образом влияет на исход заболевания!
Диагностика заболевания
Диагноз атеросклероз аорты и её ветвей врач может поставить, тщательно изучив историю болезни пациента, назначив ему полное обследование. На первичном приёме специалист собирает анамнестические данные, детализируя каждую из жалоб. Далее больной отправляется сдавать лабораторные анализы, главным из которых является липидограмма. Это исследование полностью характеризует состояние метаболизма липидов, регистрируя малейшие отклонения.
Следующий этап – инструментальные методы диагностики патологии. Метод УЗИ – это золотой стандарт выявления атеросклероза, в том числе стенок аорты. Что это такое? С помощью специального аппарата, излучающего волны ультразвукового диапазона, врач-сонолог исследует область магистральной артерии и её ветвей. Он регистрирует все эхопризнаки, указывающие на данное заболевание.
Чтобы оценить степень нарушения кровотока, проводится допплерометрия. Для оценки распространённости патологического процесса иногда врачи назначают магнитно-резонансную или компьютерную томографию.
Иногда атеросклероз дуги аорты выявляется совершенно случайно, при ежегодном прохождении флюорограммы. Зачастую на рентгеновском снимке довольно чётко визуализируются патологические изменения, охватившие данный отдел аорты.
Симптомы и осложнения заболевания
Симптомы атеросклероза аорты могут долгое время не проявляться. В том и заключается коварство заболевания. Диагностируется атеросклероз зачастую, когда уже возникают осложнения.
Атеросклероз аорты

Атеросклероз аорты. Какие сосуды подвержены атеросклерозу?
Немногие знают о том, что при данном заболевании поражаются в первую очередь крупные магистральные артерии. Речь идет про аорту и каждую ее ветвь. Помимо всего, что же касается отдельных частей аорты, то наиболее всего подвергается заболеванию брюшная часть аорты. А вот что касается клинических значимых атеросклерозных дуг, а также грудного района тела (где также есть аорты), то подобное поражение встречается намного реже. Если не лечить заболевание или не обнаружить проблему своевременно, то болезнь будет распространяться и способна поразить коронарную, брахицефальную бассейны, а также сосудистые магистрали, которые снабжают кровью нижние конечности у человека.
В чем заключается опасность заболевания?
Атероскреротическими бляшками, либо как их еще называют холестериновыми перекрывается доступ крови до спокойному функционированию сосудов. То есть, бляшки по большому счету умеют суживать артерии, а это означает, что подобное воздействие делает их не эластичными. Из-за того, что создается такое себе препятствие для того, чтобы нормально функционировала кровь и снабжала необходимые конечности в организме человека, питала и насыщала собой органы, проявляется болезнь атеросклероз.
Дело в том, что сужение просветов еще называют стенозом, а если артерии полностью закупориваются, то окклюзией. Многие спрашивают о том, что же собой являет симптоматика болезни, то важно отметить, среди них выделяют:
В итоге, человек сможет почувствовать не только сильнейшие болезненные ощущения в области груди, но и сильнейшую одышку, приводящую к инфаркту. Что же касается других проблем, связанных с кровью, то опасность болезни заключается по большому счету в том, что частички от бляшек способны оторваться от артериальных стенок и начнут транспортироваться с кровяным потом в более узкие сосуды, а это может привести к блокировке просветов. То есть, это очень опасно, потому что болезнь приводит к проблемам, которые связаны с угрозами для жизни человека.
Почему возникает атеросклероз и про какие факторы риска стоит знать?

Чтобы побороть атеросклероз и больше с ним не сталкиваться, правильным решением будут своевременные профилактические действия от него. Профилактика позволит предотвратить проявление первых признаков болезни, а это позволит забыть про атеросклероз уже на ранней стадии его развития.
Атеросклероз аорты. Что же важно учитывать в первую очередь?
Людям, которые курят стоит бросить курить, чтобы болезнь быстрее прошла. Также, важно избавить себя от жирной пищи настолько, насколько это реально. После сдачи анализов и возникновении каких-либо намеков на болезнь, важно сразу же идти к специалисту и проконсультироваться с ним по поводу всей картины анализов и заболевания
Атеросклероз грудной аорты
Атеросклероз грудной аорты — это хроническое системное заболевание, которое характеризуется отложением липидных бляшек на участке аорты, расположенном в грудной полости. Патология клинически проявляется болями в грудной клетке некоронарного происхождения, парестезиями верхних конечностей, головокружениями и обмороками. Для диагностики применяют рентгенографию ОГП, КТ грудной аорты, УЗИ, селективную ангиографию. Лечение предполагает модификацию образа жизни, назначение гиполипидемических и антиагрегантных препаратов. При прогрессирующем атеросклерозе рекомендованы экстракорпоральные или оперативные методы лечения.
МКБ-10
Общие сведения
Атеросклероз — самое распространенное кардиологическое заболевание, на долю которого приходится около 90% смертей от сердечно-сосудистых причин. Поражение грудной части аорты и отходящих от него артерий встречается у 40% пациентов с атеросклерозом. В последние годы наметилась тенденция к «омоложению» болезни: первые клинические и морфологические нарушения зачастую возникают в возрасте 45-50 лет. Патология чаще поражает мужчин, у женщин уровень заболеваемости повышается после наступления менопаузы.
Причины
Атеросклеротические изменения грудной аорты, как и другие формы атеросклероза, имеют полиэтиологическое происхождение. Развитию болезни способствует ряд независимых причин, при сочетании нескольких из них риск атеросклероза возрастает в 2-4 раза. В современной кардиологии существует разные теории, объясняющие процесс формирования липидных бляшек:
Фактор риска
Вероятность заболеваемости атеросклерозом возрастает при наличии факторов риска. К необратимым предрасполагающим факторам относят:
Негативное влияние оказывает курение: никотин провоцирует сосудистые спазмы и снижает эластичность артерий. Риск атеросклеротических изменений в аорте у страдающих сахарным диабетом в 3-4 раза выше, чем в популяции. Появлению атеросклероза способствует гипотиреоз.
Патогенез
Атеросклеротическая бляшка проходит 3 стадии формирования. На первой стадии атеросклероза появляются липидные полоски и пятна, которые не выступают в просвет аорты и не вызывают клинических симптомов. Под действием факторов риска болезнь переходит во вторую стадию — образование фиброзной бляшки. В участках скопления липидов разрастается соединительная ткань, и бляшка перекрывает часть сосудистого просвета.
Наиболее опасна третья стадия атеросклероза, когда формируется осложненная (нестабильная) бляшка. Происходит резкое увеличение содержания липидов, покрышка и фиброзная капсула образования истончаются. Сохраняется высокий риск эмболии более мелких сосудов детритом, вышедшим из бляшки в аортальный просвет. Поврежденная поверхность атероматозной язвы становится основой для тромбообразования. На отдаленных этапах болезни наступает кальциноз грудной аорты.
Симптомы
Основным проявлением аортального атеросклероза является аорталгия — давящая или жгучая боль за грудиной. Болевые ощущения возникают без видимой причины, не связаны с физической нагрузкой. Боль продолжается от нескольких часов до нескольких дней, периодически усиливается или ослабевает, но не исчезает полностью. Типична иррадиация болевого синдрома в шею, спину или верхние отделы живота.
У 5-10% больных наблюдается атипичный болевой синдром, когда неприятные ощущения изначально локализованы в спине или по боковым сторонам грудной клетки. Часто беспокоят парестезии кожи рук — ощущения ползания мурашек, покалывания или небольшого жжения. При длительном течении атеросклероза грудного отдела аорты отмечается охриплость голоса, беспокоят затруднения при проглатывании твердой пищи.
При поражении атеросклерозом начальных отделов аорты бывают приступы головокружения и обмороки. Самочувствие ухудшается при резких поворотах и наклонах головы. Характерны проявления дислипидемии — ксантомы и ксантелазмы. Они выглядят как небольшие бледно-желтые образования, располагаются преимущественно на верхнем веке. Пожилые пациенты замечают сероватую полоску по краю радужки глаза (корнеальная дуга).
Осложнения
Длительно нелеченый атеросклероз приводит к дегенеративным изменениям в грудной аорте. У 25% больных со временем формируется аневризма аорты — патологическое расширение сосуда более, чем на ½ от нормы. При этом нарушается работы других органов грудной полости, которые сдавливаются расширенным и уплотненным сосудом. Грозное осложнение — расслаивающая аневризма аорты, которая в 80% случаев заканчивается летально.
Атеросклероз аорты постепенно распространяется на артериальные сосуды, отходящие от нее. Типично поражение подключичных и сонных артерий. Снижается кровоснабжение головы, шеи и верхних конечностей. Из-за хронической гипоксии головного мозга возникает энцефалопатия. При повреждении или разрывы атероматозной бляшки есть вероятность эмболии коронарных сосудов с развитием инфаркта.
Диагностика
Обследованием пациента с подозрением на атеросклероз аорты занимается терапевт-кардиолог, для исключения других причин торакальной боли могут привлекать сосудистого хирурга или пульмонолога. Типичные физикальные данные: расширение зоны притупления перкуторного звука над проекцией аорты, изменение силы и характеристики сердечных тонов, появление патологических шумов. Для постановки диагноза необходимы лабораторные и инструментальные методы:
Лечение атеросклероза грудной аорты
Консервативная терапия
До начала медикаментозной терапии всем больным рекомендуют антиатеросклеротическую диету, которая предусматривает сокращение животных жиров в рационе и ограничение потребления соли. Показаны дозированные физические нагрузки и нормализация массы тела. Для замедления прогрессирования атеросклероза применяется несколько групп лекарственных препаратов:
При недостаточной эффективности консервативного лечения прибегают к экстракорпоральным методам. В большинстве клиник проводят процедуру ЛНП-афереза, который помогает очистить кровь от избыточного количества атерогенных фракций липидов. Инновационный вариант терапии атеросклероза — иммуносорбция липопротеинов, которая снижает риск смерти от сердечно-сосудистой патологии.
Хирургическое лечение
При локальных поражениях аортальной стенки целесообразно выполнить эндартерэктомию. Методика предполагает удаление липидной бляшки вместе с измененной интимой сосуда для восстановления гемодинамики. Для расширения просвета грудной аорты также применяют эндоваскулярные вмешательства — постановку стента или чрескожную транслюминальную ангиопластику.
Прогноз и профилактика
При раннем выявлении атеросклероза и правильном подборе комплексной гиполипидемической терапии прогноз благоприятный. Прогрессирование заболевания замедляется, клинические проявления исчезают. При использовании современных экстракорпоральных и хирургических методик улучшение наблюдается даже у больных с запущенными поражениями грудной аорты. Первичная профилактика направлена на ослабление или устранение факторов риска.
Что такое склероз аорты и его лечение
Самый крупный артериальный сосуд в организме человека представлен аортой. Она берет начало из левого желудочка сердца, проходит вдоль позвоночника и питает кровью, обогащенной кислородом, все органы и ткани.
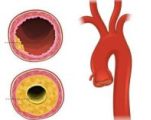
Поражение аорты происходит в результате нарушение холестеринового обмена в организме. При этом в эндотелии сосуда накапливается холестерин низкой и очень низкой плотности, что приводит к разрастанию соединительной ткани в его стенке и снижению эластичности. Дальнейшее развитие патологии вызывает образование атеросклеротической бляшки, которая постоянно увеличивается в размерах и снижает проходимость артерии. Нарушение целостности бляшки приводит к ее нестабильности, скоплению тромбоцитов на поверхности образования, что значительно уменьшает просвет сосуда и замедляет кровообращение.
Склероз аорты может развиваться на любом участке и возникает в результате образования в стенке сосуда атеросклеротической бляшки, состоящей из холестерина, жиров и кальция. Болезнь развивается в возрасте после 40 лет, при этом мужское население болеет чаще, чем женское.
Причины развития заболевания
К факторам, способствующим склерозу аорты, относится:
Немаловажную роль в развитии склеротических изменений артерий играет неправильное питание. Преобладание в пище жирных продуктов с высоким содержанием холестерина, углеводов с легкой усваиваемостью и недостаток витаминов приводит к появлению патологии.
Клиническая картина
Симптомы заболевания зависят от уровня поражения аорты, которая делится на грудную и брюшную часть. Грудной отдел крупной артерии кровоснабжает головной мозг, сердце, легкие, верхние конечности. Сосудистые ответвления от брюшной части питают кровью почки, органы брюшной полости и малого таза, нижние конечности. В тяжелых случаях развития склероза может поражаться аорта на всем протяжении, что проявляется разнообразием клинического течения болезни.
Заболевание включает несколько стадий:
Поражение грудной части артерии
Корень аорты находится у выхода из левого желудочка в непосредственной близости от полулунного клапана. Его атеросклеротические изменения вызывают сужение сосуда, что приводит к повышению давления в левых отделах сердца и малом круге кровообращения. Полулунный клапан в результате изменения гемодинамики (движения крови) видоизменяется, развивается его недостаточность.
При запущенном патологическом процессе в большой круг кровообращения поступает недостаточное количество крови, которая застаивается в легких. Это приводит к пневмосклерозу (замещение легочной ткани фиброзной), ухудшает обогащение крови кислородом, вызывает развитие гипоксии органов (недостаточное снабжение кислородом). Нарастающая гипертрофия левого желудочка сдавливает венечные артерии и приводит к ишемическому поражению сердца вплоть до возникновения инфаркта миокарда.
Клинические проявления склероза аорты в грудной части:
Поражение брюшной части артерии
Склероз брюшной аорты приводит к нарушению кровоснабжения органов брюшной полости (кишечник, печень, желудок), забрюшинного пространства (почки), органов малого таза (матка, половые железы, мочевой пузырь). Заболевание также может вызывать развитие абдоминальной формы инфаркта миокарда. Развитие патологии на уровне бифуркации артерии приводит к снижению кровотока в нижних конечностях и возникновению в них трофических нарушений.
Клинические проявления склерозированной аорты в брюшной части:
Изменения аорты можно выявить при пальпации (ощупывании) через брюшную стенку в виде уплотнения и искривления ее стенки. В тяжелых случаях не наблюдается пульсация на уровне пупка, в паховых и подколенных областях, на сосудах стоп. Опасным осложнением атеросклероза аорты считается тромбоз брыжеечных артерий, который сопровождается интенсивными болями в животе, приступ не купируется анальгетиками и приводит к развитию сепсиса.
Лечебная тактика
Эти методы можно отнести к профилактике атеросклероза сосудов. Изменение образа жизни имеет большое значение для выздоровления и повышает эффективность лечебных мероприятий с применением медикаментов. Для снижения развития патологического процесса в организме широко используют терапию народными средствами.
Профилактические меры
Для избавления от недуга применяют диету, которая способна восстановить обмен веществ, нормализовать артериальное давление, улучшить толерантность организма к глюкозе. К основным принципам правильного питания относится:
Полезны занятия физкультурой, пешие прогулки, отказ от вредных привычек, что значительно улучшает состояние здоровья. Дыхательная гимнастика показана при появлении пневмосклероза.
Медикаментозная терапия
Если уровень холестерина не снижается при проведении профилактических мер, назначают лечение атеросклероза лекарственными препаратами.
При необратимом изменении аорты легких и аорты сердца, которое вызывает критическое изменение гемодинамики и развитие тяжелых осложнений, проводят хирургическое удаление участка сосуда с последующим протезированием.
Народные рецепты
Народная медицина предлагает рецепты, не имеющие абсолютных противопоказаний, которые мягко действуют на организм и способны эффективно дополнять медикаментозную терапию.
Применение лекарственных средств и рецептов народной медицины должно быть согласовано с врачом и проходить под его бдительным контролем.
Атеросклероз аорты длительное время может протекать без клинических симптомов и вызывать развитие тяжелых осложнений. Весомое значение для предотвращения заболевания имеют профилактические меры, ежегодные медицинские осмотры, лечение сопутствующих заболеваний, таких как сахарный диабет, гипертоническая болезнь, ожирение.
Атеросклероз аорты (I70.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
В основе обменных нарушений при атеросклероз лежит дислипопротеидемия с преобладанием ЛПОНП и ЛПНП, что ведет к нерегулируемому клеточному обмену холестерина (рецепторная теория атеросклероза Гольдштейна и Брауна), появлению так называемых «пенистых» клеток в интиме артерий, с которыми связано образование атеросклеротических бляшек.
Значение гормональных факторов в развитии атеросклероза несомненно. Так, сахарный диабет и гипотиреоз способствуют, а гипертиреоз и эстрогены препятствуют развитию атеросклероза. Имеется прямая связь между ожирением и атеросклерозом. Несомненна и роль гемодинамического фактора (артериальная гипертензия, повышение сосудистой проницаемости) в атерогенезе. Независимо от характера гипертонии при ней отмечается усиление атеросклеротического процесса. При гипертонии атеросклероз развивается даже в венах (в легочных венах — при гипертензии малого круга, в воротной вене—при портальной гипертензии).
Исключительная роль в этиологии атеросклероза отводится нервному фактору — стрессовым и конфликтным ситуациям, с которыми связано психо-эмоциональное перенапряжение, ведущее к нарушению нейроэндокринной регуляции жиробелкового обмена и вазомоторным расстройствам (нервно-метаболическая теория атеросклероза А. Л. Мясникова). Поэтому атеросклероз рассматривается как болезнь сапиентации.
Сосудистый фактор, т. е. состояние сосудистой стенки, в значительной мере определяет развитие атеросклероза. Имеют значение заболевания (инфекции, интоксикации, артериальная гипертония), ведущие к поражению стенки артерий (артериит, плазматическое пропитывание, тромбоз, склероз), что «облегчает» возникновение атеросклеротических изменений. Избирательное значение при этом имеют пристеночные и интрамуральные тромбы, на которых «строится» атеросклеротическая бляшка (тромбогенная теория Рокитанского — Дьюгеда).
Некоторые исследователи придают основное значение в развитии атеросклероза возрастным изменениям артериальной стенки и рассматривают атеросклероз как «проблему возраста», как «геронтологическую проблему» (Давыдовский И. В., 1966). Эта концепция не разделяется большинством патологов.
Роль наследственных факторов в атеросклерозе доказана (например, атеросклероз у молодых людей при семейной гиперлипопротеидемии, отсутствии апорецепторов). Имеются данные о роли этнических факторов в его развитии.
Таким образом, атеросклероз следует считать полиэтиологическим заболеванием, возникновение и развитие которого связано с влиянием экзогенных и эндогенных факторов.
Патогенез атеросклероза
Патогенез атеросклероза сложен. По современным представлениям в основе возникновения атеросклероза лежит взаимодействие многих патогенетических факторов, ведущее в конечном счете к образованию фиброзной бляшки (неосложненной и осложненной).
Различают три основные стадии формирования атеросклеротической бляшки (атерогенез):
Начальная стадия характеризуется появлением в интиме артерий пятен и полосок, содержащих липиды.
Образование липидных пятен и полосок
Липидные пятна представляют собой небольших размеров (до 1,0-1,5 мм) участки на поверхности аорты и крупных артерий, которые имеют желтоватый цвет. Липидные пятна состоят, главным образом, из пенистых клеток, содержащих большое количество липидов и Т-лимфоцитов. В меньшем количестве в них присутствуют также макрофаги и гладкомышечные клетки. Со временем липидные пятна увеличиваются в размерах, сливаются друг с другом и образуют так называемые липидные полоски, слегка возвышающиеся надо поверхностью эндотелия. Они также состоят из макрофагов, лимфоцитов, гладкомышечных и пенистых клеток, содержащих липиды. На этой стадии развития атеросклероза холестерин расположен преимущественно внутриклеточно и лишь небольшое его количество находится вне клеток.Липидные пятна и полоски образуются в результате отложения липидов в интиме артерий. Первым звеном этого процесса является повреждение эндотелия и возникновение эндотелиальной дисфункции, сопровождающееся повышением проницаемости этого барьера.
Причинами первоначального повреждения эндотелия могут служить несколько факторов:
В результате повреждения эндотелия формируется эндотелиальная дисфункция, проявляющаяся снижением продукции вазодилатирующих факторов (простациклин, окись азота и др.) и увеличением образования вазоконстрикторных веществ (эндотелинов, АII, тромбоксана А2 и др.), еще больше повреждающих эндотелий и повышающих его проницаемость. Модифицированные ЛПНП и липопротеин (а) и некоторые клеточные элементы крови (моноциты, лимфоциты) проникают в интиму артерий и подвергаются окислению или гликозилированию (модификации), что способствует еще большему повреждению эндотелия и облегчает миграцию из кровотока в интиму артерий этих клеточных элементов.
Образование фиброзных бляшек
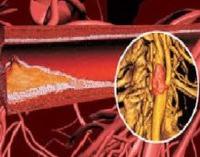
По мере прогрессирования патологического процесса в участках отложения липидов разрастается молодая соединительная ткань, что ведет к образованию фиброзных бляшек, в центре которых формируется так называемое липидное ядро.
Одновременно происходит васкуляризация очага атеросклеротического поражения. Вновь образующиеся сосуды отличаются повышенной проницаемостью и склонностью к образованию микротромбов и разрывам сосудистой стенки. По мере созревания соединительной ткани количество клеточных элементов уменьшается, а коллагеновые волокна утолщаются, формируя соединительнотканный каркас атеросклеротической бляшки, который отделяет липидное ядро от просвета сосуда («покрышка»). Формируется типичная фиброзная бляшка, выступающая в просвет сосуда и нарушающая кровоток в нем.
Клиническое и прогностическое значение сформировавшейся атеросклеротической бляшки во многом зависит именно от структуры ее фиброзной покрышки и размеров липидного ядра. В некоторых случаях (в том числе на относительно ранних стадиях формирования бляшки) ее липидное ядро хорошо выражено, а соединительнотканная капсула сравнительно тонкая и может легко повреждаться под действием высокого артериального давления, ускорения кровотока в артерии и других факторов. Такие мягкие и эластичные бляшки иногда называют «желтыми бляшками». Они, как правило, мало суживают просвет сосуда, но ассоциируются с высоким риском возникновения повреждений и разрывов фиброзной капсулы, то есть с формированием так называемой «осложненной» атеросклеротической бляшки.
В других случаях (обычно на более поздних стадиях) фиброзная покрышка хорошо выражена, плотная и меньше подвержена повреждению и разрывам. Такие бляшки называют «белыми». Они нередко значительно выступают в просвет артерии и вызывают гемодинамически значимое ее сужение, которое в некоторых случаях может осложняться возникновением пристеночного тромба.
Первые две стадии атерогенеза завершаются образованием неосложненной атеросклеротической бляшки. Прогрессирование атероматозного процесса приводит к формированию «осложненной» атеросклеротической бляшки, вследствие чего образуется пристеночный тромб, который может приводить к внезапному и резкому ограничению кровотока в артерии.
Формирование «осложненной» бляшки
Прогрессирование атероматозного процесса приводит к формированию «осложненной» атеросклеротической бляшки. Эта стадия атероматоза характеризуется значительным увеличением липидного ядра (до 30% и более от общего объема бляшки), возникновением кровоизлияний в бляшку, истончением ее фиброзной капсулы и разрушением покрышки с образованием трещин, разрывов и атероматозных язв. Выпадающий при этом в просвет сосудов детрит может стать источником эмболии, а сама атероматозная язва служить основой для образования тромбов. Завершающей стадией атеросклероза является атерокальциноз, отложение солей кальция в атероматозных массы, межуточное вещество и фиброзную ткань.Главным следствием формирования «осложненной» атеросклеротической бляшки является образование пристеночного тромба, который внезапно и резко ограничивает кровоток в артерии. В большинстве случаев именно в этот период возникают клинические проявления обострения заболевания, соответствующие локализации атеросклеротической бляшки (нестабильная стенокардия, инфаркт миокарда, ишемический инсульт и т.п.).
Факторы и группы риска
Факторы риска развития атеросклероза
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Атеросклероз грудной аорты
При атеросклерозе грудной аорты у больного может наблюдаться аорталгия — давящая или жгучая боль за грудиной, иррадирующая в обе руки, шею, спину, верхнюю часть живота. При физическом и эмоциональном напряжении боль усиливается. Аорталгия требует дифференциальной диагностики со стенокардией напряжения. В отличие от стенокардиии, аорталгия не имеет четкого приступообразного характера (боль обычно постоянная), может продолжаться часами, сутками, периодически то усиливаясь, то ослабевая, нередко сочетается с ощущением онемения или «ползания мурашек» по рукам.
Аорталгия обусловлена раздражением нервных окончаний в стенке измененной атеросклеротическим процессом аорты или раздражением парааортальных нервных сплетений при перерастяжении стенки аорты.
Следует помнить, что боль при атеросклерозе грудной аорты может также локализоваться в спине (в межлопаточной области), а нередко — в периферических отделах грудной клетки (аналогично боли при межреберной невралгии), что обусловлено сужением устьев межреберных артерий за счет атеросклеротического процесса.
При значительном расширении грудной аорты могут появиться затруднения глотания вследствие сдавления пищевода, охриплость голоса (сдавление возвратного нерва), анизокория.
При поражении дуги аорты могут быть жалобы на головокружение, обмороки, при резком повороте головы возможны эпилептиформные судороги, преходящие парезы.
В поздних стадиях атеросклероза грудной аорты, при выраженном ее уплотнении и расширении можно обнаружить следующие симптомы:
• увеличение ширины сосудистого пучка, определяемое во втором межреберье при перкуссии (в норме ширина сосудистого пучка 4—6 см);
• расширение зоны перкуторного притупления на уровне второго межреберья справа от грудины на 1—3 см (симптом Потэна);
• наличие ретростернальной пульсации (видна на глаз или определяется пальпаторно) и значительно реже — пульсации во втором межреберье справа от грудины;
• изменение тембра II тона над аортой (во II межреберье справа) — II тон приобретает металлический оттенок (за счет обызвествления клапана аорты) и воспринимается укороченным по длительности; иногда выслушивается акцент II тона на аорте (чаще при сопутствующей артериальной гипертензии, но иногда и без нее);
• самостоятельный систолический шум над аортой, обусловленный появлением в аорте пристеночных вихревых движений крови в связи с ригидностью и недостаточным расширением аорты во время систолы, а также в связи с неровностями внутренней поверхности аорты и ее расширением;
• положительный симптом Сиротинина—Куковерова — усиление систолического шума и одновременно II тона над аортой при поднятии рук кверху и отклонении головы кзади. Появление симптома обусловлено тем, что при таком положении головы и рук ключицы сдавливают подключичные артерии, в начальной части аорты повышается артериальное давление, вследствие чего усиливается вихревое движение крови, появляется акцент II тона, и усиливается шум над аортой;
• повышение систолического и пульсового артериального давления;
• асимметрия пульса и артериального давления на руках (в связи с поражением дуги аорты в месте отхождения плечеголовного ствола может снизиться наполнение левой подключичной и плечевой артерий). При рентгенографическом и ультразвуковом исследовании выявляются расширение и уплотнение дуги аорты.
Атеросклероз брюшной аорты
Атеросклероз брюшной аорты — наиболее частая и наиболее рано возникающая локализация атеросклероза. При атеросклерозе брюшной аорты суживаются устья отходящих от нее артериальных ветвей, и нарушаются моторная и секреторная функции пищеварительного тракта. При пальпации органов брюшной полости можно ощутить пульсацию уплотненной и расширенной аорты. Рентгенографическое и ультразвуковое исследования также выявляют уплотнение и расширение брюшной аорты, ее обызвествление.
При атеросклерозе бифуркации аорты может сформироваться синдром Лериша (хроническая обструкция бифуркации аорты) со следующей симптоматикой:
• перемежающаяся хромота — (больной должен периодически останавливаться во время ходьбы в связи с появлением болей в икроножных мышцах, что обусловлено ишемией нижних конечностей);
• похолодание, онемение, бледность ног, выпадение волос и нарушение роста ногтей на ногах;
Атеросклероз грудной и брюшной аорты может привести к формированию аневризмы этих отделов.
Диагностика
Рентгенография аорты позволяет диагностировать ее расширение, удлинение, отложения кальция в ее стенке, а также аневризматические выпячивания аорты.
При расширении аорты выявляется увеличение поперечника ее тени, усиление выбухания дуг аорты в легочные поля. В левой передней косой проекции тень аорты становится развернутой, размеры аортального окна увеличиваются.
При удлинении аорта выступает вправо и вверх и принимает участие в образовании правого верхнего контура сосудистой тени, значительно заходя на тень верхней полой вены.
При кальцинозе аорты в проекции ее тени можно обнаружить отложение кальция.
Селективное контрастирование грудной и брюшной аорты (аортография) позволяет уточнить локализацию и размеры аневризмы аорты, а также сужение крупных магистральных артерий. Основной ангиографический признак расслаивающей аневризмы — двойной контур аорты.
Атеросклеротические изменения аорты при ультразвуковом исследовании проявляются в утолщении, уплотнении и кальцинозе стенок, неровностях внутреннего контура сосуда, удлинении и нарушении прямолинейности хода артерий, наличии атеросклеротических бляшек.
Диагноз аневризмы аорты ставят при локальном (ограниченном) выбухании стенки аорты или при диффузном увеличении диаметра грудной или брюшной аорты в 2 раза по сравнению с нормой. В области расширения, как правило, заметно снижается скорость кровотока; он становится неупорядоченным и даже разнонаправленным. Сходные изменения обнаруживают при аневризме крупных ветвей аорты.
Восходящая и нисходящая части грудной аорты визуализируются обычно из супрастернального доступа. В норме диаметр грудной аорты, измеренный в М-режиме в начале систолы желудочков, колеблется от 2,4 см до 3,4 см. Брюшная аорта и ее крупные ветви чаще визуализируются из переднебрюшного доступа. Так можно получать изображение чревного ствола и его крупных ветвей — печеночной и селезеночной артерий, верхней брыжеечной артерии, почечных артерий. Диаметр брюшной аорты на уровне диафрагмы составляет около 2 см.
Для получения информации о характере кровотока по внутренней и наружной сонным артериям, вертебральным и другим брахиоцефальным артериям используют различные позиции ультразвукового датчика.
При исследовании брахиоцефальных артерий в обязательном порядке используют так называемые компрессионные пробы — сдавление общей сонной и ветвей наружной сонной артерии, которое приводит к неодинаковым изменениям характера и скорости кровотока в норме и при патологии (например, при сужении просвета сосудов).
Диагноз атеросклероза считают достоверным при обнаружении утолщения стенки артерии или/и наличии фиброзной бляшки.
В норме толщина слоя интима-медиа (ТИМ) не превышает 1,0 мм. ТИМ от 1,0 до 1,3 мм расценивают как утолщение стенки артерии, а значения этого показателя, превышающие 1,3 мм, — как ультразвуковой признак атеросклеротической бляшки.
Рентгеновская компьютерная томография и магнитно-резонансная томография аорты позволяют отчетливо выявить морфологические изменения аорты и ее крупных ветвей, в том числе аневризму аорты.
Путем внутривенного введения парамагнитных контрастных веществ можно также оценить состояние мелких сосудов, вплоть до дистальных отделов пальцевых артерий.
Имеются публикации о достоверных результатах применения МРТ в области вне- или внутричерепного каротидного русла, грудной и абдоминальной аорты, артерий рук и почек.
Селективная ангиография является наиболее информативным методом при распознавании атеросклеротического поражения аорты и ее ветвей. Проводится преимущественно в при решении вопроса о показаниях и объеме оперативного вмешательства.
При необходимоти могут быть использованы такие более редкие методики, как ангиоскопия, цифровая субтракционная ангиография и оптическая когерентная томография.
Лабораторная диагностика
ХС-ЛПВП определяют прямым энзиматическим методом после осаждения других фракций, норма 0.9-1.9 ммоль/л; уровень менее 0.9 – высокий риск ИБС, уровень более 1.6 – благоприятный фактор защиты от ИБС.
ХС-ЛПОНП рассчитывают как ТГх0.46 (только в случае, если ТГ не выше 4.5).
ХС-ЛПНП можно определять прямым количественным методом. С целью экономии реагентов иногда применяют расчет по следующей формуле: ХС общ. – (ХС ЛПВП+ХС ЛПОНП) – при этом результаты теста считаются ориентировочными. В норме ХС-ЛПНП для взрослых не должен превышать 3.34 ммоль/л, для детей – не более 2.85.
АпоВ100 – норма 56-182 мг/дл для женщин и 63-188 для мужчин; превышение пограничного уровня требует обязательного лечения диетой и препаратами, блокирующими синтез липидов в связи с резко возрастающим риском развития ИБС, так как АпоВ100 количественно соответствует уровню ЛПНП и ЛПОНП.
ЛП(а) – надежный показатель для выявления наследственных форм ИБС. В норме его содержание 0-30 мг/дл, не меняется под действием статинов, повышение при диабете и нефротическом синдроме не доказано. Применяется для ранней диагностике семейной ИБС у молодых лиц. Не рекомендуется применять для массовых обследований бессимптомных пациентов.
Гомоцистеин (ГЦ) – независимый фактор риска поражения сосудов. Повышение его уровня резко увеличивает риск развития ИБС и ИБМ во всех группах, даже при нормальном уровне ХС. Является естественным продуктом метаболизма метионина, в норме в крови не накапливается в связи с быстрым разрушением в клетках при участии фолиевой кислоты, витамина В12 и В6. При замедлении его распада в клетках задерживается в крови и окисляется с образованием свободных радикалов, повреждающих эндотелий и окисляющих ЛПНП. ГЦ также подавляет синтез оксида азота и простациклина в эндотелии артерий. В норме уровень ГЦ 5-12 мкмоль/л, умеренное повышение 15-30 мкмоль/л, тяжелое – 30-100 мкмоль/л. Повышение свыше 22 мкмоль/л считается высоким фактором тромбоза глубоких вен, уровень ГЦ более 13 утраивает степень риска сердечного приступа у мужчин, резко ускоряет повреждение сосудов при диабете. У беременных повышенный уровень ГЦ приводит к ранним выкидышам и отслойке плаценты, рождению детей с дефектами развития.
Причиной гипергомоцистенинемии являются: врожденный дефект обмена гомоцистеина, дефицит фолата, витамина В12, В6 (неправильное питание, болезни желудка).
Внелабораторные ошибки при исследовании липидов.
Факторы, влияющие на уровень липидов в крови.
Лабораторный контроль при лечении статинами.
При лечение статинами требуется индивидуальный подбор эффективной дозы и вида препарата и своевременное выявление побочных эффектов с использованием лабораторных исследований.
Холестерол общий – 3.1-5.2 ммоль/л в норме, при лечении – менее 4.2 ммоль/л ЛПНП (прямой количественный метод) – может использоваться как самостоятельный, более объективный, чем общий холестерол, показатель. Составляет в норме 1.56-3.4 ммоль/л, при лечении должен снизиться до 2.2-2.5 ммоль/л. Первичный эффект проявляется уже через 4-5 дней, максимальный стабильный эффект – через 1-3 месяца от начала приема препарата. Наиболее выраженный эффект дает розувастатин (крестор).