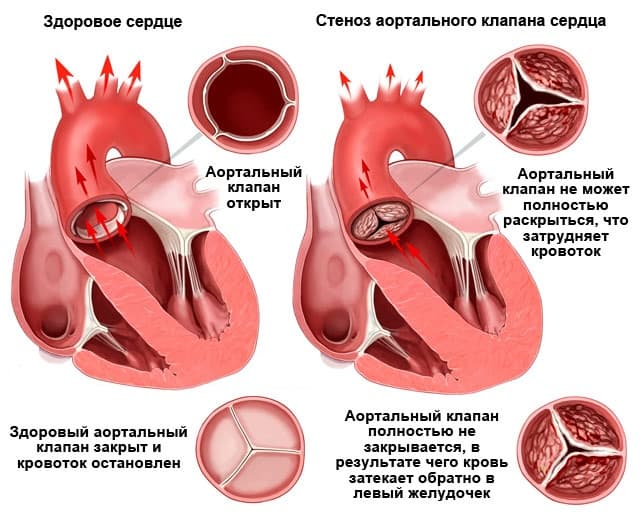
Аортальный клапан уплотнен что это значит
Уплотнение аорты сердца на эхокардиографии
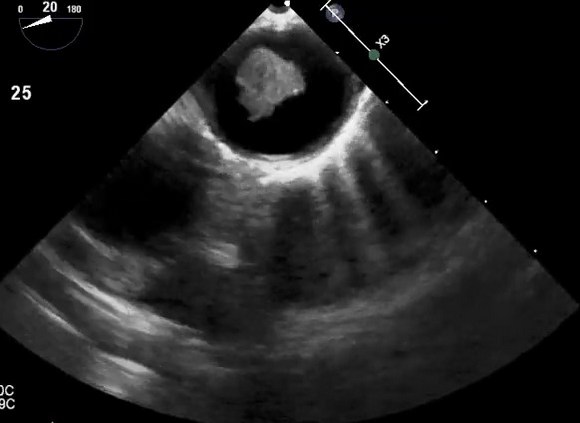
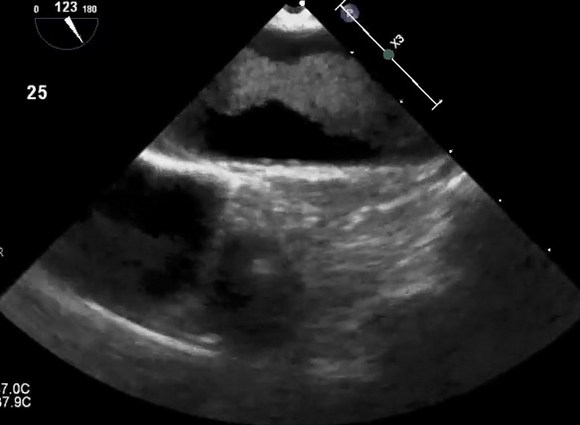
Атерома грудной аорты на эхокардиографии
Атерома грудного отдела аорты обычно адекватно не визуализируется с помощью трансторакальной эхокардиографии и чаще всего в заключении пишут об уплотнении аорты. Таким образом, предпочтительным методом визуализации является ЧПЭхоКГ. Обычно аорта делится на три части: восходящая часть, дуга аорты и нисходящая аорта. С точки зрения риска церебральной эмболии наибольший интерес представляют восходящая грудная аорта и дуга аорты, проксимальнее места начала левой общей сонной артерии. При чреспищеводной эхокардиографии корень аорты лучше всего виден в продольной оси аортального клапана (
120°). Незначительное выдвижение датчика с уменьшением угла поворота (
90–100°) даст удовлетворительную визуализацию по длинной оси восходящей аорты в виде трубчатой структуры. На стыке верхней восходящей аорты и дуги аорты имеется эхокардиографическое слепое пятно из-за взаимного расположения левого главного бронха. Визуализация нисходящей аорты начинается в трансжелудочном разрезе.
Эхокардиографическое обследование при уплотнении аорты
Атеросклеротические изменения грудной аорты все чаще признаются потенциально важным источником эмболии. Обычно сообщается о вращении ультразвукового зонда, при котором нисходящая грудная аорта попадает в окно визуализации. Нисходящая аорта находится позади и очень близко к верхней части желудка и пищевода, и глубина плоскости изображения должна быть отрегулирована для увеличения аорты.
Зонд постепенно извлекается, чтобы визуализировать всю нисходящую аорту грудного отдела, которая при 0° вращения появляется на ее короткой оси. Любое отклонение от нормы, начиная с уплотнения стенок, следует оценивать по его короткой и длинной осям с визуализацией при вращении 0 ° и 90 ° соответственно. Когда зонд введен на глубину примерно на 20 см от резцов, начнет появляться дуга аорты. Лучше всего это визуализировать, повернув зонд кпереди, чтобы открыть вид по длинной оси аорты и визуализировать истоки магистральных сосудов. Визуализация дуги аорты обычно сохраняется до конца исследования, поскольку многие пациенты испытывают рефлекторное рвотное движение от датчика в этом положении и считается его наиболее неудобной частью исследования, требующей его удаления. Эхокардиография может отличить слой интима-медиа сосуда от окружающих тканей, а также обнаруживает изменение между прилегающими тканями и яркой адвентицией. Поэтому для целей количественной оценки стандартно измерять толщину до уровня ярких адвентиций и маркировать это как толщину «атеромы» при уплотнении аорты. Традиционно атерома аорты классифицируется с использованием балльной системы I–IV, хотя, вероятно, лучше измерить глубину (толщину) бляшки и описать ее характеристики (наличие участков изъязвления, кальциноза, сидячей или педункулированной (на ножке) и / или степени поражения, подвижность атеромы). При гистологическом сравнении чреспищеводная эхокардиография при уплотнении аорты показала хорошую корреляцию в разделении нормального и минимального утолщения интимы от более сложных атером (93% совпадение) со 100% совпадением в обнаружении мобильного тромба.
Ассоциация атеромы грудной аорты и инсульта на эхокардиографии
Эмболия во время манипуляции с аортой
Существует риск эмболии при манипуляциях на аорте во время кардиохирургических операций или катетеризации левых отделов сердца. Эмболические осложнения при катетеризации сердца редки (частота инсульта 0,5%). Однако, когда все же возникают эмболические осложнения, часто встречается атерома аорты. Сообщаемая частота эмболических осложнений во время кардиохирургических вмешательств с использованием искусственного кровообращения составляет 2–7%. Пациенты с атеромой аорты> 5 мм на ЧПЭхоКГ имеют значительно более высокий риск интраоперационного инсульта. Интраоперационная или эпикардиальная эхокардиография используется для оценки аорты, чтобы помочь стратифицировать риск этих пациентов и найти безопасную точку для введения канюли и пережатия.
При эпикардиальной эхокардиографии используется высокочастотный малогабаритный (трансторакальный) датчик, покрытый стерильной оболочкой, помещенный непосредственно на аорту для визуализации восходящей аорты и дуги аорты с отличным разрешением. «Стойка» (перчатка, заполненная физиологическим раствором) может увеличить расстояние между датчиком и аортой, обеспечивая удовлетворительную визуализацию передней стенки, которую бывает трудно увидеть (слишком близко), если датчик размещен непосредственно на аорте.
Ведение пациентов с атеромой аорты
Не существует единого мнения относительно оптимального ведения пациентов со сложной атеромой аорты. Использование антитромботических агентов и / или антикоагулянтов представляется логичным, учитывая ключевую роль тромба в эмболических событиях. Терапия аспирином обычно назначается всем пациентам со значительным атеросклеротическим заболеванием. Также обычно рассматриваются ингибиторы HMGCo-A-редуктазы (статины) с их документально подтвержденными преимуществами у людей с атеросклерозом. Уменьшение частоты инсульта было зарегистрировано у пациентов с гиперлипидемией, а также у пациентов с более «нормальным» уровнем холестерина. Несмотря на то, что антикоагулянтная терапия не была проспективно оценена для пациентов с атеромой аорты, данные наблюдений предполагают, что она, вероятно, полезна.
Тромбэктомия и эндартерэктомия сложной атеромы дуги аорты могут рассматриваться как хорошие кандидаты на хирургическое вмешательство с рецидивирующими эмболическими событиями, несмотря на оптимальную медикаментозную терапию. Однако такой подход связан с высоким уровнем неврологических и сосудистых осложнений.
Общий подход к оценке атеросклероза аорты на эхокардиографии
Сердечно-сосудистый источник эмболии все чаще выявляется при обследовании пациентов с острой церебральной, периферической или висцеральной ишемией. Большинство отчетов сосредоточено на источниках эмболии у пациентов с инсультом. Как уже отмечалось, уровень доказательств, демонстрирующих убедительные причины и следствия, ограничен, и эти потенциальные источники лучше всего описывать как «ассоциации», а не как убедительные причины. Важно тщательно оценить пациентов на предмет всех потенциальных источников, и не исключено обнаружение у него более одного потенциального источника, тем более что распространенность многих из этих факторов увеличивается с возрастом. Кроме того, как заболевание сонной артерии, так и атерома грудной аорты являются проявлениями одного и того же патологического процесса, и неудивительно, что пациенты со значительным атеросклерозом сонных артерий имеют более высокую распространенность атеросклероза дуги аорты, чем пациенты без заболевания сонных артерий. Следовательно, может потребоваться оценка аорты, особенно если неврологическое событие контралатерально стенозу сонной артерии или если заболевание сонной артерии связано с периферическими или висцеральными эмболами.
Влияние эхокардиографии на ведение пациентов
Кардиоэмболические события, связанные с вмешательством
При расширенном использовании вмешательств во время лечении сердечно-сосудистых заболеваний наблюдались побочные эффекты, такие как ятрогенные инсульты и системная эмболизация. Коронарная ангиография, одна из наиболее широко используемых процедур, наряду с чрескожной реваскуляризацией, произвела революцию в лечении ИБС. Однако, когда инсульт усложняет эти процедуры, он сводит на нет получаемые от него преимущества и ускоряет нанесение вреда. Использование определенных методов может помочь снизить этот риск. Исследователи показали, что промывание катетеров в нисходящей аорте с последующим продвижением к корню аорты значительно снизило частоту микроэмболизации по сравнению со стандартным препарированием катетера в восходящей аорте.
Кроме того, сведение к минимуму количества маневров с катетером значительно снижает риск микроэмболизации головного мозга. Также, было обнаружено, что левый лучевой доступ имеет меньший риск эмболизации мозга, чем правый лучевой. Этот результат был в основном связан с меньшим количеством маневров катетера, необходимых для левостороннего лучевого доступа. Более того, технологические достижения позволили ввести новые процедуры в мир лечения сердечно-сосудистых заболеваний. Одной из таких сложных процедур является чрескожное транскатетерное введение аортального клапана (TAVI), которое стало предпочтительной процедурой для пациентов с аортальным стенозом высокого хирургического риска. Было показано, что TAVI связан с повышенным риском сосудистых эмболий (частота 30-дневного инсульта колеблется от 2 до 5%). Точно так же аблация фибрилляции предсердий в настоящее время выполняется все чаще. Многие обсервационные исследования показали, что тихие инсульты вторичны по отношению к этим процедурам.
Следовательно, взвешивая риск сосудистых событий, связанных с этими вмешательствами, ожидается, что с развитием технологий, повышением квалификации и тщательным отбором пациентов эти процедуры должны стать более безопасными со временем. Примером модификации технологии для уменьшения инсульта является введение кругового катетера MER при абляции фибрилляции предсердий.
Новая пероральная антикоагулянтная терапия (NOAC)
Недавнее внедрение новых методов лечения пероральными антикоагулянтами (NOAC) предоставило больше возможностей для пациентов с неклапанной фибрилляцией предсердий. Основные преимущества NOAC заключаются в том, что эти агенты не требуют мониторинга, имеют быстрое начало действия и значительно снижают риск внутричерепного кровотечения по сравнению с пероральным антагонистом витамина K (VKA). Основные недостатки этих агентов заключаются в том, что их использование противопоказано при тяжелой почечной недостаточности и отсутствии антидота, чтобы обратить их действие, когда это необходимо. В дополнение к использованию NOAC в качестве хронической замены VKA, недавно исследование XVeRT показало, что пероральный ривароксабан можно безопасно использовать в качестве возможной альтернативы терапии VKA для предотвращения тромбоэмболических событий у пациентов, подвергающихся плановой кардиоверсии.
Предпринята попытка расширить использование NOAC для механических сердечных клапанов. Испытание дабигатрана по сравнению с варфарином у пациентов с механическими клапанами сердца было преждевременно прекращено после включения 252 пациентов из-за повышенного количества случаев тромбоэмболии и кровотечений среди пациентов в группе дабигатрана. Аналогичным образом, исследование RE-ALIGN было прекращено на раннем этапе из-за более высоких тромботических осложнений у пациентов с механическими сердечными клапанами, получавших дабигатран, по сравнению с пациентами, получавшими варфарин. Таким образом, до сих пор данные не подтверждают использование терапии NOAC у пациентов с механическими сердечными клапанами.
Аортальный клапан уплотнен что это значит
В 1646 г. А. Riviere впервые описал пациентов, погибших от инфекционного эндокардита (ИЭ). В 1834 г. F. Buyoввел термин «эндокардит». В 1872 г. S. Winge, H. Heiberg доказали микробную этиологию эндокардита [1]. Около 90% больных погибали от инфекции до появления антибактериальной терапии, остальные – от прогрессирующей сердечной недостаточности. В настоящее время с помощью антибактериальной терапии успешно излечиваются около 80% пациентов. Оставшиеся 20% погибают от прогрессирующей сердечной недостаточности, развивающейся в результате поражения сердечных клапанов, и тромбоэмболических осложнений. Проблема ИЭ остается актуальной и привлекает внимание не только кардиологов, кардиохирургов, терапевтов, но и врачей других специальностей. Заболеваемость ИЭ в странах Европы и США составляет 3,1–11,6 случая на 100 тысяч населения в год, в России – 4,6 случая на 100 тысяч населения в год [2].
Клиника современного течения ИЭ имеет ряд отличий от описанной ранее. Признаки, которые считались классическими (озноб, высокая лихорадка, проливные поты), встречаются реже. Участились случаи дебюта ИЭ с субфебрилитета и температурных «свечек». Таким образом, клиника ИЭ дебютирует и протекает по типу воспалительного заболевания неясного генеза. Такой тип течения ИЭ более характерен для пожилых пациентов. Реже встречаются узелки Ослера, симптом Лукина, пятна Рота, феномен Джейнуэйя. Однако и в настоящее время эти симптомы остаются высокоспецифичными маркерами ИЭ [3].
Количество симптомов поражения сердца (кардиалгии, тахикардия, одышка) в дебюте заболевания выросло в несколько раз. Также появились новые ранние симптомы: кровохарканье, аритмии, рвота, подкожные кровоизлияния. При современном течении они наблюдаются в клинике заболевания достаточно часто [4].
Усугубляет процесс появление неврологической симптоматики. В 90% случаев – это эмболия среднемозговой артерии, с которой нередко начинается заболевание, приводя к диагностическим ошибкам. Но чаще клиника инсульта появляется в первые две недели антибиотикотерапии [5].
Современное течение ИЭ может сопровождаться поражением опорно-двигательного аппарата. Особенностью данного процесса является его развитие иногда за несколько месяцев до появления классических симптомов ИЭ. В дебюте данная ситуация встречается примерно в 40% случаев. Чаще всего это артралгии с поражением крупных и мелких суставов, распространенные миалгии, тендиниты, миозиты. Иногда развиваются септические артриты разной локализации.
Тяжесть клинических проявлений практически всегда зависит от скорости разрушения клапанов сердца, что обусловлено прежде всего вирулентностью возбудителя [6]. При ИЭ чаще поражается аортальный клапан. В данном случае ИЭ дебютирует с лихорадки, которая не всегда достигает фебрильных цифр. К ней могут присоединяться озноб и ночная потливость. Аускультативно может выслушиваться диастолический шум. Характерно появление неврологических симптомов, которые обусловлены эмболиями в мозг с развитием острого нарушения мозгового кровообращения. Часто выявляются артериальные эмболии в селезенку и почки, не всегда распознаваемые [6, 7]. Несколько реже встречается первичное поражение митрального клапана. Основным фактором риска, способствующим развитию ИЭ митрального клапана, в настоящее время является врожденная дисплазия створок с пролапсом. Клиника в данном случае чаще всего напоминает сепсис. Часто присутствуют лихорадка, потливость ночью, слабость, миалгии, боли в груди и спине. Практически на ранних стадиях развивается застойная сердечная недостаточность. Реже могут появляться признаки митрального стеноза с прогрессирующей клиникой, вплоть до отека легких. Данный вид ИЭ может сопровождаться эмболиями в сосуды разных органов, чаще у пациентов с грибковой этиологией заболевания. Этиология ИЭ трикуспидального клапана большей частью обусловлена внутривенным введением наркотических препаратов. Особенностью данного вида ИЭ является поражение правых отделов сердца у 80% пациентов, которое часто приводит к летальности. Считается, что причиной развития данной ситуации могут быть как нестерильные инъекции, так и иммунные нарушения [8]. Опираясь на спектр перечисленных выше клинических проявлений, можно утверждать, что пациент с дебютом ИЭ может обратиться за помощью к врачу любой специальности.
Прогноз заболевания зависит от качественно проведенной диагностики. Летальный исход наступает в результате развития сердечно-сосудистой недостаточности или тромбоэмболических осложнений [9]. В связи с появлением новых этиологических факторов, особенностей современного дебюта ИЭ, новых симптомов в клинической картине каждый случай ИЭ в клинической практике представляет как теоретический, так и практический интерес для врачей любой специальности.
Цель исследования – продемонстрировать типичные ошибки в диагностике современного течения ИЭ с целью своевременности постановки диагноза, предотвращения развития тяжелых осложнений и летальных исходов у пациентов с этим заболеванием.
Материалы и методы исследования
В качестве клинического примера представлен случай наблюдения пациента с длительно (на протяжении 8 месяцев) не диагностированным ИЭ.
Больной Г., 52 г. поступил в отделение гастроэнтерологии Дорожной больницы на ст. Н. Новгород 07.02.2019 г. При поступлении предъявлял жалобы на ноющие боли в области эпигастрия, не зависящие от приемов пищи, отсутствие аппетита, иногда запоры, слабость, потливость, особенно по ночам, повышение температуры до 38,2оС по вечерам, похудание.
Пациент считает себя больным с июня 2018 г., когда без видимой причины стали отмечаться подъемы температуры тела, чаще до субфебрильных цифр, но отмечал «свечки» до 38,2оС. Температура могла держаться лишь несколько часов, сопровождалась выраженной потливостью и слабостью. За последние 6 месяцев похудел на 5 кг. Неоднократно лечился амбулаторно и дважды в стационаре с различными диагнозами: ОРВИ, хронический бронхит, хронический гастродуоденит, хронический гастрит. Проводилось лечение в том числе и антибиотиками (цефотаксим, цефтриаксон, ципрофлоксацин) в обычных дозах, короткими курсами (5–7 дней), в результате которого температура снижалась, но затем вновь повышалась. На фоне антибиотикотерапии у пациента появлялись боли в животе, неустойчивый стул.
Во время предыдущей госпитализации в отделение терапии в ноябре 2018 г. состояние пациента оценивалось как удовлетворительное. Во время осмотра у пациента констатировали ясное сознание и активное положение. Питание достаточное. Кожные покровы чистые, физиологической окраски. Периферические лимфоузлы не пальпируются. Перкуторно над легкими ясный легочный звук. При аускультации дыхание ослаблено, частота дыхания – 16 в минуту. Тоны приглушены, ритмичные АД – 120/80 мм рт. ст., ЧСС – 80 уд. в минуту. Пальпаторно живот безболезненный, мягкий. Печень не увеличена, селезенка не пальпируется. Физиологические отправления: в норме. Периферических отеков не наблюдалось.
По результатам инструментального обследования, полученного после проведения фиброгастродуоденоскопии (ФГДС), колоноскопии, рентгенографии грудной клетки, магнитно-резонансной томографии (МРТ) органов брюшной полости, серьезной патологии обнаружено не было.
УЗИ органов брюшной полости от 20.11.2018 г. Заключение: признаки хронического холецистита.
ЭКГ от 19.11.2018 г.: ритм синусовый регулярный 78 в минуту. Горизонтальная ЭОС. Гипертрофия левого желудочка (ЛЖ). Нарушение процессов реполяризации.
Эхокардиография (Эхо-КГ) от 23.11.2018 г. (сделана впервые через 4,5 месяца от начала заболевания). Заключение: отмечаются эхопризнаки атеросклероза аорты, фиброза створок аортального клапана с его дисфункцией – стенозированием. Гипертрофия миокарда левого желудочка с достаточной сократительной способностью. ФВ – 68%. Умеренная дилатация правого предсердия. Диастолическая дисфункция левого желудочка. Уплотнение створок митрального клапана с его дисфункцией – недостаточностью.
Несмотря на лечение, повторные курсы антибиотиков, которые на время снижали температуру, нарастали слабость, дальнейшая потеря веса, сохранялась выраженная потливость, появились приступы сердцебиения.
Из перенесенных заболеваний отмечает гипертоническую болезнь, повышение артериального давления до 170/100 мм рт. ст. Гипотензивные препараты регулярно не принимает.
Аллергологический анамнез спокойный. Вредных привычек не имеет.
24.12.2018 г. впервые от начала заболевания (около 5 месяцев) была взята кровь на стерильность – роста микроорганизмов не обнаружено.
При осмотре в отделении гастроэнтерологии было обращено внимание на ослабление II тона сердца и появившийся грубый дующий шум в проекции аортального клапана. Была назначена консультация кардиолога.
При клиническом осмотре состояние средней тяжести. Психоэмоциональный статус лабилен. Сознание ясное. Положение активное. Телосложение правильное, достаточного питания. Индекс массы тела (ИМТ) – 28 кг/м². Кожные покровы влажные, чистые, акроцианоза нет. Периферические лимфоузлы при пальпации безболезненные, не увеличены. Грудная клетка обычной формы, безболезненная при пальпации. Тип дыхания: грудной. Дыхание везикулярное, ритмичное, частота дыхания – 16 в минуту. Область сердца не изменена. Верхушечный толчок локальный, совпадает с левой границей сердца. Границы относительной сердечной тупости: правая – IV межреберье по правому краю грудины, левая – на 2 см кнаружи от левой грудино-ключичной линии в V межреберье, верхняя – III межреберье. Тоны сердца приглушены, ритмичные. Во II межреберье справа, вдоль левого края грудины и в V точке выслушивается грубый систоло-диастолический шум, проводящийся на сосуды шеи. Резкое ослабление второго тона. ЧСС – 86 уд/мин. АД – 120/60 мм рт. ст. на обеих руках. Живот при пальпации мягкий, болезненный в эпигастральной области. Печень не выступает из-под края реберной дуги, селезенка не пальпируется. Физиологические отправления: в норме. Периферических отеков нет.
Результаты исследования и их обсуждение
Экстренно было проведено трансторакальное Эхо-КГ обследование.
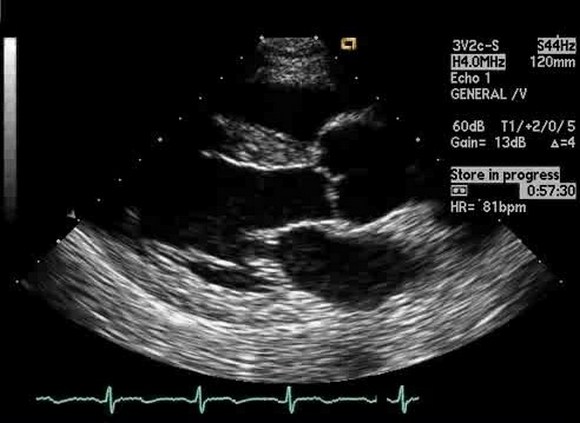
Эхо-КГ от 20.02.2019 г. Заключение. Стенки аорты уплотнены за счет проявлений атеросклероза. Эхоструктура миокарда левого желудочка неоднородная, гиперэхогенная. Умеренная гипертрофия миокарда левого желудочка. Глобальная сократительная функция миокарда левого желудочка сохранена. ФВ – 66%. Зоны асинергии достоверно не выявлены.
Выраженные изменения аортального клапана: створки утолщены, уплотнены, склерозированы. Распространение процесса на фиброзное кольцо. Расхождение створок ограничено, смыкание створок неполное, в проекции коронарной створки – округлое эхопозитивное образование со стороны выходного тракта левого желудочка, движущееся за створкой, 0,3×0,4 см. Складывается впечатление о разрушении левой коронарной створки. Створки митрального клапана (МК) уплотнены, утолщены. Достоверно дополнительных образований, связанных со структурами МК, не определяется, диастолическое дрожание передней створки МК. Створки трикуспидального клапана и клапана легочной артерии незначительно уплотнены без ограничения подвижности. Полость перикарда без особенностей. Нижняя полая вена не расширена, на вдохе спадается на 50%.
По результатам доплерокардиографии (ДКГ): митральная регургитация 2–3-й степени, трикуспидальная регургитация 1-й степени, регургитация на аортальном клапане 3–4-й степени. Признаков легочной гипертензии нет. Диастолическая функция левого желудочка нарушена по типу замедления релаксации.
Заключение: Атеросклероз аорты, кардиосклероз. Умеренная гипертрофия миокарда левого желудочка. Глобальная сократительная функция миокарда левого желудочка сохранена. Диастолическая функция левого желудочка нарушена по типу замедления релаксации. Данных за легочную гипертензию не выявлено.
Эхо-КГ картина может соответствовать перенесенному острому инфекционному эндокардиту аортального клапана с формированием тяжелой аортальной недостаточности и умеренного стеноза, вторичной выраженной недостаточности митрального клапана.
На ЭКГ от 21.02.2019 г. – ритм синусовый, регулярный. Гипертрофия ЛЖ. Изменения в миокарде.
Впервые был поставлен диагноз: Первичный инфекционный эндокардит подострого течения с поражением аортального клапана, недостаточность аортального клапана III–I V (тяжелой) степени. Хроническая сердечная недостаточность I (II ФК по NYHA).
Больной был переведен в кардиологическое отделение, где трижды исследовалась кровь на стерильность (на аэробные и анаэробные микроорганизмы) – рост микробов не обнаружен.
Проводилась антибактериальная терапия амикацином, метронидазолом, ванкомицином.
Температура сохранялась на субфебрильных цифрах, В анализах крови нарастали анемия, СОЭ, лейкоцитоз. Данные представлены в таблице 1.
Аортальный стеноз: лечение, операция, пластика аортального клапана
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Этиология:
Отмечается тенденция к увеличению частоты инволюционных (дегенеративно-атеросклеротических) причин аортального стеноза, что привело к увеличению возрастных пациентов старше 60-65 лет, нуждающихся в хирургической коррекции аортального порока.
При врожденном или ревматическом поражении клапана отмечается длительный латентный период без клинических проявлений. Летальность и риск осложнений существенно увеличиваются с появлением симптомов заболевания. При стенокардии, обмороках и проявлениях сердечной недостаточности, обусловленной систолической дисфункцией левого желудочка средняя продолжительность жизни 5, 3 и 2года соответственно. При бессимптомном течении риск внезапной смерти невелик (даже при тяжелом аортальном стенозе), тогда как при наличии симптомов 15 – 20% больных умирают внезапно.
Скорость прогрессирования поражения аортального клапана:
Мерцательная аритмия, аортальная недостаточность (спонтанная или вызванная инфекционным эндокардитом), митральная недостаточность и острый инфаркт миокарда ускоряют декомпенсацию.
При неосложненном течении аортального стеноза характерная аускультативная картина: систолический шум в точке Боткина и на основании сердца справа, проводится на сосуды шеи, ослабление 2-го тона за счет аортального компонента. Интенсивность систолического шума может уменьшаться при развитии систолической дисфункции левого желудочка и не является критерием тяжести порока. Часто течение аортального стеноза осложняется патологией митрального клапана («митрализация»).
Диагностика аортального стеноза
Средний систолический градиент между аортой и ЛЖ на уровне аортального клапана менее 50 мм рт. ст. – гемодинамически малозначимый аортальный стеноз, 50 – 80 мм рт.ст. – умеренный аортальный стеноз, более 80 мм рт.ст. – резкий аортальный стеноз.
Показания к хирургическому лечению (протезированию) аортального стеноза
(Американская Ассоциация сердца, Американская коллегия кардиологов)
Кроме того, уровни достоверности в поддержку рекомендаций изложены следующим образом:
КЛАСС I
1. Протезирование аортального клапана показано симптомным пациентам с тяжелым аортальным стенозом (Уровень достоверности: B).
2. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции аорто-коронарного шунтирования (АКШ). (Уровень достоверности: С).
3. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции на аорте или других клапанах сердца. (Уровень достоверности: C).
4. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом и систолической дисфункцией ЛЖ (ФВ менее 50%). (Уровень достоверности: C).
КЛАСС IIА
Протезирование аортального клапана показано пациентам с умеренным аортальным стенозом, при операции АКШ, операции на аорте или других клапанах сердца. (Уровень достоверности: B).
КЛАСС IIБ
1. Протезирование аортального клапана показано асимптомным пациентам с тяжелым аортальным стенозом и патологическим ответом на нагрузку (например, развитие симптомов гипотензии). (Уровень достоверности: C).
2. Протезирование аортального клапана показано возрастным пациентам с тяжелым асимптомным аортальным стенозом, если существует высокая вероятность быстрого прогрессирования (возраст, кальциноз). (Уровень достоверности: C).
4. Протезирование аортального клапана показано асимптомным пациентам с крайне тяжелым аортальным стенозом (площадь аортального клапана менее 0.6 cм2, средний градиент более 60 мм рт.ст. и скорость потока более 5.0 м/с), когда ожидаемая операционная летальность пациентов составляет менее 1.0%. (Уровень достоверности: C).
КЛАСС III
1. Протезирование аортального клапана не показано для предупреждения внезапной смерти у асимптомных пациентов с аортальным стенозом у кого нет ни одного показателя из списка рекомендаций Классов IIА/IIБ. (Уровень достоверности: B).
2. У возрастных пациентов с тяжелым, симптомным, кальцинированным аортальным стенозом протезирование аортального клапана является единственным эффективным методом лечения.
3. Молодые пациенты с врожденным или ревматическим аортальным стенозом могут быть кандидатами на вальвулотомию. Хотя нет единого мнения относительно оптимального срока проведения операции у асимптомных пациентов, для большинства пациентов можно разработать рациональные рекомендации.
Протезирование аортального клапана
За последние годы в хирургическом лечении клапанов сердца наблюдался значительный прогресс. Усовершенствование техники (в т.ч. аппаратов искусственного кровообращения), разработка единых стандартов и протоколов как предоперационного обследования, так и хода операции позволили снизить риски периоперационных осложнений, сделав саму операцию на клапанном аппарате сердца более безопасной, чем отказ от операции и попытка жить с дисфункцией клапана.
Виды хирургического лечения: операции по замене клапана сердца
Принципиально существует два вида операции на клапанах сердца: протезирование искусственным или биологическим протезом и пластика собственного клапана. Вполне естественно, что собственный клапан человека после удачной реконструкции функционирует лучше, чем искусственный протез. Но в случае невозможности сохранения собственного клапана единственный выход – замена его на протез.
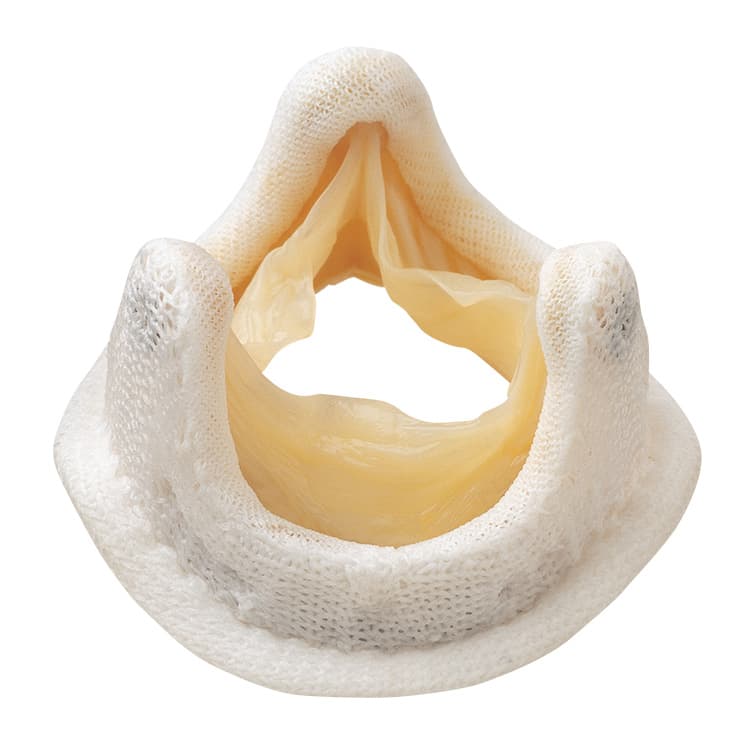
Виды клапанов, используемых при протезировании
При протезировании аортального клапана доступ к клапану осуществляется посредством рассечения аорты в восходящем отделе (поперечная аортотомия). После иссечения створок аортального клапана и тщательной декальцинации фиброзного кольца последнее прошивается П-образными швами. С целью предотвращения прорезывания фиброзного кольца швы укрепляют тефлоновыми прокладками. Для выбора размера имплантируемого протеза диаметр фиброзного кольца измеряют специальными калибраторами. Выбранный протез имплантируют в аортальную позицию путем прошивания его оплетки. После фиксации протеза оценивают подвижность запирательных элементов механического протеза или коаптацию створок биологического клапана. При отсутствии ограничений их подвижности рассеченную аорту герметизируют двумя рядами швов.