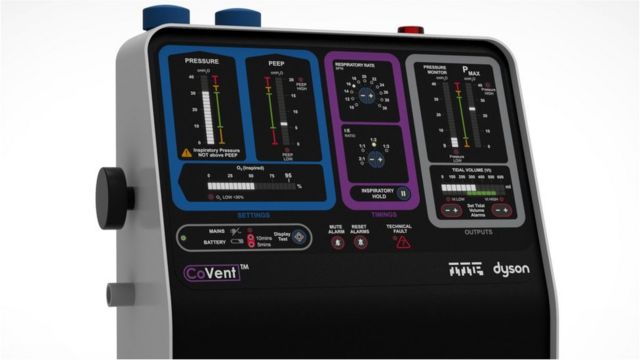
Аппарат ивл что это и как работает в медицине
Аппараты ИВЛ. Обзор и особенности
Аппарат искусственной вентиляции лёгких (аппарат ИВЛ) — медицинское оборудование для принудительного проведения дыхательного процесса в случае его недостаточности или невозможности его осуществления естественным путём. Они называются также респираторами.
Аппарат ИВЛ – принцип действия
Аппарат искусственной вентиляции лёгких подаёт в лёгкие под давлением воздушную смесь с необходимой концентрацией кислорода в требуемом объёме и с соблюдением нужной цикличности.
Аппарат ИВЛ состоит из компрессора, приспособлений для подачи и вывода газовой смеси с системой клапанов, группы датчиков и электронной схемы управления процессом. Переключение между фазами вдоха (инспирацией) и выдоха (экспирацией) происходит по заданным параметрам – времени или давлению, объёму и потоку воздуха. В первом случае производится только принудительная (контролируемая) вентиляция, в остальных – аппарат ИВЛ поддерживает спонтанное дыхание пациента.
Аппарат ИВЛ бывает ручным, называемым также мешком Амбу, и механическим.
Ручной аппарат ИВЛ
Механический аппарат ИВЛ
Аппарат искусственной вентиляции лёгких обеспечиваются воздушной смесью из:
Аппарат ИВЛ должен подавать пациенту смесь газов, подогретую до нужной температуры и с необходимой влажностью.
Современные аппараты искусственной вентиляции лёгких
Нынешние аппараты ИВЛ – это медицинское оборудование с высокой технологичностью. Они оказывают пациенту респираторную поддержку не только по объёму, но и по давлению и составу подаваемого газа.
В настоящее время аппараты искусственной вентиляции лёгких имеют максимальную синхронизацию с респираторным состоянием пациента. Они автоматически управляются по линиям обратной связи с его организмом. Электронный блок аппарата искусственной вентиляции лёгких фиксирует управляющие сигналы из дыхательного центра продолговатого мозга. Они идут к диафрагме по диафрагмальному нерву и регистрируются датчиками аппарата ИВЛ высокой чувствительности, располагаемым в области кардии (сфинктера, отделяющего пищевод от желудка).
Аппараты искусственной вентиляции лёгких оснащаются тревожной сигнализации, срабатывающей при выходе контролируемых параметров за допустимые пределы и при неполадках оборудования.
Классификация аппаратов ИВЛ
Аппараты искусственной вентиляции лёгких классифицируются по ГОСТ 18856-81.
По возрасту пациента:
По способу действия:
По типу приводааппараты искусственной вентиляции лёгких делятся на приборы с:
По предназначению:
По типу управляющего устройства аппараты искусственной вентиляции лёгких могут быть
По способам управления инспираторной фазой и переключения фаз дыхательного цикла (триггерования и циклирования) – ппараты ИВЛс контролем по:
По сфере применения аппараты искусственной вентиляции лёгких бывают общего и специального назначения.
Высокочастотные (ВЧ) струйные аппараты ИВЛ
Приведённая выше классификация не распространяется на этот отдельный класс аппаратов искусственной вентиляции лёгких. ВЧ струйный аппарат ИВЛ – медицинское оборудование высокоспециализированное, которое может обеспечить как ВЧ струйную вентиляцию (с частотой цикла более 60 раз в минуту), так и сочетанную ИВЛ.
Возможная баротравма легких предупреждается контролем по давлению. Осложнений в результате осушения и переохлаждения дыхательных путей не может быть, поскольку все современные аппараты ВЧ струйной ИВЛ оснащены встроенными системами увлажнения и обогрева подаваемой газовой смеси. Негативное действие недостатка или переизбытка кислорода во вдыхаемом воздухе и углекислого газа – в выдыхаемом исключено системами контроля и дозирования.
Выбор аппарата ИВЛ
Аппараты искусственной вентиляции лёгких общего назначения должны быть во всех клиниках, осуществляющих длительную или повторно-кратковременную процедуру в отделениях и палатах
Респираторы необходимы и при проведении амбулаторного лечения дыхательной недостаточности отдельных групп пациентов в неосложнённой форме.
Аппараты искусственной вентиляции лёгких специального назначения используются:
Аппаратами ИВЛ должны быть оснащены все службы неотложной и скорой помощи. Для выездной медицинской службы следует приобретать простые устройства для оказания экстренной помощи, например портативные ИВЛ.
Аппараты искусственной вентиляции лёгких для стационаров надо выбирать, ориентируясь на показатели высокой надёжности, длительности бесперебойной работы (2-3 месяца и более), многофункциональности.Особо ответственным должен быть выбор аппарата ИВЛ для центров и отделений охраны материнства и детства.
Более подробно о том, как грамотно выбрать аппарат искусственной вентиляции легких читайте в статье: Как выбрать аппарат ИВЛ?
Видео
Современные подходы к ИВЛ
Искусственная вентиляция легких. Учебный фильм.
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
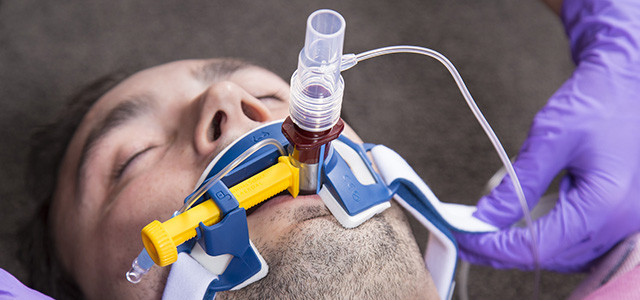
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Второе дыхание: Как работает аппарат ИВЛ и как он помогает в борьбе с коронавирусом
Искусственная вентиляция легких применяется в тяжелых случаях заболевания COVID-19, при котором поражаются нижние дыхательные пути. Таким больным требуется срочное подключение к аппарату ИВЛ. Спрос на подобные устройства в условиях пандемии сегодня сильно превышает предложение.
В начале пандемии даже были споры и очень острые, когда одни страны «перебивали цены» и буквально из-под носа «уводили» ИВЛ.
Разбираемся, как работают аппараты искусственной вентиляции легких и почему их так остро не хватает при пандемии коронавируса. Об этом мы сделали обзор ряда специализированных изданий.
История ИВЛ
Восстановление и поддержка дыхательных процессов волновали еще древних врачевателей и ученых. В классических трактатах содержатся теории дыхания и описания первых попыток искусственной вентиляции легких. Известно, что в XVI веке европейские реформаторы медицины Парацельс и Везалий применяли вентиляцию легких в своих практиках. С XVII века для поддержки дыхания использовались аппараты, устроенные на основе мехов для раздувания огня. К сожалению, такая вентиляция часто приводила к разрыву легких. Параллельно развиваются более щадящие мануальные методы вентиляции посредством наружного воздействия на грудную клетку.
Во второй половине XIX – начале XX века на волне научно-технического прогресса появляются новые методики и устройства для ИВЛ. В частности, в 1907 году был разработан мобильный респиратор Pulmotor «патефонного» типа, который применялся в горноспасательных работах. Однако ученые пришли к выводу, что экспираторные методы ИВЛ, основанные на активном вдувании воздуха в дыхательные пути, не физиологичны и могут приводить к негативным последствиям: изменению легочной механики, атрофии легочных мышц, недостаточному притоку крови к сердцу. Как следствие, появился новый тип устройств – камера с отрицательным давлением, в которую помещался пациент и из которой периодически откачивался воздух. Возникающий вакуум оказывал присасывающее воздействие на грудную клетку, создавая отрицательное давление в дыхательных путях и таким образом обеспечивая дыхание.
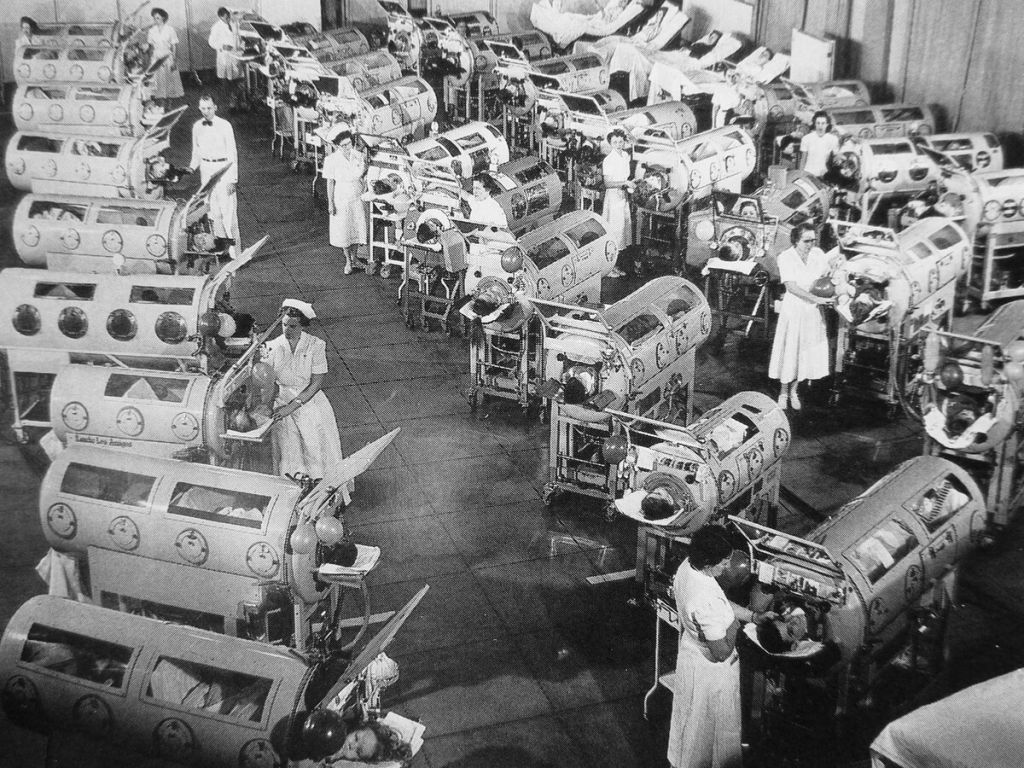
Пациенты, пораженные полиомиелитом, в аппаратах Энгстрёма, 1953 г. Фото: wikimedia.org
Как это часто бывает в медицине, ее развитию способствуют нерадостные события. Так, толчком для создания первого поколения современных аппаратов ИВЛ стали эпидемия полиомиелита 1940-50 гг. и Вторая мировая война, когда военные технологии активно использовались гражданскими медиками. В 1960-70-е годы компактные экспираторные приборы становятся основным типом аппаратов для ИВЛ. В это время в СССР начат выпуск серии аппаратов ИВЛ «РО». Они выпускались как с ручным, так и с автоматическим приводом, были просты в работе и эффективны.
Второе поколение аппаратов ИВЛ отличалось расширенными функциями мониторинга дыхания и появлением новых режимов работы. Для третьего поколения характерно широкое использование микропроцессоров, которые помогли эффективнее управлять устройствами. Сегодня медики имеют дело с аппаратами ИВЛ четвертого поколения. Кроме большого спектра режимов работы и широкого арсенала мониторинга параметров, их системы отклика отличаются высокой чувствительностью на дыхательную попытку пациента, то есть внимательно следят за тем, когда больной начнет дышать самостоятельно.
Последний шанс на спасение
Аппарат работает следующим образом. С помощью компрессора под давлением в легкие подается воздух, в обратном направлении – из легких − выводится углекислый газ. Специальные устройства увлажняют входящую смесь и корректируют ее температуру. Также при наличии жидкости в легких она откачивается.
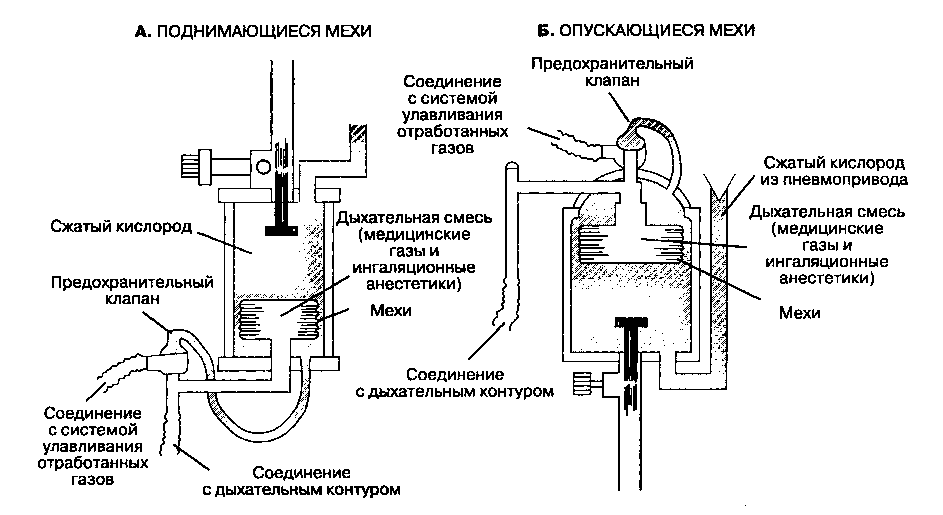
Общая схема работы аппарата ИВЛ
Вентиляция может выполняться двумя способами: неинвазивным и инвазивным. В первом случае воздух подается через плотно прилегающую маску. Такая вентиляция показана пациентам с более легкими симптомами. При инвазивном способе в трахею через рот или нос вводится интубационная трубка. Это довольно болезненная процедура, поэтому часто она сопровождается анестезией. Кроме того, пациент, подключенный к респиратору, не может ни есть, ни пить, ни разговаривать. Питание при этом подается через специальную трубку.
Несмотря на кажущуюся простоту процесса и возможности современных приборов работать в автоматическом режиме, аппарат ИВЛ может использоваться только квалифицированным медперсоналом. Поэтому покупка аппарата ИВЛ в личное пользование – довольно бессмысленная затея. Его обладателю придется также нанимать соответствующий штат медиков. И нужно понимать, что сам по себе аппарат не лечит. Он лишь дает возможность пройти тяжелый этап болезни, чтобы время и лекарственная терапия восстановили естественное дыхание.
Таким образом, основная функция аппарата ИВЛ — закачка насыщенного кислородом воздуха в легкие и выведение углекислого газа. Это и есть вентиляция, или, как еще говорят, воздухообмен.
Один из основных и самых простых типов аппаратов ИВЛ — мешок Амбу. Это незаменимый ручной инструмент для бригад скорой помощи, экстренных служб и отделений интенсивной терапии. Мешок Амбу легкий, компактный и простой в использовании. Изобретен в 50-х годах датским профессором Хеннингом Рубеном и немецким инженером Хольгером Хессе. С помощью мешка Амбу они хотели предотвратить эпидемию полиомиелита.
В тяжелых случаях, когда необходим стабильный и контролируемый воздухообмен, медики используют механические и автоматизированные аппараты ИВЛ.
Они состоят из компьютеризированной коробки, расположенной на верхней части передвижной тележки. У аппарата множество экранов, циферблатов, кабелей для передачи данных, шнуров питания и газовых трубок.
Воздух для аппарата ИВЛ может подаваться из центральной системы газоснабжения медицинского учреждения, баллона сжатого воздуха, индивидуального мини-компрессора или кислородного концентратора.
Современные аппараты ИВЛ — сложное и высокотехнологичное оборудование, которое позволяет обеспечить превосходный уровень ухода за пациентом. Они регулируют следующие функции:
Один из самых современных методов синхронизации аппарата ИВЛ с дыханием пациента — нейроконтролируемая респираторная поддержка (NAVA — Neurally Adjusted Ventilatory Assist). Технологию разработали в 2007 году.
Принцип работы следующий: датчик устройства устанавливается в желудочный зонд и вводится в организм, аппарат фиксирует нервные импульсы, идущие от дыхательного центра головного мозга по диафрагмальному нерву к диафрагме.
Таким образом оборудование синхронизируется с дыхательным центром мозга, подавая кислород, когда легкие получают из него соответствующую команду. То есть аппарат полностью ориентируется на импульсы, подаваемые мозгом: когда нужно дышать, когда — не дышать.
Постоянный прирост пациентов с COVID-19 приводит к острой нехватке аппаратов ИВЛ по всему миру. Врачам приходится буквально делить один аппарат на несколько больных. Одна из нью-йоркских больниц, например, подключила к одному аппарату ИВЛ сразу двух пациентов.
Исследования показывают, что такая методика может быть опасной для пациентов. Поэтому часть распределителей, которые сейчас массово печатают владельцы 3D-принтеров, может оказаться не только бесполезной, но и вредной.
Для создания настоящих аппаратов ИВЛ необходим огромный опыт в исследованиях, проектировании и производстве такого оборудования. Нужна гарантия надежности, исправности и соответствия строгим нормативным требованиям.
Все это жизненно важно, потому что аппараты ИВЛ часто используются в критических ситуациях, когда ошибка или отказ оборудования может привести к смерти пациента. Поэтому механические аппараты ИВЛ стоят достаточно дорого.
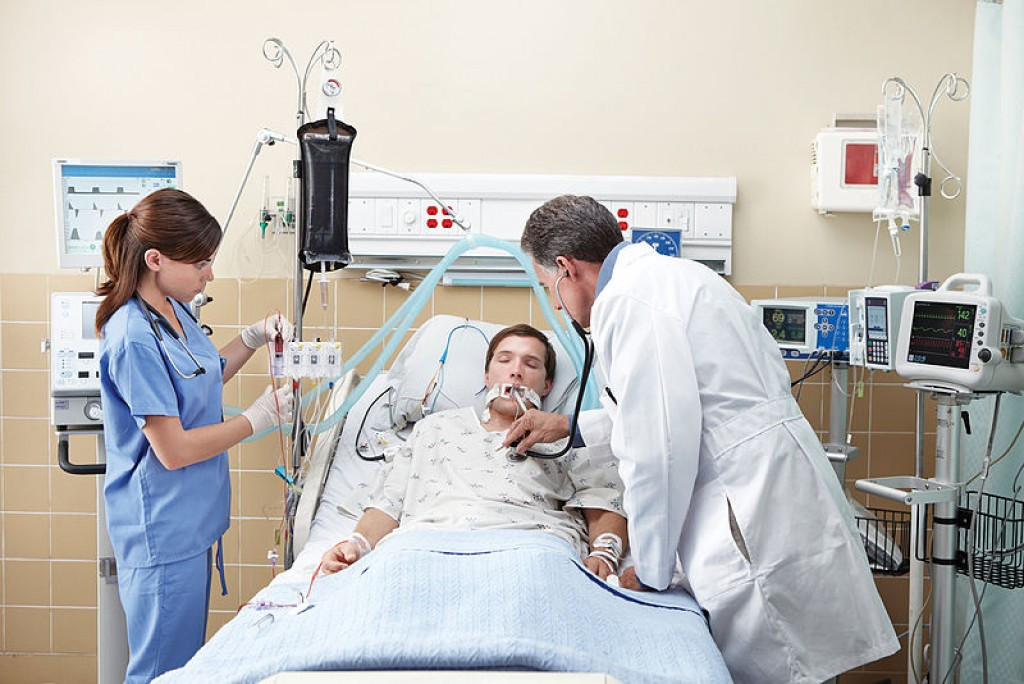
В то же время, одно из серьезных осложнений от вируса COVID-19, с которым столкнулся весь мир – это быстрое развитие тяжелой пневмонии, при котором возникает острая дыхательная недостаточность. Такого больного нужно как можно быстрее подключить к аппарату искусственной вентиляции легких, иначе существует риск летального исхода. Еще раз повторим: подключение к аппарату ИВЛ требуется только самым тяжелым больным, находящимся на грани жизни и смерти.
Аппараты ИВЛ не являются чем-то уникальным и сегодня достаточно распространены. Ими оснащаются отделения интенсивной терапии, реанимационные, машины и вертолеты скорой помощи. Но в условиях пандемии резкий рост количества больных с острыми формами пневмонии привел к тому, что во всем мире возникла нехватка и аппаратов ИВЛ, и специалистов по работе с ними.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Западные страны массово закупают аппараты искусственной вентиляции легких: в связи с эпидемией Covid-19 этих машин не хватает в Италии, Британии и США. В тяжелых случаях такой аппарат дает больным наилучшие шансы на выживание.
Если упростить, то аппарат ИВЛ берет на себя процесс обеспечения организма кислородом, когда перестают работать легкие. Это дает организму время на борьбу с заболеванием.
По данным Всемирной организации здравоохранения (ВОЗ), около 80% людей, заболевших Covid-19, которую вызывает коронавирус, выздоравливают без медицинской помощи.
Автор фото, Getty Images
Аппарат ИВЛ должен применяться только под надзором квалифицированного медперсонала
Как работает ИВЛ
Чтобы подключить пациента к ИВЛ, врачи вводят в дыхательные пути интубационную трубку.
Когда болезнь поражает легкие, иммунная система реагирует на это расширением сосудов, чтобы в кровь поступило больше антител.
Чтобы противодействовать этому, используется компрессор, с помощью которого в легкие поступает воздух с повышенным содержанием кислорода или другие медицинские газы.
Пациентам на ИВЛ дают препараты, расслабляющие диафрагму и другие мышцы, чтобы позволить аппарату полностью регулировать дыхание.
Нужно отметить, что аппарат не является средством лечения и восстановления поврежденных легких, но лишь дает передышку легким, чтобы те могли восстановиться сами.
Пациентам с более легкими симптомами могут прописать неинвазивную вентиляцию легких с разными видами масок, которые надеваются на лицо.
Автор фото, Intersurgical
Кислородные «колпаки» уменьшают вероятность передачи вируса
В отделениях интенсивной терапии, как правило, стараются подключать больных с пораженными органами дыхания к аппаратам ИВЛ как можно быстрее, чтобы не допустить резкого падения уровня кислорода в организме.
Доктор Шонпидон Лаха из ассоциации сотрудников интенсивной терапии сказал Би-би-си, что большей части пациентов с Covid-19 не потребуется аппарат ИВЛ, их вполне можно лечить в домашних условиях, с помощью терапии кислородом.
Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
Конец истории Подкаст
Из-за быстрого распространения Covid-19 многие системы здравоохранения не справляются с наплывом пациентов, которым одновременно бывает необходим ИВЛ. Иногда больницам, которым не хватает аппаратов, приходится делать выбор в пользу пациентов, у которых больше шансов выжить.
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.