Как колоть адреналин в сердце
Как колоть адреналин в сердце
Адреналин считается средством выбора при всех видах остановки сердца. Это объясняется его способностью повышать тонус миокарда (бета-адреномиметический эффект), значительно увеличивать общее периферическое сосудистое сопротивление (альфа-адреномиметический эффект), не ухудшая, а даже улучшая коронарный и мозговой кровоток, переводить мелковолновую фибрилляцию в крупноволновую. Вызьюая централизацию кровообращения, препарат повышает диастолическое давление, увеличивая коронарный кровоток в фазе «диастолы» при закрытом массаже. Экспериментально и клинически установлена тесная взаимосвязь между уровнем диастолического давления и частотой восстановления сердечной деятельности.
В дозе 2-10 мкг/мин адреналин оказывает как альфа- так и бета-адреномиметический эффект. При увеличении дозы до 10-20 мкг/мин развивается преимущественно альфа-адреномиметический эффект, что приводит к повышению ОПСС и росту диастолического давления (Р. Марино, 1998). Стимулируя бета-адренорецепторы адреналин может способствовать переходу асистолии или электромеханической диссоциации в фибрилляцию желудочков. Фибрилляция значительно увеличивает потребность миокарда в кислороде pi истощает его энергетические резервы. Все это диктует необходимость быстрейшей (не позднее 30-60 секунд) электрической дефибрилляции после введения адреналина, а также служит основанием прибегать к ней при невозможности ЭКГ-контроля за состоянием сердца.
Болюсная доза адреналина при внутривенном введении у взрослых составляет 0,5-1 мг (около 7-10 мкг/кг). В силу быстрого разрушения повторное введение выполняется через 3-5 минут, с постепенным увеличением дозировки до 2-5 мг. Введение адреналина должно предшествовать инфузии бикарбоната, так как при смешении последний инактивирует адреналин. Суммарная доза адреналина может достигать 10 15 мг (10-15 мл 0,1% раствора). Вместе с тем, убедительных данных зависимости успеха реанимации от увеличения доз препарата не выявлено. По данным конференции реаниматологов в США в 1992 году, выживаемость больных оказалась одинаковой как при малых, так и при больших дозах адреналина. Хотя, как указывается, достичь высокого диастолического давления в аорте с помощью стандартных доз не всегда удается. Более заметный положительный эффект высоких доч адренатина проявляется при асистолии, чем при фибрилляции. При отсутствии эффекта от адреналина при ЭМД целесообразно использовать альфа-агонист метоксамин в дозе 20 мг. По рекомендации ассоциации кардиологов и реаниматологов Европы (2001), при фибрилляции у взрослых обосновано сочетание адреналина (1 мг) с вазопрессином (40 ед).
Адреналин нельзя вводить при наркозе фторотаном, даже в малых дозах, так как фторотан сенсибилизирует бета-рецепторы миокарда к адренатину и может вызвать фибрилляцию желудочков. В то же время при остановке сердца на фоне фторотанового наркоза введение адреналина, по-видимому, нельзя считать противопоказанным, если при реанимации есть возможность прибегнуть к электрической дефибрилляции.
Сердечно-легочная реанимация у взрослых
В основе мероприятий, проводимых у пациентов с остановкой кровообращения и дыхания, лежит концепция «цепочки выживания». Она состоит из действий, выполняемых на месте происшествия, при транспортировке, в операционной и отделении реанимации, а также при п
В основе мероприятий, проводимых у пациентов с остановкой кровообращения и дыхания, лежит концепция «цепочки выживания». Она состоит из действий, выполняемых на месте происшествия, при транспортировке, в операционной и отделении реанимации, а также при последующей реабилитации. Самым уязвимым и при этом очень важным звеном является первичный реанимационный комплекс, проводимый на месте происшествия, поскольку через 3–5 мин после остановки кровообращения и дыхания при обычной температуре тела развиваются необратимые изменения головного мозга пострадавшего.
Возможны как первичная остановка дыхания, так и первичная остановка кровообращения. Выявление первичной остановки дыхания (инородные тела дыхательных путей, электротравма, утопление, поражение центральной нервной системы (ЦНС) и др.) маловероятно на догоспитальном этапе, так как к моменту прибытия бригады скорой помощи успевает развиться фибрилляция желудочков или асистолия.
Причиной первичной остановки кровообращения могут быть острый инфаркт миокарда, аритмия различного характера, электролитный дисбаланс, тромбоэмболия легочной артерии, разрыв и расслоение аневризмы аорты и т. д.
Различают три варианта прекращения сердечной деятельности: асистолия, фибрилляция и электромеханическая диссоциация. Асистолия может быть первичной или вторично развиться после фибрилляции желудочков. В первом случае шансов на успех реанимации больше, во втором, при истощении резервов миокарда, — меньше. Иногда изолинию на электрокардиограмме (ЭКГ) воспринимают как асистолию, но она может наблюдаться и при неисправности электрокардиографа, случайном отсоединении электродов, низкоамплитудной ЭКГ и т. п. Электромеханическая диссоциация характеризуется наличием электропродукции сердца, но отсутствием сокращения миокарда.
При фибрилляции возникают разрозненные, беспорядочные, неэффективные сокращения миокарда. И здесь имеют значение применение прекордиального удара и рано выполненная дефибрилляция.
Признаками остановки кровообращения являются: потеря сознания; отсутствие пульса на сонных артериях; остановка дыхания; судороги; расширение зрачков и отсутствие их реакции на свет; изменение цвета кожных покровов.
Для подтверждения остановки сердца достаточно наличие первых трех признаков.
Сердечно-легочная реанимация (СЛР) не показана, и ее можно не начинать в случаях: если установлено, что с момента остановки сердца (при нормальной температуре окружающей среды) прошло свыше 25 мин; больные заранее зафиксировали свой отказ от СЛР.
В иных случаях при оказании помощи на догоспитальном этапе СЛР начинается немедленно.
Поводом для прекращения СЛР является отсутствие признаков восстановления кровообращения и дыхания при использовании всех доступных методов СЛР в течение 30 мин.
СЛР на догоспитальном этапе
Она включает в себя элементарное поддержание жизни (по П. Сафару) или первичный реанимационный комплекс (по А. Зильберу):
Кроме того, производятся мероприятия (рис. 1) специализированного реанимационного комплекса (по А. Зильберу), включающего:
Восстановление проходимости дыхательных путей. При возникновении неотложных состояний проходимость дыхательных путей часто нарушается в результате западения языка, аспирации рвотными массами, кровью. Необходимо очистить ротоглотку и выполнить «тройной прием Сафара» — разогнуть голову в шейном отделе позвоночника; выдвинуть нижнюю челюсть вперед и вверх; открыть рот. Если невозможно исключить перелом шейного отдела позвоночника и разгибать голову нельзя, ограничиваются выдвижением челюсти и открытием рта.
Если зубной протез цел, его оставляют в полости рта, так как это сохраняет контур рта и облегчает проведение ИВЛ.
При обструкции дыхательных путей инородным телом пострадавшего укладывают на бок и производят 3–5 резких ударов нижней частью ладони в межлопаточной области, затем пальцем пытаются удалить инородное тело из ротоглотки. Если этот метод неэффективен, то выполняют прием Геймлиха: ладонь реаниматолога укладывается на живот между пупком и мечевидным отростком, вторую руку укладывают на первую и производят толчок снизу вверх по средней линии. После чего также пальцем пытаются удалить инородное тело из ротоглотки.
В связи с опасностью инфицирования реаниматолога при контакте со слизистой рта и носа, а также для повышения эффективности ИВЛ используется ряд приспособлений: устройство «ключ жизни»; пероральный воздуховод; трансназальный воздуховод; фаринго-трахеальный воздуховод; двухпросветный пищеводно-трахеальный воздуховод (комбитьюб); ларингеальная маска.
Большим шагом вперед явилось создание ларингеальной маски. Ларингеальный масочный воздуховод представляет собой интубационную трубку, которая не проходит через голосовую щель в трахею, а имеет на дистальном конце миниатюрную маску, которая надевается на гортань. Манжета, прилегающая к краю маски, раздувается вокруг гортани, обеспечивая герметичность по ларингеальному периметру. Ларенгеальная маска обладает множеством преимуществ, в том числе позволяет обойтись без разгибания головы в шейном отделе, если к этому имеются противопоказания.
Каждый врач скорой помощи должен уметь выполнять интубацию трахеи. Этот метод позволяет обеспечить оптимальную проходимость дыхательных путей, снизить вероятность регургитации при проведении комплекса реанимационных мероприятий, обеспечить более высокое внутрилегочное давление. Кроме того, через интубационную трубку можно вводить некоторые медикаменты.
ИВЛ. Искусственное дыхание — это вдувание воздуха или обогащенной кислородом смеси в легкие пациента без или с применением специальных устройств. Выдыхаемый человеком воздух содержит от 16 до 18% кислорода, поэтому эффективнее ИВЛ атмосферным воздухом, либо кислородо-воздушной смесью. Каждое вдувание должно занимать 1–2 с, а частота дыхательных движений составлять 12–16 в минуту. Адекватность ИВЛ оценивается по периодическому расширению грудной клетки и пассивному выдыханию воздуха.
Бригадой скорой помощи обычно используются либо воздуховод, либо лицевая маска и мешок Амбу, либо интубация трахеи и мешок Амбу.
Непрямой массаж сердца. После остановки кровообращения в течение 20–30 мин в сердце сохраняются функции автоматизма и проводимости, что позволяет его «запустить». Основной целью массажа сердца является создание искусственного кровотока. За время проведения непрямого массажа сердца происходит сжатие не только сердца, но и легких, которые содержат большое количество крови. Этот механизм принято называть грудным насосом.
При проведении непрямого массажа сердца пациент должен находиться на твердой поверхности. Одна ладонь реаниматолога располагается на нижней трети грудины по средней линии, вторая упирается в тыльную поверхность первой. Время надавливания и отпускания — 1 с, интервал между компрессиями — 0,5–1 с. Грудина у взрослого должна «продавливаться» на 5–6 см. При выполнении каких-либо лечебных мероприятий перерыв в тракциях не должен превышать 5–10 сек. Критериями эффективности непрямого массажа сердца являются появление пульсовых толчков на сонных артериях, артериальное давление на уровне 60–70 мм рт. ст., изменение цвета кожных покровов.
Если помощь оказывает один реаниматолог, то на два вдувания воздуха выполняются 15 тракций, если работают два реаниматолога, то на одно вдувание воздуха осуществляется 5 тракций.
 |
| Рисунок 2. Алгоритм неотложной помощи при фибрилляции желудочков |
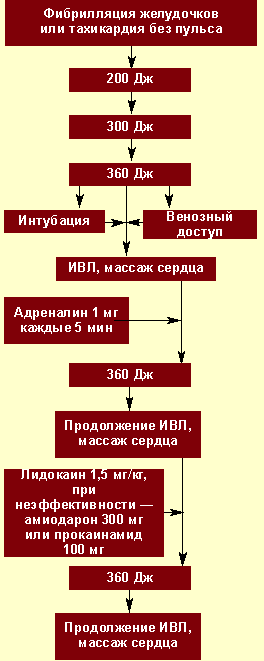
Электрическая дефибрилляция сердца (ЭДС). Это важнейший компонент СРЛ. ЭДС эффективна только при сохранности энергетического ресурса миокарда, т. е. при регистрации на ЭКГ крупноволновых осцилляций от 0,5 до 1 мВ и более (рис. 2). Если же отмечаются низкие, аритмичные, полиморфные осцилляции, а также асистолия, то начинают с ИВЛ, непрямого массажа и медикаментозной терапии (рис. 3), добиваются перехода асистолии или мелковолновой фибрилляции желудочков в крупноволновую фибрилляцию и применяют ЭДС.
Первый разряд для ЭДС — 200 Дж, при неэффективности второй — 300 Дж, при неэффективности третий — 360 Дж. Перерыв между разрядами минимальный — для контроля ритма. Непрямой массаж сердца и ИВЛ прерываются только на момент разряда. Если первая серия из трех разрядов оказывается неэффективной, то на фоне продолжающейся ИВЛ, непрямого массажа сердца, медикаментозной терапии проводится вторая серия разрядов в той же последовательности.
В настоящее время на догоспитальном этапе применяются автоматические наружные дефибрилляторы, в этом случае ЭКГ регистрируется с электродов дефибриллятора, приложенных к грудной клетке. Дефибриллятор регистрирует ритм сердца и производит его автоматический анализ; при выявлении желудочковой тахикардии или фибрилляции желудочков конденсаторы автоматически заряжаются, и прибор дает разряд. Эффективность автоматических дефибрилляторов очень высока. Кроме автоматических, используются полуавтоматические наружные дефибрилляторы.
Медикаментозная терапия при сердечно-легочной реанимации. Медикаменты при СЛР могут вводиться: в периферическую вену; в центральную вену; в трахею.
По понятным причинам внутримышечный путь введения не показан. При наличии возможности катетеризируется периферическая вена. Если реаниматолог опытный и хорошо владеет методикой пункции центральной вены, можно использовать этот способ. Проблема в том, что в этом случае приходится прерывать реанимационные мероприятия, а перерыв больше, чем на 5–10 с нежелателен. Внутритрахеальный путь удобен, если выполнена интубация трахеи, в крайнем случае можно ввести препараты в трахею через перстнещитовидную мембрану. Эндотрахеально допустимо вводить адреналин, атропин, лидокаин. Препараты лучше развести в 10–20 мл 0,9% раствора натрия хлорида.
Адреналин остается средством выбора при остановке кровообращения. При асистолии и электромеханической диссоциации он «тонизирует» миокард и помогает «запустить» сердце, мелковолновую фибрилляцию переводит в крупноволновую, что облегчает ЭДС. Дозы: по 1–2 мг внутривенно струйно с интервалом 5 мин, суммарно обычно — до 10-15 мг.
М-холинолитик атропин снижает тормозящее влияние ацетилхолина на синусовый узел и атриовентрикулярную проводимость и, возможно, способствует высвобождению катехоламинов из мозгового слоя надпочечников. Он показан при брадисистолии и асистолии. Дозы — 1 мг, можно повторить через 5 мин, но не более 3 мг за время реанимации.
Все антиаритмические препараты оказывают депрессивное действие на миокард и небезвредны для организма пациента. При развившейся фибрилляции желудочков их следует вводить лишь в случае нескольких неудачных попыток ЭДС, поскольку они, подавляя желудочковую эктопию затрудняют восстановление самостоятельного ритма. Лидокаин считается одним из наиболее эффективных средств при рефрактерной фибрилляции желудочков, устойчивой желудочковой тахикардии и тахикардиях неясной этиологии с широким комплексом QRS. Доза для насыщающего внутривенного введения — 1,5 мг/кг струйно (обычно — 75–100 мг). Одновременно начинается введение поддерживающей дозы 2–4 мг в мин. Для этого 1 г лидокаина разводится в 250 мл 5% раствора глюкозы.
Показанием к введению гидрокарбоната натрия можно считать затянувшуюся более чем на 15 мин реанимацию, если остановке сердца предшествовали выраженный метаболический ацидоз или гиперкалиемия. Доза — 1 ммоль/кг, внутривенно однократно, при повторном введении она уменьшается вдвое. Некоторые авторы считают, что при адекватных реанимационных мероприятиях гидрокарбонат натрия следует вводить только под контролем кислотно-основного состояния, поскольку организм значительно хуже адаптируется к алкалозу, чем к ацидозу.
В качестве инфузионных растворов целесообразно использовать 0, 9% раствор хлорида натрия, но наиболее эффективен раствор лактата Рингера по Хартману, а из коллоидов — растворы со средней молекулярной массой, содержащие гидроксиэтилкрахмал — волювен или венофундин.
Во всех случаях показана экстренная госпитализация по витальным показаниям в отделение реанимации и интенсивной терапии.
И. Г. Труханова, доктор медицинских наук, доцент
Е. В. Двойникова, кандидат медицинских наук, доцент
Самарский государственный медицинский университет, Самара
Сердечно-легочная реанимация на догоспитальном этапе
Каковы наиболее частые причины внезапной смерти? Что можно сделать в случаях остановки дыхания и кровообращения на догоспитальном этапе? Почему внутрисердечный путь введения лекарственных средств — «путь отчаяния»? Сердечно-легочная реанимация — э
Каковы наиболее частые причины внезапной смерти?
Что можно сделать в случаях остановки дыхания и кровообращения на догоспитальном этапе?
Почему внутрисердечный путь введения лекарственных средств — «путь отчаяния»?
Сердечно-легочная реанимация — это комплекс мероприятий, направленных на оживление организма в случае остановки кровообращения и/или дыхания. Своевременное (в течение первых минут) начало реанимационных мероприятий может предотвратить необратимое повреждение мозга и, возможно, наступление биологической смерти.
Большинство случаев внезапной смерти имеют кардиальную причину.
Основными признаками остановки кровообращения являются потеря сознания, остановка дыхания и отсутствие пульса (следует оценивать наличие пульса на сонных артериях).
Сердечно-легочная реанимация (СРЛ) состоит из двух основных частей.
Алгоритм действий при проведении ОРМ представлен на рис. 1.
Способы введения лекарственных препаратов при СЛР
Внутривенный. При налаженном периферическом венозном доступе возможно введение лекарственных препаратов в периферическую вену, но после каждого болюсного введения необходимо поднимать руку больного для ускорения доставки препарата к сердцу, сопровождая болюс введением некоторого количества жидкости (для его проталкивания). С целью обеспечения доступа в центральную вену предпочтительно катетеризировать подключичную или внутреннюю яремную вену. Введение лекарственных препаратов в бедренную вену сопряжено с их замедленной доставкой к сердцу и уменьшением концентрации.
Эндотрахеальный. Если интубация трахеи произведена раньше, чем обеспечен венозный доступ, то атропин, адреналин, лидокаин можно вводить зондом в трахею. При этом препарат разводят на 10 мл физиологического раствора, и его доза должна быть в 2–2,5 раза больше, чем при внутривенном введении. Конец зонда должен находиться ниже конца интубационной трубки; после введения препарата необходимо выполнить последовательно 2—3 вдоха (прекратив при этом непрямой массаж сердца) для распределения лекарства по бронхиальному дереву.
Внутрисердечный. «Путь отчаяния» применяется лишь в том случае, если невозможен другой способ введения. Следует по возможности воздерживаться от внутрисердечных инъекций, так как при использовании этого способа в 40% случаев повреждаются крупные коронарные артерии.
Тактика реанимации при фибрилляции желудочков и гемодинамически неэффективной желудочковой тахикардии
Начинать реанимацию необходимо с ОРМ и электрической дефибрилляции (ЭДФ). Дефибрилляцию начинают с разряда мощностью 200 Дж. При сохранении фибрилляции снова используют разряд, но более высокой мощности — 200—300 Дж, затем — 360 Дж. Начинать реанимационные мероприятия сразу с разряда максимальной мощности не следует, чтобы избежать повреждающего действия на миокард.
При неэффективности вышеперечисленных мероприятий возобновляют ОРМ, производят интубацию трахеи, налаживают венозный доступ, вводят адреналин в дозе 1 мг каждые 3—5 минут; можно вводить возрастающие дозы адреналина 1—3—5 мг каждые 3—5 минут или промежуточные дозы 2—5 мг каждые 3—5 минут. Адреналин можно заменить вазопрессином, который вводится в дозировке 40 мг в вену однократно.
При продолжении фибрилляции желудочков используют антиаритмические препараты, которые позволяют снизить порог дефибрилляции:
После введения лекарства 30—60 секунд проводят ОРМ, а затем повторно проводят ЭДФ (за это время антиаритмик достигает цели). Рекомендуется чередовать введение лекарств с ДФ по такой схеме: антиаритмик — ЭДФ (360 кДж) — адреналин — ЭДФ (360 кДж) —антиритмик — ЭДФ (360 кДж) — адреналин и т. д. Можно использовать не один, а три разряда максимальной мощности. Количество ЭДФ не ограничено.
Алгоритм действий при фибрилляции желудочков представлен на рис. 2.
Широко практиковавшееся ранее введение бикарбоната натрия (как средства борьбы с ацидозом) в настоящее время применяется значительно реже из-за ограниченных показаний:
Бикарбонат натрия вводится в дозе 1 мэкв/кг в вену (в среднем 140–180 мл 4%-ого раствора).
Тактика при электромеханической диссоциации
Электромеханическая диссоциация (ЭМД) — это отсутствие пульса и дыхания у больного с сохраненной электрической активностью сердца (на мониторе ритм виден, а пульса нет).
К сожалению, прогноз при этом виде нарушения деятельности сердца плохой, если не устраняется причина, вызвавшая остановку кровообращения (ацидоз, гиповолемия, гипоксия, гипотермия, тампонада сердца, напряженный пневмоторакс).
Лечение ЭМД включает ОРМ, внутривенное введение адреналина — 1 мг каждые 3—5 минут и атропина 1 мг каждые 3—5 минут, электрокардиостимуляцию, на 15-й минуте реанимации введение бикарбоната натрия. Необходимо попытаться устранить причину ЭМД.
Тактика при асистолии
Тактика устранения этой причины остановки кровообращения практически не отличается от схемы лечения ЭМД. Необходимо обратить внимание на то, что ЭКГ в одном отведении при мелковолновой фибрилляции желудочков может имитировать экстрасистолию, поэтому асистолия должна быть подтверждена в нескольких отведениях ЭКГ. Электрическая дефибрилляция в этом случае не только не показана, но даже вредна, так как она усиливает ваготонию. Лечение включает ОРМ, в вену вводится адреналин — 1 мг каждые 3—5 минут, атропин — 1 мг каждые 3—5 минут, проводится электрокардиостимуляция, на 15-й минуте реанимации показано введение бикарбоната натрия. Необходимо попытаться устранить причину асистолии. Алгоритм действий при асистолии представлен на рис. 3.
Заключение
В случае успешно проведенных реанимационных мероприятий необходимо:
А. Л. Верткин, доктор медицинских наук, профессор
О. Б. Талибов, кандидат медицинских наук
О. Н. Ткачева
МГМСУ, ННПОСМП, Москва
Адреналин-Здоровье
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Раствор для инъекций 0,18 %, 1 мл
Состав
1 мл раствора содержит
вспомогательные вещества: натрия метабисульфит (Е 223), натрия хлорид, вода для инъекций
Описание
Прозрачный бесцветный раствор
Фармакотерапевтическая группа
Препараты для лечения заболеваний сердца. Кардиотонические средства негликозидного происхождения. Адрено- и допамин- стимуляторы. Эпинефрин.
Фармакологические свойства
Фармакокинетика
После внутримышечного или подкожного введения эпинефрин быстро всасывается; максимальная концентрация в крови достигается через 3-10 минут.
Терапевтический эффект развивается практически мгновенно при внутривенном введении (продолжительность действия − 1-2 минуты), через 5-10 минут после подкожного введения (максимальный эффект − через 20 минут), при внутримышечном введении время начала эффекта вариабельно.
Проникает через плацентарный барьер, в грудное молоко, не проникает через гематоэнцефалический барьер.
Метаболизируется моноаминоксидазой (в ванилилминдальную кислоту) и катехол-О-метилтрансферазой (в метанефрин) в клетках печени, почек, слизистой оболочки кишечника, аксонах.
Период полувыведения при внутривенном введении составляет 1-2 минуты. Экскреция метаболитов осуществляется почками. Выделяется с грудным молоком.
Фармакодинамика
Адреналин-Здоровье − кардиостимулирующее, сосудосуживающее, гипертензивное, антигипогликемическое средство. Стимулирует α- и β-адренорецепторы различной локализации. Проявляет выраженное действие на гладкие мышцы внутренних органов, сердечно-сосудистую и дыхательную системы, активирует углеводный и липидный обмен.
Механизм действия обусловлен активацией аденилатциклазы внутренней поверхности клеточных мембран, повышением внутриклеточной концентрации цАМФ и Ca2+. Первая фаза действия обусловлена, прежде всего, стимуляцией β-адренорецепторов различных органов и проявляется тахикардией, повышением сердечного выброса, возбудимости и проводимости миокарда, артериоло- и бронходилатацией, снижением тонуса матки, мобилизацией гликогена из печени и жирных кислот из жировых депо. Во второй фазе происходит возбуждение α-адренорецепторов, что приводит к сужению сосудов органов брюшной полости, кожи, слизистых оболочек (скелетных мышц − в меньшей степени), повышению артериального давления (главным образом − систолического), общего периферического сопротивления сосудов.
Эффективность препарата зависит от дозы. В очень низких дозах, при скорости введения меньше 0,01 мкг/кг/мин, может снижать артериальное давление вследствие расширения сосудов скелетной мускулатуры. При скорости введения 0,04-0,1 мкг/кг/мин увеличивает частоту и силу сердечных сокращений, ударный объем крови и минутный объем крови, снижает общее периферическое сопротивление сосудов; выше 0,2 мкг/кг/мин − сужает сосуды, повышает артериальное давление (главным образом − систолическое) и общее периферическое сопротивление сосудов. Прессорный эффект может вызывать кратковременное рефлекторное замедление частоты сердечных сокращений. Расслабляет гладкие мышцы бронхов. Дозы выше 0,3 мкг/кг/мин снижают почечный кровоток, кровоснабжение внутренних органов, тонус и моторику желудочно-кишечного тракта.
Повышает проводимость, возбудимость и автоматизм миокарда. Увеличивает потребность миокарда в кислороде. Ингибирует индуцированное антигенами высвобождение гистамина и лейкотриенов, устраняет спазм бронхиол, предотвращает развитие отека их слизистой оболочки. Действуя на α-адренорецепторы кожи, слизистых оболочек и внутренних органов, вызывает сужение сосудов, снижение скорости всасывания местноанестезирующих средств, увеличивает продолжительность действия и понижает токсическое влияние местной анестезии. Стимуляция β2-адренорецепторов сопровождается усилением выведения калия из клетки и может привести к гипокалиемии. При интракавернозном введении уменьшает кровенаполнение пещеристых тел.
Расширяет зрачки, способствует снижению продукции внутриглазной жидкости и внутриглазного давления. Вызывает гипергликемию (усиливает гликогенолиз и глюконеогенез) и повышает содержание в плазме крови свободных жирных кислот, улучшает тканевой обмен. Слабо стимулирует центральную нервную систему, проявляет противоаллергическое и противовоспалительное действие.
Показания к применению
аллергические реакции немедленного типа: анафилактический шок, развившийся при применении лекарственных средств, сывороток, переливании крови, укусах насекомых или контакте с аллергенами
купирование острых приступов бронхиальной астмы
артериальная гипотензия различного генеза (постгеморрагическая, интоксикационная, инфекционная)
гипокалиемия, в том числе вследствие передозировки инсулина
асистолия, остановка сердца
продление действия местных анестетиков
AV блокада III степени, остро развившаяся
Способ применения и дозы
Назначают внутримышечно, подкожно, внутривенно (капельно), внутрисердечно (проведение реанимации при остановке сердца). При внутримышечном введении действие препарата развивается быстрее, чем при подкожном. Режим дозирования индивидуальный.
Анафилактический шок: вводят внутривенно медленно 0,5 мл, разведенные в 20 мл 40 % раствора глюкозы. В дальнейшем, при необходимости, продолжают внутривенное капельное введение со скоростью 1 мкг/мин, для чего 1 мл раствора адреналина растворяют в 400 мл изотонического натрия хлорида или 5 % глюкозы. Если состояние пациента допускает, лучше проводить внутримышечное или подкожное введение 0,3-0,5 мл в разведенном или неразведенном виде.
Бронхиальная астма: вводят подкожно 0,3-0,5 мл в разведенном или неразведенном виде. При необходимости повторного введения эту дозу можно вводить через каждые 20 минут (до 3 раз). Возможно внутривенное введение 0,3-0,5 мл в разведенном виде.
Как сосудосуживающее средство вводят внутривенно капельно со скоростью 1 мкг/мин (с возможным увеличением до 2-10 мкг/мин).
Асистолия: вводят внутрисердечно 0,5 мл, разведенных в 10 мл 0,9 % раствора натрия хлорида. Во время реанимационных мер − по 1 мл (в разведенном виде) внутривенно медленно каждые 3-5 минут.
Асистолия у новорожденных: вводят внутривенно по 0,01 мл/кг массы тела каждые 3-5 минут, медленно.
Бронхоспазм: вводят подкожно 0,01 мл/кг массы тела (максимально − до 0,3 мл). При необходимости введения повторяют каждые 15 минут (до 3-4 раз) или каждые 4 часа.
