Как надпочечники влияют на сердцебиение
Как надпочечники влияют на сердцебиение
Что касается механизма влияния отдельных гормонов на сердце, то он чрезвычайно сложен. Гормоны могут непосредственно действовать на трофику и обменные процессы в миокарде, могут оказывать свое воздействие через вегетативные нервы и через усиление или подавление ферментативных процессов, участвующих в синтезе или инактивации гормонов. Гормоны могут влиять на синтез специфических клеточных белков и оказывать влияние на проницаемость клеточных мембран, ядер и внутриклеточных образований. Таким образом, между гормонами и ферментами существует тесная обоюдная связь и взаимодействие.
Из всех гормонов, оказывающих влияние на сердечно-сосудистую систему, особое значение имеют гормоны надпочечников, призванные приспосабливать функцию системы кровообращения к нуждам организма. В процессе адаптации организма к меняющимся условиям гормоны коркового и мозгового слоя надпочечников действуют как единая система. Принято считать, что кортикостероиды обладают разрешающим «пермиссивным действием», повышая активность катехоламинов.
М. П. Барц высказывает предположение, что гормоны коры надпочечников способствуют соединению норадреналина с белками сердечной мышцы (его протеинизации), чем возможно и объясняется усиление его действия. Раньше считалось, что симпатико-адреналовая система приводится в действие только при «стрессовых» ситуациях. В настоящее время установлено, что при «стрессе» происходит мобилизация преимущественно адреналина, тогда как норадреналин образуется постоянно, приспосабливая систему кровообращения к нуждам организма.
Гормонам мозгового слоя надпочечников приписывают ведущую роль и в регуляции метаболизма сердечной мышцы.
Сердце, как и другие органы, иннервируемые симпатикусом, может экстрагировать и депонировать катехоламины из крови, но, помимо этого, норадреналин постоянно синтезируется в нервных окончаниях самой сердечной мышцы. Brounwald (1963) с соавторами доказал возможность синтеза норадреналина даже в изолированном сердце. Норадреналин, образующийся на окончаниях нервных волокон, оказывает местное действие на близлежащие мышечные волокна (Anzola, Bushmer, 1965).
Стимулятором продукции норадреналина является симпатикус. Интересные данные приведены в работе Brounwald с соавторами (1963). Оказалось, что при введении меченого адреналина он концентрируется преимущественно на окончаниях симпатических нервов, смешиваясь с депонированным норадреналином. Адреналин же секретируется преимущественно в мозговом веществе надпочечников и попадает в сердечную мышцу только с током крови.
Катехоламины оказывают стимулирующее действие как на частоту, так и на силу сердечных сокращений. Действие на частоту сердечного ритма осуществляется путем стимуляции синусного узла и проводящей системы. Автоматизм рабочей мускулатуры под влиянием катехоламинов, даже при введении больших доз, не активируется (Nickerson, 1964). Влияние катехоламинов на атриовентрикулярную проводимость значительно менее выражено, чем на автоматизм синусного узла.
Действие катехоламинов па синусный узел и проводящую систему осуществляется путем влияния на процессы поляризации и деполяризации, возможно, благодаря действию на проницаемость клеточных мембран мышечных волокон в отношении ионов электролитов, в особенности натрия. Работами Otzuka (1958) было показано, что под влиянием катехоламинов повышается и ускоряется поляризация мышцы предсердий и отдельных волокон Пуркинье.
Поражение сердца при эндокринных заболеваниях
Изменения в работе желез внутренней секреции неизбежно сказываются на всех органах и системах, и особенно – на системе кровообращения. Это проявляется нарушениями сердечного ритма, регуляции артериального давления, изменениями липидного обмена и др.
Тиреотоксикоз
Гормоны щитовидной железы (трийодтиронин, тироксин) стимулируют обмен веществ, их избыток приводитк повышению потребности в кислороде и энергии. Сердечная мышца к этому особенно чувствительна и начинает страдать в первую очередь: развивается дистрофия миокарда, как следствие – специфическая кардиомиопатия (“тиреотоксическое сердце”). Тиреоидные гормоны также оказывают на сердце “подстегивающее” влияние: увеличивают частоту сердечных сокращений, сердечный выброс.
Возможно развитие следующих симптомов:
Со временем стенки сердца утолщаются, расширяются его полости, сердечная мышца частично замещается соединительной тканью, формируется фиброз, нарушается сократительная способность сердца, что может привести к сердечной недостаточности, фибрилляции предсердий.
При пониженной функции щитовидной железы частота сердечных сокращений, сердечный выброс, артериальное давление, напротив, снижаются. Изменяется липидный состав крови, отмечается повышенное содержание холестерина, распространенный атеросклероз, в особенности сосудов сердца. Формируется специфическая кардиомиопатия – «гипотиреоидное» или «микседематозное сердце».
Возможно появление следующих симптомов:
Самым распространенным видом аритмии при гипотиреозе является синусовая брадикардия. Страдает сократительная функция сердца, есть риск развития сердечной недостаточности. В мышечной стенке и в сердечной сумке скапливается слизистая жидкость, развивается муцинозный отек, также затрудняющий кровоснабжение сердца, все это может приводить к появлению очагов ишемии, повышению риска развития инфаркта.
Сахарный диабет
Сахарный диабет лидирует по смертности от болезней системы кровообращения среди других эндокринных заболеваний.
При сахарном диабете развиваются разнообразные поражения сердечно-сосудистой системы:
Ожирение
Тяжелые формы ожирения, в особенности по мужскому типу (фигура пациента по форме напоминает яблоко), значительно повышают риск смерти от сердечно-сосудистой патологии.
При ожирении увеличивается объем циркулирующей крови, т.к. этого требует кровоснабжение избыточной жировой ткани, в результате возрастает нагрузка на сердце.
Наиболее часто встречающиеся симптомы со стороны сердечно-сосудистой системы при ожирении:
При поступлении в медицинский центр пациентов с такими патологиями в обязательном порядке рекомендуется кроме эндокринолога консультация кардиолога, а также прохождение полного кардиологического обследования, которое может включать в себя как инструментальные, так и лабораторные методы диагностики.
Минимальное кардиологическое обследование должно включать:
Для записи на прием к врачу нашего центра можете позвонить по телефону + 7 (495) 540-46-56
Уважаемые пациенты, обратите внимание, что указанные на сайте цены не являются публичной офертой. Определить точную стоимость лечения возможно только на приеме у врача. Цены на услуги ведущих специалистов клиник отличаются от цен, указанных на сайте.
Эндокринные причины артериальной гипертонии
Артериальная гипертония, или высокое кровяное давление, — проблема миллионов людей во всем мире. Есть два типа артериальной гипертонии — первичный и вторичный.
Точная причина первичной (эссенциальной) гипертонии неизвестна, но мы знаем, что в развитии патологического состояния играют роль генетические, экологические и возрастные факторы. У большинства людей развивается именно этот тип артериальной гипертонии.
Вторичная артериальная гипертензия — тяжелое состояние, вызванное заболеваниями сердечно-сосудистой системы, почек и эндокринной системы.
Эндокринная гипертензия связана с гормональным дисбалансом, который развивается в эндокринных — внутренних секреторных — железах, особенно в надпочечниках, гипофизе, щитовидной железе. Чаще всего этот вид гипертонии развивается на фоне заболеваний щитовидной железы, хотя существуют и другие, редкие генетические формы эндокринной гипертензии.
Причина артериальной гипертонии — проблемы с надпочечниками
На этот раз мы будем обсуждать заболевания надпочечников, вызывающих эндокринную гипертонию.
Эндокринные железы вырабатывают специальные сигнальные вещества — гормоны, которые активно участвуют в поддержании целостности внутренней среды организма, в том числе в регуляции артериального давления. Причина артериальной гипертонии при эндокринных заболеваниях связана, прежде всего, с задержкой натрия и воды в организме. Кроме того, действие гормонов увеличивает частоту сердечных сокращений, сокращение мышц и уменьшает просвет кровеносных сосудов.
Эндокринная гипертензия может возникать, когда у пациента диагностируется:
Также эндокринная гипертензия возможна, когда пациент плохо лечится 3-мя или более различными антигипертензивными препаратами (резистентная гипертония).
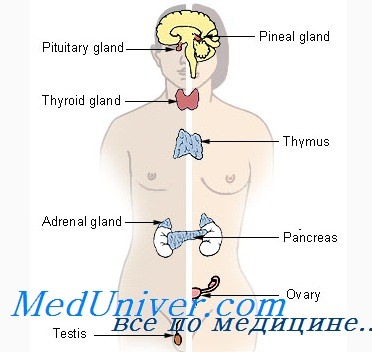
Роль надпочечников в организме
У надпочечников, как и у самой почки, есть пара. Эти железы расположены на верхушках почек и состоят из двух слоев — наружного, коркового и внутреннего — мозгового. Кора вырабатывает стероидные гормоны, в том числе кортизол и альдостерон, адреналин и норадреналин. Эти гормоны участвуют в поддержании нормального артериального давления, реакции на стресс, нормального уровня сахара в крови, иммунных реакций, обмена веществ, частоты сердечных сокращений и других жизненно важных для организма функций.
Рассмотрим наиболее распространенные заболевания надпочечников, которые вызывают артериальную гипертонию.
Альдостеронизм
Гиперальдостеронизм, или избыток гормона альдостерона в крови, является наиболее распространенным заболеванием, вызывающим эндокринную гипертензию. Существуют две формы патологии:
Дисфункция надпочечников приводит к избытку альдостерона. Этот гормон поддерживает нормальное кровяное давление, и его излишек вызывает задержку натрия и жидкости в организме, потерю калия (гипокалиемия) и гипертонию. Основной симптом заболевания — повышение артериального давления, которое иногда сопровождается головными болями, головокружением, нарушением зрения, болью в груди, одышкой. Давление постоянно увеличивается.
Гипокалиемия, или низкий уровень калия в крови, клинически проявляется мышечной слабостью и судорогами, сильной жаждой, повышенным мочеиспусканием, тремором и повышенной частотой сердечных сокращений. При альдостеронизме происходит расширение сердца.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Мышечная-слабость.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Мышечная-слабость.jpg?fit=825%2C550&ssl=1″ width=»450″ height=»300″ src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%9C%D1%8B%D1%88%D0%B5%D1%87%D0%BD%D0%B0%D1%8F-%D1%81%D0%BB%D0%B0%D0%B1%D0%BE%D1%81%D1%82%D1%8C.jpg?fit=450%2C300&ssl=1″ alt=»Мышечная слабость» loading=»lazy» aria-describedby=»gallery-1-16739″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Мышечная-слабость.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Мышечная-слабость.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Мышечная-слабость.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Мышечная-слабость.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 450px) 100vw, 450px» data-attachment-id=»16739″ data-permalink=»https://medcentr-diana-spb.ru/endokrinologiya/jendokrinnye-prichiny-arterialnoj-gipertonii/attachment/myshechnaja-slabost/» data-orig-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Мышечная-слабость.jpg?fit=900%2C600&ssl=1″ data-orig-size=»900,600″ data-comments-opened=»1″ data-image-meta=»<"aperture":"0","credit":"","camera":"","caption":"","created_timestamp":"0","copyright":"","focal_length":"0","iso":"0","shutter_speed":"0","title":"","orientation":"0">» data-image-title=»Мышечная слабость» data-image-description=»
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Сильная-жажда.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Сильная-жажда.jpg?fit=825%2C550&ssl=1″ width=»450″ height=»300″ src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%A1%D0%B8%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F-%D0%B6%D0%B0%D0%B6%D0%B4%D0%B0.jpg?fit=450%2C300&ssl=1″ alt=»Сильная жажда» loading=»lazy» aria-describedby=»gallery-1-16740″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Сильная-жажда.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Сильная-жажда.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Сильная-жажда.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Сильная-жажда.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 450px) 100vw, 450px» data-attachment-id=»16740″ data-permalink=»https://medcentr-diana-spb.ru/endokrinologiya/jendokrinnye-prichiny-arterialnoj-gipertonii/attachment/silnaja-zhazhda-2/» data-orig-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Сильная-жажда.jpg?fit=900%2C600&ssl=1″ data-orig-size=»900,600″ data-comments-opened=»1″ data-image-meta=»<"aperture":"0","credit":"","camera":"","caption":"","created_timestamp":"0","copyright":"","focal_length":"0","iso":"0","shutter_speed":"0","title":"","orientation":"0">» data-image-title=»Сильная жажда» data-image-description=»
Чтобы подтвердить диагноз, необходимо сдать анализы на калий, натрий, ренин, альдостерон. Также необходима визуализация надпочечников — УЗИ надпочечников, компьютерная томография, магнитно-резонансная томография.
Целью лечения является снижение уровня альдостерона в крови, восстановление артериального давления и уровня калия. Болезнь лечат мочегонными препаратами (спиронолактон). Также необходима корректировка образа жизни. Если причиной заболевания является опухоль, необходимо хирургическое вмешательство.
Синдром Кушинга
Синдром Кушинга развивается на фоне нарушений работы гипофиза или надпочечников, которые вырабатывают гормон кортизол, но его наиболее распространенной причиной по-прежнему остается большая доза принимаемых кортикостероидных препаратов (преднизолон, гидрокортизон, дексаметазон).
Эти лекарства назначаются врачами при некоторых воспалительных заболеваниях (таких как артрит) и после пересадки органов. При применении стероидов, которые используются в качестве астматических ингаляторов или при лечении кожных заболеваний, синдрома Кушинга, как правило, не возникает.
Гормон кортизол регулирует кровяное давление и сердечно-сосудистую систему, оказывает противовоспалительное действие, преобразует белки, жиры и углеводы в энергию, уравновешивает действие инсулина и стимулирует реакцию организма на стресс, поэтому его также называют гормоном стресса.
Избыток кортизола вызывают:
При синдроме Кушинга артериальная гипертензия сопровождается:
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Повышенный-уровень-глюкозы-в-крови.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Повышенный-уровень-глюкозы-в-крови.jpg?fit=828%2C550&ssl=1″ width=»450″ height=»300″ src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%9F%D0%BE%D0%B2%D1%8B%D1%88%D0%B5%D0%BD%D0%BD%D1%8B%D0%B9-%D1%83%D1%80%D0%BE%D0%B2%D0%B5%D0%BD%D1%8C-%D0%B3%D0%BB%D1%8E%D0%BA%D0%BE%D0%B7%D1%8B-%D0%B2-%D0%BA%D1%80%D0%BE%D0%B2%D0%B8.jpg?fit=450%2C300&ssl=1″ alt=»Повышенный уровень глюкозы в крови» loading=»lazy» aria-describedby=»gallery-2-16741″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Повышенный-уровень-глюкозы-в-крови.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Повышенный-уровень-глюкозы-в-крови.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Повышенный-уровень-глюкозы-в-крови.jpg?resize=828%2C550&ssl=1 828w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Повышенный-уровень-глюкозы-в-крови.jpg?resize=768%2C510&ssl=1 768w» sizes=»(max-width: 450px) 100vw, 450px» data-attachment-id=»16741″ data-permalink=»https://medcentr-diana-spb.ru/endokrinologiya/jendokrinnye-prichiny-arterialnoj-gipertonii/attachment/povyshennyj-uroven-gljukozy-v-krovi/» data-orig-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Повышенный-уровень-глюкозы-в-крови.jpg?fit=900%2C598&ssl=1″ data-orig-size=»900,598″ data-comments-opened=»1″ data-image-meta=»<"aperture":"0","credit":"","camera":"","caption":"","created_timestamp":"0","copyright":"","focal_length":"0","iso":"0","shutter_speed":"0","title":"","orientation":"0">» data-image-title=»Повышенный уровень глюкозы в крови» data-image-description=»
Повышенный уровень глюкозы в крови
Повышенный уровень глюкозы в крови
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Перелом-костей.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Перелом-костей.jpg?fit=825%2C550&ssl=1″ width=»450″ height=»300″ src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%9F%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC-%D0%BA%D0%BE%D1%81%D1%82%D0%B5%D0%B9.jpg?fit=450%2C300&ssl=1″ alt=»Перелом костей» loading=»lazy» aria-describedby=»gallery-2-16742″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Перелом-костей.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Перелом-костей.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Перелом-костей.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Перелом-костей.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 450px) 100vw, 450px» data-attachment-id=»16742″ data-permalink=»https://medcentr-diana-spb.ru/endokrinologiya/jendokrinnye-prichiny-arterialnoj-gipertonii/attachment/perelom-kostej/» data-orig-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Перелом-костей.jpg?fit=900%2C600&ssl=1″ data-orig-size=»900,600″ data-comments-opened=»1″ data-image-meta=»<"aperture":"0","credit":"","camera":"","caption":"","created_timestamp":"0","copyright":"","focal_length":"0","iso":"0","shutter_speed":"0","title":"","orientation":"0">» data-image-title=»Перелом костей» data-image-description=»
Для диагностики уровня гормонов проводится анализ крови. Измеряется 24-часовой уровень свободного кортизола в моче. Также используются тесты и методы визуализации (компьютерная томография, магнитно-резонансная томография) с дексаметазоном.
Патологию лечат консервативными и хирургическими методами. Оперативное лечение в основном включает удаление опухоли гипофиза / надпочечников. Также для лечения болезни Кушинга была разработана лучевая терапия. Медикаментозное лечение, как правило, неэффективно и играет лишь вспомогательную роль в облегчении симптомов.
Без лечения болезни могут развиться такие осложнения, как переломы костей, диабет 2 типа, камни в почках.
Феохромоцитома
В мозговом слое надпочечников производятся гормоны страха и агрессии — адреналин и норадреналин. Они контролируют частоту сердечных сокращений, артериальное давление, реакцию на стресс и обмен веществ. Увеличение этих гормонов ставит организм в стрессовое состояние и, таким образом, повышает кровяное давление.
Если опухоль развивается в надпочечнике (9 из десяти) или вне его, начинается неконтролируемый выброс адреналина и норадреналина. В итоге развивается болезнь, называемая феохромоцитомой. Патология может быть обнаружена в любом возрасте, хотя чаще встречается у молодых людей и людей среднего возраста. Считается, что заболевание вызвано генетикой.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Феохромоцитома.jpg?fit=450%2C254&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Феохромоцитома.jpg?fit=900%2C508&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%A4%D0%B5%D0%BE%D1%85%D1%80%D0%BE%D0%BC%D0%BE%D1%86%D0%B8%D1%82%D0%BE%D0%BC%D0%B0.jpg?resize=450%2C254&ssl=1″ alt=»Феохромоцитома» width=»450″ height=»254″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Феохромоцитома.jpg?resize=450%2C254&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Феохромоцитома.jpg?resize=768%2C433&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Феохромоцитома.jpg?w=900&ssl=1 900w» sizes=»(max-width: 450px) 100vw, 450px» data-recalc-dims=»1″ /> Феохромоцитома
Симптомы гипертонии, связанной с этой эндокринной патологией, — кризисы — эпизоды резкого повышения артериального давления. Причиной этого является катехоламины в крови.
В классическом случае кризисы сопровождаются сильными головными болями, потливостью, частотой сердечных сокращений, страхом, раздражительностью, беспокойством, болями в животе. Симптомы диагностируются на основании анамнеза и данных, полученных в результате лабораторной оценки промежуточных продуктов метаболизма гормонов (катехоламинов) и магнитно-резонансной томографии или компьютерной томографии надпочечников.
Лечение заключается в удалении опухоли. В одном из десяти случаев форма злокачественная, поэтому после операции может потребоваться лучевая и химическая терапия. Вскоре после операции может развиться дефицит гормонов надпочечников. В это время рекомендуется заместительная терапия стероидными препаратами.
Эндокринная артериальная гипертензия имеет четкую клиническую картину. Высокое кровяное давление всегда сопровождается признаками избытка гормонов. В диагностике и лечении этой патологии принимают участие врачи разных профилей, но основную роль играют эндокринологи. Лечение основного заболевания помогает регулировать кровяное давление, но наблюдаться у врача нужно всю жизнь.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Артериальная гипертензия при заболеваниях коры надпочечников
Большую роль в распространенности вторичных форм артериальной гипертензии играют различные заболевания коры надпочечников. К ним относятся первичный гиперальдостеронизм, синдром Иценко–Кушинга и гипертензивные формы врожденной дисфункции коры надпочечнико
The great role in the prevalence of secondary forms of arterial hypertension play different diseases of the adrenal cortex. They are primary hyperaldosteronism, Cushing’s syndrome and hypertensive forms of congenital dysfunction of the adrenal cortex. Timely detection of these diseases allows to choose the best treatment and to normalize arterial pressure in such patients.
В современном обществе наблюдается значительная распространенность артериальной гипертензии (АГ), составляя 30–45% среди взрослого населения по данным зарубежных исследований и около 40% по данным российских исследований [1]. Вторичные (симптоматические) АГ — заболевания, при которых причиной повышения артериального давления (АД) является поражение различных органов или систем, а АГ является лишь одним из симптомов заболевания. Вторичные АГ выявляются у 5–25% пациентов с АГ [1]. Своевременная диагностика симптоматических АГ позволяет подобрать патогенетические подходы к лечению и в ряде случаев полностью нормализовать артериальное давление. Большое значение в патогенезе эндокринных форм АГ имеет гиперфункция коркового слоя надпочечников на фоне различных клинико-морфологических форм заболеваний разной этиологии. В большинстве случаев развивается тяжелая АГ, часто резистентная к антигипертензивной терапии.
Первичный гиперальдостеронизм (ПГА) — одна из наиболее распространенных причин эндокринных АГ, приводящая в 5–10% случаев к неосложненной АГ и в 7–20% случаев к стойкой АГ [2]. Распространенность ПГА одинаковая среди мужчин и женщин, средний возраст дебюта заболевания составляет 40–50 лет. ПГА характеризуется автономной секрецией альдостерона надпочечниками, которая относительно независима от влияний ренин-ангиотензиновой системы. Секреция альдостерона осуществляется клубочковой зоной коры надпочечников и контролируется ренин-ангиотензиновой системой, ионами калия, адренокортикотропным гормоном (АКТГ), предсердным натрийуретическим гормоном и дофамином. В норме повышение уровня калия в крови вызывает усиление секреции альдостерона, что в свою очередь увеличивает экскрецию калия. При низком уровне калия секреция альдостерона тормозится, а экскреция калия уменьшается. Известно, что альдостерон повышает артериальное давление путем увеличения задержки натрия в почках. Последние исследования показали влияние альдостерона на центральную нервную систему за счет увеличения симпатической сосудосуживающей активности на периферическую циркуляцию. Альдостерон оказывает прямое действие на клетки сосудистой стенки, приводя к вазоконстрикции и гипертензии. Пациенты с ПГА имеют более высокий сердечно-сосудистый риск, нежели с эссенциальной АГ.
Среди причин ПГА выделяют аденому надпочечника, одно- или двустороннюю гиперплазию надпочечников, в редких случаях — семейный гиперальдостеронизм типа I, корригируемый глюкокортикостероидами (семейное заболевание, обусловленное дефицитом гена 18-гидроксилазы), типа II (семейная встречаемость аденомы или гиперплазии) и типа III (мутация К-каналов) [3]. Наиболее распространенная форма ПГА — идиопатическая билатеральная гиперплазия (ИГА), которая обнаруживается у 60–70% пациентов. На альдостерон-продуцирующую аденому (АПА) приходится 30–35% пациентов, менее 1% — на карциному надпочечников или семейные формы [2, 4]. По данным различных исследователей значительно увеличилась частота ИГА по сравнению с другими причинами гиперальдостеронизма. По данным скринингового исследования по распространенности ИГА и АПА у 1125 пациентов, распространенность заболевания ГА, вызванным как АПА, так и ИГА, значимо возросла (с 7,2% до 19,5% соответственно) при увеличении степени тяжести АГ [4, 8].
Основным симптомом первичного гиперальдостеронизма является стойкая артериальная гипертензия. Клиника ПГА обусловлена гипокалиемией (калий плазмы составляет менее 3,6–3,8 ммоль/л), характерными клиническими проявлениями которой являются выраженная мышечная слабость, парестезии, судороги, никтурия. Гипокалиемия приводит к нарушению толерантности к глюкозе в результате снижения уровня инсулина в крови. Однако отсутствие гипокалиемии не исключает наличие ПГА [5]. У части пациентов течение заболевания может быть малосимптомным. Сходные клинические проявления наблюдаются и при семейной форме гиперальдостеронизма I типа. В большом проспективном обсервационном исследовании было обнаружено, что около 50% пациентов с альдостерон-продуцирующей аденомой и 80% с идиопатической гиперплазией имели нормальный уровень калия в плазме. Первичный гиперальдостеронизм у пожилых наиболее часто приходится дифференцировать с гипертонической болезнью, тетанией, несахарным диабетом, нефритом с потерей калия, почечной гипертензией, обусловленной ишемией почек, и вторичным гиперальдостеронизмом. Семейный гиперальдостеронизм I типа наследуется как аутосомно-доминантное гетерогенное заболевание и составляет 0,5–1% из всех случаев пациентов с АГ, 5% среди всех форм ПГА, встречается как у мужчин, так и у женщин. Обычно пациенты страдают тяжелой формой АГ с высокой инвалидизацией и смертностью в молодом возрасте в результате геморрагических инсультов. Скрининг должен проводиться у пациентов младше 20 лет с АГ или с семейной историей АГ и геморрагических инсультов в возрасте менее 40 лет [6]. При этой форме имеется гиперпродукция 18-гидроксикортизола (18OHF) и 18-оксокортизола (18oxoF). В большинстве случаев выявляется билатеральная гиперплазия коры надпочечников. Семейный гиперальдостеронизм II типа, встречающийся у 1,2–6% пациентов c ПГА, имеет разные клинические проявления, неотличимые от ИГА и АПА, поэтому диагноз базируется на появлении ПГА у двух и более членов семьи первой степени родства [7]. Семейный гиперальдостеронизм III типа был впервые описан в 2008 г. у отца и двух дочерей с тяжелой гипокалиемической ювенильной гипертензией [8]. Глюкокортикоиднезависимый ГА сопровождался высокими уровнями 18OHF и 18oxoF. Билатеральная надпочечниковая гиперплазия была выявлена у большинства пациентов.
Согласно клиническим рекомендациям эндокринного сообщества скрининг на ПГА проводится у следующих пациентов [9]:
Скрининговые тесты на ПГА включают определение активности ренина плазмы (АРП) и уровня альдостерона. Эти исследования могут быть проведены на фоне приема большинства антигипертензивных препаратов, за исключением антагонистов минералокортикоидных рецепторов или прямых ингибиторов ренина. Пациентам с низким уровнем ренина и высоким уровнем альдостерона сыворотки (более 15 нг/дл) показаны нагрузочные пробы. Для аденомы (альдостеромы) и гиперплазии коры надпочечников характерна низкая АРП, которая обычно не превышает 1 нг/мл/ч после стимулирующего воздействия ходьбы (1–2 часа) или фуросемида, и повышенная секреция альдостерона. Величина ангиотензин-ренинового соотношения (АРС) зависит от единиц измерения, нижней границы определения АРП [10]. Подавляющее большинство исследователей используют значение АРС в пределах 20–40 (концентрация альдостерона в нг/дл к АРП в нг/мл/ч). Пациентам с высоким АРС проводят дополнительные нагрузочные тесты для дифференциальной диагностики альдостеромы и гиперплазии коры надпочечников, поскольку тактика лечения этих форм АГ различна: больные с альдостеромой успешно лечатся хирургически, а больным с гиперплазией коры надпочечников показано медикаментозное лечение. В настоящее время наиболее широко используется проба с физиологическим раствором, реже — с флюдрокортизоном. Для визуализации поражения надпочечников и уточнения стороны локализации опухоли используют томографические методы с введением контрастного вещества. О гормональной активности выявленных в надпочечниках структурных изменений можно судить по результатам флебографии надпочечников и раздельной катетеризации вен надпочечников с определением концентрации альдостерона и кортизола в крови, оттекающей от правого и левого надпочечников. Хирургическое удаление альдостером у 50–70% больных приводит к нормализации или к значительному снижению АД [11]. До хирургического удаления альдостером и пациентам с двусторонней гиперплазией коры надпочечников назначают спиронолактон, при недостаточном гипотензивном эффекте возможно присоединение антагонистов кальция. Эплеренон является селективным антагонистом минералокортикоидных рецепторов, не обладающим антиандрогенными и прогестагенными свойствами, что снижает частоту побочных явлений. За рубежом препарат используется для лечения больных ПГА, в России пока показания для лечения ГА не зарегистрировано. Антагонистическая активность эплеренона составляет 60% от таковой спиронолактона. У больных с семейной формой гиперальдостеронизма I типа проводят терапию глюкокортикостероидами (дексаметазон), что приводит к нормализации АД и показателей РААС. Лечение направлено на коррекцию основного заболевания и устранение условий, стимулирующих повышенную секрецию альдостерона. Необходимо понимать, что успех лечения и прогноз у пациентов с гиперальдостеронизмом напрямую зависит от своевременности диагноза, понимания преимуществ и недостатков диагностических тестов, формирования правильных показаний к сравнительному селективному забору крови из надпочечниковых вен и подходов к дальнейшей терапии.
Синдром Иценко–Кушинга (СИК) — клинический синдром, который развивается при повышенной секреции глюкокортикоидов. СИК приводит к развитию АГ у 70–85% пациентов старше 18 лет и у 50–78% пациентов младше 18 лет с эндогенным гиперкортицизмом [12–15]. Выделяют АКТГ-зависимые и АКТГ-независимые эндогенные формы гиперкортицизма. АКТГ-зависимые формы эндогенного гиперкортицизма выявляются в 85% случаев.
АКТГ-зависимый эндогенный СИК или болезнь Иценко–Кушинга (БИК) — заболевание, обусловленное опухолью гипофиза или гиперплазией клеток аденогипофиза, секретирующих АКТГ; нарушением выработки кортиколиберина в гипоталамусе. При БИК значительно повышается продукция АКТГ, а также нарушается секреция всех тропных гормонов гипофиза. Повышение секреции АКТГ ведет к стимуляции стероидогенеза в коре надпочечников и развитию гиперплазии коры надпочечников [16].
Причиной СИК могут быть аденома, карцинома коры надпочечников, эктопическая опухоль с гиперпродукцией АКТГ. Клиническая картина меняется от бессимптомного течения до клинических проявлений гиперкортицизма. Опухоли коры надпочечников продуцируют не только глюкокортикоиды, но андрогены (предшественники), а также минералокортикоиды и эстрогены [17], что обусловливает клиническую картину заболевания.
СИК, вызванный эктопическим синтезом АКТГ (эктопический АКТГ-синдром), встречается в 15% случаев эндогенного гиперкортицизма. Эктопический АКТГ-синдром выявляется в 50% случаев злокачественной мелкоклеточной опухолью легкого. Этот синдром может быть проявлением нейроэндокринных опухолей, которые локализованы в поджелудочной железе (10%), бронхе (10%) или тимусе (15%). Отличительными особенностями эктопического АКТГ-синдрома являются значительное повышение уровня кортизола, отсутствие абдоминального ожирения, характерного для других форм СИК [17].
АКТГ-независимая двусторонняя микронодулярная гиперплазия надпочечников встречается у детей и лиц молодого возраста. Микронодулярная гиперплазия надпочечников отличается значительной функциональной активностью с автономной гиперсекрецией кортизола. АКТГ-независимая двусторонняя макронодулярная гиперплазия надпочечников встречается редко. Наиболее частой причиной является наличие в надпочечниках рецепторов гастроинтестинального полипептида. Секреция этого полипептида клетками желудочно-кишечного тракта повышается после приема пищи, что стимулирует секрецию глюкокортикоидов в надпочечниках, т. е. развивается связанный с приемом пищи гиперкортизолизм. Содержание АКТГ в крови у таких больных низкое [17].
Основным патогенетическим механизмом развития АГ при эндогенном гиперкортицизме является повышение уровня глюкокортикоидов в крови, вследствие чего увеличивается продукция ангиотензиногена в печени [19], уменьшается продукция простагландинов за счет ингибирования фосфолипазы А и увеличивается инсулинорезистентность [20, 21], отмечается повышение симпатической активности. Избыточный уровень глюкокортикоидов оказывает влияние на минералокортикоидные рецепторы почек за счет гиперактивации 11β-гидроксистероиддегидрогеназы — фермента, который катализирует превращение кортизола в кортизон [22], что ведет к повышению концентрации натрия и задержке воды. Имеются данные о снижении активности вазодепрессорных механизмов, особенно эндотелиального оксида азота [22].
АГ носит постоянный характер с тенденцией к постепенному возрастанию уровня АД вне зависимости от этиологии заболевания. Особенностью АГ при эндогенном СИК является отсутствие существенной зависимости уровня АД от пола и возраста пациента, а также от уровня циркулирующего кортизола [12, 13].
При длительной гиперпродукции глюкокортикоидов в миокарде развиваются функциональные и структурные изменения: выраженная гипертрофия миокарда левого желудочка, электролитно-стероидная кардиопатия, дилатационная кардиомиопатия, снижение сократительной способности миокарда.
Клиническая картина СИК проявляется основными клиническими симптомами, являющимися следствием гормональных и метаболических изменений. Длительная гиперпродукция кортикостероидов приводит к развитию диспластического ожирения, трофическим изменениям кожи, кардиомиопатиям, нарушениям углеводного обмена, вторичному иммунодефициту, вторичному гипогонадизму, системному остеопорозу, нефролитиазу со вторичным пиелонефритом, энцефалопатиям, различным эмоционально-психическим расстройствам.
Обследование больных АГ с подозрением на гиперсекрецию глюкокортикоидов целесообразно начинать с выявления и подтверждения наличия гиперкортизолемии, определения кортизола слюны и определения уровня экскреции свободного кортизола в суточной моче. При наличии характерных клинических проявлений заболевания для выявления гиперкортицизма проводят определение суточного ритма секреции АКТГ.
Следующий этап диагностики заключается в дифференциации этиологии заболевания с помощью функциональных проб (проведение ночного дексаметазонового теста с 1 мг, дексаметазоновых тестов с 2 и 8 мг) [23].
Для установления локализации основного патологического процесса на разных этапах диагностики применяются визуализирующие методы исследования: УЗИ надпочечников, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) головного мозга и надпочечников. Наиболее информативными методами топической диагностики опухолей при эндогенных формах гиперкортицизма, безусловно, являются КТ и МРТ. Данные методы позволяют обнаружить диффузное или диффузно-узелковое увеличение обоих надпочечников, их деформацию, наличие узелковых образований от 0,5 до 2,0 см в диаметре.
Этиологическое лечение при рассмотренных формах гиперкортицизма предусматривает применение хирургических, лучевых и медикаментозных методов, эффективность которых зависит от точности и своевременности поставленного диагноза. Основным методом лечения БИК является удаление аденомы гипофиза (трансфеноидальная аденомэктомия), также возможна одно- или двусторонняя адреналэктомия в сочетании с лучевой терапией. При выявлении опухоли — источника эктопической секреции АКТГ применяют хирургические методы лечения, при необходимости химиотерапевтические методы лечения. При невозможности установить источник эктопии с целью ликвидации симптомов гиперкортицизма проводят двустороннюю адреналэктомию с последующей длительной гормонотерапией [24]. Медикаментозная терапия применяется как дополнение к указанным основным методам лечения. В качестве симптоматической антигипертензивной терапии могут применяться лекарственные препараты всех основных классов [25, 26]. Так как в основе патогенеза АГ при гиперкортицизме лежит гипернатриемия и гиперволемия, предпочтение отдается диуретикам в сочетании со спиронолактоном [25].
Причиной АГ могут являться гипертензивные формы врожденной дисфункции коры надпочечников (ВДКН). Недостаточность фермента стероидогенеза 11β-гидроксилазы составляет около 5% всех случаев ВДКН. Этот фермент катализирует преобразование дезоксикортикостерона в кортикостерон (предшественник альдостерона) и 11-дезоксикортизола в кортизол. Недостаточность 11β-гидроксилазы приводит к повышенному образованию 11-дезоксикортикостерона, который оказывает минералокортикоидное действие, способствуя задержке натрия в организме и развитию АГ. Вследствие дефицита кортизола отмечается повышение АКТГ, что приводит к стимуляции стероидогенеза, накоплению промежуточных продуктов стероидогенеза (17-ОН-прогестерона и андростендиона, увеличению секреции андрогенов), что влечет за собой пренатальную вирилизацию и псевдогермафродитизм у девочек. Для мальчиков характерно раннее начало пубертата. Гипертензия, как правило, не коррелирует с наличием и степенью выраженности вирилизацию. При этой форме ВДКН отсутствует гиперплазия юкстагломерулярного аппарата почки и уровень ренина в плазме крови не повышен [27, 28].
При лабораторном исследовании выявляются увеличение уровня 11-дезоксикортизола и дезоксикортикостерона в сыворотке крови с помощью высокоэффективной жидкостной хроматографии (ВЭЖХ).
Терапия глюкокортикоидными гормонами приводит к нормализации АКТГ, дезоксикортикостерона и андрогенов, что клинически проявляется нормализацией артериального давления.
Синдром Биглиери является редкой формой ВДКН, при которой отмечается дефицит ферментов стероидогенеза 17α-гидроксилазы и 17,20-лиазы. Недостаточность 17α-гидроксилазы и 17,20-лиазы приводит к частичной или полной блокаде синтеза кортизола, при этом секреция кортикостерона и дезоксикортикостерона не нарушается. Недостаток секреции кортизола является причиной повышения секреции АКТГ с последующей гиперплазией коры надпочечников. Стимуляция стероидогенеза приводит к избыточному образованию дезоксикортикостерона, что способствует задержке натрия в организме и артериальной гипертензии. Вследствие гиперволемии отмечается снижение активности ренин-ангиотензинной системы. 17-гидроксилирование является необходимым этапом в образовании андрогенов, поэтому при этой форме имеется дефицит андрогенов [28, 29].
У мальчиков недостаток андрогенов приводит к нарушению формирования наружных половых органов с явлениями псевдогермафродитизма, у девочек диагностика этого нарушения затруднена, так как наружные половые органы развиты нормально и лишь в период полового созревания выявляется недостаточность функции яичников.
При гормональном исследовании определяется повышение содержания АКТГ, кортикостерона и дезоксикортикостерона при снижении уровней кортизола, альдостерона и андрогенов [30].
Заместительная терапия глюкокортикоидами приводит к снижению секреции АКТГ, уменьшению образования кортикостерона и дезоксикортикостерона и нормализации артериального давления [30].
Симптоматические гипертензии при заболеваниях коры надпочечников в первую очередь требуют проведения патогенетического лечения вне зависимости от стандартных методов лечения АГ. Задачей диагностики является выявление пациентов на ранних стадиях заболевания и проведение специального обследования согласно принятым рекомендациям. Поздняя диагностика, неправильная тактика лечения заболеваний надпочечников приводит к необратимым изменениям тканей и органов-мишеней.
Литература
ФГБОУ ВО СЗГМУ им. И. И. Мечникова МЗ РФ, Москва