Как называется передняя часть ступни
Стопа как целое и ее своды
Стопа устроена и функционирует как упругий подвижный свод. Сводчатое строение стопы отсутствует у всех животных, включая антропоидов, и является характерным признаком для человека, обусловленным прямохождением.
Такое строение возникло в связи с новыми функциональными требованиями, предъявленными к человеческой стопе: увеличение нагрузки на стопу при вертикальном положении тела, уменьшение площади опоры в сочетании с экономией строительного материала и крепостью всей постройки.
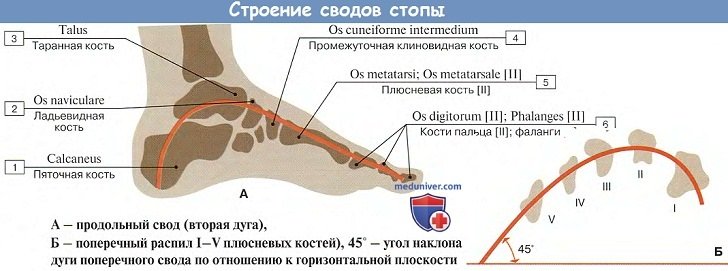
Комплекс костей стопы, соединенных почти неподвижно при помощи тугих суставов, образует так называемую твердую основу стопы, в состав которой входит 10 костей: os naviculare, ossa cuneiformia mediale, intermedium, laterale, os cuboideum, ossa metatarsalia I, II, III, IV, V.
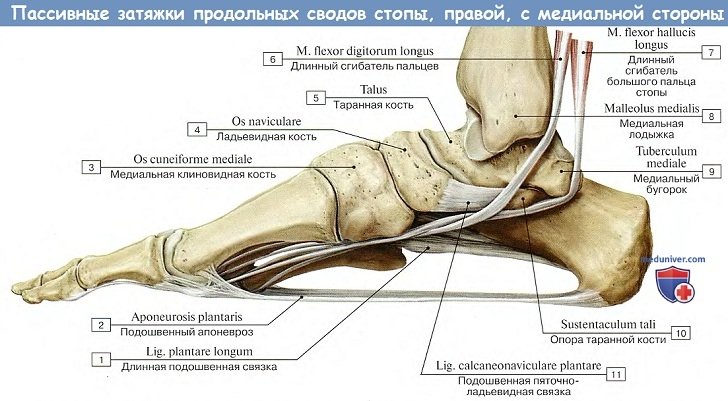
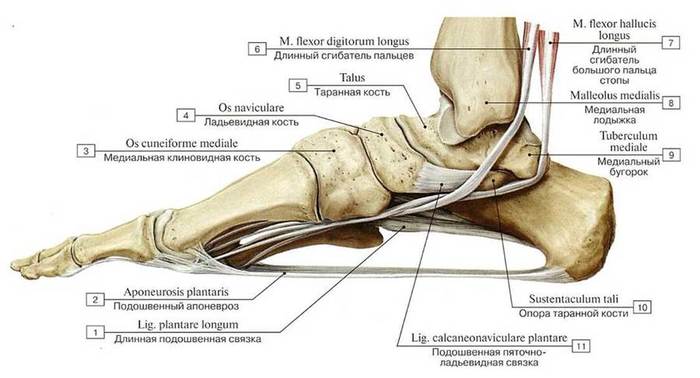
Из связок в укреплении свода стопы решающую роль играет lig. plantare longum — длинная подошвенная связка. Она начинается от нижней поверхности пяточной кости, тянется вперед и прикрепляется глубокими волокнами к tuberositas ossis cuboidei и поверхностными — к основанию плюсневых костей.
Перекидываясь через sulcus ossis cuboidei, длинная подошвенная связка превращает эту борозду в костно-фиброзный канал, через который проходит сухожилие m. peronei longi.
В общем сводчатом строении стопы выделяют 5 продольных сводов и I поперечный. Продольные своды начинаются из одного пункта пяточной кости и расходятся вперед по выпуклым кверху радиусам, соответствующим 5 лучам стопы.
Важную роль в образовании 1-го (медиального) свода играет sustentaculum tali. Самым длинным и самым высоким из продольных сводов является второй. Продольные своды, в передней части соединенные в виде параболы, образуют поперечный свод стопы. Костные своды держатся формой образующих их костей, мышцами и фасциями, причем мышцы являются активными «затяжками», удерживающими своды.
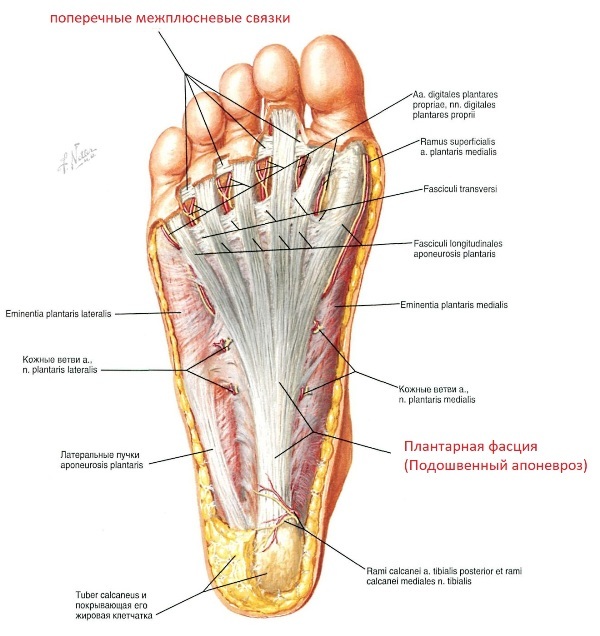
В частности, поперечный свод стопы поддерживается поперечными связками подошвы и косо расположенными сухожилиями m. peroneus longus, m. tibialis posterior и поперечной головкой m. adductor hallucis.
Продольно расположенные мышцы укорачивают стопу, а косые и поперечные суживают. Такое двусторонее действие мышц-затяжек сохраняет сводчатую форму стопы, которая пружинит и обусловливает эластичность походки. При ослаблении описанного аппарата свод опускается, стопа уплощается и может приобрести неправильное строение, называемое плоской стопой.
Однако пассивные факторы (кости и связки) играют в поддержании свода не меньшую, если не большую роль, чем активные (мышцы).
Как называется передняя часть ступни
Как устроена стопа человека: анатомия, «слабые места», возможные болезни и их профилактика
Как устроена стопа человека: анатомия, «слабые места», возможные болезни и их профилактика
Стопы – это части нижней конечности, выполняющие очень важные функции, обеспечивая опору для тела при стоянии и ходьбе. Вместе с другими отделами тела они принимают непосредственное участие в перемещении тела в пространстве. Одновременно эта часть нижних конечностей выполняет рессорные функции, обеспечивая смягчение толчков при ходьбе, беге, прыжках, а также функции балансирования – регуляции позы человека во время выполнения движений. Все эти выполняемые функции и послужили причиной особой анатомии стоп.
Стопа – очень сложный отдел человеческого организма, состоящий из 26 костей, связанных 33 суставами и укрепленными многочисленными мышцами, связками, сухожилиями и хрящами.
Содержание статьи:
Кости стопы человека
Суставы, своды стопы
Мышцы, связки, сухожилия, нервы
Какие возможны заболевания
Профилактика
Кости стопы
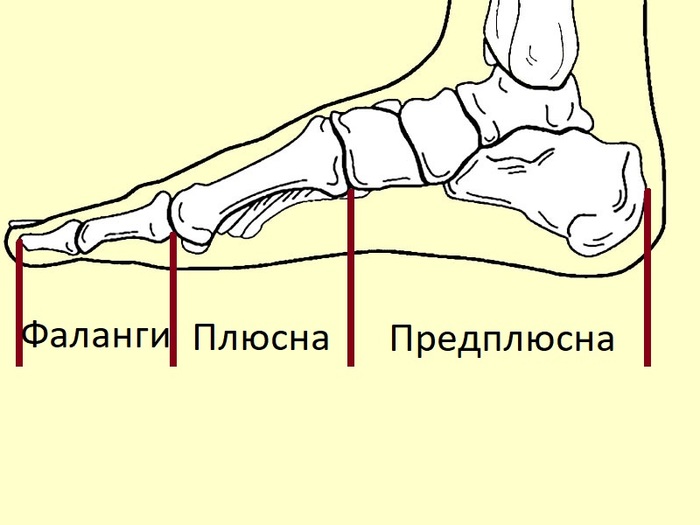
26 костей стопы условно разделены на 3 отдела: пальцы, плюсна и предплюсна.
Пальцы стопы
Каждый палец стопы состоит из 3 фаланг. Исключением является лишь большой или первый палец, имеющий всего 2 фаланги. Довольно часто фаланги мизинца срастаются между собой, в результате чего он также состоит из 2 фаланг.

У основания большого пальца с подошвенной стороны имеются дополнительные сесамовидные косточки, увеличивающие поперечную сводчатость плюсны.
Плюсна
Этот отдел стопы состоит из 5 коротких трубчатых плюсневых косточек. Каждая из них состоит из трехгранного тела, основания и головки. Первая плюсневая кость самая толстая, а вторая – наиболее длинная.
Головки этих костей служат для соединения с проксимальными фалангами, а основаниями – с костями предплюсны. Кроме того, боковыми суставными поверхностями основания плюсневых косточек соединяются между собой.
Область головки первой плюсневой кости является активным участником в развитии вальгусной деформации большого пальца стопы. Во время этого процесса на внешнем краю плюсневой кости возникает костный нарост, который сдавливает ткани и деформирует сустав, в результате чего возникают сильные боли и нарушения походки.
Кроме того, именно первый плюснефаланговый сустав наиболее подвержен артрозам.
Предплюсна
В этом отделе стопы содержится наибольшее количество разнообразных костей, которые расположены 2 рядами: проксимальным и дистальным.
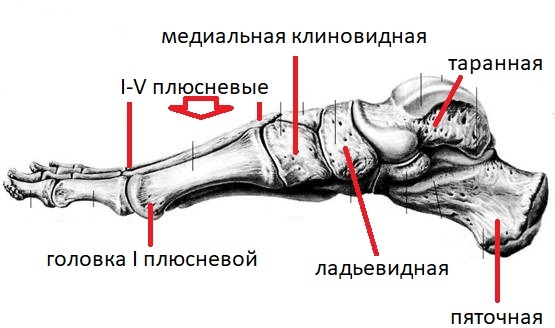
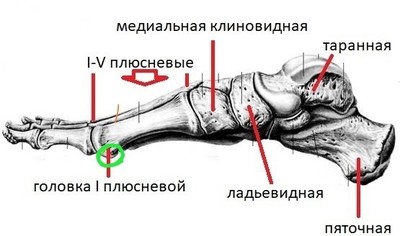
Проксимальный ряд состоит из таранной и пяточной кости. Дистальный ряд состоит из 3-х клиновидных костей, кубовидной и ладьевидной.
В строении таранной кости выделяют тело, шейку и головку. Именно эта кость соединяет стопу с костьми голени в один общий механизм. Этот сустав носит название голеностопного.

Кубовидная кость формирует наружный край стопы. Она сочленена с 4-й и 5-й плюсневыми костями, пяточной, наружной клиновидной и ладьевидной костями. Снизу на ней находится борозда с сухожилием малоберцовой мышцы.
Ладьевидная кость образовывает внутреннюю сторону стопы. Она соединяется с таранной, клиновидными и кубовидной костями.
Клиновидные кости (латеральная, медиальная и промежуточная) размещаются впереди ладьевидной кости и соединены с ней. Также они соединяются с плюсневыми косточками и между собой.
Суставы стопы
Кости стопы объединены между собой суставами, которые обеспечивают ее подвижность.
Голеностоп
Один из основных суставов стопы – голеностопный. Он соединяет стопу с голенью ноги. Этот сустав имеет блоковидное строение и образован сочленением таранной кости и костей голени. Голеностоп надежно укреплен связками со всех сторон.

Повреждение этого сустава вызывает сильнейшую боль. Передвижения из-за этого становятся затруднительными либо и вовсе невозможными. При этом вес тела переносится на здоровую ногу, в результате чего возникает хромота. Если не начать своевременное лечение проблемы, то возможны стойкие нарушения механики движения обеих конечностей.
В области этого сустава довольно часто происходит растяжение и разрывы связок. Также может развиваться синовит голеностопного сустава в результате нарушения его пронации.
Подтаранный сустав
Не менее важен и подтаранный сустав, который образуют пяточная и таранная кости. Этот сустав имеет цилиндрическую, слегка напоминающую спиралевидную форму строения. Он обеспечивает повороты стопы внутрь и наружу(пронацию). Вокруг сустава имеется тонкая капсула и небольшие связки.
При нарушении пронации этого сустава, стопа получает дополнительные нагрузки при выполнении своих функций, что чревато вывихами и растяжениями связок.
Клино-ладьевидный сустав
Этот сустав по важности находится наравне с подтаранным, так как они могут компенсировать нарушение функций друг друга. Если такое компенсирование наблюдается продолжительное время, то суставы намного скорее изнашиваются, что приводит к их патологиям.
Таранно-пяточно-ладьевидный сустав
Из названия этого сустава понятно, какие кости стопы его образуют. Этот сустав имеет шаровидное строение и обеспечивает супинацию и пронацию стопы.
Предплюсне-плюсневые суставы

Плюснефаланговые суставы
Эти шаровидные суставы имеют небольшую подвижность и обеспечивают разгибательные и сгибательные движения пальцев. Они образованы основами проксимальных фаланг пальцев и головками плюсневых костей.
Из-за того, что сустав, образующийся фалангой большого пальца и головкой первой плюсневой кости, испытывает наибольшую нагрузку от массы тела, он наиболее подвержен разнообразным патологиям. Так именно этот сустав подвергается подагре, артриту, радикулиту и т.д.
Межфаланговые суставы
Эти суставы обеспечивают соединение фаланг пальцев между собой. Они имеют блоковидное строение и участвуют в сгибании и разгибании пальцев.
Свод стопы
Стопа амортизирует все нагрузки во время бега, прыжков, ходьбы благодаря особому сводчатому строению. Выделяют 2 свода стопы – продольный и поперечный. Продольный свод способствует тому, что стопа опирается на поверхность не всей площадью, а лишь головками плюсневых костей и пяточным бугром.
Если нарушается нормальная работа связок и мышц стопы, происходит изменение формы стопы с уменьшением ее сводов. Это приводит к такому заболеванию как плоскостопие. При этом стопа утрачивает свои рессорные функции и нагрузку при движении получает позвоночник и другие суставы ноги. Это приводит к более скорому «изнашиванию» суставов и позвоночника, появлению болей и сопутствующих заболеваний.
Мышцы стопы
Движение стопы обеспечивают 19 мышц, расположенных в нижней части ноги. На подошве имеется 3 группы мышц. Одна группа отвечает за подвижность большого пальца, вторая – за подвижность мизинца, а третья – за движения всех пальцев ноги. Волокна этих мышц принимают прямое участие в поддержании сводов стопы, а также обеспечивают рессорные функции.

Все остальные мышцы, которые крепятся к костям стопы, однако начинаются от костей голени, относятся к мышцам голени, хоть и принимают участие в движениях стопы.
При перенапряжении или сильном расслаблении мышц возможно изменение положения костей и надежности суставов стопы. В результате этого могут возникать различные патологические состояния.
Связки
Как известно, связки – неэластичные толстые гибкие волокна, окружающие и поддерживающие суставы. При ударах и травмах ноги боль и отечность чаще всего провоцируют растянутые или порвавшиеся связки.
Сухожилия
Сухожилия – это прочные эластичные волокна, которые обеспечивают крепление мышц к костям. При растяжении мышц до предела именно сухожилия забирают на себя силу растяжения. Если происходит чрезмерное такое растяжение, то развивается воспаление сухожилий, именуемое тендонитом.
Кровеносные сосуды
Питание стопы обеспечивают 2 основные артерии: задняя большеберцовая артерия и тыльная артерия стопы. Они разделяются в более мелкие артерии и насыщают ткани стопы кислородом. Назад к сердцу кровь несут вены. они соединены с артериями мелкими капиллярами. Среди вен выделяют поверхностные и глубокие. Самая длинная вена организма берет начало у большого пальца и называется большая подкожная вена ноги.
Из-за того, что кровеносные сосуды стопы являются наиболее отдаленными, именно в них наиболее часто происходят нарушения кровообращения. Это может привести к артериосклерозу, атеросклерозу, варикозному расширению вен, отекам ног и т.д.
Нервы
Конечно же, функционирование стопы невозможно без нервов. Здесь расположены основные 4 нерва: икроножный, задний большеберцовый, глубокий малоберцовый и поверхностный малоберцовый.
Зачастую именно в этом отделе ног происходят сдавливания и ущемления нервов.
Заболевания стоп
Такое сложное строение и большие нагрузки, которые приходятся на них ежедневно, приводят к частым их заболеваниям. В зоне риска их возникновения находятся все люди, не зависимо от возраста и пола. Но больше всего к болезням стоп склонны спортсмены и люди, чья работа предполагает большие постоянные нагрузки на ноги.
Заболевания стоп протекают с выраженной симптоматикой и болевым синдромом, поэтому доставляют массу неудобств и дискомфорта. Существует их огромное количество. Вот лишь некоторые из них, которые встречаются наиболее часто: плоскостопие, артрит, артроз, пяточная шпора, подошвенный фасциит, бурсит, деформация плюсневых костей, вывихи, растяжения связок, альгодистрофия, трещины в костях, остеохондропатия, тендинит, воспаление мягких тканей, крючковидные пальцы, мозоли, поражения кровеносных сосудов, ущемления нервов и многие другие.
Профилактика заболеваний
Предупредить развитие болезни намного проще, чем потом лечить ее. Поэтому профилактические рекомендации не помешают никому:
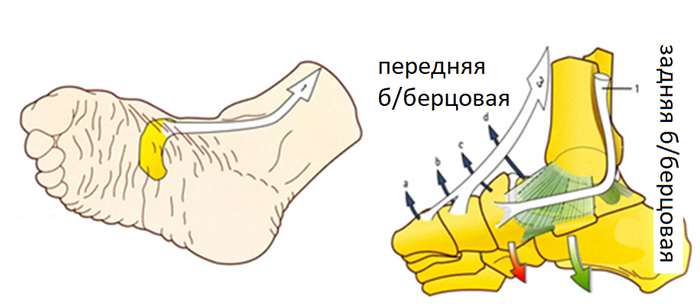
Стопа часть 1 (анатомия)
Итак, я написал обещанный пост. Но решил разбить посты на части. Сначала анатомия, потом патология.
Стопа – основа опорно-двигательного аппарата, фундамент, на который опирается весь организм. Почему стопа такая сложная? Она выполняет сразу несколько функций:
С ОПОРНОЙ функцией все более-менее ясно, но что такое рессорная и балансировочная. Разберемся с анатомией. Стопа имеет три отдела: предплюсна, плюсна, фаланги.
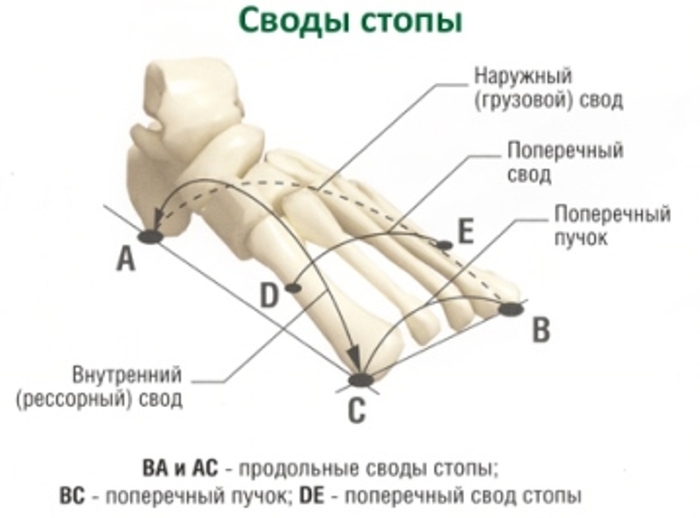
Вместе они образуют систему сводов. Два продольных, один поперечный. Все ради РЕССОРНОЙ функции. Во время ходьбы своды работают как амортизаторы, гася удары от ходьбы и бега, тем самым защищая суставы и позвоночник (который так же несет функцию амортизации) от деформаций и «истирания» хрящей, а головной мозг от сотрясения (который так же имеет свои системы гашения ударных нагрузок).
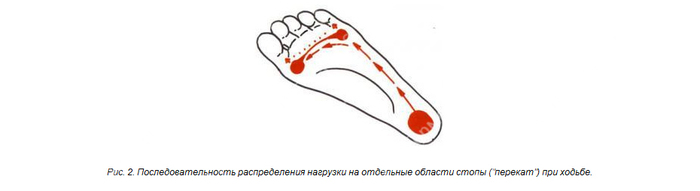
Обратите внимание на то, как вы ходите. Мы не ходим как робокоп, просто тяжело переставляя ноги тупо ставя их на стопу. Походка легкая, изящная. Все благодаря особенности биомеханики стопы во время ходьбы. Есть три основные опорные точки на стопе, которые во время ходьбы попеременно меняются:
2. Головка 5 плюсневой кости
3. Головка 1 плюсневой кости
Это не означает, что стопа опирается только на них, просто они играют ключевую роль в т.н. «перекате стопы». Забегая немного вперед, стертый каблук с наружной стороны не является признаком патологии, а лишь еще раз подтверждает теорию о «перекате». К этому мы еще вернемся.
За счет чего формируются своды стопы? Это ключевой момент в понимании патологии стопы. Стопа состоит из 26 костей и 24 суставов. Не будем углубляться, выделим только основные кости: пяточная, таранная, ладьевидная, медиальная клиновидная, кости плюсны (1-5). Основа и вершина продольного свода это ладьевидная и клиновидная кости, поперечный свод сформирован плюсневыми костями, образующим «веер».
Кости между собой формируют подвижные соединения (суставы), позволяющие стопе быть достаточно подвижной, что бы выполнять функцию амортизации, но в то же время суставы окружены связками, которые ограничивают избыточную подвижность, что бы выполнять опорную функцию и всем этим дирижируют мышцы. Разделим элементы на два типа: пассивные (связки) и активные (сухожильно-мышечные комплексы).
Сложно? На самом деле нет. Получается, что стопа это марионетка, состоящая из костей, которые двигаются между собой в разных направлениях. Связки соединяют их так, что бы сохранять это правильное направление, а мышцы тянут за кости, придавая им движение. Мозг без нашего ведома «тянет» мышцы, как кукловод за нитки, что бы мы сохраняли равновесие. Из этого вытекает БАЛАНСИРОВОЧНАЯ функция.
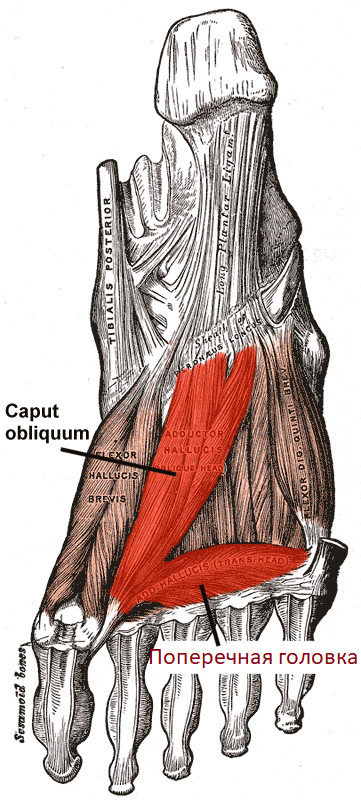
Выделим несколько основных мышц и связок: межкостные связки, которые просто удерживают кости вместе, плантарная «связка» (подошвенный апоневроз), которая ограничивает подвижность стопы и поперечные межплюсневые связки, которые не дают «разойтись вееру» из плюсневых костей. Подошвенный апоневроз можно представить как тетеву лука, которая удерживает и натягивает древко лука.
Основные мышцы: передняя и задняя большеберцовые мышцы, они прикрепляются к ладьевидной и медиальной клиновидной костям, поднимая продольный свод, длинные сгибатели большого пальца и пальцев стопы, которые помогают подошвенной фасции.
Поперечный свод стопы поддерживается сухожилием длинной малоберцовой мышцы и поперечной головкой приводящей мышцы большого пальца.
Надеюсь, что смог как-то прояснить устройство стопы. В следующем посте разберем патологию стопы, основываясь на этих знаниях. Спасибо!
P.S. Предлагайте ваши мысли по поводу моих будущих постов и пишите что можно было сделать лучше в этом посте.
Все о медицине
6.2K постов 30.9K подписчика
Правила сообщества
1)Не оскорбляйте друг друга
2) Ув. коллеги, при возникновении спора относитесь с уважением
3) спрашивая совета и рекомендации готовьтесь к тому что вы получите критику в свой адрес (интернет, пикабу в частности, не является медицинским сайтом).
Спасибо за познавательный пост.
Я уже давно убедился, что мы биомашины, управляемые нейронной сетью. )
Спасибо, полезно! Не думал, что там столько подвижных соединений!
Ну и след такой же пост про кисть ждём.
А где названия краёв, бугристостей, линий, выступов, изгибов, отверстий, ямок,щелей, составных частей костей, названия всех мышц, связок, суставов, их начало-конец, кости которые они приводят в движение. ебучая анатомия, сколько бессонных ночей и всё впустую
и как теперь по деревьям лазить прикажите, с этими знаниями?
Автор, не могли бы Вы в двух словах объяснить правильную технику бега? Сперва ставится нога на пятку или на носок при беге? Как правильно и почему? Спасибо
Про подошвенный фасциит не забудьте написать
Спасибо! Когда-то я это все знал на «5»((
У сына плоско-вальгусная стопа, в последнее время жалуется на боли при физических нагрузках. чем я могу ему помочь в домашних условиях, и могу ли?
Слабонервным не смотреть.
Напишите про полую стопу, очень сложно найти информацию по этому вопросу, какие упражнения делать и как жить ))
Перелом плюсневой кости отличный способ откосить от армии
Плюсна, предплюсна, тогда уж и фалангина. 🙂
А еще напомнило: «Если на ногах ногти, то на руках рукти»?.
У меня вот раньше была киста в пяточной кости, с помощью операции убирали её и заполняли полость. Теперь киста снова появилась но не в том месте, а рядом, шо делать, не понятно)) Берегите себя.
Был перелом пятой плюсневой кости, теперь периодически в том месте как-будто хрящ срывает с болью, особенно если по приставной лестнице подниматься или другая активность с опорой не на всю стопу. Что можно с этим сделать?
постоянно на ногах, в последнее время пятка дико болит, что может быть?
И часто травмируется стопа?
Что такое «стопа Шарко» знаете?
Операция по исправлению сколиоза
Болит копчик? Это кокцигодния. Нейромемоблог
Боль в копчике. Может распространяться на соседние регионы: ягодицы, задний проход, промежность. Усиливается при сидении. Уменьшается стоя или при наклоне вперед. Возможны вариации боли.
Такая проблема в 5 раз чаще встречается у женщин. Средний возраст пациентов – 40 лет.
А теперь интересная штука: у копчика есть 3 состояния.
1. Его нестабильность, подвывих, смещение, т.е. аномальная подвижность.
2. Его нормальная подвижность.
3. Его фиксация и неподвижность.
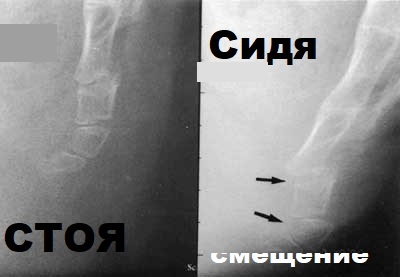
A, Нормальный вид копчика стоя. B, Повышенная подвижность копчика при сгибании, когда пациент сидит. C, Задний подвывих копчика, когда пациент сидит. D, Копчиковая спикула – костный шип (стрелка), отходящая от задней поверхности копчикового сегмента.
В большинстве случаев причиной является аномальная подвижность, которая видна на динамических рентгенограммах копчика в положении стоя и сидя. Проблема в том, что в России её почти не делают. Нам пришлось специально договариваться со знакомым рентгенологом, чтобы поставить такую методику.
КТ и МРТ могут показать воспаление, отек, опухоль и другие редкие причины. Но золотой стандарт – динамическая рентгенография.
В начале терапии могут использоваться противовоспалительные препараты и мягкую подушку под копчик. Затем идет физиотерапия.
Лечение пациентов с сильной болью следует начинать с инъекции местного анестетика и кортикостероидов в болезненный сегмент. Иногда при блокаде рекомендуется заблокировать симпатические ганглии. Инъекцию стоит выполнять под Рентген или УЗИ контролем.
Могут помочь манипуляция на копчик в том числе через прямую кишку и растяжение мышцы, поднимающей задний проход. Более хорошие и стойкие результаты показывают пациенты, кому сделали и блокаду, и манипуляцию.
Хирургическое удаление копчика (кокцигэктомия) проводится только в том случае, если консервативное лечение оказывается неэффективным, что бывает нечасто. В среднем эффективность безоперационного лечения около 85%.
Как видите никаких электрофорезов и пиявок!
Для диагностики нужен специальный рентген стоя и сидя.
Скорее всего такому пациенту нужно будет делать блокаду.
Возможно, врачу потребуется ввести пальцы пациенту в прямую кишку, но все это будет эффективно и может помочь с вероятностью 85%.
Доктор-кудесник Илизаров: когда за шанс быть здоровым надо бороться до последнего и не сдаваться
Его разработки в области травматологии, клинической физиологии опорно-двигательного аппарата и ортопедии навсегда вошли в историю медицины.
После окончания Крымского мединституа Гавриил Абрамович был распределён в одну из районных больниц Курганской области, где вскоре возглавил хирургическое отделение и стал хирургом воздушной скорой помощи. По долгу службу врач ежедневно сталкивался со сложнейшими случаями переломов и со сложностями в оказании помощи из-за невозможности оперативного вмешательства на месте. Скорее всего, именно этот опыт дал основной толчок к изобретению Илизаровым внешнего аппарата для фиксации трубчатых костей и аппарата, названного позднее именем врача, благодаря которому стало возможным восстанавливать недостающие части костей путём удлинения одного из обломков.
К счастью, труд Илизарова был по достоинству оценён и государством, и медицинским сообществом, а его методы и сегодня продолжают использоваться для исцеления людей, которое нередко становится настоящим чудом.
Леннаучфильм по заказу Гостелерадио СССР, 1987.
Ответ на пост «Поступай в мед, будешь всегда в белом ходить»
У меня по этому поводу есть история, не связанная с медициной, но связанная с белым халатом.
Работаю ветеринарным врачом на бойне. Первый год, еще молодой и неопытный, должны приехать студенты на забой, чтобы посмотреть процесс проверки туши. Со мной лаборант, который года 3 как работает. Присылают на подмогу опытного врача, стаж большой, язык подвязан, знает, что нужно говорить. Он в белом халате, шапочке, красивый фартук, перчатки новые, ботиночки на ногах. Выходит он со студентами на проверку пары туш, которых забили в рамках «показа», все красиво, уютно, все довольны, проверка туши длится минут 30.
Заканчивается «выступление», студенты в гостевой комнате бойни, снимают халаты и уезжают, кто на чем(машины собственные, такси). Опытный врач сваливает в закат.
Сидим с лаборантом, ржем, готовимся к нормальной работе 🙂 Но кто ж знал, что студенты не все уехали, а долго ждут Такси. Выхожу значит я в коридор, в своем халате, у которого рукава пропитаны кровью и никогда не отстираются, на мне фартук с пятнами крови как в любом кровавом триллере, на шапочке пятна крови, будто мне голову проломили, на перчатках следы крови, на сапогах, конечно же, кровь. Не смотря на дверь гостевой комнаты, которая была открыта, ору «бойцам» : А теперь пошли нормально работать, быстро, как надо + мат; и тут взгляд мой упал на ту гостевую дверь, из которой на меня с ужасом смотрят девчонки-студентки 🙂
Это был чудесный взгляд, забыть такое сложно.
Поступай в мед, будешь всегда в белом ходить
Кстати, с днём травматолога!
О работе в травматологии. Часть 1. Вводная
Ну, вот все таки и добрался я до написания первого поста. Спасибо чт все таки допиннали меня до ноутбука. работаю я медбратом в отделении травматологии в Самаре уже почти 7 месяцев медбратом, до этого работал санитаром оперблока в этой же больнице. С представлением закончим и начнем.
Что из себя представляет травматология обычной городской больницы, еще и в не самом благополучном районе города? Это постоянный бедлам и все время переполненное отделение. У нас оно по всем документам на 60 коек, когда я сегодня уходил со смены реально пациентов было 72, и это еще не предел в период гололеда бывало и 80+, в такие дни мы расперделяли ходячих и адекватных пациентов по другим отделениям.
А вот что касается адекватных и спокойных людей в отделении, так их очень мало- около 10% на самом деле. Сейчас попробую сформировать основные группы наших подопечных
1. Адекватные и спокойные люди.
Собственно таких подавляющее меньшинство. Отличаются прежде всего тем, что понимают что это мы им нужны, а не они нам. Не впадают в истерику от того, что долго ждут перевязку, если им что либо нужно, то по возможности подходят сами, некоторые даже по возможности помогают санитаркам ухаживать за лежачими больными.
2. Скандалисты.
достаточно малочисленны, но создают иллюзию что их в 10 раз больше. Хуже всего когда по воле Ктулху и корейского рандома они собираются в одной палате, то это место начинает обходить все отделение. Они будут посылать сотрудников в пешее эротическое, требовать чтобы им сделали перевязки\уколы\системы\покормили раньше всех, даже если это последняя палата. Требования и скандалы в 99% беспочвенны
3. Запойные алкоголики.
Самая непредсказуемая, потому и самая страшная категория. При поступлении никогда не знаешь сколько дней до травмы пил этот вежливый мужичок, а на следующий день ты в лучшем случае привязываешь его к кровати, потому что он думает что робот и пытается найти батареи в тумбочках других пациентов и просто творит дичь, а худшем пытаешься вырвать у него ножницы, чтобы тебя ими же и не пырнули
4. Бабушки и дедушки 80+
Наверное самая многочисленная группа пациентов. И тут уже 50\50. Это может быть милая старушка, которая будет тебе конфетки в карман подсовывать и называть внучком, а может быть дед с деменцией, которого родственники сплавили в больницу с переломом шейки бедра и не будут забирать еще месяц, а он будет кидать в тебя грязными памперсами
Вышло немного сумбурно, сказывается всего 2 часа сна за последние сутки. В ближайшие дни напишу еще пост, поэтому пишите в комментариях, что бы вам было интересно почитать или может быть увидеть какие-то фотографии. Интересных историй хватит не на один десяток постов. И еще подскажите по тегам, всем спасибо)