Как называется прибор для прослушивания сердца
Как послушать сердцебиение плода в домашних условиях
Многие женщины интересуются, можно ли услышать сердцебиение плода в домашних условиях и с какого срока. Если мамочка приложит к животу руку, то она не почувствует удары сердца ребенка ни на каком сроке беременности. Даже если ощущается пульсация в области живота, не стоит принимать это за сердечные сокращения плода. Скорее всего, это говорит о том, что в аорте повышено давление из-за гормональной перестройки в организме женщины в связи с беременностью.
Прослушать сердцебиение будущего ребенка можно несколькими способами, но в домашних условиях это затруднительно. Как известно, сердечные сокращения появляются на пятой неделе, но на таком сроке потребуется УЗИ. Услышать стук сердца малыша дома можно на более поздних сроках, но без специальной аппаратуры сделать это нелегко. К счастью, сегодня не проблема приобрести такие приборы для домашнего использования.
Фетальный доплер
Этим аппаратом можно пользоваться начиная с 12 недели. Продается он в аптеке или специализированном магазине. Выпускают разные модели доплеров: более простые для прослушивания сердцебиения в наушниках и такие, которые подсчитывают количество сердечных сокращений. Они могут отличаться внешним видом, качеством дисплея, набором функций. Основные компоненты большинства приборов:
Перед приобретением такого аппарата у многих родителей возникает вопрос о том, не навредят ли они будущему ребенку, если будут периодически слушать стук его сердечка. Ультразвуковой прибор считается безвредным, но не исключено, что плод его чувствует и может передвигаться в другую сторону при попытке прослушивания. В этом случае лучше не мучить малыша и дождаться того времени, когда он будет спокоен. Чтобы у плода не было стресса, не нужно прослушивать его сердцебиение подолгу. Врачи рекомендуют не затягивать процедуру дольше, чем на десять минут.
Эти портативные ультразвуковые детекторы пользуются сегодня большим спросом по причине своего удобства. Из явных достоинств прибора следует выделить:
Есть у него и недостатки:
Как работать с аппаратом
На ранних сроках очень тяжело в домашних условиях проверить сердцебиение плода. Начинать слушать его нужно с 12-й недели. В этот период датчик размещают в нижней части живота, прямо у лобковой кости. С ростом плода место прослушивания будет смещаться в сторону пупка.
Сердцебиение должно быть звонким, частота сокращений сердца в два раза чаще, чем у мамы, – до 160 ударов в минуту. ЧСС может меняться в течение суток и в зависимости от активности плода.
Если сердцебиения не слышно
Бывают случаи, что мама не слышит биения сердца плода. Раньше времени паниковать не нужно. Причин может быть несколько:
Акушерским стетоскопом или фонендоскопом
С одной стороны, этот способ доступен всем: приобрести эту трубочку можно в любой аптеке за небольшие деньги. С другой стороны, считать сердечные сокращения с помощью этого инструмента в домашних условиях нелегко. Для этого нужен помощник, поскольку одной не справиться. При этом он должен обладать навыками, которых у него чаще всего нет. Более того, выслушивать тоны нужно в определенных точках. Правильно подсчитать число ударов будут мешать посторонние шумы (сердцебиение матери, сокращение мышц стенок кишечника и другие звуки), которые нужно научиться отличать от сердцебиения плода.
Прикладывание уха к животу
Это самый простой и доступный, но и самый неэффективный способ. Затруднения возможны, если женщина имеет лишний вес. Слушать нужно в определенной точке, которая зависит от того, как плод расположен в матке:
Когда необходимо подсчитывать ЧСС плода дома
Бывают ситуации, когда требуется ежедневно следить за сокращениями сердца будущего ребенка.
Заключение
Если беременная женщина хочет слушать биение сердца еще не родившегося малыша, она может делать это дома с помощью современного портативного прибора – фетального доплера. Но стоит ли зацикливаться на этом, если нет особых показаний. Не доверить ли контроль ЧСС плода медикам, которые сделают это намного лучше.
Зачем врачи слушают сердце?
Сердечные заболевания сейчас стали встречаться намного чаще у молодых людей. Поэтому даже новорожденные дети проходят диагностику и осмотр у кардиолога, особенно если есть предрасположенность. Неправильное питание, сидячий образ жизни, экология стали причиной появления сердечно – сосудистых заболеваний уже в раннем возрасте.
Пальпация и аускультация помогают врачу при первом осмотре определить положение и размеры сердца. Также кардиолог прослушивает ритм сердечных сокращений при помощи фонендоскопа.
Выслушивание тонов – главная, но не единственная цель аускультации. В ходе контакта с пациентом врач оценивает частоту сердечных сокращений, ритмичность, тембр, патологические шумы.
Методику прослушивания используют для исследования таких изменений, как:
Методику аускультации применяют и для взрослых, и для детей. Доступный и абсолютно безопасный метод помогает при первичном осмотре заподозрить отклонения и своевременно направить ребенка на детальное обследование.
С помощью аускультации оценивают состояние плода, что актуально на ранних сроках беременности без риска для ребенка и матери. В дальнейшем кардиоваскулярная система новорожденного – новый объект «прослушивания» сердца и легких.
Как записаться на прием к врачу?
В медицинском центре «Медюнион» вы сможете пройти обследование, лечение и профилактику сердечных заболеваний. У нас вы получите консультацию опытного специалиста – кардиолога, сможете пройти ЭКГ, эхокардиограмму, УЗИ, сдать анализы и получить качественное лечение в любом возрасте.
Запись на прием к врачу в Красноярске по телефону +7 (391) 201-03-03 или оставьте заявку на нашем сайте.
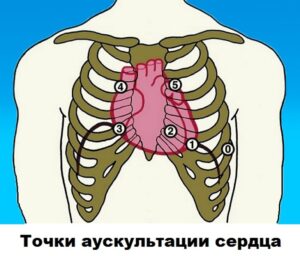
Аускультация сердца, легких, живота: правила и точки выслушивания
Обследование сердца
Существует 4 точки аускультации сердца :
Обследование сердца имеет следующий алгоритм :
Обследование легких
Аускультация легких позволяет определить тип дыхания, обнаружить дополнительные шумы и понять, когда они возникают (на вдохе или выдохе). Врач прикладывает стетофонендоскоп к симметричным точкам левой и правой стороны грудной клетки для проведения сравнительной диагностики.
Аускультация легких предусматривает следующий алгоритм действий:
При аускультации точек легких пациент сидит или стоит. Чтобы увеличить область межлопаточного пространства для выслушивания, он скрещивает руки на груди. Это способствует более эффективному обнаружению шумов. Для максимально информативной аускультации легких(выслушивания хрипов и щелчков) врач просит пациента заложить руки за голову, благодаря чему увеличивается область подмышечных зон.
Обследование живота
Существует 9 точек аускультации живота:
В процессе обследования пациент лежит на спине, при этом руки и ноги вытянуты прямо. Врач находится справа и прикладывает стетофонендоскоп к симметричным участкам живота в направлении слева направо. В норме выслушивается периодическая перистальтика. Ее патологическое усиление 一 один из признаков кишечной непроходимости, а ослабление свидетельствует об атонии кишечника или разлитом перитоните.
Через точки брюшной полости можно обследовать почечные, подвздошные, а также бедренные артерии. Присутствие систолического шума говорит о врожденном или приобретенном сужении кровеносных сосудов, которое чаще всего наблюдается при атеросклерозе.
Холтеровское мониторирование
Поделиться:
Холтеровское мониторирование (холтер, или, как его часто называют пациенты, «длинная ЭКГ») — один из наиболее информативных и безопасных методов исследования сердца. Почему же это все-таки не совсем ЭКГ и зачем он потребовался кардиологам?
«Фотография» сердечной деятельности
Метод электрокардиографии основывается на графическом отображении электрических процессов, происходящих в сердце. В практическом смысле это позволяет оценить показатели, которые характеризуют именно работу сердца, но не особенности его строения (скажем, отверстие в межжелудочковой или межпредсердной перегородке на ЭКГ не увидишь).
При этом кардиограмму можно сравнить с фотографией, которая отображает только одно мгновение жизни окружающего мира. Пациент лежит с датчиками не больше минуты, в некоторых случаях около 5–10 минут. А сердце за сутки совершает не менее 120 тысяч сокращений, причем далеко не все из них происходят в комфортных условиях лежания на кушетке.
Читайте также:
Боль в груди
Сбои в работе этого важного органа могут происходить только ночью, или только во время физической или психической нагрузки, или просто не в то время, когда была снята ЭКГ. В этом и заключается основное ограничение возможностей метода: врач может не увидеть болезнь просто потому, что сердце в момент исследования работало «как положено». Не повезло.
Ожившая ЭКГ
Американский исследователь Норман Холтер в конце 1930-х годов занимался изучением биоэлектрической активности мышц и головного мозга. Он использовал приборы собственного изобретения, которые настолько восхитили известного кардиолога Пола Уайта, что тот предложил Холтеру подумать о создании прибора для мониторинга сердечной деятельности.
Целью было создание портативного прибора, который позволил бы пациенту во время исследования не только лежать на кушетке, но и совершать все привычные действия или специальные нагрузки. Первый «маленький» образец появился на свет в 1947 году и представлял собой рюкзак весом в… 40 кг. Однако испытуемые могли, надев его на спину, крутить педали велотренажера — сегодня эта методика известна как велоэргометрия.
В последующие годы Холтер занимался уменьшением аппарата, увеличением числа каналов и времени исследования. Каждый, кому делали ЭКГ, знает, что на листе с результатом напечатано от 6 до 12 строчек. Одна такая строчка — это один канал. Первоначально аппарат писал только один канал и только в течение 10 часов.
А официальной датой рождения холтера считается 1961 год. Именно тогда была опубликована первая статья о применении длительного мониторинга сердечной деятельности во внебольничных условиях и создан первый коммерческий образец устройства. Врачи наконец-то получили «киноленту» вместо «фотографии». Суточный мониторинг ЭКГ по Холтеру или, в просторечии, холтер начал широко применяться в клинической практике.
Больше ожидаемого
Сперва многие врачи предполагали, что результатом холтера является что-то вроде «длинной ЭКГ», отличие которой от обычной в том, что в записи отразятся все варианты нагрузки на сердце, которые случаются с человеком за сутки (за три дня, за неделю…), а не только «традиционное» лежание.
Однако врачей ждал бонус. Когда набралось достаточно материала для анализа, оказалось, что «рисунок» записи получается разным не только при разных нагрузках, но он еще и отражает различные болезни сердца. Удивительно, но специфическую холтеровскую картину имели даже те заболевания, которые не диагностируются по обычной ЭКГ.
Впрочем, для верной расшифровки записи пациент должен принимать осознанное участие в исследовании, а именно — очень тщательно вести дневник наблюдений. В него заносится информация о сне, физической и эмоциональной активности, принятой пище, лекарствах, кофе и сигаретах.
Интересные результаты получились, в частности, при исследовании лиц с храпом и синдромом апноэ во сне. Холтеровские аппараты улавливают изменения сердечной деятельности, обусловленные связью в работе сердца и дыхательного аппарата. На записи выявляется очень характерный рисунок, который соответствует периодам остановки дыхания, и врач может оценить их частоту и длительность.
Кому нужно проводить
Показания к проведению холтеровского мониторирования делятся на три группы.
Абсолютные (при которых исследование жизненно необходимо):
Относительные (при которых исследование желательно):
Дополнительные (практически по желанию пациента): боли в области сердца, короткие приступы сердцебиения, обследование спортсменов.
Противопоказаний к холтеру не существует, поэтому если вас что-то беспокоит, это исследование можно делать без страха. Но все-таки лучше сперва посоветоваться с врачом.
Стетоскоп и фонендоскоп в чем разница?
Стетоскоп и фонендоскоп. История
Стетоскоп и фонендоскоп в чем разница
В чем же разница между стетоскопом и фонендоскопом?
Через мембрану фонендоскопа проходят, в основном, высокочастотные звуки (легкие, сосуды), а через воронку — низкочастотные (сердце, кишечник): низы как бы заглушают высокочастотные колебания.
Мембрана же стетоскопа существенно снижает громкость всего звука и низы становятся очень тихими. При этом высокие частоты становятся хорошо слышимыми
Как видим разница стетоскопа и фонендоскопа с сфере применения: Мембраной фонендоскопа мы слушаем высокие тона легких и сосудов, а колоколом стетоскопа – низкие частоты сердца или кишечника.
Отличие стетоскопа и фонендоскопа видны невооруженным глазом.
5 и 6 – Головка стетофонендоскопа
Стетофонендоскоп состоит из головки: с одной стороны «колокол» (5), а с другой – мембрана (6), звукопроводящей трубки (4), тройника (3), пружины оголовья(металлическая пластинка, соединяющая трубки оголовья. На рис. ее нет), трубок оголовья (2) с оливами (1).
От внутренней формы и конструкции головки, применяемых производителями зависят акустические данные стетоскопа.
Что нужно знать о стетоскопах и фонендоскопах
Цена на хороший стетофонендоскоп варьируется от 90 до 200 долларов. Более низкая цена говорит о более низком качестве.
Мембрана, или диафрагма, должна быть гибкой, прочной и плотно прилегать к телу.
Соединительная трубка стетоскопа чем толще, тем лучше. Причем, виниловые трубки лучше, чем резиновые изолируют внешние шумы.
Исследования показали, что идеальная длинна трубки стетофонендоскопа – 30 см при диаметре отверстия 4,6 мм. Но в продаже мы видим менее качественные по звуку, но более удобные трубки длинной 50-55 см.
Компромиссная длинна трубки 37,5 см
Наконечники оголовья (или оливы) бывают жесткие пластиковые и мягкие резиновые или гелиевые. Вторые, конечно, лучше, так как пристраиваются к форме слухового прохода пользователя.
Металлические трубки оголовья могут быть соединены стягивающей металлической пружиной, что, безусловно, повышает удобство пользования.
Головка стетоскопов могут быть одинарными, двойными (колокол/мембрана), двойными мембранными (большой диаметр / малый), двойными с рифленой головкой
В настоящее время фирмой Littmann изобретены и головки с настраиваемой или двухчастотной мембраной: Чтобы услышать низкие частоты (режим колокола), слегка приложите акустическую головку к пациенту.
Для прослушивания высоких частот нужно плотно прижать головку: движение мембраны диафрагмы становится ограниченным. Низкочастотные звуки блокируются, а высокочастотные шумы становятся слышны
Стетоскопы Littmann могут иметь и две настраиваемые диафрагмы – большую для взрослых и маленькую для детей.
Кроме того, существуют стетофонендоскопы для грудничков и детей младшего возраста, а также фетальные стетоскопы для беременных для прослушивания плода.
В настоящее время, классическим вариантом стетоскопа является стетофонендоскоп, объединяющий в своей двусторонней головке воронку (как у стетоскопа) и мембрану (как у фонендоскопа). В общем случае, фонендоскопы и стетофонендоскопы называются термином «стетоскоп».



 Читайте также:
Читайте также: 














