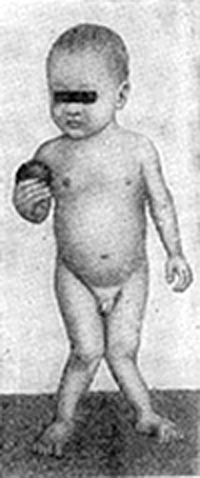
Как называется размягчение затылочной кости
Рахит у детей. Витамин D
Витамин D в организме
Основные функции кальциферолов связаны с регуляцией обмена кальция и, отчасти, фосфора. Витамин способствует всасыванию кальция в тонком кишечнике, поддержанию его уровня в крови, отложению фосфата кальция в костях. Витамин необходим для нормального созревания клеток кожи, принимает участие в синтезе пигмента меланина. Обеспеченность организма кальцием во многом связана с деятельностью паращитовидных желез, вырабатывающих гормоны (паратгормон и кальцитонин), которые вместе с витамином D и обеспечивают регуляцию кальциевого обмена.
Проявления недостатка витамина D
У подростков недостаток витамина D может проялвяться раздражительностью, агрессивностью, неустойчивым и беспокойным поведением.
У взрослых дефицит витамина D наблюдается гораздо реже и, скорее всего, чаще связан с нехваткой солнечного света (ультрафиолетового облучения), чем с неполноценным питанием. Действительно, гиповитаминоз D чаще наблюдается у шахтеров, подводников, у работающих в ночное время суток.
Особую группу риска составляют беременные и кормящие женщины, с повышенной потребностью в кальцифероле (до 15 мкг/сутки и более), для которых часто характерно недостаточное поступление в организм витамина D, кальция и усиленное расходование этих микронутриентов.
В пожилом возрасте, при климаксе и в менопаузу у значительной части женщин развивается размягчение, разряжение и истончение костей с наклонностью к переломам кистей, предплечий и тазобедренного сустава (что особенно опасно!). К тому же кожа пожилых людей постепенно утрачивает способность синтезировать витамин D, да и на солнце эти люди обычно проводят меньше времени.
Рахит у детей
Для нормального процесса окостенения у ребенка важно достаточное содержание в пище как самого ребенка так и будущей матери белка, кальция и фосфора при правильном их соотношении, микроэлементов магния и цинка, витаминов группы B и А.
К рахиту приводит недостаточная двигательная активность ребенка, так как кровоснабжение кости и электростатическая напряженность существенно повышаются при мышечной активности.
Признаки появления рахита
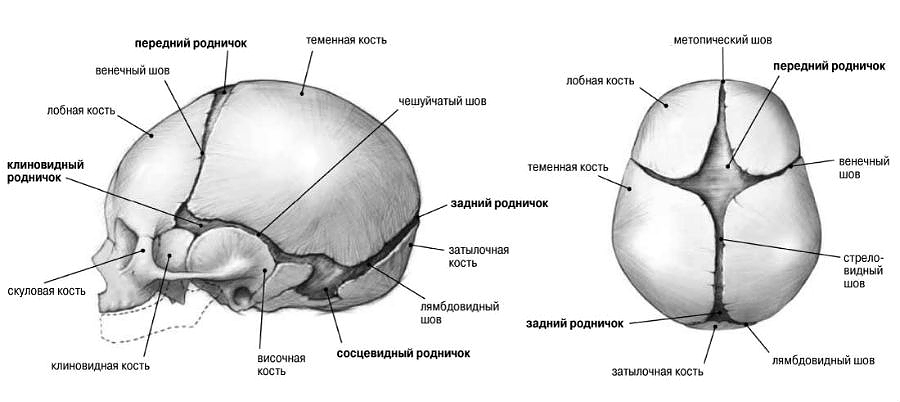
В начальном периоде у детей первого года жизни изменения отмечаются со стороны нервной и мышечной систем. Ребенок становится раздражительным, часто беспокойным, вздрагивает при громких звуках, появлении яркого света, тревожно спит. У него появляется потливость, особенно головы, облысение затылка. Через 2-3 недели от начала заболевания обнаруживается мягкость костных краев в области большого родничка, по ходу стреловидного и лямбовидного швов, тонус мышц снижается, содержание кальция в крови остается нормальным, а уровень фосфора несколько снижается. При исследовании мочи обнаруживается фосфатурия.
Особенности строения черепа новорожденного
В период разгара болезни прогрессируют симптомы со стороны нервной и мышечной систем. Усиливаются потливость, слабость, гипотония мышц и связочного аппарата, заметным становится отставание в психомоторном развитии. Этому периоду особенно свойственно быстрое прогрессирование костных изменений: размягчение плоских костей черепа, появление краниотабеса (размягчение и истончение плоских костей черепа в области большого и малого родничков, над сосцевидным отростком и по ходу черепных швов), уплощение затылка, ассиметричная форма головы.
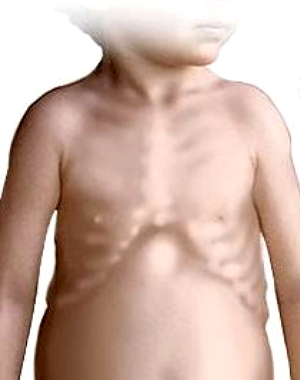
Грудная клетка часто деформируется. На ребрах в местах соединения хрящевой и костной частей образуются «четки».
Ведущими клиническими признаками рахита являются костные изменения:
ГОЛОВЫ
ГРУДНОЙ КЛЕТКИ
ПОЗВОНОЧНИКА
КОНЕЧНОСТЕЙ
Сопутствующие признаки:
Лечение
Лечебные врздействия у детей с рахитом направлены на устранение дефицита витамина D, нормализацию фосфорно-кальциевого обмена, ликвидацию ацидоза, усиление процессов остеообразования, меры неспецифической коррекции.
Медикаментозное лечение рахита у детей заключается в назначении витамина D. Существуют два применяемых у детей типа витамина D: D2 (эргокальциферол) растительного происхождения и витамин D3 (холекальциферол) животного происхождения. Эти два витамина отличаются химическим строением, а преимущество принадлежит холекальциферолу.
Холекальциферол выпускается в виде водного «АКВА-Д3» и масляного «Vigantol» растворов для приема внутрь. Принимать его нужно только под наблюдением лечащего врача и лабораторных исследований.
О гипервитаминозе могут говорить следующие симптомы : отсутствие аппетита, учащенное мочеиспускание, возможная рвота. При возникновении этих симптомов следует думать о гиперкальциемии. Причина беспокойства исчезает сразу после прекращения приема витамина D.
При обнаружении костных признаков рахита ребенку необходим осмотр врача-ортопеда.
Деформации костей у детей до 1 года исправляются достаточно легко без применения специальных методов лечения, только применением витамина D3.
У старших детей для исправления деформации может потребоваться операция.
Уважаемые родители, не упускайте драгоценное время, обратите пристальное внимание на своих детей, приходите на консультацию к врачу-ортопеду вовремя!
Лабораторная диагностика в ООО «Евромед» включает определение витамина D, Ca (кальция), P(фосфора).
Синдром затылочного мыщелка как клиническое проявление метастазов в основание черепа
Описание синдрома затылочного мыщелка как патогномоничного признака метастатического поражения основания задней черепной ямки
Введение
У больных с известным онкологическим анамнезом проявление СЗМ является достоверным признаком метастаза в основание черепа. До 30% случаев СЗМ является первым проявлением онкологического заболевания (Moeller, 2007).
Материал и методы
С 2001 по 2013 гг. нами наблюдались 163 больных с различными метастатическими опухолями в основании черепа. Среди них синдром затылочного мыщелка наблюдался у 9 (5, 5%) больных. Опухоли были представлены метастазами рака щитовидной железы (2), легкого (1), молочной железы (1), почечноклеточного рака (1), лейомиосаркомы матки (1), злокачественной гистиоцитомы (1) и метастазами из неустановленного очага (2). Средний возраст больных составлял 50 лет (минимальный 30, макисмальный 61). Соотношение мужчин/женщин составляет 2/1. Общее состояние больных, оцененное по шкале Карновского в целом лучше по сравнению с общей группой. Только у 2 больных индекс Карновоского был 2, в остальных 7 случаях выше 80. Интраоперационно в 7 случаях выявлено не только поражение костных структур, но и прилегающей ТМО, в одной случае так же полушария мозжечка. В 2 случаях опухоль была отграницена только в костных структурах.
Во всех наблюдениях в клинической картине были 2 основных синдромов – односторонний болевой синдром в шейно – затылорчной области и синдром гомолатерального поражения подъязычного нерва. Во всех случаях болевой синдром предшествовал неврологической симптоматике и опережал от 2 недель до 2 месяцев. В 2 наблюдениях при распространении метастаза в область яремного отверстия к синдрому затылочного мыщелка присоединялся синдром яремного отверстия в виде поражения 9, 10, 11 нервов. В последних 2 случаях, когда вследствие метастатического поражения возникает сочетанное поражение 4 каудальных нервов описывался синдром Collet – Sicard.
В 5 случаях оперативное вмешательство ограничивалось только биопсией или парциальной резекцией опухоли, в 2 случаях выполнено тотальное и в 2 наблюдениях субтотальное удаление метастаза. Данные о проведении лучевой терапии имеется в 2 случаях – в одном случае она была проведена по месту жительства, во втором случае в НИИ нейрохирургии им. акад. Н. Н. Бурденко. У 5 больных метастаз в основании черепа сочетался с другими отдаленными метастазами – в легких и в позвонках. Катамнез прослеживался в 4 случаях. Один из пациентов с множественными метастазами в легких и в позвоночнике скончалась через 3 месяца после оперативного вмешательства из – за экстракраниальной прогрессии заболевания. В остальных случаях больные наблюдались в течение 10-15 месяцев с контролем роста опухоли. Ниже приводится описание случая метастаза лейомиосаркомы матки в мыщелок затылочной кости, клинический проявившийся синдромом затылочного мыщелка.
Результаты собственных исследований и их обсуждение
Описание случая: больная 57 лет, поступила в клинику с жалобами на постоянные боли в правой затылочной области, распространяющиеся в правую лобную область, усиливающиеся при поворотах головы. Больная также отмечала отклонение языка вправо и нарушение артикуляции (рис. 1).
Из анамнеза известно, что в сентябре 2011 перенесла экстирпацию матки и верхней трети влагалища с придатками в связи с лейомиосаркомой тела матки. В регионарных лимфоузлах признаков опухолевого роста не было обнаружено. После операции проведена дистанционная гамма-терапия. Через 3 месяца после экстирпации матки появились боли в правой затылочной области, иррадиирущие в правую лобную область. Через 10 дней после появления болей стала нечеткой речь, больная обратила внимание на отклонение языка вправо. При МРТ головного мозга с внутривенным контрастированием выявлена опухоль краниовертебрального перехода справа. Опухоль располагалась в основном экстракраниально, распространялась на чешую затылочной кости, на правый мыщелок и интракраниально. Опухоль интенсивно негомогенно накапливала контрастное вещество (рис. 2). При КТ выявлено разрушение чешуи затылочной кости без признаков деструкции мыщелка (рис. 3). Сцинтиграфия костей показала накопления радиофармпрепарата только в проекции опухоли.
При осмотре больной в неврологическом статусе был выявлен периферический парез XII н. справа, проявляющийся гипотрофией правой половины языка и легкой дизартрией; также определялась болезненность при пальпации в шейно-затылочной области справа, нарастание болей при поворотах головы.
После оперативного вмешательства регрессировали боли в шейно – затылочной области. Сохранялись признаки периферического пареза правого подъязычного нерва.
Гистологически и иммуногистохиимчески определен метастаз лейомиосаркомы. В клетках опухоли выявлена положительная экспрессия виментина, гладкомышечного актина и десмина (рис. 4). Экспрессии меланоцитарного маркера НМВ-45, общего лейкоцитарного антигена CD45, ЕМА, цитокератинов СК7 и СК20, а также экспрессии миогенина не выявлено.
После операции проведен курс стереотаксической радиотерапии на область остаточной опухоли и послеоперационного ложа задней черепной ямки с краевым захватом 2мм. Облучение осуществлялось на линейном ускорителе «Novalis» с микромультилепестковым коллиматором. Облучение проводилось с 8 фигурных полей с 1 изоцентром. Проведено 7 фракции по 5Гр до СОД ср. =35 Гр.
При контрольной МРТ через 3 месяца после курса лучевой терапии выявлена положительная динамика в виде выраженного регресса остаточной опухоли в области краниовертебрального перехода справа (рис. 5).
В литературе описаны разные причины изолированного поражения подъязычного нерва, среди которых опухоли носоглотки, ствола головного мозга, травмы и огнестрельные ранения кранио-вертебрального перехода, Guillain-Barre нейропатия, рассеянный склероз, истерия, мальформация Киари (Keane, 1996).
В литературе описаны 27 случаев СЗМ вследствие метастатического поражения основания черепа (Moeller, 2007).
Таблица 1 – Литературные и наши данные синдром затылочного мыщелка при метастатическом поражении основания черепа.
Остеомаляция
На протяжении длительного периода времени остеомаляция считалась довольно редкой патологией. Однако с 60-х годов прошлого столетия стало появляться все больше исследовательской информации, подтверждающей увеличение встречаемости данного заболевания. На сегодняшний день среди больных с системным остеопорозом число пациентов с подтвержденной гистологическим путем остеомаляцией составляет порядка 14-17%. У женщин, согласно статистических данных, заболевание диагностируется в 10 раз чаще, чем у мужчин.
Несмотря на то, что в раннем детстве все младенцы получают с профилактической целью витамин Д, у определенной группы детей все же развивается рахит, а в последующем остеомаляция. Этот факт свидетельствует о генетическом дефекте процесса минерализации костной ткани. Однако, наряду с генетическим фактором, значительную роль в развитии остеомаляции играют и длительные неблагоприятные воздействия внешней среды на организм человека.
Причины и механизмы развития остеомаляции
В основе остеомаляции заложен недостаток в организме витамина Д. Кроме того к дефекту процесса костной минерализации приводят также оперативные вмешательства на желудке и кишечнике, хронические заболевания поджелудочной железы и печени, муковисцидоз.
В зависимости от того, какое звено фосфорно-кальциевого гомеостаза нарушается раньше, выделяют кальципеническую и фосфопеническую формы остеомаляции.
К наиболее частым причинам фосфопенической формы остеомаляции относят снижение уровня фосфора в крови вследствие недостатка витамина Д и вторичный гиперпаратиреоз, развивающийся на фоне патологии почечных канальцев с потерей фосфора. Недостаток фосфора в употребляемых в пищу продуктах, воздействие токсинов также могут стать причиной недостаточной минерализации костной ткани.
Нарушение кальциевого обмена чаще бывает приобретенным, и связано оно прежде всего с нарушенным метаболизмом витамина Д, обусловленным заболеваниями печени, оперативными вмешательствами на желудке и кишечнике, болезнью Крона, хроническим панкреатитом и холециститом.
Кроме того, при хроническом почечном канальцевом ацидозе нарушается нейтральная среда в зонах кальцификации, что также приводит к костным дефектам. Качество кальцинирования костей может снижаться при замедленной или недостаточной минерализации, возникающей из-за влияния факторов внешней среды, а именно недостатка инсоляции, злоупотребление вегетарианством, загрязнение окружающей среды тяжелыми металлами и алюминием, прием определенных лекарственных препаратов (бисфосфонаты, фториды).
Изредка причиной остеомаляции может служить наличие такого заболевания как гипофосфотазия, при котором отмечается низкая активность щелочной фосфатазы в крови и связанное с этим замедление минерализации костей.
Симптомы остемаляции
Снижение механической прочности костной ткани приводит к развитию деформаций костей, таких как искривления позвоночника, деформации грудной клетки и таза, усугубляющихся наличием многократных одиночных или множественных переломов, которые чаще всего поражают только надкостницу, срастаются на протяжении длительного времени и поражают обычно шейки бедренных костей, большеберцовые, тазовые кости, кости запястья, плюсны и др.
Диагностика остеомаляции
Диагностика заболевания складывается из анализа данных анамнестических, физикальных, лабораторных и инструментальных методов исследования. При сборе анамнеза у пациента специалист обращает особое внимание на длительность течения заболевания, наличие переломов ребер, позвонков, длинных трубчатых костей, не связанных с существенной травмой. При осмотре больного пальпаторным путем выявляется болезненность в зоне проекции отдельных костей, искривление позвоночника, деформации грудной клетки и таза, мышечная слабость и атрофия мышц.
При анализе лабораторных данных в зависимости от результатов можно предположить ту или иную форму остеомаляции. Так, например, при снижении уровня фосфатов в крови ниже нормы, снижении концентрации кальцидиола и увеличении паратгормона можно предположить, что первопричиной остеомаляции выступает дефицит витамина Д, который может быть алиментарным или возникнуть в результате нарушения его всасывания в пищеварительном тракте. Если количество фосфатов в крови снижено наряду с увеличенным клиренсом фосфатов, можно предположить первичную потерю фосфатов или синдром Фанкони.
Если остеомаляция обусловлена проксимальным почечным канальцевым ацидозом, в крови будет обнаруживаться повышенный уровень соединений хлора и гипофосфатемия, а впоследствии гиперкальциурия, вызванная ацидозом. При аксиальной остеомаляции и несовершенном фибриногенезе ни один из показателей кальция, фосфора и щелочной фосфатазы не выходит за границы нормы.
Одним из наиболее характерных рентгенологических симптомов остеомаляции являются трещины со склеротически измененными краями шириной до 5 мм, которые располагаются симметрично и перпендикулярны надкостнице. Это так называемые псевдопереломы Лоозера. Располагаются они обычно в диафизе трубчатых костей, в костях таза, лопатках, ключицах, ребрах. При сканировании они определяются как «горячие» пятна.
При вторичном гиперпаратиреозе характерными рентгенологическими признаками выступают поднадкостничное рассасывание концевых фаланг и концевых отделов трубчатых костей, кисты костей.
В силу сходства рентгенологических признаков остеомаляцию следует дифференцировать от системного остеопороза, для которого более характерно наличие компрессионных переломов. До момента проявления признаков на рентгеновском снимке дефект минерализации костей может выявляться с помощью монофотонной абсорбциометрии, позволяющей произвести количественную оценку содержания кальция и фосфора в костях голени и предплечья. Для проведения подобного исследования в позвонках и шейках бедренных костей проводят двуфотонную абсорбциометрию. При остеомаляции снижение количества минералов не зависит от возраста или пола пациентов, а также от формы остеомаляции.
Скорость образования костной ткани и кальцификации можно оценить с помощью гистоморфометрии с использованием двойной тетрациклиновой метки.
Лечение остеомаляции
Лечение остеомаляции проводят на протяжении всей жизни больного, однако, дозировка препарата постоянно корректируется в сторону понижения. Специалисты рекомендуют дополнительно назначать витамины группы В и С, которые усиливают активность метаболитов витамина Д.
Кроме того, в рационе больных с остеомаляцией необходимо предусмотреть включение продуктов, содержащих достаточное количество кальция и фосфора. Поэтому в повседневном меню обязательно должно быть включено молоко и молочные продукты (кефир, ряженка, сыр, творог). Помимо этого необходимо включение в рацион сбалансированного количества овощей, фруктов, мяса и рыбы.
Если консервативное лечение, проводимое на протяжении 1.5-2 лет, не восстанавливает нарушенный процесс минерализации, прибегают к оперативному лечению костных деформаций. Причем в постоперационном периоде следует продолжить прием медикаментов, в частности заместительной терапии витамином Д, во избежание рецидивов переломов костей, образования ложных суставов и других костных деформаций.
В подавляющем большинстве случаев при коррекции заболевания метаболитами витамина Д, препаратами кальция, витамина С и группы В достигается стойкий терапевтический эффект.
Остеопороз: причины, диагностика и лечение
Витамин Д и остеопороз
Уровень витамина Д в крови является одним из важнейших факторов, определяющих обмен веществ в костной ткани человека. Снижение уровня витамина Д в крови приводит к резкому нарушению всасывания кальция из пищи в кровь, что приводит к развитию остеопороза (снижения минеральной плотности кости) с появлением высокого риска развития переломов
Витамин Д и аденомы паращитовидных желез
Между концентрацией витамина Д в крови и заболеваниями паращитовидных желез существует тесная связь. Низкий уровень витамина Д в крови способен приводить к развитию вторичного гиперпаратиреоза, либо к появлению аденом паращитовидных желез (первичного гиперпаратиреоза)
Витамин Д и аутоиммунные заболевания
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Анализ на витамин Д
Анализ крови на Витамин Д покажет достаточное ли количество витамина Д получает организм человека. В зоне повышенного риска дефицита витамина Д находятся жители всей территории России.
Денситометрия
Денситометрия — метод определения плотности костной ткани человека. Термин «денситометрия» (от латинского densitas — плотность, metria — измерение) применяется к методам количественного определения плотности костной ткани или ее минеральной массы. Плотность костной ткани может определяться с помощью рентгеновской или ультразвуковой денситометрии. Данные, полученные в ходе денситометрии, обрабатываются с помощью компьютерной программы, которая сравнивает результаты с показателями, принятыми в качестве нормы для людей соответствующего пола и возраста. Плотность костной ткани является основным показателем, определяющим прочность кости, ее устойчивость к механической нагрузке
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии
Что надо знать о профилактике рахита у детей?
Профилактика рахита — залог будущего здоровья малыша.
Рахит — заболевание всего организма, характеризующееся нарушением обмена веществ и сопровождающееся поражением многих органов и систем (костной, нервной, мышечной и др.).
Симптомы рахита у детей
Наибольшие изменения при рахите претерпевает обмен фосфора и кальция, в результате чего нарушается отложение этих солей в костях. Это приводит к глубоким изменениям скелета, мышечного аппарата и нервной системы.
Болезнь развивается в результате отсутствия или дефицита в организме витамина D (колекальциферола). К этому приводит ряд внешних факторов — недостаток потребления витамина D и кальция матерью во время беременности, многоплодная беременность, недоношенность ребенка, недостаточность солнечного света, неправильное вскармливание.
Несмотря на ведущее значение костных изменений в симптомах рахита, первые проявления его отмечаются со стороны нервной системы. Ребенок становится беспокойным, плаксивым, плохо спит, часто вздрагивает, у него появляется сильная потливость, особенно во время еды и сна (причем больше потеет затылок); пот вызывает раздражение кожи, зуд. Беспокойно ворочаясь на подушке, ребенок стирает волосы на затылке (один из характерных начальных признаков рахита). Из-за сильной потливости у крохи может возникать потница на груди, животе и спине.
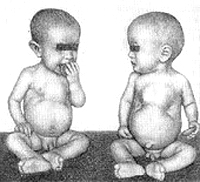
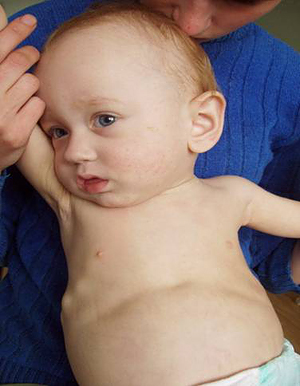
Начальные признаки рахита, к сожалению, часто остаются незамеченными, и мамы не обращаются за помощью в детские поликлиники. Если не предпринять своевременно мер по ликвидации начальных признаков рахита, то вслед за изменениями нервной системы наступает поражение костной и мышечной систем, нарушаются рост и развитие ребенка. Наиболее ранние изменения отмечаются в костях черепа. Обычно обнаруживаются участки размягчения костей черепа (они становятся тонкими, как пергаментная бумага) и незначительное размягчение, истончение и податливость краев большого родничка.
Размягчение затылочной кости ведет к уплощению черепа. Особенно это заметно у детей, которые большую часть времени лежат на спине. Череп может приобрести и косо-овальную форму — это бывает при уплощении боковой его поверхности. Особенно четко проступают костные швы черепа, утолщаются лобные и теменные бугры; увеличиваются размеры головы, она приобретает неправильную форму.
У детей, больных рахитом, поздно прорезываются зубы (после 7-8 мес.), нарушается и порядок их появления. Например, малые коренные зубы появляются раньше резцов. Зубы непрочные, имеют неправильную форму и дефекты эмали.
Один из частых симптомов рахита — так называемые «четки». Это утолщения ребер на месте соединения хрящевой части с костной.
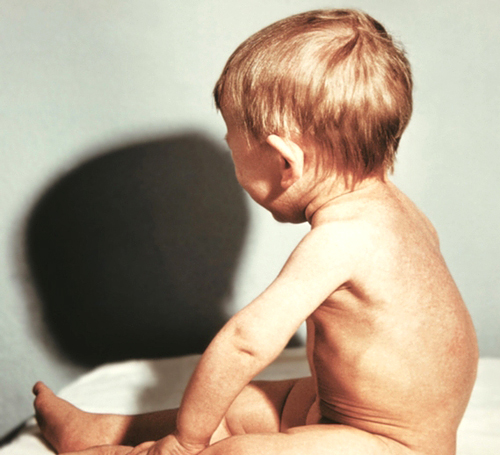
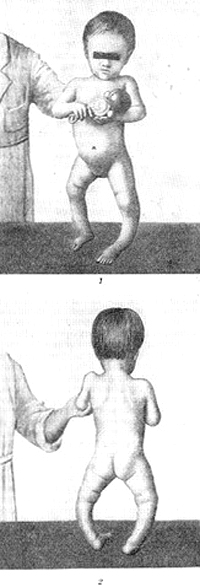
Из-за нарушения отложения извести кости становятся мягкими, податливыми. Грудная клетка легко сдавливается с боков, нижняя часть ее расширяется, верхняя — суживается, в месте прикрепления диафрагмы образуется втяжение (гаррисонова борозда). Иногда грудина с реберными сочленениями выдается вперед, тогда грудная клетка приобретает форму «куриной». В более редких случаях нижняя часть грудины вдавливается («грудь сапожника»). После того, как ребенок начинает сидеть и ходить, претерпевают изменения позвоночный столб и нижние конечности. Чаще всего в поясничном отделе позвоночного столба появляется дугообразное искривление кзади (рахитический горб). На верхних и нижних конечностях в местах перехода эпифиза в диафиз образуются утолщения («браслеты»).
Рахит особенно опасен для девочек, так как вследствие мягкости костей изменяется форма таза, образуется так называемый рахитический таз, в будущем это может очень осложнить течение родов. Встречается информация о том, что у девочек, перенесших тяжелый рахит, иногда наблюдается недоразвитие матки и яичников.
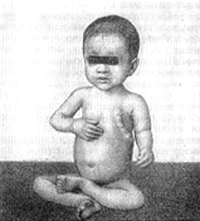
Постоянный симптом рахита — снижение тонуса мышц и связочного аппарата суставов. Суставы ребенка становятся «разболтанными», мышцы живота — дряблыми; живот увеличивается («лягушачий живот»).
Дети, болеющие рахитом, поздно начинают держать голову, сидеть и ходить, у них отмечается общая двигательная заторможенность, они становятся малоподвижными, медлительными, неохотно вступают в контакт.
В последние годы уже не наблюдается очень тяжелых форм рахита и все реже встречаются больные дети с выраженными деформациями конечностей и позвоночного столба.
Что делать для профилактики рахита?
После рождения ребенка первое средство профилактики рахита — естественное вскармливание, своевременное назначение прикорма — соков, овощных блюд, яичного желтка, правильный уход (температурный режим, массаж, закаливание).
Кроме перечисленных неспецифических мер профилактики рахита врач обязательно должен назначить крохе препараты витамина D3, к которым, например, относится Аквадетрим ® — водный раствор колекальциферола.
Аквадетрим ® имеет преимущества перед другими препаратами, содержащими колекальциферол.
Во-первых, в Аквадетриме используется водорастворимая форма витамина D3, что обеспечивает лучшую усвояемость организмом по сравнению с масляными растворами и рыбьем жиром.
Во-вторых, в 1 капле Аквадетрим ® содержится 500 МЕ колекальциферола. Для профилактики рахита необходимо 500 МЕ (1 капля) в день. В отличие от комбинированных поливитаминных препаратов, Аквадетрим можно применять постоянно (как и положено для профилактики рахита у детей первых трех лет жизни), не боясь вызвать передозировки других жирорастворимых витаминов.
Этот препарат доступен и легок в применении, что делает его незаменимым спутником малыша с первых дней жизни.
Имеются противопоказания. Необходимость ознакомиться с инструкцией перед применением или проконсультироваться с врачом.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.