Как называется жировая клетчатка матки
Висцеральный жир: как защитить талию и здоровье
Не весь жир одинаково вреден!
Ради контроля фигуры мы взвешиваемся, но вес, а также пресловутый индекс массы тела вовсе не являются точными показателями здоровья. Скорее нужно браться за сантиметровую ленту.
Какие виды жира есть в организме человека, и чем они отличаются друг от друга
Современные люди озабочены процентом жира в организме, ведь нам говорят, что жир — это не только не эстетично, но и вредно для здоровья.
На самом деле, все немного сложнее.
В организме человека есть три основных вида жира:
Бурый жир — это вообще очень полезный вид жира; он регулирует работу гормонов. В норме его в организме человека 1–2% от общего количества жира.
Белый подкожный жир — это те самые валики на боках (конечно, если жир в избытке). Он составляет примерно 90% от общего количества жира. В целом, этот жир нам нужен как источник энергии и защита от холода, и, хотя в избытке он плохо влияет на внешний вид, подкожный жир не только не вреден для здоровья, но и регулирует обмен веществ, предотвращает развитие сахарного диабета. Вот почему полный человек может быть вполне здоров.
Самый коварный вид жира — висцеральный. Он располагается внутри брюшной полости, обволакивая внутренние органы. Причем в избытке он может содержаться в организме не только человека с лишним весом, но и вполне стройного и даже худощавого.
Причины накопления избыточного висцерального жира
Есть две основные теории, объясняющие накопление избытков висцерального жира:
Ожирение. При превышении массы тела более чем на 15% начинается накопление висцерального жира.
Сбой в работе гормонов. Особенно опасны нарушения в работе инсулина, лептина и кортизола. Вот почему под ударом люди, которые испытывают хронический стресс, не высыпаются, употребляют большое количество углеводов.
Чем опасен висцеральный жир
При висцеральном ожирении о тонкой талии можно забыть. Даже у худощавых людей начинает выделяться живот. Но это не самое страшное.
Висцеральное ожирение повышает риск развития метаболического синдрома, сахарного диабета, сердечно-сосудистых заболеваний, депрессии.
Как определить, есть ли у вас избыток висцерального жира
Точно оценить ситуацию позволяет МРТ, а также расчеты по специальной формуле, но примерно понять, как обстоят у вас дела с внутренним жиром, можно в домашних условиях. Есть несколько методов:
Как защитить свою талию и здоровье
Итак, накопление висцерального жира опасно не только для фигуры, но и для здоровья. Как избавиться от него или не допустить висцерального ожирения?
К сожалению, стандартными способами, к которым относятся изнурительная физическая активность и жесткое урезание калорий, успеха не добиться. Вот почему так часто обычные пути снижения веса не дают результата.
Жесткая диета и увеличение физической активности — это стресс, а значит, повышение кортизола, который является одной из причин накопления висцерального жира.
Поэтому рекомендуется обратить внимание на следующие моменты:
Тонкая талия — это маркер не только красоты, но и здоровья. Не всегда получается добиться нужного результата традиционными средствами. Борьба с висцеральным жиром имеет свою специфику. Теперь вы ее знаете.
Гиперплазия
Оглавление
Под гиперплазией понимают изменение строения тканей, сопровождающееся увеличением в них количества составляющих их клеток. При этом в клеточных элементах растет количество внутренних структур. Такое разрастание тканей связано с тенденцией к ускоренному клеточному делению под действием физиологических (естественных) или патологических причин. Оно может привести к увеличению органа или его части в размере, что напоминает доброкачественную опухоль.
Гиперплазия может быть предраковым состоянием. При дальнейшем увеличении количества клеток в них появляются мутации, характерные для опухолевого роста, меняется форма. Поэтому необходимо своевременное распознавание этого процесса и лечение соответствующих заболеваний.
Классификация гиперплазии
Гиперплазии в первую очередь подвергаются клетки, которые и в норме достаточно быстро делятся. Чаще всего они выстилают слизистые оболочки (эндотелий), образуют железы (железистая гиперплазия) или входят в состав иммунной системы (лимфоидная гиперплазия).
В зависимости от распространенности патологического процесса различается очаговая гиперплазия, диффузная, а также подобные клетки могут образовывать ограниченные образования – узлы и полипы.
Примером физиологического процесса служит гиперплазия молочных желез во время беременности и грудного вскармливания. При этом разрастаются клетки, секретирующие молоко. Этот процесс обратимый, впоследствии железистая ткань постепенно сменяется жировой.
При заболевании в начальной стадии под действием патологических стимулов возникает доброкачественная гиперплазия. Она проявляется лишь увеличением количества клеток в ткани без изменения их свойств. В дальнейшем в таких клетках происходят структурные изменения, и процесс приобретает черты предракового. Так возникает, например, атипическая гиперплазия эндометрия.
Причины и признаки гиперплазии
Основные причины гиперплазии:
Гиперплазия считается естественной реакцией организма на воздействие какого-либо стимула, например, гормона. При устранении провоцирующего фактора постепенно исчезают и симптомы гиперплазии. Этим она отличается от неопластических процессов, лежащих в основе рака и доброкачественных опухолей, которые не реагируют на прекращение действия вредного фактора. Однако патологическая гиперплазия может постепенно трансформироваться в неоплазию.
Симптомы и диагностика гиперплазии
Диагноз этого состояния основан на морфологической характеристике тканей, то есть на обнаружении увеличенного количества клеток при исследовании под микроскопом. Для этого используются разные виды биопсии – мазок, соскоб с поверхности эндотелия, пункция, щипковая, браш-биопсия и так далее. При обнаружении патологических изменений ставится предварительный диагноз заболевания и проводится его дальнейшая диагностика – анализы крови на гормоны, УЗИ органов и другие необходимые исследования.
Наиболее часто встречаются такие клинические формы:
Лечение гиперплазии
Эти морфологические изменения тканей могут привести:
Лечение гиперплазии зависит от того, в каком органе она сформировалась и насколько она выражена. Например, при поражении эндометрия необходима консультация гинеколога, а сама терапия включает назначение лекарственных препаратов, выскабливание при кровотечении или другие хирургические методы.
При гиперплазии щитовидной железы может быть достаточно восстановить поступление йода в организм. Если образовавшийся узел слишком крупный и сдавливает трахею, мешает дыханию и глотанию, его удаляют хирургическим путем.
Гиперплазия простаты лечится с помощью лекарственных средств, а при их неэффективности назначается операция – резекция железы.
Определить, как лечить гиперплазию в каждом индивидуальном случае, может только врач. Народные методы в этом случае будут малоэффективны, а отсутствие своевременной помощи может стать причиной злокачественного перерождения гиперплазированных тканей.
Преимущества клиники для всей семьи «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» приглашает на обследование и лечение при гиперпластических процессах любой локализации:
Для записи на прием приглашаем позвонить по телефону, указанному на сайте, или заполнить соответствующую заявку.
Рекомендовано к прочтению:
© Сеть семейных клиник
«Мама Папа Я», 2018
Параметрит. Воспаление околоматочной тазовой области.
Параметрит – воспаление околоматочной тазовой области
Проблемы в области гинекологии бывают практически у каждой женщины. Случается, что состояние требует срочной медицинской помощи. Своевременное обращение к специалисту помогает пациентке полностью излечиться от недуга и избежать серьёзных осложнений. Это касается и параметрита, правильное лечение которого даёт положительные результаты.
Параметрит представляет собой инфекционно-воспалительный процесс в окружающих матку тканях (околоматочной клетчатке). При этом в поражённой области наблюдается расширенная сеть венозных и лимфатических сосудов, отёк, а также мелкоклеточная инфильтрация клетчатки.
В соответствии с местом локализации очага воспаления различают несколько видов параметрита:
В своём развитии заболевание проходит несколько стадий от проникновения возбудителя в клетчатку, отёка и инфильтрации тканей до обильной экссудации серозно-гнойного характера.
Параметрит возникает в результате деятельности вредоносных бактерий – стафилококков, стрептококков, кишечной палочки, а также патогенной флоры, которая всегда присутствует в организме человека. Толчком к активизации этих микроорганизмов может служить сбой в работе иммунной системы, возникающий в силу ряда причин:
Для острой формы параметрита характерно резкое повышение температуры тела, режущие или колющие боли в области живота с иррадиацией в поясницу, учащение сердечного ритма (тахикардия), озноб. Степень проявления симптомов зависит от стадии развития инфильтрата. Во время нагноения наблюдается яркая клиническая картина со значительным ухудшением состояния пациентки. Хроническая форма параметрита характеризуется умеренной болезненностью с нарушением менструального цикла и функций сердечно-сосудистой системы.
Стоимость приему у врача?
| Наименование услуги | Цена (руб.) |
| Приём акушера- гинеколога первичный | 2000 руб. |
| Приём акушера- гинеколога повторный | 1500 руб. |
| Прием врача акушера-гинеколога первичный (к.м.н.; д.м.н.) | 2100 руб. |
| Прием врача акушера-гинеколога повторный (к.м.н.; д.м.н.) | 1600 руб. |
| Индивидуальный подбор медикаментозного лечения заболеваний органов малого таза | от 1500 до 3000 руб. |
Диагностика заболевания включает в себя гинекологический осмотр и составление анамнеза, ректальное и влагалищное исследования. Пациентке необходимо сдать анализы крови для выявления наличия воспалительного процесса, а также мазок из влагалища и уретры для определения типа возбудителя и его чувствительности к противомикробным препаратам. УЗИ органов малого таза помогает установить области локализации инфильтратов, их размеры и форму. В случаях переноса абсцесса на соседние органы может потребоваться консультация хирурга или гастроэнтеролога.
Схема лечение параметрита зависит от формы заболевания. Острая стадия требует срочной госпитализации и проведения противовоспалительных мероприятий под строгим контролем врачей для предотвращения распространения инфекции. Пациентке назначаются антимикробные, жаропонижающие и обезболивающие препараты, постельный режим и умеренно-сбалансированное питание. В тяжёлых случаях параметрита предписывается внутривенное и внутримышечное введение лекарственных средств. После того, как воспаление будет ликвидировано, а инфильтрат начнёт рассасываться, женщине рекомендуется посещать физиопроцедуры, а также принимать иммуномодуляторы и витаминно-минеральные комплексы. Если клиническая картина в результате консервативной терапии не улучшается, то возможно проведение хирургического вмешательства для вскрытия абсцесса. Операция производится через влагалище. На поражённом участке делается небольшой надрез, через который содержимое инфильтрата эвакуируется с помощью дренажной трубки. Далее очищенную полость промывают и вводят антибиотик.
Профилактические мероприятия для предотвращения параметрита:
Записаться на обследование при параметрите
Где пройти обследование при параметрите в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете пройти обследование при параметрите. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.
Тимонина Екатерина Сергеевна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗД (УЗИ)
Стаж работы более 10 лет
Как называется жировая клетчатка матки
Эрозия матки — патологическое нарушение состояния слизистой оболочки, связанное с повреждением определенных участков внутренней слизистой оболочки органа. При проведении гинекологического осмотра врач может обнаружить ряд изменений слизистых оболочек кожи, которые называются эрозиями.
Этиология и группы риска
Выделяют несколько типов поражений, каждый вид поражения отражает патогенез развития болезни:
Риску развития болезни подвержены все возрастные категории женщин, но наиболее распространены:
Есть статистика, в которой прослеживается тенденция по частоте выявления эрозивных изменений у женщин, употребляющих алкогольные напитки и табачные изделия.
Патогенез
Развитие эрозии шейки матки происходит по такой схеме:
Последствия заболевания
При обнаружении ранних стадий болезни достаточно легко излечимо, но своевременное выявление изменений слизистой оболочки может оказаться проблематичным. Превратится ли эрозия в опухоль, зависит от характера поражения слизистой, у женщины наблюдается:
Диагностика
Обнаружение гинекологом при визуальном осмотре полости матки очагов темно-красного цвета на светлом фоне слизистой оболочки матки является основанием для подозрения на патологические изменения слизистой оболочки.
Пациентов удивляет диагноз «эрозия матки», что в большинстве случаев связано с отсутствием клинической картины.
Обнаружение высыпаний не может быть основанием для окончательного диагноза. Точнее, проводится ряд дополнительных тестов для выявления эрозионных изменений и причин:
Профилактика
Не занимайтесь самолечением, правильное назначение лечебных процедур назначает только гинеколог после проведения дополнительных анализов для определения характера болезни и его причин.
Особенности внутрикишечной опухолевой инвазии в проксимальном направлении при раке прямой кишки
И.А. Нечай, Г.И. Суханкина
Городская больница № 40
СПбГУ, медицинский факультет, кафедра хирургии
Аннотация. Представлены результаты гистологических исследований распространения «ракового поля» в проксимальном направлении при раке прямой кишки. Необходимость таких исследований обусловлена важностью сохранения дистальных отделов сигмовидной кишки, при выполнении передней резекции прямой кишки, с целью улучшения резервуарной и эвакуаторной функций. В результате определено минимальное расстояние от верхнего края опухоли, которое необходимо отступить при пересечении кишки, не нарушая онкологических принципов оперирования.
Клинические наблюдения о несомненной важности бережного отношения к дистальной части сигмовидной кишки при передних резекциях прямой кишки (ПК), побудили нас изучить распространенность ракового поля в проксимальном направлении от верхнего края раковой опухоли. Знания эти должны лечь в основу рекомендаций, насколько минимально допустимо отступать от верхнего края опухоли при резекции сигмовидной кишки, не нарушая онкологических принципов оперирования. Такая озабоченность связана с тем, что у больных, у которых при резекции ПК для анастомоза использовалась самая дистальная часть низводимой сигмовидной кишки, резервуарно-накопительная и эвакуаторная функции оказывались заметно лучше. Вместе с тем, заботясь об улучшении функциональных результатов операций, мы постоянно имели в виду важность соблюдения онкологических принципов оперирования, поскольку главным при лечении онкологических больных является, конечно, улучшение пятилетней выживаемости.
Распространение ракового процесса внутристеночно от края видимой опухоли ПК в дистальном направлении привлекало внимание ряда авторов. Такие исследования имеют чрезвычайно важное значение при оперативном лечении больных с низкой раковой опухолью ПК. При этой локализации злокачественной опухоли, с позиций функциональных результатов, важен каждый сантиметр сохраненной дистальной части кишки. Использование сшивающих аппаратов при резекции ПК позволяет в техническом плане проводить максимально низкие резекции кишки.
Распространенность инвазии в дистальном направлении при раке прямой кишки.
Распространенность раковой инвазии в дистальном направлении изучалась целенаправленными и тщательными морфологическими исследованиями. R.Willis приводит концепцию «опухолевого поля», в соответствии с которой новообразование развивается мультицентрически с формированием затем единого опухолевого узла. В.Ю.Клур с соавт. проводил серийные гистологические срезы не только в дистальном направлении, но и радиарно. Они установили, что контуры «опухолевого поля» имеют эксцентрическое распространение от основного узла с внутристеночной инвазией, которая в дистальном направлении составляет не менее 3,5-4,0 см при экзофитных опухолях, а при эндофитном росте увеличивается еще на 1,0-1,5 см. Г.И. Воробьев с соавт. исследовал 71 препарат прямой кишки, удаленный при брюшно-промежностной экстирпации. Они установили, что глубина опухолевой инвазии прогрессивно уменьшается в направлении от центра к периферии опухоли. Дистальный внутристеночный рост по подслизистому слою был зарегистрирован лишь в 2,2 % случаев и не превышал 15 мм. Глубина инвазии колоректального рака изучалась также с помощью компьютерного исследования, эндоректоэхографии. В результате была установлена незначительная по протяженности от опухолевого узла внутрикишечная инвазия опухолевого процесса в дистальном направлении. Практически это было претворено в жизнь, и на смену «правила 5 см» пришло «правило 2 см», т. е. достаточно отступить от нижнего края опухоли 2 см с тем, чтобы не нарушить основной онкологический принцип оперирования.
Распространенность опухолевой инвазии в проксимальном направлении в меньшей мере привлекала внимание специалистов. При пересечении кишки выше опухоли не возникает необходимости в строгой экономичности сохранения кишки, примыкающей к опухоли, так как всегда имеется достаточная часть остающегося участка левого фланга ободочной кишки. Вместе с тем наши специальные исследования с анализом длины сигмовидной кишки по дооперационным ирригограммам и размера резецированной части ее после передней резекции ПК показали несомненную важность максимально возможного сохранения для анастомоза дистальной части сигмовидной кишки. К подобному заключению нас подвело изучение функциональных результатов сфинктеросохраняющих резекций ПК. Все это побудило специально изучить распространенность ракового поля в проксимальном направлении от верхнего края видимой опухоли. Результаты таких исследований были нужны для определения минимального расстояния, которое необходимо отступать от верхнего края раковой опухоли при пересечении кишки для соблюдения онкологических принципов оперирования.
После фиксации препарата в проксимальном направлении от видимого верхнего края опухоли последовательно проводились пересечения кишечной стенки с интервалом 5мм (рис. 1).
Результаты исследования. Представляем наблюдение, характеризующее отсутствие опухолевой инвазии по кишечной стенке.
Мужчина 54 года, рак анального канала и ПК, выполнена брюшнопромежностная экстирпация ПК. Гистологическое исследование 31261−31272.
Макропрепарат: блюдцеобразно возвышающееся над поверхностью кишки новообразование диаметром 6 см, прорастает все стенки кишки. От края опухоли в проксимальном направлении макроскопически определяется инфильтрация стенки на протяжении 3,5 см.
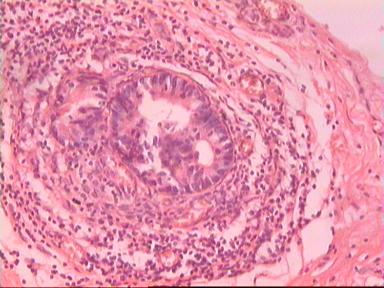
Микроскопическое исследование: высокодифференцированная слизеобразующая аденокарцинома ПК, прорастание всей толщи стенки кишки, врастание опухоли в жировую ткань. В опухоли очаги некроза, выраженная мононуклеарная реакция. От проксимального края видимой инвазии уже в 1 мм внутристеночного роста опухоли нет. (Рис. 2). Метастазов аденокарциномы в лимфатических узлах и жировой ткани не выявлено.
Рис. 2. Микропрепарат слизеобразующей аденокарциномы ПК
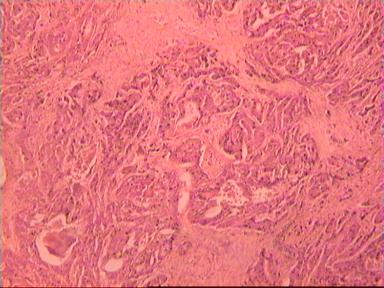
Такие данные были получены и при аденокарциноме, и при плоскоклеточном раке ПК. Приведем наблюдение, свидетельствующее о распространении опухолевого роста по кишке в проксимальном направлении. Мужчина 73 года, рак ПК, выполнена передняя резекция ПК. Гистологическое исследование № 869−870; 871−882. Макропрепарат: опухоль 5 см с кратером, циркулярно охватывающая просвет кишки, прорастание всех слоев кишки и прилежащей жировой ткани, участки абсцедирования.
Микроскопическое исследование: аденокарцинома разной степени дифференцировки. В 5 мм вне видимой опухоли − аденокарцинома в подслизистом, мышечных слоях, в клетчатке, с абсцедированием (рис 3). На срезах через 10 мм от видимого края новообразования опухолевого роста нет.
 |  |
| А | Б |
Рис. 3. Микропрепарат аденокарциномы ПК разной степени дифференцировки
Приведем еще одно наблюдение, свидетельствующее о несомненном распространении опухолевого роста по кишке в проксимальном направлении. Женщина 73 года, рак ПК, выполнена резекция ПК по Гартману. Макропрепарат: экзофитная опухоль 5 х 5 см, прорастание всех слоев кишки, регионарные лимфоузлы не определяются.
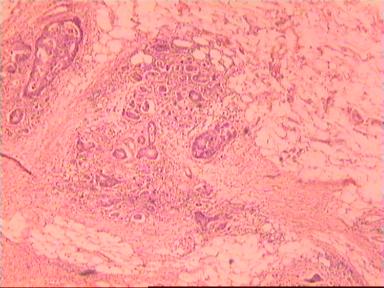 |  |  |
| А | Б | В |
Рис. 4. Микропрепарат аденокарциномы ПК разной степени дифференцировки
Рак прямой кишки. Инвазия опухоли. Обсуждение результатов исследования.
Данные исследования убедительно свидетельствуют, что раковая инвазия в проксимальном направлении от верхнего видимого края раковой опухоли ПК не имеет тенденции к значительному распространению, а в основном ограничена контурами макроскопического «ракового узла» или инвазией по кишечной стенке не более чем на 5мм от него. Лишь в 23,5 % случаев было установлено распространение ракового поля в проксимальном направлении, причем максимально зарегистрированная инвазия была в 20мм от видимого края опухоли ПК.
Вопреки ожиданиям не выявилось повышенной тенденции к внутристеночному росту при низкодифференцированной аденокарциноме, слизистых и плоскоклеточных формах рака ПК. Следовательно, отступление от верхнего края опухоли на 4−5 см в проксимальном направлении с онкологических позиций вполне оправдано и нет необходимости удалять здоровую и функционально полноценную часть кишки. Однако нужно учитывать, что уровень пересечения кишки выше опухоли во многом определяется высотой перевязки основного кровеносного сосуда, которым для этой зоны является нижняя брыжеечная артерия, особенностями кровоснабжения конкретного участка кишки и вовлеченностью в онкопроцесс лимфатического аппарата. Намечая линию пересечения сигмовидной или нисходящей части ободочной кишки, нужно учитывать эти обстоятельства и по возможности бережно, экономно относиться к удалению этого отдела толстой кишки, помня, что инвазия опухоли по стенке кишки незначительна.
Таким образом, внутрикишечная инвазия злокачественного роста в проксимальном направлении от видимого края опухоли ПК наблюдается в 23,5 % случаев и не превышает по протяженности 20 мм. В остальных случаях «раковое поле» ограничивается контурами основного видимого новообразования или распространяется не более чем на 5 мм от него.
Уровень пересечения кишки на 4−5 см выше проксимального края видимой раковой опухоли ПК онкологически оправдан, если учесть распространение «ракового поля» по кишечной стенке. Однако объем операции, конечно, зависит от особенностей кровоснабжения конкретного участка кишки, вовлеченностью в онкопроцесс лимфатических узлов и некоторых других факторов.