Как называются катышки в пупке
Удивительный мир пупка: откуда там берется шерсть?
Возможно, образование пупочных катышков способствует очищению пупка от бактерий
Почему у одних людей пупок в течение дня остается чистым, а другим приходится каждый вечер извлекать из него пушистый комок? Ответ на этот вопрос искал корреспондент BBC Future.
К таким выводам пришел доктор Карл Крушельницки из Сиднейского университета. Доктор Карл, как его называют поклонники, ведет научное радиошоу. Один из слушателей как-то задал ему вопрос, откуда берутся пупочные катышки. Крушельницки задумался и решил провести интернет-исследование, по результатам которого заключил, что пупочная шерсть встречается в основном у мужчин средних лет с большим количеством волос на теле. За это исследование в 2002 г. он был удостоен Шнобелевской премии, вручаемой «за достижения, которые заставляют сначала засмеяться, а потом – задуматься».
В дополнение к онлайн-исследованию Крушельницкий с группой коллег собрали у добровольцев образцы пупочной шерсти и попросили их мыть волосяной покров вокруг пупка. Оказалось, что водные процедуры действительно предотвращают образование катышков.
Чем старее одежда, тем меньше катышки
Всего Штайнхаузер собрал 503 таких катышка общим весом менее грамма. В среднем каждый комочек весил 1,82 мг, хотя семь образцов превышали вес в 7,2 мг, а победителем стал 9,17-миллиграммовый гигант.
Цвет пупочной шерсти, как правило, соответствует преобладающему цвету ворсинок, из которых она состоит
Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
Конец истории Подкаст
Когда Штайнхаузер побрил волосы вокруг пупка, то обнаружил, что, как и в случае с добровольцами доктора Карла, этого достаточно, чтобы прекратить процесс образования пупочной шерсти.
По-видимому, волоскам на животе все равно, что подцеплять. Основываясь на этих результатах, Штайнхаузер пришел к выводу, что у тех из нас, кто «производит» пупочную шерсть, пупки в целом должны быть чище, поскольку в процессе удаления катышков заодно ликвидируются и другие виды загрязнения.
Адаптация к жизни в пупке
В первой партии из 60 проб ученые обнаружили по крайней мере 2368 видов микроорганизмов. Они подозревают, что реальная цифра, скорее всего, должна быть еще больше. Но и найденное количество бактерий более чем в два раза превышает разнообразие видов птиц или муравьев, населяющих Северную Америку.
Пупочные катышки формируются и у тех, кто каждый день принимает душ
Несмотря на такое поражающее воображение разнообразие, подавляющее большинство бактерий, живущих в человеческих пупках, принадлежит всего к нескольким видам. Хотя исследователям не удалось обнаружить ни одного вида бактерий, который был бы типичен для пупочной флоры всех испытуемых, восемь видов были найдены в пупках по крайней мере 70% добровольцев. Совокупное количество организмов этих видов составляло почти половину от общего числа всех найденных бактерий.
Ученые проводят аналогию с разнообразием видов рыб в устье реки. Постоянные обитатели приспособились к этой среде, в то время как другие виды, которые могут на короткое время заплывать в реку, не приспособлены к длительному выживанию в местных условиях. Точно так же непропорционально большое количество деревьев определенных видов в тропических лесах адаптируется к местному климату. Другие же виды, хотя и способны произрастать в тропической почве, не в состоянии образовывать колонии.
Хотя большое разнообразие микроорганизмов не дает возможности предсказать, какие именно типы бактерий можно обнаружить в пупке отдельно взятого человека, исследователи способны подсказать, какие из видов встречаются наиболее часто.
Мокнущий пупок

– развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка,
– наличие свища около пупочного кольца (урахуса).
Омфалит
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
В зависимости от степени заболевания омфалит делится на три формы:
Каждая форма отличается масштабом очага поражения, имеет свои симптомы и способы лечения.
Формы омфалита
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В большинстве случаев лечение не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения. Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Записаться на консультацию к специалисту
Свищ пупка
Свищ пупка чаще всего является врожденной патологией. Развивается в результате:
При незаращении мочевого протока (урахуса) образуется пузырно-пупочный свищ, и тогда отделяемое, как правило, моча.
Приобретенные пупочные свищи наблюдаются после продолжительного воспалительного процесса передней стенки живота, когда через пупок вскрывается гнойный абсцесс.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению. Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
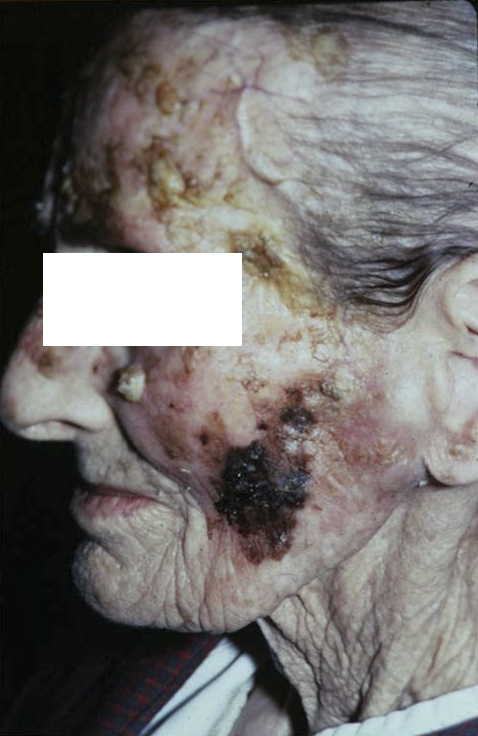
В шаге от онкологии: предраковые заболевания кожи и слизистых оболочек
Что такое предрак кожи?
Предрак кожи – это предопухолевое состояние кожи, на фоне которого возможно развитие злокачественного новообразования. Его диагностикой и лечением занимаются такие специалисты, как дерматологи, дерматовенерологи, хирурги и онкологи.
Предраковые состояния делятся на два типа: факультативные и облигатные. Факультативные обладают низким риском трансформации в рак кожи – перерождение в опухоль происходит менее чем в 6 % случаев. Облигатные состояния обладают более высоким риском – трансформация происходит в более чем 10 % случаев.
Какие факторы способствуют трансформации предраковых состояний в рак кожи и слизистых оболочек?
По отношению к организму человека эти факторы можно разделить на внешние и внутренние.
Внешние факторы:
Внутренние факторы:
Облигатные предраки кожи и слизистых оболочек
К облигатным предраковым состояниям, т.е. предракам с высоким риском трансформации в злокачественное новообразование (>10% случаев) относят:
Факультативные предраки кожи и слизистых оболочек
К факультативным предраковым состояниям, т.е. предракам низкого риска( Предраковые заболевания кожи и слизистых оболочек
В зависимости от вида провоцирующего фактора и локализации выделяют:
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ ВИРУСНОЙ ЭТИОЛОГИИ
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ, КОТОРЫЕ ОБУСЛОВЛЕНЫ ВРОЖДЕННОЙ ПОВЫШЕННОЙ ЧУВСТВИТЕЛЬНОСТЬЮ К УЛЬТРАФИОЛЕТУ
ЛУЧЕВЫЕ ПОВРЕЖДЕНИЯ КОЖИ, ВСЛЕДСТВИЕ КОТОРЫХ МОГУТ ВОЗНИКАТЬ ПРЕДРАКОВЫЕ И РАКОВЫЕ ПОРАЖЕНИЯ КОЖНОГО ПОКРОВА
КЕРАТОЗЫ ПРЕДРАКОВЫЕ
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ ГУБ И СЛИЗИСТЫХ ОБОЛОЧЕК
ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ С МЕЛАНООПАСНЫМ ПОТЕНЦИАЛОМ
Самые часто встречающиеся предраковые заболевания кожи
Рассмотрим подробнее самые частые и представляющие наибольшую актуальность предраковые состояния кожи и слизистых оболочек, а также расскажем о методах их лечения.
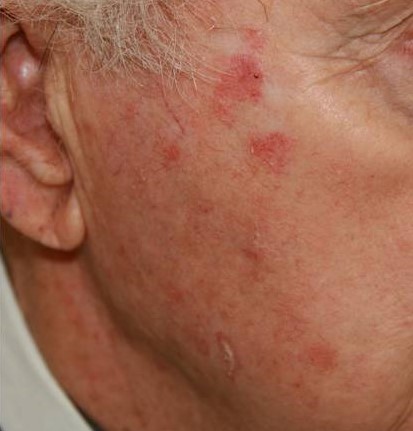
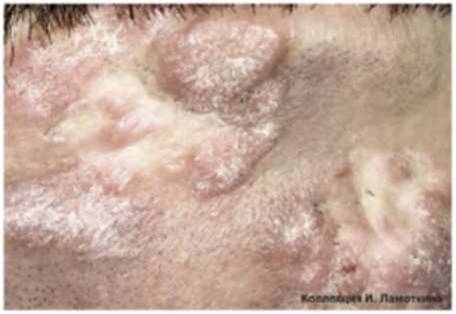
Что такое актинический кератоз?
Это заболевание обусловлено врожденной повышенной чувствительностью к ультрафиолету и является одним из самых часто втречаемых предраковых состояний.
Актинический или «солнечный» кератоз возникает в результате постоянного или периодического повреждения кожи солнечным излучением на протяжении длительного времени (несколько лет).
Очаги актинического кератоза обычно представляют собой шероховатые пятна на открытых участках кожи, например, на голове и лице. Особенно часто патология встречается у пожилых людей: у лиц старше 50 лет распространенность заболевания составляет до 60%.
Высыпания актинического кератоза могут появиться и в более раннем возрасте, например, у людей, которые часто загорают или работают на открытом воздухе (моряк, строитель, фермер и др. профессии).
В группе риска также светлокожие люди, а особенно с голубыми/зелеными глазами и светлыми или рыжими волосами. У этих людей в коже содержится меньше защитного пигмента, она более восприимчива к солнечным ожогам и фотоповреждениям.
Актинический кератоз часто наблюдается у людей с иммуносупрессией, и особенно у следующих категорий пациентов:
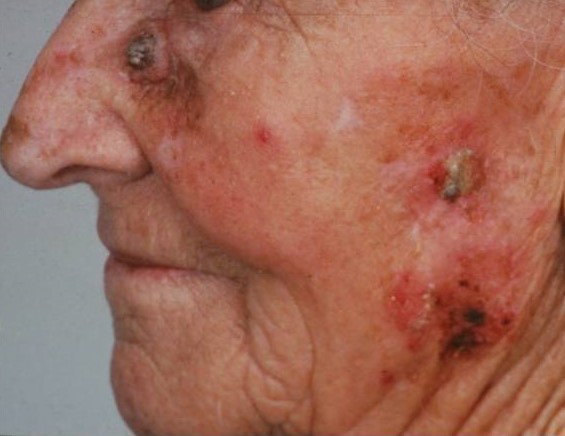
Сами по себе очаги актинического кератоза неопасны, но чем больше количество очагов, тем выше риск перерождения в плоскоклеточный рак. Так, при множественных очагах (более 20 единиц) риск возрастает до 20 %.
Диагностику и лечение актинического кератоза проводит врач-дерматолог (дерматовенеролог). Для профилактики и лечения применяются витамины А, Е, В3 (никотинамид) и солнцезащитные средства с максимальными факторами защиты. Рекомендуется применение аптечных увлажняющих кремов-эмолентов. Выбор метода лечения зависит от нескольких факторов: количество очагов, их локализация, размер и толщина, площадь поражения и общее состояние здоровья пациента. В качестве лечения возможно наружное применение мазей (третиноин, имиквимод, диклофенак, 5-фторурацил), криодеструкция очагов с помощью жидкого азота, уделание лазером, фотодинамическая терапия, хирургические методы и др. При наличии «подозрительных» клинических и дерматоскопических признаков выполняется биопсия с гистологическим исследованием для ранней диагностики плоскоклеточного рака и своевременного лечения у врача онкологического профиля.
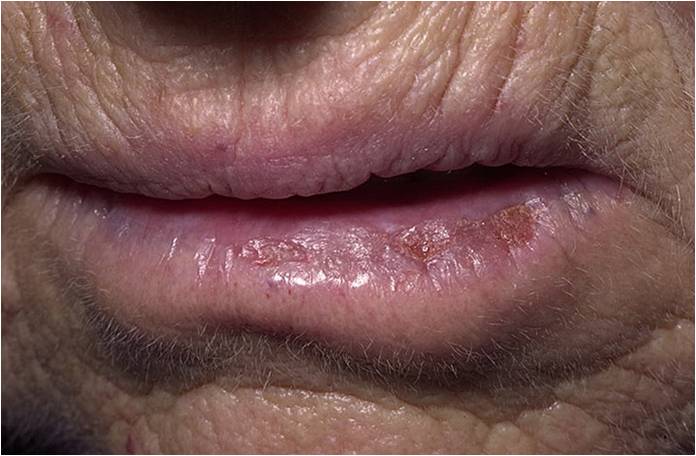
Что такое актинический хейлит?
Вариантом актинического кератоза на красной кайме губ является актинический хейлит. При этом трансформация актинического хейлита в плоскоклеточный рак данной локализации является более опасной, так как примерно в 11 % случаев наблюдаются отдаленные метастазы. Поэтому актинический хейлит требует своевременной диагностики и лечения, а для профилактики необходимо регулярное применение солнцезащитных средств для губ.
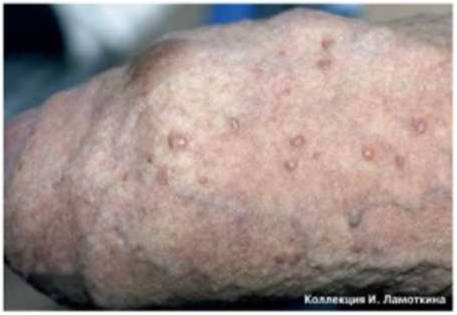
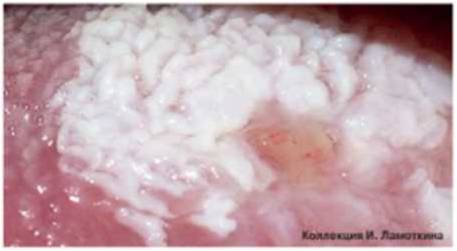
Что такое папулез бовеноидный?
Из предраковых состояний кожи, обусловленных вирусным поражением, наиболее актуален бовеноидный папулез.
В развитии болезни принимают участи вирусы папилломы человека высокого онкогенного риска 16, 18, 31, 33 типов. Таким образом, бовеноидный папулез является облигатным предраком, то есть существует более высокий риск возникновения онкологического заболевания. Следует отметить, что эти же типы ВПЧ являются причиной остроконечных кондилом (или аногенитальных бородавок) – заболевания, передающегося преимущественно половым путем. Поэтому можно иногда наблюдать одновременно очаги бовеноидного папулеза и кондиломы.
Проявляется бовеноидный папулез узелково-пятнистыми высыпаниями преимущественно на головке полового члена у мужчин и на вульве у женщин.
Диагностику и лечение бовеноидного папулеза проводит врач- дерматолог (дерматовенеролог) и врач-гинеколог. Рекомендуются все меры профилактики инфекций, передаваемых преимущественно половым путем, своевременное комплексное лечение аногенитальных бородавок с устранением ВПЧ у всех половых партнеров.
Для профилактики используется вакцинация от онкогенных типов ВПЧ (вакцины «Гардасил» и «Церварикс»), раствор аммония глицирризинат. В лечении применяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, химическая деструкция (солкодерм, кондилин).
Подробнее о прививках от вируса папилломы человека можно прочитать здесь.
Что такое лучевые повреждения кожи?
Это поражения кожного покрова, возникающие под воздействием ионизирующего излучения: рентгеновского, электронного и гамма-излучения. Облучение может быть терапевтическим, например, лучевая терапия опухолей, аварийным (т.е. случайным) или профессиональным (например, у рентгенологов).
Специалисты разделяют лучевые повреждения кожи на два типа: ранние и поздние. Между ними существует промежуточный период, он начинается через 6-12 месяцев после завершения ранней лучевой реакции и длится от нескольких месяцев до многих лет.
Ранние лучевые повреждения
Это изменения кожного покрова, которые развиваются во время облучения кожи и в первые 3 месяца после воздействия. К ним относятся лучевые дерматиты: эритематозный, сухой, буллезный, а также острая лучевая язва. В зависимости от тяжести радиационного поражения выделяют три степени лучевого повреждения кожных покровов.
При первой степени возникает эритематозный (эритема – краснота) или сухой дерматит. При второй степени появляется буллезный (влажный) дерматит. При третьей степени развивается острая лучевая язва.
Появление эритематозного и сухого дерматитов является допустимой лучевой реакцией кожи. Как правило, это не приводит к развитию поздних осложнений. На месте буллезного (влажного) дерматита нередко могут возникнуть поздние лучевые повреждения.
Наиболее сложным является лечение острой лучевой язвы, после которой также развиваются поздние лучевые повреждения.
Поздние лучевые повреждения кожи
К поздним лучевым повреждениям кожи относят атрофию (истончение), фиброз (болезненное уплотнение), кератоз (разрастание), язвы, доброкачественные, а также злокачественные опухоли кожного покрова.
На фоне поздних лучевых изменений кожи ЗНО появляются в промежутке от 5 до 26 лет после лучевой терапии.
Диагностику и лечение таких повреждений проводят врач-дерматолог (дерматовенеролог), врач-онколог и врач-хирург.
При атрофии, фиброзе необходим тщательный уход за пораженной кожей, исключение контакта с раздражающими агентами и солнцем. Применяются жирные, питательные кремы с витаминами. При воспалительной реакции в очаге поражения применяют кортикостероидные мази.
При лучевом кератозеприменяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, хирургическое иссечение.
При развитии хронических лучевых язв проводится иссечение с последующей кожной пластикой.
Кроме того, применяются методы лечение, направленные на стимуляцию процессов регенерации тканей (заживления).
Что такое кератоз предраковый? Формы предракового кератоза
Кератоз – состояние (заболевание) кожи, которое характеризуется утолщением рогового слоя. Кератозы преимущественно относятся к факультативным предраковым состояниям, т.е. низкого онкориска.
Диагностику и лечение кератозов предраковых проводят врач-дерматолог (дерматовенеролог) и врач-хирург.
Удаляют кератозы с помощью СО2- лазера, иссечения, криодеструкции жидким азотом. Необходима симптоматическая терапия заболевания кожи, которое предшествует развитию реактивных кератозов.
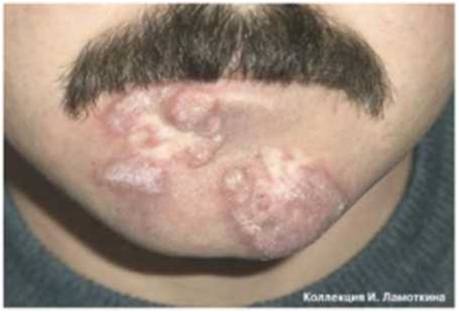
Что такое лейкоплакия?
Из предраковых поражений губ и слизистых оболочек наибольшую актуальность представляет лейкоплакия(лейкокератоз). В основе ее лежит патологическое усиление ороговения слоев плоского эпителия, которые в норме не ороговевают. Развивается под действием экзогенных раздражителей (курение, алкоголь, трение зубных протезов и др.), ВПЧ 11 и 16 типов. Лейкоплакия относится к облигатным предракам, т.е. высокого онкориска.
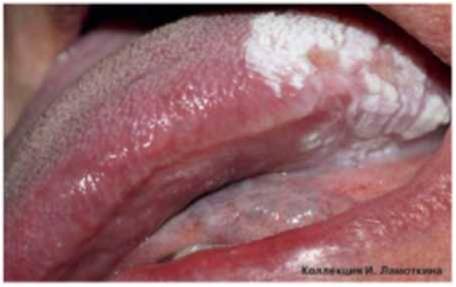
Может возникать в полости рта, на красной кайме губ, головке полового члена и крайней плоти, вульве и половых губах, слизистой шейки матки, мочеиспускательного канала и мочевого пузыря.
Формы лейкоплакии
Истинную лейкоплакию разделяют на гомогенную и негомогенную или эритролейкоплакию. Гомогенная лейкоплакия – преимущественно белое, плоское, однородное образование. Имеет единообразное строение по всей поверхности. Негомогенная лейкоплакия представляет собой чередование белых и красных участков (эритролейкоплакия), которые могут быть неравномерными и плоскими, узловыми (крапчатыми), изъязвлёнными или веррукозными. Предполагается, что при негомогенных оральных лейкоплакиях риск озлокачествлевания клеток в 4-5 раз выше, чем при гомогенных.
Истинную лейкоплакию необходимо отличать от ложной, развивающейся при красной волчанке, красном плоском лишае и других болезнях и синдромах. Кроме того, не относятся к предракам и мягкая лейкоплакия и белый губчатый невус Кеннона.
Лейкоплакия курильщиков развивается у заядлых потребителей табака, особенно курящих трубки. Плоская лейкоплакия является начальной формой поражения. Лейкоплакия веррукозная характеризуется бородавчатыми разрастаниями, эрозивно-язвенная – поражением в виде дефектов слизистой оболочки (эрозий) и язв. Эритроплакия характеризуется фиксированными красными пятнами у злостных потребителей табака и крепкого алкоголя.
Среди всех предраковых поражений полости рта оральная эритроплакия имеет наибольший риск злокачественной трансформации. Кроме того, эритроплакия часто наблюдается вместе с лейкоплакией, такое состояние называется эритролейкоплакией. Данное поражение слизистой с высокой вероятностью уже включает или в скором времени превратиться в злокачественное новообразование.
Как выявляется и лечится лейкоплакия?
Диагностику и лечение предраковых поражений губ и слизистых оболочек проводят врачи дерматологического, стоматологического, онкологического и хирургического профиля.
В лечении применяются отказ от курения, крепкого алкоголя, острых и горячих блюд, устранение травмирующих факторов и патологии ЖКТ. Применяются витамины А, Е, группы В, ферментные препараты и системные ретиноиды (изотретиноин).
Для удаления применяются хирургическое иссечение, СО2- лазер, электроэксцизия, криодеструкция жидким азотом.
Для раннего выявления поражений слизистой полости рта при осмотре стоматолога используется люминесцентная стоматоскопия, которой оснащенырайонные стоматологические поликлиникив Санкт-Петербурге и она входит в программу ОМС.
В основе исследования заложен принцип разного свечения особой длины волны («зеленый свет») здоровой слизистой оболочки и измененной предраком, либо пораженной раком.
Если у пациента во рту «высветилось» что-то подозрительное, стоматолог направляет его в городской/областной кабинет специализированной диагностики, где хирург-онколог проводит биопсию, цитологию, другие обследования. При подтверждении рака пациент направляется на лечение в специализированное отделение онкологического профиля.
В НМИЦ онкологии им. Н.Н. Петрова диагностику и лечение злокачественной патологии слизистой полости рта проводят специалисты хирургического отделения опухолей головы и шеи.
Какие родинки обладают меланоопасным потенциалом?
Среди доброкачественных новообразований с меланоопасным потенциалом наибольшую актуальность представляют:
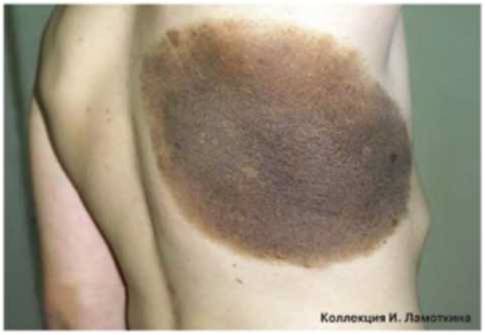
Невусы меланоцитарные врожденные подразделяются на мелкие – размерами до 1,5 см, риск развития меланомы – от 1 до 5 %; средние – размерами от 1,5 до 20 см, риск развития меланомы – от 1 до 6,3 %: рекомендуется наблюдение у дерматолога и хирургическое иссечение с гистологическим исследованием при выявлении изменений.
Рекомендуется наблюдение у дерматовенеролога 1 раз в 3-6 месяцев – дерматоскопия каждого элемента на коже и фотодокументирование (картирование) неравномерных родинок для наблюдения в следующих случаях:
Гигантские невусы имеют размер более 20 см или 5 % и более площади поверхности тела, риск развития меланомы – от 6,3 % до 33,3 %.
Гигантские врожденные невусы целесообразно удалять как можно раньше, так как высок риск развития меланомы даже в первые 3-5 лет жизни пациента. Лечение осуществляют у хирурга-онколога с помощью иссечения и пластической коррекции.
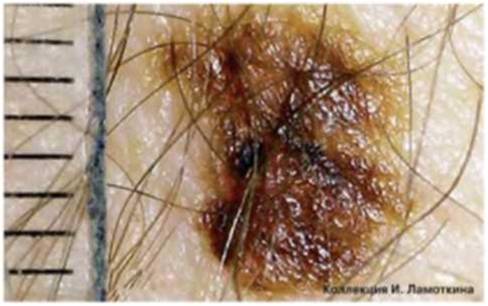
Что такое атипичные (диспластические) невусы?
Атипичный или диспластический или атипический невус – это приобретенное пигментное образование, вариант доброкачественных меланоцитарных невусов, обладающий следующими характеристиками:
Различают единичные ( 5) диспластические невусы. Также выделяют наследственный и ненаследственный вариант.
Окончательный диагноз «диспластический невус» устанавливается только после гистологического исследования. Таким образом, далеко не все родинки, внешне похожие на диспластические, окажутся таковыми после удаления и исследования. В структуре диспластического невуса – лентигиозная меланоцитарная дисплазия 1, 2, 3 степеней.
Диспластические невусы не всегда перерождаются в онкологчиеское заболевание. На фоне диспластических невусов меланома кожи развивается лишь в 9 % случаев.
Большинство из них со временем уменьшаются или разрешаются, или трансформируются вовнутридермальные меланоцитарные невусы (Ламоткин И.А., 2017).
Необходимо исключить травмирование родинок (скрабы, пилинги, массаж, цепочки, косметические чистки, частое расчесывание, эпиляции и др.)
Показано наблюдение дерматолога с дерматоскопией и фотофиксацией невусов 1 раз в 6 месяцев, хирургическое иссечение изменяющихся или подозрительных невусов.
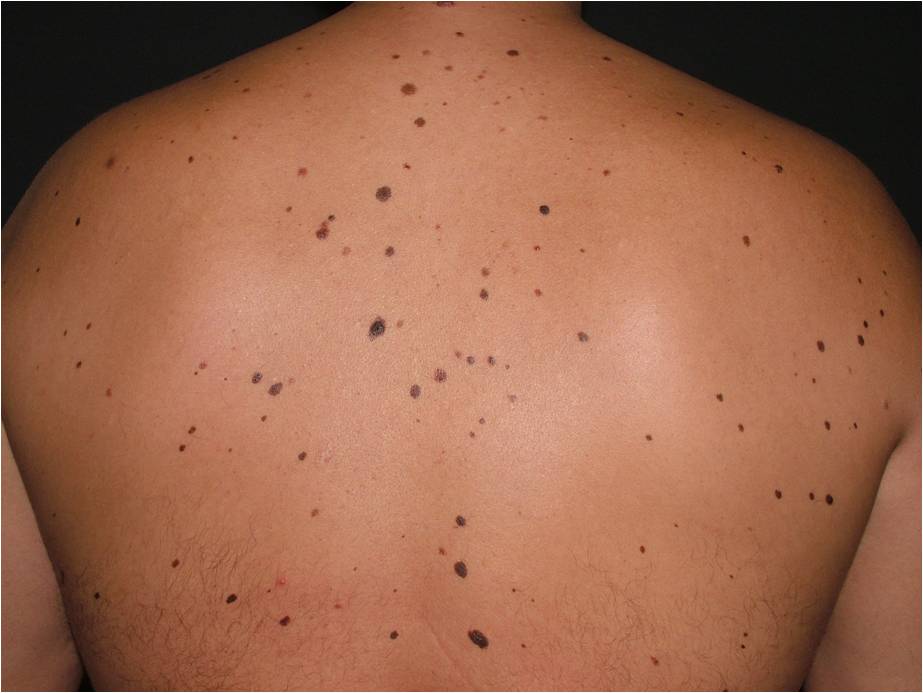
Что такое синдром диспластических невусов?
Невусный диспластический синдром или FAMMМ – синдром фамильной (семейной) атипичной множественной меланомы. Он диагностируется, если у пациента множественные (>50) меланоцитарные невусы, среди которых есть атипичные (диспластические) и имеется случай меланомы у родственников 1-2 степени.
Развитие меланомы отмечается в 35 % случаев у пациентов с FAMMМ синдромом. При FAMMМ синдроме рекомендуетсянаблюдение онколога, дерматолога, офтальмолога 1 раз в 3 месяца.
Как наблюдать за родинками дома?
При наблюдении за родинками дома необходимо обратиться к дерматологу, если в родинке сочетаются или появляются следующие симптомы:
Что такое невус сальных желез?
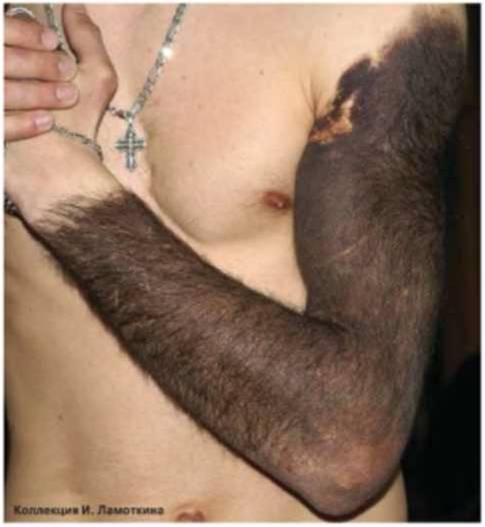
Невус сальных желез Ядассона – это врожденный порок развития, доброкачественная опухоль, представленная измененными сальными железами и волосяными фолликулами.
Локализуется на волосистой части головы и лице. Внешне имеет вид лишенной волос бляшки желто-розового цвета овальной или неправильной формы с бородавчатой поверхностью.
У 10 % пациентов на месте невуса развивается рак. Высокий риск злокачественного перерождения сального невуса является показанием для его удаления.
Рекомендуется хирургическое иссечение в пубертатном периоде, наблюдение дерматолога, хирургическое иссечение при наличии изменений.
CО2-лазер, электрокоагуляция и криодеструкция применяются для удаления очагов небольшой площади без признаков озлокачествления.
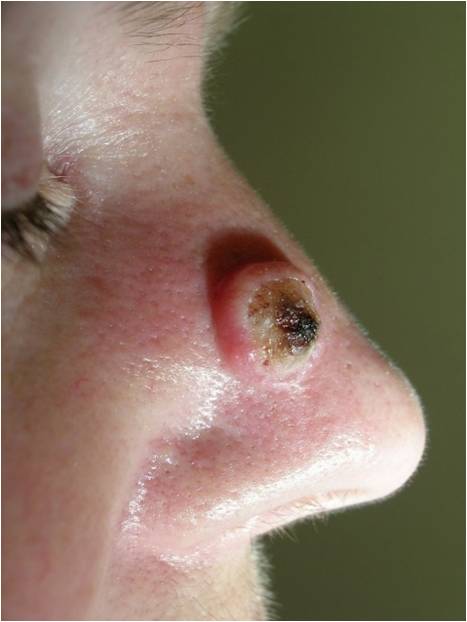
Что такое кожный рак in situ?
Это особая форма кожного рака (рак in situ), т.е. локальный внутриэпителиальный прединвазивный злокачественный процесс, не выходящий за пределы кожи. Наибольшую актуальность из таких процессов представляет болезнь Боуэна, эритроплазия Кейра, кератоакантома и меланоз Дюбрея (злокачественное лентиго), которые ранее относили к предраковым заболеваниям.
По современным представлениям болезнь Боуэна – это внутрикожный неинвазивный плоскоклеточный рак кожи. Эритроплазия Кейра – это болезнь Боуэна на коже половых органов.Кератоакантома или сальный моллюск является высокодифференцированным плоскоклеточным раком.
Диагностика проводится дерматологом и онкологом, а лечение – хирургом-онкологом.
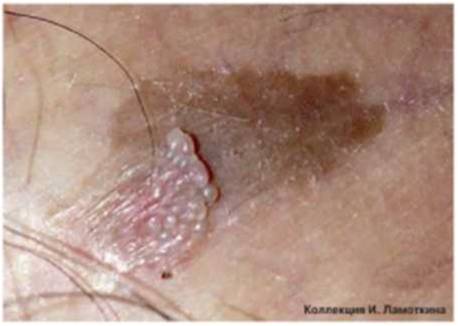
Что такое меланоз Дюбрея?
Меланоз Дюбрея или злокачественное лентиго чаще всего наблюдается на открытых участках кожи у зрелых и пожилых людей. Начинается с маленького коричневого пятна, медленно распространяющегося по периферии. Характерна неравномерная пигментация и усиление пигментации по периферии очага. Является локальным злокачественным процессом, не выходящим за пределы кожи (рак in situ) и характеризуется пролиферацией атипичных меланоцитов в эпидермисе. Отличается медленным ростом и постепенно трансформируется в лентиго-меланому.
Диагностика проводится врачами дерматологического и онкологического профиля. Лечение проводит хирург-онколог. Рекомендуется хирургическое иссечение, СО2-лазерное удаление, применяют близкофокусную рентгенотерапию, фотодинамическую терапию.
Методы диагностики предраков кожи и слизистых оболочек
Для диагностики предраков кожи применяются следующие методы диагностики:
Как проходит консультация дерматолога?
Консультация дерматолога проходит в следующие этапы:
Дерматолог может порекомендовать пациенту:
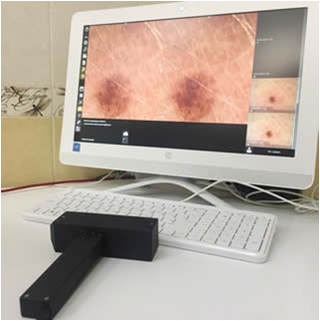
Что такое дерматоскопия и цифровая дерматоскопия?
Дерматоскопия – это неинвазивный метод прижизненной диагностики, позволяющий рассматривать микроскопические структуры кожи (эпидермиса и сосочковой части дермы). Синонимы – эпилюминесцентная микроскопия, дермоскопия, поверхностная микроскопия кожи, микроскопия в отраженном свете.
Позволяет до 27 % увеличить точность диагноза по сравнению с обычным клиническим осмотром. Не имеет противопоказаний, дает возможность получить мгновенный результат уже на первичном приеме. Позволяет различать пигментные, сосудистые, роговые и соединительнотканные структуры кожи.
У цифровой дерматоскопии более точная диагностика за счет получения изображений высокого качества и их вывода на экран монитора FullHD.
Имеется возможность детального динамического наблюдения новообразований – сохранение полной дерматологической картины для дальнейших наблюдений при повторных визитах. Возможно формирование «паспорта кожи» у пациентов высокого риска появления меланомы. Имеется функция картирования всех родинок на теле с привязкой к каждой родинке их дерматоскопической картины.
Как защитить кожу от солнца и развития предрака?
Избегать ультрафиолетового излучения
Исключить избыточный ультрафиолет (солярий, исключить загар и пляж с 10:00 до 17:00), не загорать под прямыми солнечными лучами, находиться в тени и применять солнцезащитный крем.
Носить правильную одежду
Рекомендовано ношение одежды с длинным рукавом, головной убор с широкими полями, солнцезащитные очки с ультрафиолетовым фильтром. На данный момент разработана специальная одежда для защиты от ультрафиолетовых лучей из очень плотной ткани или ткани с солнечными фильтрами. Необходимо знать, что черный цвет защищает лучше, чем белый, а защита ослабевает с повышением влажности.
Пользоваться солнцезащитным кремом
Непосредственно перед выходом на улицу на открытые участки кожи (не забудьте уши и губы) необходимо применять аптечные солнцезащитные кремы (гель, эмульсия, спрей, твердый стик) с комплексной защитой: UVВ-лучей (SPF 50+) + UVA-лучей (PPD).
Солнцезащитные кремы (санскрины, от англ. sunscreen) не применяются для увеличения времени нахождения под прямыми солнечными лучами и не делают вас полностью невосприимчивым к солнечным лучам.
Наносить крем следует каждые два часа, а также после плавания или при обильном потоотделении (даже если крем водостойкий).
Кроме того, наносить крем необходимо в достаточном количестве: рекомендуется как минимум 6 полных чайных ложек (36 г) солнцезащитного крема, чтобы покрыть тело среднего взрослого человека. Дерматологи часто говорят о золотом правиле защиты от агрессивных солнечных лучей: «Два слоя крема лучше чем один».
При нанесении руководствуйтесь методом «чайной ложки»: половину чайной ложки (3 мл) лосьона от загара на каждую руку, лицо и шею, а затем полную чайную ложку (6 мл) на каждую ногу и переднюю и заднюю части тела).
После пребывания на улице, пляже и вечером рекомендованы увлажняющие кремы для ухода за кожей с антиоксидантами (витамины С,Е. растительные антиоксиданты), пища, богатая антиоксидантами (фрукты, овощи, ягоды, и др.)
Какие витамины обладают защитным эффектом?
К витаминам, обладающим защитным эффектом от повреждения солнцем, относятся следующие:
Профилактика развития предрака кожи
Для профилактики развития предрака кожи и слизистых оболочек необходимо следующее:
ЛИТЕРАТУРА
Вебинар на тему