Proteus spp что это
Proteus spp. (качественный метод)
Описание исследования
Proteus spp. – это род грамотрицательный факультативных анаэробных не образующих спор бактерий, представляющих нормальную, условно-патогенную флору кишечника. Патогенными для человека являются три вида протей – Proteus mirabilis, Proteus vulgaris и Proteus penneri, причем наиболее часто заболевания вызывает Proteus mirabilis.
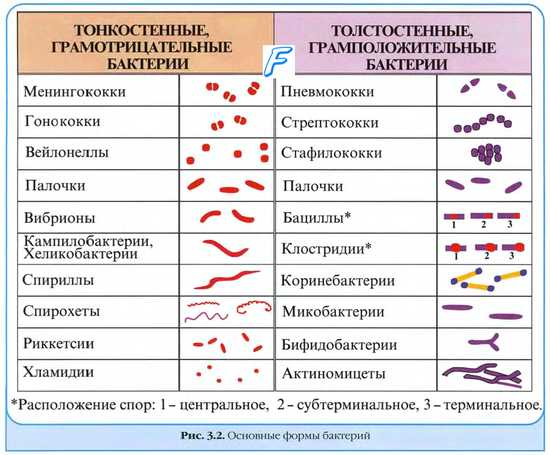
Протеи похожи на мелкие нитевидные палочки, которые очень активно двигаются. Патогенное действие бактерий объясняется способностью вырабатывать эндотоксин и разрушать красные клетки крови (эритроциты). Кроме того, протеи обладают способностью вырабатывать уреазу – фермент, разлагающий мочевину (уреаза продуцируется также Хеликобактер пилори, что, при заселении протеями верхних отделов желудочно-кишечного тракта, может стать причиной ложноположительного результата при обследовании на инфицирование Helicobacter pylori). В результате реакции выделяется аммиак, способствующий образованию в почках фосфатных камней, микрогнойников, вызывающий некроз (отмирание) почечных тканей, снижение местного иммунитета. Поражение протеями происходит только в случае выхода бактерий за пределы нормальной среды обитания (желудочно-кишечного тракта). Они провоцируют развитие острых кишечных инфекций, которые протекают в форме:
Характерными признаками кишечных инфекций являются следующие симптомы:
Чаще всего кишечные инфекции развиваются у маленьких детей с пониженным иммунитетом. Также заболевание может возникнуть при бесконтрольном приеме антибиотиков.
Поражение протеем урогенитальных путей и почек может привести к развитию:
Кроме вышеперечисленного, Proteus spp. может стать причиной:
Заражение инфекцией может произойти:
Количество протей является показателем санитарного состояния среды. Наличие Proteus mirabilis рассматривают как показатель фекального загрязнения, а Proteus vulgaris —загрязнения объекта органическими веществами.
Данное исследование проводится методом полимеразной цепной реакции в режиме реального времени. В рамках теста исследуется соскоб эпителиальных клеток урогенитального тракта, задней стенки глотки, сперма, моча.
Подготовка к исследованию
Соскоб урогенитальный (цервикальный канал, влагалище, уретра)
Соскобы у женщин отбираются не ранее пятого дня от начала менструального цикла и не позже пятого дня до предполагаемой даты следующей менструации. Если наблюдаются явные признаки заболевания, отбор пробы проводится непосредственно в день обращения.
Требования по подготовке к тестированию:
Проба не отбирается:
Мочеиспускательный канал (уретра)
У лиц обоего пола проба отбирается не ранее чем через 14 дней после применения антибиотиков местного действия и 30 дней после перорального приема противобактериальных средств.
За неделю до манипуляции рекомендуется прекратить прием всех медицинских препаратов. Если отказ от лечения невозможен, то пациенту необходимо поставить об этом в известность специалиста, направляющего его на обследование.
При отборе эпителиальных клеток из мочеиспускательного канала, манипуляция проводится перед мочеиспусканием или через 2-3 часа после него (при обильных выделениях из уретры у мужчин – через 1 час).
Соскоб с задней стенки глотки
Перед отбором биологического материала необходимо учесть следующее:
При подготовке к взятию соскоба:
Перед проведением соскоба необходимо прополоскать рот, используя для этого воду комнатной температуры.
Для получения корректного результата тестирования все эти условия необходимо соблюсти в точности. Лечащий врач может рекомендовать иные условия проведения обследования.
Сперма
Отбор материала с целью диагностики проводится до начала противобактериального, антивирусного и противопаразитарного лечения, химиотерапии, а также до лечебных или диагностических мероприятий в месте предполагаемой локализации агента инфекции. После курса лечения проба отбирается не ранее, чем через 10-14 дней при проведении локальной терапии и через 30 дней после перорального приема антибиотиков.
На анализ собирается порция первой утренней мочи, выделенной не ранее, чем через 2-3 часа после предыдущего (ночного) мочеиспускания. Ее объем должен составлять порядка 20-30 мл. Емкость, используемая для сбора биоматериала – стерильный медицинский контейнер.
Моча собирается либо до проведения химиотерапии или лечения антибиотиками, либо через месяц после окончания курса лечения.
Перед началом манипуляции необходимо тщательно обмыть гениталии. Женщинам желательно воспользоваться гигиеническим тампоном во избежание попадания в пробу слизи из влагалища. Во время менструации материал не собирается.
После наполнения контейнера на треть-половину объема, емкость с мочой плотно закрывается крышкой, дабы избежать ее вытекания.
Доставка биоматериала должна быть организована в течение максимум 6 часов. До отправки в лабораторию моча может храниться как в холодильнике (при t⁰ от +2⁰С – замораживать ее нельзя), так и в комнате, но при этом температура не должна быть выше +25⁰С.
Показания к исследованию
Интерпретация исследования
Данный тест – качественный, результат выдается в формулировках «обнаружено» или «не обнаружено».
Нормой является отсутствие в исследуемой пробе специфических фрагментов ДНК Proteus spp.
Результат анализа выдается на бланке лаборатории медицинской компании «Наука». Пример результата по данному анализу представлен ниже:
Ф.И.О.: Иванов Иван Иванович Пол: м Год рождения: 01.01.0000
Дата исследования: 12.12.0000
Proteus (протей, род бактерий)

Протей. Общие сведения
Протеи имеют вид мелких, 0,3 на 3 мкм, нитевидных палочек. Они отличаются очень активной подвижностью. Протеи обладают токсическими (вырабатывают эндотоксин) и гемолитическими свойствами.
Протеи считаются санитарно-показательными бактериями. Количество обнаруживаемых Proteus mirabilis рассматривают как показатель фекального загрязнения, а Proteus vulgaris — как показатель загрязнения объекта органическими веществами.
В зависимости от способности продуцировать индол, протеи делятся на индол-отрицательные (Proteus mirabilis, Proteus hauseri, Proteus penneri) и индол-положительные (Proteus vulgaris, Proteus inconstans и другие).
Протеи способны продуцировать уреазу, в связи с чем при заселении верхних отделов желудочно-кишечного тракта протеем увеличивается вероятность ложноположительных результатов при дыхательных уреазных тестах с изотопом 1ЗС и других с целью выявления Helicobacter pylori-инфекции (Стандарты диагностики и лечения. ).
Протей и заболевания человека
Три вида из рода протей — Proteus mirabilis, Proteus vulgaris и Proteus penneri являются патогенными для человека, причем 75–90 % инфекций вызывает Proteus mirabilis.
Наиболее часто острые кишечные инфекции, вызываемые протеем, встречаются у детей раннего возраста: ослабленных или с пониженным иммунитетом. Причиной протейной инфекции также может быть бесконтрольный прием антибиотиков. Заболевание обычно протекает в виде гастроэнтерита, гастрита и колиэнтерита. Очень часто острые кишечные протейные инфекции сопровождается повышением температуры, рвотой, нарушением аппетита, кратковременными судорогами, наблюдается также изменение характера стула и его учащение.
Бактерии рода протей, наряду с другими микроорганизмами, могут вызывать заболевания мочевыводящих путей и почек человека, в частности, острый и хронический простатит, цистит, пиелонефрит, в том числе большинство ксантогранулематозных пиелонефритов. Proteus mirabilis является причиной раневых инфекций. Proteus vulgaris присутствует в кишечнике здорового человека и многих животных, он обнаруживается в навозе, почве и загрязненных водах.
Proteus spp. высевается из тканей анального канала у больных с хронической анальной трещиной (Адиев Р.Ф., Малеева Е.А.).
Proteus spp. ассоциируются с воспалительными заболеваниями кишечника (ВЗК) и целиакией (Proteus mirabilis), острым гастроэнтеритом, хронической анальной трещиной, простатитом, циститом, пиелонефритом (Карпеева Ю.С. и др.).
Протей в результатах анализа кала на дисбактериоз
Протей обнаруживается в кале у 2,0±0,5 % здоровых людей, причем среднее содержание в 1 г кала от 1600 до 4000 КОЕ протея (М.Д.Ардатская, О.Н.Минушкин).
Терапия при избыточном росте протея
Приказом Минздрава РФ № 231 от 9 июня 2003 г. Об утверждении отраслевого стандарта «Протокол ведения больных. Дисбактериоз кишечника» при избыточном росте протея (proteus mirabilis, proteus vulgaris) детям рекомендованы бактериофаги «Интести-бактериофаг жидкий», «Бактериофаг протейный жидкий», «Бактериофаг колипротейный жидкий», «Колипротеофаг в таблетках», «Пиобактериофаг комбинированный жидкий», «Пиополифаг в таблетках», «Пиобактериофаг поливалентный очищенный жидкий».
На сайте GastroScan.ru в разделе «Литература» имеется подраздел «Микрофлора, микробиоценоз, дисбиоз (дисбактериоз)», содержащий статьи, затрагивающие проблемы микробиоценоза и дисбиоза отделов ЖКТ человека.
Протей в анализе мочи
Бактериурия — наличие бактерий в моче может является признаком воспаления в мочевыводящих путях, мочевом пузыре, почках. При отсутствии каких-либо симптомов, истинная бактериурия (инфекция мочевых путей) диагностируется при наличии не менее 10 5 микробных тел протеев (или других энтеробактерий) в 1 мл свежевыпущенной мочи, иначе предполагается, что загрязнение мочи происходит при ее заборе. Если бактериурия не сопровождается какими-либо симптомами, тогда она называется бессимптомной бактериурией. Бессимптомная бактериурия не всегда требует немедленного лечения.
При наличии симптомов или при заборе мочи катетером диагностический порог может быть значительно уменьшен. В частности, при наличии соответствующей клинической симптоматики (лихорадка, озноб, тошнота, рвота, боли в поясничной области, дизурия) и выделении не менее 10 лейкоцитов в 1 мкл мочи, критерием для диагностики острого пиелонефрита является наличие не менее 10 4 протеев (или других патогенных энтеробактерий) в 1 мл свежевыпущенной мочи.
Активность антибиотиков в отношении протея
Протей в систематике бактерий
Род протей (Proteus) входит в семейство Morganellaceae, порядок Enterobacteriales, класс γ proteobacteria), тип Proteobacteria, царство Бактерии.
Род протей включает следующие виды: Proteus cibarius, Proteus hauseri, Proteus inconstans, Proteus mirabilis, Proteus penneri, Proteus terrae, Proteus vulgaris.
До недавнего времени род протей входил в семейство энтеробактерии (Enterobacteriaceae), которое также относиться к порядку энтеробактерии (Enterobacteriales).
Ранее относящиеся к роду протей бактерии вида Proteus morganii реклассифицированы в Morganella morganii, Proteus myxofaciens — в Cosenzaea myxofaciens, а Proteus rettgeri реклассифицирован в Providencia stuartii и Providencia rettgeri (всё в пределах семейства Morganellaceae).
На верхней иллюстрации — протей вида Proteus penneri.
Proteus spp что это
У протеев обнаружены О-, Н- и К-антигены. По структуре термостабильных О-антигенов выделяют 49 сероваров, по термостабильным Н-антигенам — 19 сероваров, обозначаемых арабскими цифрами.
У протеев штаммов серии ОХ О-антигены структурно сходны с антигенами риккетсий. Для дифференциации штаммов по Н-антигенам можно использовать феномен Диенеса.
Патогенез поражений протеями. Факторы патогенности протеев.
Основные факторы патогенности протеев — эндотоксин, фимбрии, бактериальные протеазы и уреаза, гемолизины и гемагглютинины. Подвижные («роящиеся») Н-формы — основные морфологические формы, способные прикрепляться к клеткам паренхимы почечной ткани и эпителию мочевого пузыря, что обусловлено интенсивным образованием протеаз, уреазы и гемолизинов. Малоподвижные («плавающие») клетки чаще выделяют из гнойных и серозно-гнойных экссудатов.
Уреаза протеев
Способность разлагать мочевину — важный фактор патогенности, отличающий протеев. Протеи разлагают мочевину, используя её в качестве источника энергии, причём конечные продукты метаболизма (хлорид аммония) вызывают местное воспаление и повышают рН до значений, способствующих образованию кристаллов (струвитов), камней и застою мочи.
Гемолизины протей разрушают эритроциты, нейтрофилы и фибропласты человека. Механизм физиологической активности протей связан с образованием пор и каналов в липидном бислое клеточных мембран и аналогичен действию а-гемолизина Е. coli.
Фимбрии протеев вызывают агглютинацию эритроцитов животных и человека. Протеазы нарушают структуру различных подклассов IgA и IgG, повышают проницаемость сосудов, дезаминируют аминокислоты и действуют как сидерофоры.
Семейство Enterobacteriaceae. Часть 1
Автор: врач – клинический фармаколог Трубачева Е.С.
.jpg)
Автор: врач – клинический фармаколог Трубачева Е.С.
Morganella spp. и Proteus spp.
Особо выдающихся представителей семейства Enterobacteriaceae мы уже разбирали в отдельных статьях, а именно представительницу рода Esherichia — кишечную палочку E.coli, а также одну из представительниц клебсиелл — Klebsiella pneumonia. В ближайших статьях мы постараемся осветить все оставшееся семейство, как, во-первых, одно из самых проблемных в плане развития резистентности к антимикробным препаратам, а во-вторых — как возбудителей, наиболее часто являющихся причиной внутрибольничных инфекций.
Микробиологические аспекты
Основными клинически значимыми представителями родов семейства Enterobacteriaceae, вызывающими заболевания у человека, являются:
Естественно совсем уж экзотику мы рассматривать не станем, но по наиболее часто встречающимся представителям обязательно пробежимся.
Клинические аспекты
Почему данное семейство так актуально? Наверное, потому, что почти ни одна нозология не обходится без его представителей. В самом широком смысле семейство Enterobacteriaceae является причиной следующих заболеваний:
Как мы видим, наши знакомые отметились практически везде. Но надо обязательно помнить, что выявление вышеуказанных представителей у здоровых людей из респираторного тракта, урогенитального и уж тем более желудочно-кишечного ни в коем случае не говорит о том, что человек чем-то болен, так как в большинстве своем эти микробы являются представителями нормальной микрофлоры, а не все люди умеют мыть руки, особенно летом.
Когда можно думать о наличии бактериальной патологии? Во-первых, когда имеется четкая клиника, во-вторых, когда микробы выделены из стерильных в норме сред, таких как кровь и ликвор, брюшная или плевральная полость, точнее, экссудат оттуда и, в-третьих, когда микроорганизмы выделены в клинически значимых концентрациях (тут в помощь будет ваша бак. лаборатория).
Стоит отметить еще один немаловажный момент — не все представители семейства Enterobacteriaceae умеют жить вне организма человека, и поэтому не размножаются во внешней среде, а потому обнаружение оных на пищевых продуктах и всевозможных поверхностях в лечебных учреждениях говорит о фекальном загрязнении, проще говоря, о неумении обрабатывать руки после посещения туалетной комнаты. Одним из таких микробов-детекторов является кишечная палочка, и стоит ее поймать даже не на руках персонала, а, например, на компьютерной мышке, как дальше можно уже ничего не искать, а начинать очередной этап избиения младенцев, пардон, обучения правилам асептики и антисептики, в частности, обработки рук.
Но давайте перейдем к частностям — и первым микроорганизмом, который будем сегодня рассматривать, станет:
Morganella spp.
Зверюшка названа так в честь своего первооткрывателя Гарри Р. Моргана.
Начнем традиционно с микробиологических аспектов
Семейство морганелл включает единственный вид M. morganii, включающий два подвида M. morganii и M. sibonii, которые различаются только ферментацией трегалозы.
Морганеллы являются представителями нормальной микрофлоры как человека, так и животных, а потому могут присутствовать в качестве сапрофитов в окружающей (внебольничной!) среде.
Морганеллы имеют довольно сложные отношения с антибактериальными препаратами и обладают природной резистентностью к:
Проявляют высокую чувствительность к:
Клинические аспекты
Как говорилось выше, морганеллы являются частью нормальной микрофлоры человека, крайне редко вызывая инфекционные заболевания. Чаще всего они являются возбудителями осложненных инфекций мочевыводящих путей.
Факторами риска развития инфекции являются:
В качестве механизмов резистентности морганеллы способны продуцировать бета-лактамазы, чем и объясняется их природная устойчивость к пенициллинам и цефалоспоринам 1-2 поколений. При нерациональном использовании антибиотиков они начинают вырабатывать бета-лактамазы расширенного спектра и факторы устойчивости к фторхинолонам, которыми довольно бодро делятся с соседями по семейству Enterobacteriaceae. Отдельно стоит отметить способность отдельных штаммов морганелл к резистентности к имипенему.
Какие заболевания вызывают чаще всего:
Терапевтические аспекты
Антибактериальная терапия будет полностью зависеть от результата из микробиологической лаборатории. Повторимся еще раз, микроб изначально умеет вырабатывать бета-лактамазы, а потому в случае развития осложненных инфекции мочевыводящих путей, которые чаще всего уже не связанны с кишечной палочкой, препаратами выбора становятся карбопенемы (имипенем, если штамм к нему чувствителен, или меропенем), дозирование которых проводится с учетом клиренса креатинина. Длительность лечения должна быть не менее 7 дней. В качестве альтернативы можно использовать цефалоспорин 4-го поколения Цефипим каждые 8 часов или фторхинолоны.
Аминогликозиды, несмотря на чувствительность к оным, при лечении заболеваний мочевыводящих путей лучше не применять в виду их нефро- и отоксичности, и по этой же причине их невозможно будет использовать около трех месяцев после проведенной терапии, например, в лечении синегнойной инфекции. Цефалоспорины третьего поколения тоже применять не стоит, так как морганеллы довольно быстро обзаводятся бета-лактамазами расширенного спектра, которые, как мы помним, эту генерацию препаратов быстро инактивируют.
Proteus spp.
Микробиологические аспекты
Протей долгое время был практически родным отцом морганеллы, так как последняя рассматривалась как один из видов рода протей. Этот род примечателен тем, что занимает почетное второе место по выявляемости после кишечной палочки в семействе Enterobacteriaceae.
В данный момент представителями рода протей являются P. mirabilis, вызывающий порядка 90% инфекционных заболеваний, а также P. vulgaris и P. penneri.
Клинические аспекты
Протеи выступают возбудителями порядка 10% неосложненных инфекций мочевыводящих путей, с чем могут быть связаны неудачи в лечении последних с использованием аминопенициллинов.
Как и все клинически значимые возбудители семейства Enterobacteriaceae, протей является возбудителем нозокомиальных инфекций, таких как пневмония, вплоть до сепсиса. Кроме того выступает возбудителем интраабдоминальных, а также хирургических инфекций кожи и мягких тканей, сепсиса, связанного с медицинскими вмешательствами как последствий нозокомиальной пневмонии в результате недостаточной дезинфекции, например, бронхоскопов.
Таким образом, мы видим, что, как и в предыдущем случае, проще правильно помыть руки и обработать инструменты, чем лечить это все с учетом природной и приобретенной резистентности.
Терапевтические аспекты
Как и в случае с морганеллой, нам просто необходим результат микробиологического исследования с определением чувствительности по МПК возбудителя либо результаты микробиологического мониторинга, которые помогут предположить зверей в случае неудачи ранее проводимого лечения.
В случае ампициллин-чувствительного P.mirabilis именно ампициллин может выступать препаратом первой линии. Кроме того, возможно использование цефуроксима и фторхинолонов. Обязательным аспектом лечения является его длительность. В случае неосложненных инфекций мочевыводящих путей (цистита) — не менее 3 дней, пиелонефрита — 10–14 дней, осложненных инфекций — 10–21 день. Сепсис является состоянием, требующим индивидуального подхода, но лечим не менее 14 дней.
На этом на сегодня мы закончим, но повторим одну базовую и, чего уж, наиважнейшую истину: в лечении инфекций, связанных с любым представителем семейства Enterobacteriaceae, самым главным будет являться профилактика. А именно правильное и тщательное мытье рук. Обеспечим мытье рук, не будет большинства проблем с инфекциями, вызванными указанным семейством.
Неосложненные инфекции нижних мочевых путей. Новые данные по резистентности возбудителей. Новые подходы к терапии
| В начале декабря в Москве состоялось заседание Дискуссионного клуба, посвященное проблеме лечения неосложненных инфекций нижних мочевых путей (НИМП). Модератор круглого стола, организованного при поддержке компании «Замбон», д.м.н., заместитель директора НИИуронефрологии и репродуктивного здоровья человека ГОУ ВПО «Первый МГМУ им. И.М. Сеченова» Андрей Зиновьевич ВИНАРОВ актуализировал необходимость междисциплинарного подхода к решению проблем профилактики и терапии НИМП: «Если неправильно поставлен диагноз, неверно назначен препарат, сроки или схема лечения, инфекция нередко становится рецидивирующей. Как подобрать терапию при НИМП? Этим вопросом ежедневно задаются урологи, гинекологи и терапевты. Чтобы обсудить новые подходы к лечению и профилактике острых и рецидивирующих циститов, мы пригласили ведущих специалистов в этой области». |  |
| Современные подходы к терапии НИМП |
Культуральное исследование мочи проводят при подозрении на острый пиелонефрит, отсутствии купирования симптомов, возникновении рецидива в течение 2 недель, при атипичных симптомах, а также при проведении научных и эпидемиологических исследований. Европейская ассоциация урологов (EAU) в 2007 г. приняла решение, согласно которому при наличии бактерий в количестве 1000 и более КОЕ/мл в средней порции утренней мочи при самостоятельном мочеиспускании у женщин диагностируется острый неосложненный цистит. При количестве бактерий порядка 10 000 и более КОЕ/мл в средней порции мочи диагностируется острый неосложненный пиелонефрит. Если же количество бактерий в двух средних порциях мочи, взятых с промежутком в 24 часа, составляет 100 000 и более КОЕ/мл, диагностируется асимптоматическая бактериурия. Как отметила докладчица, в России этот диагноз почти никогда не ставят, вместо этого ставится диагноз «хронический пиелонефрит», который в большинстве случаев оказывается ошибочным.
Более точные сведения о структуре возбудителей внебольничной ИМП содержат результаты исследования ДАРМИС (2011), проведенного в лечебных учреждениях 20 городов России, Беларуси и Казахстана, в ходе которого были изучены 987 штаммов возбудителей ИМП (табл. 1).
Таблица 1. Структура возбудителей внебольничной ИМП
| № п/п | Возбудитель | Доля, % |
| 1 | Escherichia coli | 64,57 |
| 2 | Klebsiella spp. | 9,5 |
| 3 | Enterococcus spp. | 6,46 |
| 4 | Staphylococcus spp. | 5,1 |
| 5 | Proteus mirabilis | 4,08 |
| 6 | Pseudomonas aeruginosa | 2,72 |
| 7 | Enterobacter spp. | 1,7 |
| 8 | Другие | 5,87 |
При выборе антибиотиков для лечения неосложненной ИНМП необходимо учитывать целый ряд факторов. К ним относятся спектр и чувствительность уропатогенов, эффективность антибиотиков в клинических исследованиях, переносимость препаратов, побочные эффекты, стоимость и доступностьпрепарата. Антибиотики должны создавать высокую концентрацию в моче и в то же время оказывать минимальное побочное действие на микрофлору кишечника и влагалища. Следует избегать назначения антибиотиков, характеризующихся плохим всасыванием из кишечника.
Одна из главных проблем в лечении НИМП заключается в использовании антибиотиков системного действия. Это способствует росту резистентности штаммов ведущих возбудителей и значительно ограничивает эффективность любого вида антибактериальной терапии. Чувствительность штаммов E. coli к антибиотикам изучалась в ходе исследования ARESC (2006), проводившегося в 10 странах. Установлено, что чувствительность E. coli к фосфомицину составляла более 98% во всех исследуемых регионах. Чувствительность к нитрофурантоину превышала 95% в 6 из 10 стран. Чувствительность к мециллинаму (этот препарат не зарегистрирован в России) превосходила 95% в 5 из 10 стран. Чувствительность к ципрофлоксацину составила более 95% в 3 из 10 стран.
В России, по данным за 20042005 гг., резистентность E. coli, выделенной у пациенток с неосложненной амбулаторной ИМП, к нитрофурантоину была равна нулю и в Москве, и в Петербурге, и в Новосибирске. Резистентность к фторхинолонам в Петербурге и Новосибирске также оказалась нулевой, но в Москве составляла 6,3%. Довольно высокой оказалась резистентность к котримоксазолу (25% в Новосибирске, 18,8% в Москве и 16,7% в Петербурге) и особенно к ампициллину (43,7% в Москве, 25% в Новосибирске и 22% в Петербурге).
Более поздние данные, полученные в 2010-2011 гг. в России, Беларуси и Казахстане, продемонстрировали рост резистентности E. coli к антибиотикам (табл. 2).
Таблица 2. Резистентность E. coli, выделенной у пациентов с внебольничной ИМП
| № п/п | Антибиотик | Резистентность E. coli, % | Резистентность всех возбудителей, % |
| 1 | Ампициллин | 36,8 | 45,1 |
| 2 | Ко-амоксиклав | 7,4 | 12,6 |
| 3 | Налидиксовая кислота | 13,2 | 22,8 |
| 4 | Ко-тримоксазол | 22,6 | 25,2 |
| 5 | Фторхинолоны | 9,5 | 19,2 |
| 6 | Цефиксим | 5,3 | 14,7 |
| 7 | БЛРС | 9,6 | 13,3 |
| 8 | Фуразидин | 0,5 | 2,9 |
| 9 | Фосфомицин | 1,1 | 2,1 |
| 10 | Амикацин | 0 | 1,5 |
| 11 | Карбапенемы | 0 | 0 |
По данным Европейской ассоциации урологии, уровень резистентности E. coli к триметоприм/сульфаметоксазолу (ТМП/СМХ), налидиксовой кислоте и ампициллину/ амоксициллину превышает 20%. Устойчивость к коамоксиклаву, фторхинолонам и цефалоспоринам составляет примерно 10%. По мнению экспертов Европейской ассоциации урологии, препараты, резистентность к которым у E. coli превышает 20%, не следует назначать для лечения НИМП. Препараты, резистентность к которым составляет от 10 до 20%, можно рассматривать как альтернативные, но не как основные.
Антимикробные препараты, широко применяемые в лечении других заболеваний, назначать при НИМП нежелательно. В числе этих препаратов профессор Т.С. Перепанова назвала аминопенициллины, фторхинолоны и цефалоспорины.
Таблица 3. Антибиотики, рекомендованные Европейской ассоциацией урологии для лечения острого цистита (2011)
| № п/п | Препарат | Доза | Курс |
| 1 | Фосфомицина трометамол | 3 г | 1 день |
| 2 | Нитрофурантоин | 50 мг каждые 6 ч | 7 дней |
| 3 | Нитрофурантоин (макрокристаллы) | 100 мг 2 раза в сутки | 5–7 дней |
| 4 | Пивмециллинам | 400 мг 2 раза в сутки | 3 дня |
В качестве альтернативных препаратов в рекомендациях указаны ципрофлоксацин, левофлоксацин, норфлоксацин, офлоксацин и цефлодоксима проксетил.
Диагноз «асимптоматическая бактериурия/кандидурия» ставится в тех случаях, когда в 2 культуральных исследованиях с промежутком в 24 часа и более количество бактерий в средней порции мочи составляет более 100 000 КОЕ/мл (при отсутствии катетера, по крайней мере, в течение 7 дней перед исследованиями). Но в России, как уже отмечала докладчица, бессимптомная бактериурия расценивается как хронический пиелонефрит, что является ошибкой.
Эпидемиологические данные свидетельствуют, что бессимптомная бактериурия наблюдается примерно у 6% беременных, гораздо чаще, чем острый цистит (1-2%) или острый пиелонефрит (1-2,5%). При этом многие лекарственные препараты не показаны беременным. К их числу относятся сульфаниламиды, триметоприм, аминогликозиды, хинолоны и фторхинолоны, нитроксолин. В III триместре беременности исключаются нитрофураны. Для лечения инфекции нижних отделов мочевыводящих путей у беременных рекомендованы только пенициллины, цефалоспорины и фосфомицина трометамол.
Рекомендуемые схемы антибактериальной терапии инфекций нижних отделов мочевыводящих путей у беременных:
Ведение беременных с инфекцией нижних отделов НМП, будь то бессимптомная бактериурия или острый цистит, начинается с 7-дневного курса терапии или одной дозы фосфомицина. Через 7-14 дней проводят культуральное исследование мочи. Если возбудители не выявлены, лечение считается успешно завершенным. При обнаружении возбудителей назначается повторный курс терапии с бактериологическим контролем, который проводится ежемесячно до наступления родов даже при отсутствии возбудителей в моче. При наличии патогенных микроорганизмов после повторного курса терапии назначают супрессивную терапию за 2 недели до родов и в течение 2 недель после с ежемесячным бактериологическим контролем.
Профессор Т.С. Перепанова высказалась против чрезмерного применения антибиотиков при хронической инфекции нижних отделов мочевыводящих путей (МВП) у беременных. По ее мнению, лучше назначать курс лечения антибиотиками только в период обострения, в противном случае это способствует естественному отбору возбудителей на резистентность.
По имеющимся данным, в России при лечении антибиотиками инфекций нижних отделов МВП у беременных назначают преимущественно фосфомицин (41,8%), поскольку данный препарат безопасен. Прием 1 дозы Монурала 1 раз в 10 дней в течение 3 месяцев является наилучшим вариантом терапии. В то же время довольно часто беременным назначают препараты, которые им абсолютно не показаны (нитроксолин, нитрофураны, фторхинолоны), и этот факт не может не беспокоить, отметила в заключение профессор Т.С. Перепанова.
| Рецидивирующие инфекции нижних мочевых путей у женщин. Актуальные вопросы диагностики, лечения и профилактики |

в особенности урологов и гинекологов. «Если использовать комплексный подход к анализу жалоб пациентов, а также общий план обследования этих больных, диагностических ошибок будет гораздо меньше», – заявила Л.А. Синякова.
Докладчица привела эпидемиологические данные. Около 20–25% женщин переносят цистит в той или иной форме, а 10% страдают хроническим рецидивирующим циститом. Частота рецидивов после первого эпизода цистита составляет 50%. Рецидивы обычно наблюдаются чаще трех раз в год.
В США ежегодно около 8 млн женщин обращаются к врачам с симптомами инфекции МВП. У девочек цистит диагностируется в 3 раза чаще, чем у мальчиков, и выявляется, главным образом, в возрасте от 4 до 12 лет.
Аномалии расположения наружного отверстия уретры служат фактором риска развития рецидивирующей и хронической инфекции МВП. Влагалищная дистопия выявлена у 43% больных, страдающих хроническим пиелонефритом с детского возраста, и у 26% больных с рецидивирующими ИНМП. У 87,5% женщин, у которых есть «вагинализация уретры» вследствие влагалищной дистопии, отмечаются инфекции, передаваемые половым путем. К факторам риска развития урогенитальных заболеваний относятся раннее начало половой жизни, количество половых партнеров свыше трех, аборты.
Одной из причин развития цистита и дизурии может быть генитальный герпес. При этом заболевании дизурия развивается в 58% случаев, цистит – в 47%, поражение шейки матки – в 88%. У беременных женщин при первой атаке генитального герпеса риск заражения плода достигает 50%, при рецидиве он снижается до 5%. «Таким образом, часть детей инфицированы этим вирусом с рождения», – отметила доктор Л.А. Синякова.
Опросы больных позволили уточнить особенности течения циститов на фоне урогенитальных инфекций. 32% больных жаловались на поллакиурию (до 11–14 раз в сутки) вне периода обострений. 96% женщин отмечали боли во время полового акта (диспареуния), в связи с чем 92% избегали сексуальных отношений. У 86% опрошенных женщин наблюдались умеренные и выраженные боли в области мочевого пузыря, малого таза, влагалища, промежности, уретры, которые становились причиной сексуальной и социальной дезадаптации. Наличие императивных позывов к мочеиспусканию отмечали 88% женщин, однако как «выраженные» их оценили
только 28% больных.
Опросы также показали неэффективность традиционной антибактериальной терапии. Одна из причин связана с неправильной диагностикой. Профессор Л.А. Синякова подчеркнула, что боль в мочевом пузыре при мочеиспускании и боль в мочевом пузыре при его наполнении являются симптомами двух разных заболеваний. Если одним больным можно проводить обычную цистоскопию в амбулаторных условиях, то в других случаях (при подозрении на терстициальный цистит) необходимо тщательно обследовать мочевой пузырь под наркозом. Докладчица также решительно высказалась в пользу биопсии при серьезных заболеваниях мочевого пузыря. Резистентность патогенных микроорганизмов к антибиотикам – одна из самых серьезных проблем здравоохранения, которая становится причиной гибели до 25 000 пациентов ежегодно только в Европе и связана с дополнительными расходами в размере 15 млрд евро.
| Монурель рекомендован в следующих случаях: для усиления эффекта антибиотикотерапии – по 1 таблетке в день течение недели; для профилактики развития рецидивирующих ИМП при неблагоприятных условиях – по 1 таблетке в день в течение неблагоприятного периода; как средство профилактики при часто рецидивирующих циститах (более 3 эпизодов в год) – по 1 таблетке в день 2 недели в течение 3 месяцев. Длительный прием препарата обеспечивает устойчивый противорецидивный эффект. |
Одна из причин резистентности – быстрый отбор штаммов, устойчивых к широко используемым препаратам. Американское сообщество по инфекционным болезням и Евросоюз планируют к 2020 г. создать 10 новых антибактериальных препаратов, которые будут обладать активностью к таким основным возбудителям, как кишечная палочка, продуцирующая беталактамазы расширенного спектра действия, стафилококк, клебсиелла и ряд других.
Другая причина резистентности связана с тем, что многие патогены обладают способностью к образованию биопленок. При наличии биопленок концентрация антибиотика, необходимая для эффективного лечения, повышается в сотни раз. При этом внутрь биопленок проникает очень малое количество молекул препаратов.
Л.А. Синякова привела результаты собственных исследований. Произведен посев биоптатов мочевого пузыря у 42 обследованных пациенток. У 20 из них отсутствовала бактериурия. В результате посева в 40 случаях получен рост микрофлоры в количестве 1000–100000 КОЕ/мл. Оценивали способность выделенных культур к образованию биопленки на абиогенных носителях в режиме бактериального анализатора BioTrack 4250. Результаты приведены в таблице 4.
Таблица 4. Патогенные микроорганизмы и образование биопленок
| № п/п | Микроорганизм | Выделенные культуры (n = 50) | Образование биопленок (n = 38) |
| 1 | Staphylococcus spp. | 7 | 6 |
| 2 | Enterococcus spp. | 4 | 3 |
| 3 | Kocuria spp. | 7 | 7 |
| 4 | Acinetobacter spp. | 7 | 5 |
| 5 | Klebsiella pneumoniae | 6 | 4 |
| 6 | Proteus mirabilis | 4 | 3 |
| 7 | Pseudomonas aeruginosa | 5 | 5 |
| 8 | Burkholderia cepacia | 5 | 5 |
| 9 | Flavimonas oryzihabitans | 2 | — |
| 10 | Brevundimonas vesicularis | 3 | — |
Л.А. Синякова обратила внимание слушателей на тот факт, что ни в одном случае в биоптатах мочевого пузыря у пациенток, страдающих рецидивирующим циститом, не высевалась кишечная палочка.
Алгоритм обследования пациенток со стойкой дизурией разработан кафедрой урологии и хирургической андрологии РМАПО в 2005 г., но серьезно переработан в 2011 г. в соответствии результатами новых исследований. Он включает, прежде всего, тщательно собранный анамнез. Необходимо проверить наличие таких факторов риска, как раннее начало половой жизни, частая смена половых партнеров, наличие инвазивных манипуляций, сопутствующие хронические гинекологические заболевания, вирусные инфекции (герпес, цитомегаловирус), дисбиоз влагалища.
Пациентки должны заполнять дневники мочеиспускания. Нужен влагалищный осмотр. Большое значе ние имеет общий анализ мочи. Производится посев мочи на флору и чувствительность к антибиотикам. Необходимо обследование на наличие инфекций, передаваемых половым путем (ИППП). Принципиально важно исследовать мазки из уретры, влагалища и цервикального канала, подчеркнула Л.А. Синякова. Алгоритм диагностики включает ультразвуковое исследование (УЗИ) почек, мочевого пузыря с определением остаточной мочи, матки и придатков. Проводят и допплерографию сосудов малого таза. Необходима также цистоскопия с биопсией.
Нормальная микрофлора влагалища – это микроэкологическая система, обеспечивающая защиту репродуктивных органов женщины.
Ведущую роль в ней играют лактобактерии (95%) – L. acidofilus, L. plantarum, L. casei, L. fermentus, L. salivarius и др. Кроме них, в состав этой микрофлоры входят и другие
микроорганизмы (5%) – бифидобактерии, пептококки, бактероиды, эпидермальные стафилококки, коринебактерии, гарднереллы, мобилункус, микоплазмы. Посев отделяемого из влагалища позволяет выявить, в норме ли микрофлора. «Если лактобактерий недостаточно, преобладает патогенная микрофлора, ее необходимо устранить, а потом восстанавливать нормальную флору влагалища», – объяснила профессор Л.А. Синякова.
Лечение НИМП включает целый ряд различных подходов. Этиологическое лечение – это антибактериальная терапия. Патогенетическое лечение включает коррекцию анатомических нарушений, лечение ИППП и коррекцию гормональных нарушений (применение эстрогенов в перименопаузе). Кроме того, определенное значение имеют посткоитальная профилактика, лечение воспалительных и дисбиотических гинекологических заболеваний, коррекция гигиенических и сексуальных факторов, коррекция иммунных нарушений и местное лечение. Однако первостепенное значение, по убеждению докладчицы, имеет антибактериальная терапия. Поскольку рецидивиру ющий цистит – инфекционное заболевание, только антимикробныепрепараты способны победить ин-фекцию и устранить причину заболевания.
Терапия НИМП антибиотиками преследует следующие основные цели: быстрое купирование симптомов, восстановление трудоспособности и социальной активности, предупреждение осложнений и профилактика рецидивов.
При рецидивирующем цистите необходим длительный курс антибактериальной терапии. Препарат выбирают с учетом выделенного возбудителя и антибиотикограммы. Антибиотики должны обладать сильным бактерицидным действием. Препаратами выбора являются фосфомицина трометамол (по 3 г 1 раз в 10 дней в течение 3 месяцев), Фурамаг, защищенные пенициллины, цефалоспорины (у детей и беременных), препараты бактериофагов, фторхинолоны.
Ключевое звено патогенеза ИМП – адгезия возбудителя (чаще всего E. coli) к клеткам уроэпителия благодаря взаимодействию между ворсинками бактерии и рецепторами эпителия. Монурал (фосфомицина трометамол) в субингибирующих концентрациях активно подавляет адгезивные свойства грамположительных и грамотрицательных бактерий на эпителиальных клетках мочевых путей.
Для профилактики ИМП Европейская ассоциация урологии рекомендует (2010) длительное применение низких профилактических доз антибиотиков, вакцинопрофилактику или использование экстракта клюквы (Vaccinium macrocarpon) ежесуточно в количестве, содержащем как минимум 36–72 мг проантоцианидина A. Из этих рекомендаций профессор Л.А. Синякова решительно отвергла применение низких доз антибиотиков, поскольку это способствует отбору резистентных штаммов возбудителей.
Для повседневной практики рекомендуется ежедневное употребление клюквы. Однако содержание проантоцианидинов в свежей клюкве или клюквенном морсе неизвестно. Именно поэтому используют препарат Монурель, который состоит из экстракта клюквы и витамина С, содержит 36 мг проантоцианидина А и обладает профилактическим действием. Он препятствует адгезии кишечной палочки к клеткам уротелия. Монурель рекомендован в следующих случаях: для усиления эффекта антибиотикотерапии – по 1 таблетке в день течение недели; для профилактики развития рецидивирующих ИМП при неблагоприятных условиях – по 1 таблетке в день в течение неблагоприятного периода; как средство профилактики при часто рецидивирующих циститах (более 3 эпизодов в год) – по 1 таблетке в день 2 недели в течение 3 месяцев. Длительный прием препарата обеспечивает устойчивый противорецидивный эффект.
В заключение своего выступления профессор Л.А. Синякова напомнила о наиболее важных аспектах лечения НИМП. Во-первых, все пациентки со стойкой дизурией должны проходить комплексное обследование, включающее цистоскопию с биопсией и морфологическим исследованием биоптата. Морфологическое исследование позволяет определить степень диспластических процессов в уротелии, выраженность изменений в субэпителиальной основе, планировать вид и длительность терапии. Во-вторых, назначение эмпирической системной и внутрипузырной терапии женщинам со стойкой дизурией является недопустимым.
| Синдром болезненного мочевого пузыря / интерстициальный цистит и инфекции мочевых путей. Современный взгляд на проблему |

Интерстициальный цистит (ИЦ) относится к важнейшим причинам дизурии. Помимо дизурии симптомом интерстициального цистита являются мучительные тазовые боли, на сегодняшний день ИЦ – одна из четырех наиболее часто встречающихся причин тазовых болей у женщин. 9 млн женщин в США страдают от хронической тазовой боли, значительную долю среди них составляют больные ИЦ.
В течение многих лет обсуждается роль лейкоплакии, эта тема об-суждалась еще на первом заседании Московского общества урологов в 1923 г. Однако до сих пор до
конца не выяснены как причины возникновения этого явления, таки степень его связи с воспалением. В Швейцарии проведено клиническое исследование с участием
103 пациенток в возрасте от 21 до 84 лет (средний возраст – 46 лет). Симптомы нижних мочевых путей (СНМП) у них наблюдались в среднем на протяжении 5 лет.
При цистоскопии обнаружено наличие лейкоплакии в треугольнике Льето. Положительная урокультура отмечена в 15%, а лейкоцитурия – в 30% случаев.
Курс лечения включал прием доксициклина по 100 мг 2 раза в сутки в течение 2 недель, а затем по 100 мг 1 раз в день в течение еще 2 недель. Одновременно проводилась профилактика кандидоза влагалища таблетками гексетидина или циклопироксоламина в течение 10 дней. Аналогичному лечению подвергались и сексуальные партнеры пациенток, использование презерватива во время полового акта было обязательным на протяжении 4 недель. Через 3 месяца из 103 пациенток 31 (30%) считали себя вылеченными. 42 женщины (41%) отмечали улучшение. В то же время 29 пациенток (28%) не отметили изменений, а 1 (1%) сообщила об усилении СНМП. У 8 из 31 пациентки (26%) при контрольной цистоскопии наблюдался полный регресс лейкоплакии в треугольнике Льето. В 12 случаях (39%)
отмечено уменьшение степени выраженности симптомов лейкоплакии. В 10 случаях (32%) цистоскопическая картина не изменилась.
Вывод швейцарских медиков: данное лечение следует предпринять прежде, чем ставить диагноз «интерстициальный цистит».
Интерстициальный цистит / синдром боли в мочевом пузыре диагностируется на основании хронической тазовой боли, давления или дискомфорта, связанных по ощущениям с мочевым пузырем и сопровождаемых, по крайней мере, одним из мочевых симптомов, таких как сильное, упорное желание мочиться или учащенное мочеиспускание. Должны быть исключены другие заболевания, имеющие похожие симптомы. Дальнейшее определение и классификация интерстициального
цистита / синдрома боли в мочевом пузыре могут быть предприняты на основании данных цистоскопии с гидробужированием и морфологическим исследованием биоптатов.
«Этиология и патогенез интерстициального цистита до сих пор недостаточно изучены», – признал профессор А.В. Зайцев. Основные этиологические теории развития синдрома болезненного мочевого пузыря / интерстициального цистита: инфекционная, аутоиммунная, гормональная теория, аллергическая, теория повышенной
проницаемости эпителия мочево го пузыря, теория тучных клеток и нейрогенного воспаления, воздействия токсических субстанций в моче, теория рефлекторной
симпатической дистрофии, теория травматического повреждения мочевого пузыря.
В последние 10–15 лет предпринимались серьезные попытки доказать инфекционную природу ИЦ. Однако это оказалось сложной задачей, поскольку у большинства больных с интерстициальным циститом посевы мочи стерильны и в некоторых случаях нормальные анализы мочи. Результаты зарубежных исследований не подтвердили наличия мочевой инфекции или колонизации мочевого пузыря простыми микроорганизмами. Вместе с тем незначительная бактериурия чаще наблюдается у пациенток с ин терстициальным циститом, чем в контрольной группе.
Не выявлена связь ИЦ с наличием вирусной или бактериальной ДНК в ткани мочевого пузыря. Наличие бактериурии в популяции больных интерстициальным циститом / синдромом болезненного мочевого пузыря не оказывает влияния на появление или исчезновениесимптомов заболевания.
Исследовали 314 пациенток с симптомами ИЦ. Влияние ИМП на начало ИЦ выявлено в 18–36% случаев. Ретроспективный анализ подтверждает, что часть женщин (возможно, меньшая) на момент возникновения ИЦ имели признаки ИМП или воспаления. Наличие ИМП в начале ИЦ может быть ключом к разгадке патогенеза заболевания. Профессор А.В. Зайцев также полагает, что у меньшей части больных ИЦ первопричиной болезни явилась инфекция, которая в дальнейшем исчезла, и их моча стала стерильной. Наличие ИМП в детском и подростковом возрасте увеличивает риск развития ИЦ в дальнейшем. У 41,6% из 125 пациенток с ИЦ в анамнезе имела место ИМП.
Провели микробиологическое исследование ткани мочевого пузыря у больных ИЦ. Всего обследовано 14 пациенток, средний возраст – 53 года, средняя продолжительность заболевания – 9 лет. В 9 из 14 случаев отмечена язвенная форма болезни. В количестве 1000–100000 КОЕ/ мл выявлены такие микроорганизмы, как Staphylococcus spp., Kocuria spp., Acinetobacter spp., Klebsiella pneumoniae, Proteus mirabilis, Pseudomonas spp., Burkholderia cepacia, Flavimonas oryzihabitans и Brevundimonas vesicularis, а такжеStaphylococcus pasteuri, образующий биопленки.
Докладчик призвал избегать длительного применения антибиотиков и оральных стероидов при таком заболевании, как ИЦ, и привел следующие показания к применению антимикробных препа ратов у больных синдромом болезненного мочевого пузыря:
«В остальных случаях у больных с интерстициальным циститом назначать антибактериальные препараты не следует, чтобы не дискредитировать лекарственные средства», – сказал в завершение своего доклада профессор А.В. Зайцев.
| Проантоцианидины и их роль в профилактике рецидивирующих циститов |

Клюква (Vaccinium macrocarpon, V. oxycoccus, V. microcarpum и V. erythrocarpum) – растение семейства вересковых, которое на протяжении тысячелетий использовалось в качестве средства лечения «мочевых проблем». Клюква обладает и другими полезными свойствами. Это важный источник витамина C и полифенолов. Доказано кардиопротективное действие клюквы, противораковые свойства, защитное действие против кариеса зубов. Но наибольший интерес вызывают проантоцианидины клюквы.
В опытах in vitro доказано, что клюква за счет проантоцианидинов ингибирует адгезию многих микроорганизмов (Escherichia coli, Proteus spp., Pseudomonas aeruginosa,
Staphylococcus aureus, S. typhymurium и Enterococcus faecalis) на различных поверхностях, в том числе даже синтетических. Предположительно, это происходит за счет ингибирования I- и P-типов фимбрий, утрачивающих способность прикрепляться к клеткам эпителия.
Компоненты клюквы ингибируют развитие бактериальных биопленок у человека, но очень селективно. Биопленки, продуцируемые патогенами полости рта и уропатогенными штаммами E. coli, повидимому, очень чувствительны к компонентам клюквы, их рост подавляется на 60–70%. А биопленки, продуцируемые Proteus mirabilis, нечувствительны.
Активным действующим веществом клюквы является тримерный A-тип проантоцианидинов. Тип B (встречается в винограде, яблоках, чае) неактивен.
Основной механизм действия клюквенных проантоцианидинов A-типа – это ингибирование связывания уропатогенов с P-типом фимбрий посредством маннозоспецифичных, лектиноподобных структур с маннозоподобными остатками на клетках слизистой оболочки. Ингибирование P-фимбрий обратимо. Есть данные, что проантоцианидины способствуют отделению P-фимбрий от бактерий, но по другим данным плотность P-фимбрий не меняется. Меньше данных, что проантоцианидины ингибируют I-фимбрии.
Существует устаревшее представление, будто действие клюквенного сока связано с изменением реакции мочи. В действительности однократно и многократно применяемая клюква, свежая, сухая и в виде сока, не оказывает клинически значимого влияния на pH мочи. Процессы, с точки зрения клинической фармакологии происходящие в организме с компонентами клюквы, – это всасывание, распределение, биотрансформация, выведение.
После приема добровольцами 480 мл клюквенного сока, содержащего 94,47 мг антоцианидинов, максимальная концентрация антоцианидинов в плазме крови достигалась через 1–4 часа и составляла 0,56–4,64 нмоль/л. Максимальная концентрация антоцианидинов в моче после приема добровольцами 200 мл клюквенного сока наблюдалась через 3–6 часов после приема сока, почечная экскреция была практически полной в течение первых 12 часов. Шесть из 12 антоцианидинов, идентифицированных в клюкве, обнаруживаются и в моче. Ферменты биотрансформации и транспортеры антоцианидинов неизвестны. О флавоноидах клюквы известно, что они могут являться субстратами транспортеров(SGLT1, MRP2, MRP3) и цитохрома P-450.
Предшествующие клинические исследования по использованию клюквы для профилактики ИМП страдали рядом серьезных недостатков: малое количество пациентов, неадекватная рандомизация, небольшая продолжительность исследования (менее 6 месяцев), отсутствие оценки адгезии на фоне терапии с точки зрения объективных параметров, высокая частота выхода пациентов из исследований (у детей – до 47%). Дозы клюквенного сока или порошкообразного экстракта были весьма разнообразны, в ряде исследований применялись нестандартизированные продукты. Однако к 2010 г. были проведены более качественные клинические исследования клюквы по профилактике ИМП, проанализированные в новом Кокрановском обзоре. В 10 исследованиях участвовали 1049 пациентов, рандомизированных в группы лечения или контроля. Лекарственная форма в виде сока использовалась в семи исследованиях, а таблетки – в четырех (в одном исследовании оценивались обе лекарственные формы). Во всех исследованиях использовали стандартизированные продукты, содержащие не меньше 36 мг проантоцианидинов. Применение продуктов из клюквы значительно снижало частоту ИМП у женщин за 12 месяцев(ОР 0,65; 95% ДИ 0,46–0,90) по сравнению с плацебо/контролем.
Убедительная эффективность продуктов из клюквы у пожилых мужчин или женщин или у пациентов,нуждающихся в периодической катетеризации, не показана.
Финское исследование 2001 г. эффективности клюквы в предотвращении рецидивов ИМП у женщин предусматривало деление пациенток на три равные группы по 50 человек: контрольную, группу пациентов, принимавших капсулы клюквы (Монурель), и группу, получавшую лактобактерии. Частота рецидивов в группе с Монурелем составила всего 16%, в контрольной – 35%, а в группе больных, принимавших лактобактерии, – 39%.
В другом исследовании сравнивалась эффективность экстракта клюквы (36 мг антоцианидинов в сутки в течение 6 месяцев) и триметоприма (100 мг/сут) для профилактики ИМП. Пациентки – женщины не моложе 45 лет с рецидивирующей ИМП (триметоприм – 68, клюква – 69). Рецидивы ИМП наблюдались у 14 женщин, получаших триметоприм, и у 25 пациенток, принимавших клюкву, но различия не были статистически достоверными. Не было различий во времени развития первого рецидива с момента начала применения триметоприма или клюквы. Частота отказа от применения составила 16% для триметоприма и 9% для клюквы.
Как отметил профессор Д.А. Сычев, при приблизительно одинаковой эффективности экстракта клюквы и низких доз антибактериального препарата следует сделать
выбор в пользу клюквы хотя бы во избежание развития резистентных к антибиотику штаммов микробов. Докладчик напомнил, что Европейская ассоциация урологии в
своих рекомендациях 2010 г. отнесла клюкву (Vaccinium macrocarpon) в дозировке проантоцианидинов 36–72 мг/сут к средствам профилактики ИМП.
| Европейская ассоциация урологии в своих рекомендациях 2010 г. отнесла клюкву (Vaccinium macrocarpon) в дозировке проантоцианидинов 36–72 мг/сут к средствам профилактики ИМП. |
Переносимость клюквы, по данным клинических исследований, достаточно хорошая, но у детей хуже, чем у взрослых. Частота отказов от лечения колебалась от 5 до
47% (у детей) и была наибольшей при применении сока (из-за вкуса) и наименьшей – при использовании капсул. Докладчик прокомментировал эти данные, напомнив,
что свежевыжатый сок горький и кислый, а потому дети его переносят с трудом. Отказы же от таблеток и капсул клюквы составляют лишь около 5%.
Зарегистрирован 1 случай иммуноопосредованной тромбоцитопении у 68-летнего мужчины, который употреблял в пищу неизвестное количество клюквенного
сока для облегчения симптомов дискомфорта, связанного с установкой мочевого катетера за 10 дней до госпитализации.
В литературе не найдено прямых доказательств безопасности или вреда для матери или плода употребления клюквы во время беременности. Безопасность или вред
клюквенного сока в период лактации не изучены. В этой связи в настоящее время назначать препараты клюквы беременным не разрешено, хотя Д.А. Сычев сомневается в пользе такого запрета.
Следует избегать лечения клюквой пациентов с установленным нефролитиазом. Однако, повидимому, клюква повышает вероятность образования только некоторых типов камней (уратных, оксалатных), а на другие типы (брушитный, апатитный,струвитный) оказывает антилитогенное действие.
В некоторых клинических исследованиях изучали фармакокинетическое взаимодействие клюквы с лекарственными средствами. Установлено, что клюквенный сок
не влияет на всасывание амоксициллина и цефаклора. Биодоступность данных препаратов не изменялась, когда принятые внутрь лекарства запивали клюквенным соком. Не было обнаружено какого-либо влияния употребления клюквенного сока в течение 14 дней по 200 мл в сутки на фармакокинетику циклоспорина. Нельзя сочетать прием клюквы с применением варфарина.
Большинство доступных в России продуктов клюквы не стандартизированы, содержание проантоцианидинов в них неизвестно. Это относится к таким продуктам, как
клюква свежая, клюква замороженная, клюквенные соки. Между тем необходимая суточная доза проантоцианидинов составляет 36 мг, что соответствует 750 мл концентрированного клюквенного сока.
Оптимальным выбором является применение клюквы в капсулах в виде препарата Монурель, заключил профессор Д.А. Сычев. Препарат рекомендуется принимать в
следующих случаях: