Sars cov 2 что это такое какая группа патогенности
Что вы должны знать
Общая информация
В конце 2019 года в Китайской Народной Республике (КНР) произошла вспышка новой коронавирусной инфекции с эпицентром в городе Ухань (провинция Хубэй), возбудителю которой было дано временное название 2019-nCoV.
Всемирная организация здравоохранения (ВОЗ) 11 февраля 2020 г. присвоила официальное название инфекции, вызванной новым коронавирусом, – COVID-19 («Coronavirus disease 2019»). Международный комитет по таксономии вирусов 11 февраля 2020 г. присвоил официальное название возбудителю инфекции – SARS-CoV-2.
Появление COVID-19 поставило перед специалистами здравоохранения задачи, связанные с быстрой диагностикой и оказанием медицинской помощи больным. В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания ограничены. Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является двусторонняя пневмония, у 3-4% пациентов зарегистрировано развитие острого респираторного дистресс-синдрома (ОРДС).
Патогенез
Новый коронавирус SARS-CoV-2 представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус SARS-CoV-2 предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность SARSCoV-2 сходна с последовательностью SARS-CoV по меньшей мере на 79%.
Входные ворота возбудителя – эпителий верхних дыхательных путей и эпителиоциты желудка и кишечника. Начальным этапом заражения является проникновение SARS-CoV-2 в клетки-мишени, имеющие рецепторы ангиотензинпревращающего фермента II типа (ACE2). Рецепторы ACE2 представлены на клетках дыхательного тракта, почек, пищевода, мочевого пузыря, подвздошной кишки, сердца, ЦНС. Однако основной и быстро достижимой мишенью являются альвеолярные клетки II типа (AT2) легких, что определяет развитие пневмонии. Также обсуждается роль CD147 в инвазии клеток SARS-CoV-2.
Установлено, что диссеминация SARS-CoV-2 из системного кровотока или через пластинку решетчатой кости (Lamina cribrosa) может привести к поражению головного мозга. Изменение обоняния (гипосмия) у больного на ранней стадии заболевания может свидетельствовать о поражении ЦНС, так и об отеке слизистой оболочки носоглотки.
Многие аспекты патогенеза коронавирусной инфекции нуждаются в дальнейшем комплексном изучении.
Эпидемиологическая характеристика
С декабря 2019 г. по март 2020 г. наиболее широкое распространение SARS-CoV-2 получил на территории КНР, в которой подтвержденные случаи заболевания были зарегистрированы во всех административных образованиях. Наибольшее количество заболевших выявлено в Юго-Восточной части КНР с эпицентром в провинции Хубэй (84% от общего числа случаев в КНР).
С конца января 2020 г. во многих странах мира стали регистрироваться случаи заболевания COVID-19, преимущественно связанные с поездками в КНР. В конце февраля 2020 г. резко осложнилась эпидемиологическая обстановка по COVID-19 в Южной Корее, Иране и Италии, что в последующем привело к значительному росту числа случаев заболевания в других странах мира, связанных с поездками в эти страны. ВОЗ объявила 11 марта 2020 г. о начале пандемии COVID-19.
Основным источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания.
Передача инфекции осуществляется воздушно-капельным, воздушно-пылевым и контактным путями. Ведущим путем передачи SARS-CoV-2 является воздушно-капельный, который реализуется при кашле, чихании и разговоре на близком (менее 2 метров) расстоянии. Контактный путь передачи осуществляется во время рукопожатий и других видах непосредственного контакта с инфицированным человеком, а также через пищевые продукты, поверхности и предметы, контаминированные вирусом. Известно, что при комнатной температуре SARS-CoV-2 способен сохранять жизнеспособность на различных объектах окружающей среды в течение 3 суток.
По имеющимся научным данным возможен фекально-оральный механизм передачи вируса. РНК SARS-CoV-2 обнаруживалась при исследовании образцов фекалий больных. Нуклеокапсидный белок COVID-19 был обнаружен в цитоплазме эпителиальных клеток слюнных желез, желудка, двенадцатиперстной кишки и прямой кишки, мочевыводящих путей Установлена роль COVID-19 как инфекции, связанной с оказанием медицинской помощи.
SARS-CoV-2 включен в перечень заболеваний, представляющих опасность для окружающих (постановление Правительства Российской Федерации от 31 января 2020 г. № 66).
Стандартное определение случая заболевания COVID-19
Подозрительный на COVID-19 случай
Клинические проявления острой респираторной инфекции (температура тела выше 37,5 °C и один или более из следующих признаков: кашель – сухой или со скудной мокротой, одышка, ощущение заложенности в грудной клетке, насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95%, боль в горле, насморк и другие катаральные симптомы, слабость, головная боль, аносмия, диарея) при отсутствии других известных причин, которые объясняют клиническую картину вне зависимости от эпидемиологического анамнеза.
Вероятный (клинически подтвержденный) случай COVID-19
1. Клинические проявления острой респираторной инфекции (температура тела выше 37,5 °C и один или более признаков: кашель, сухой или со скудной мокротой, одышка, ощущение заложенности в грудной клетке, насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95%, боль в горле, насморк и другие катаральные симптомы, слабость, головная боль, аносмия, диарея) при наличии хотя бы одного из эпидемиологических признаков:
· возвращение из зарубежной поездки за 14 дней до появления симптомов;
· наличие тесных контактов за последние 14 дней с лицом, находящимся под наблюдением по COVID-19, который в последующем заболел;
· наличие тесных контактов за последние 14 дней с лицом, у которого лабораторно подтвержден диагноз COVID-19;
· работа с лицами, у которых выявлен подозрительный или подтвержденный случай заболевания COVID-19.
2. Наличие клинических проявлений, указанных в п.1, в сочетании с характерными изменениями в легких по данным компьютерной томографии или обзорной рентгенографии органов грудной клетки (см. Приложение 1 настоящих рекомендаций) вне зависимости от результатов однократного лабораторного исследования на наличие РНК SARS-CoV-2 и эпидемиологического анамнеза.
3. Наличие клинических проявлений (указаны в п.1), в сочетании с характерными изменениями в легких по данным лучевых исследований (указаны в п.2) при невозможности проведения лабораторного исследования на наличие РНК SARS-CoV-2.
Подтвержденный случай COVID-19
Положительный результат лабораторного исследования на наличие РНК SARS-CoV-2 с применением методов амплификации нуклеиновых кислот вне зависимости от клинических проявлений.
Другие случаи, требующие обследования на COVID-19
При обращении в медицинские учреждения пациентов без признаков поражения дыхательной системы при наличии следующих данных эпидемиологического анамнеза:
• возвращение из зарубежной поездки за 14 дней до обращения;
• наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом SARS-CoV-2, которые в последующем заболели;
• наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз COVID-19;
• работа с лицами, у которых выявлен подозрительный или подтвержденный случай заболевания COVID-19.
Для обеспечения достоверного статистического учета при наличии у пациента коронавирусной инфекции, или подозрения на нее, заключительный клинический диагноз должен быть сформулирован в соответствии с правилами МКБ-10.
В статистике заболеваемости в конце эпизода оказания медицинской помощи из нескольких имеющихся у пациента заболеваний должно быть выбрано только одно заболевание в качестве основного, на долю которого пришлась наибольшая часть использованных ресурсов.
Источник: Временные методические рекомендациипо профилактике, диагностике и лечению новой коронавирусной инфекции (COVID-19). Версия 6 от 28.04.2020 (Минздрав РФ)
Sars cov 2 что это такое какая группа патогенности
Исследование предназначено для количественного определения антигена нуклеокапсидного белка (N) вируса SARS-CoV-2 в образце биоматериала. Тест является эффективной альтернативой ПЦР-тестированию и предназначен для диагностики COVID-19 у людей любого возраста без признаков ОРВИ. Анализ позволяет выявить специфический вирусный белок – нуклеокапсидный антиген SARS‑CoV‑2 в мазке биоматериала. Актуален для тех, кто беспокоится о своем здоровье и хочет быстро узнать свой COVID‑статус. Выполняется на полностью автоматизированном высокотехнологичном оборудовании и имеет очень высокую чувствительность и специфичность.
Результат теста выдается в количественном формате, позволяющем дополнительно к COVID-статусу определить вирусную нагрузку.
Антиген N вируса SARS-CoV-2, быстрый тест на ковид, антигенная детекция вируса SARS-CoV-2, определение антигена N вируса SARS-CoV-2, диагностика коронавирусной инфекции (COVID-19).
Синонимы английские
SARS-CoV-2 Antigen, SARS-CoV-2 Ag, Ag-RDTs (diagnostics tests) for COVID-19.
Иммунохемилюминесцентный анализ (ИХЛА).
Какой биоматериал можно использовать для исследования?
Мазок из ротоглотки и носоглотки.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Коронавирусная инфекция (COVID-19) — это острая респираторная инфекция, вызываемая РНК-содержащим вирусом SARS-Cov-2.
Коронавирус SARS-CoV-2 попадает в организм человека через клетки-мишени, имеющие на своей поверхности рецепторы ангиотензинпревращающего фермента II типа (ACE2). Такие рецепторы располагаются на клетках эпителия дыхательного тракта, почек, пищевода, мочевого пузыря, подвздошной кишки, сердца, ЦНС. Однако основной и быстродостижимой мишенью являются альвеолярные клетки II типа (AT2) легких, что определяет развитие пневмоний.
Большинство людей с COVID-19 переносят заболевание в легкой и неосложненной форме, однако примерно у 14 % зараженных развивается тяжелая форма болезни, требующая госпитализации и кислородной поддержки. Около 5 % пациентов нуждается в лечении в условиях палаты интенсивной терапии. При тяжелом течении заболевание может быть осложнено острым респираторным дистресс-синдромом, сепсисом, полиорганной недостаточностью (острое поражение почек и сердца). Распространение SARS-CoV-2 из системного кровотока или через пластинку решетчатой кости может привести к поражению головного мозга. Изменение обоняния (гипосмия) на ранней стадии заболевания может свидетельствовать о поражении ЦНС. Пожилые пациенты и пациенты с сопутствующими состояниями (сердечно-сосудистые заболевания, сахарный диабет и др.) имеют повышенный риск развития тяжелой формы COVID-19 и летального исхода. Молодые люди и дети часто могут переносить инфекцию бессимптомно, что способствует распространению COVID-19 среди населения.
К основным симптомам COVID-19 относятся:
Реже заболевание проявляется диареей, тошнотой и рвотой.
Лабораторная диагностика коронавирусной инфекции проводится с использованием молекулярно-генетических и серологических методов, которые позволяют выявить генетический материал вируса, специфические антитела к SARS-CoV-2 и антигенные структуры вируса. Согласно рекомендациям ВОЗ и управлению по санитарному надзору за качеством пищевых продуктов и медикаментов (Food and Drug Administration, США), количественное определение антигена нуклеокапсидного белка (N) вируса SARS-CoV-2 методом иммунохемилюминесцентного анализа является высокоэффективным тестом для диагностики коронавирусной инфекции. Показатели диагностической чувствительности и специфичности данного метода не уступают таковым при проведении ПЦР-анализа на РНК вируса SARS-CoV-2. Антигенная детекция вируса SARS-CoV-2 позволяет в сжатые сроки подтвердить/исключить наличие коронавирусной инфекции.
Тест на антиген может определить наличие COVID-19, если вирусная нагрузка высокая, т.е. в носоглотке находятся сотни тысяч и миллионы копий вируса, что чаще бывает в самом начале заболевания или в период пика коронавирусной болезни. При средней или низкой вирусной нагрузке результат теста может быть ложноотрицательным.
Положительный результат теста на антиген, если имеются симптомы заболевания, свидетельствует о том, что человек болен COVID-19. Однако если результат положительный, а симптомов нет, необходимо в течение ближайших двух дней выполнить ПЦР-анализ для подтверждения результатов.
Отрицательный результат теста на антиген не исключает инфицирования COVID-19:
Тест на антиген не рекомендуется лицам с подозрением на COVID-19 без клинических проявлений, у которых количество вируса в носоглотке может быть небольшим и тест не сможет его выявить.
Отрицательный результат теста на антиген не является свидетельством о выздоровлении от коронавирусной инфекции, документом для снятия самоизоляции в случае прибытия из стран «красной зоны». В этих случаях требуется результат ПЦР.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Причины положительного результата:
Причины отрицательного результата:
Кто назначает исследование?
Инфекционист, педиатр, врач общей практики, анестезиолог-реаниматолог.
Новые ущербы от инфекции SARS-CoV-2 за пределами дыхательной системы
Автор
Редакторы
Статья на конкурс «Био/Мол/Текст»: Все мы помним, как с начала декабря 2019 года в китайском городе Ухань был выявлен ряд случаев пневмонии, связанных с коронавирусной инфекцией COVID-19 c серьезными симптомами, такими как респираторные проблемы (кашель, одышка, поражение легких) и лихорадка. Но вы когда-нибудь задумывались о том, что же происходит с остальными органами нашего тела? Так давайте разберём, как крошечный вирус может поражать не только дыхательную систему, но и вызвать повреждение других систем человеческого организма.
Конкурс «Био/Мол/Текст»-2020/2021
Эта работа опубликована в номинации «Школьная» конкурса «Био/Мол/Текст»-2020/2021.
Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Партнеры номинации — медико-биологическая школа «Вита» и «Новая школа».
Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Введение
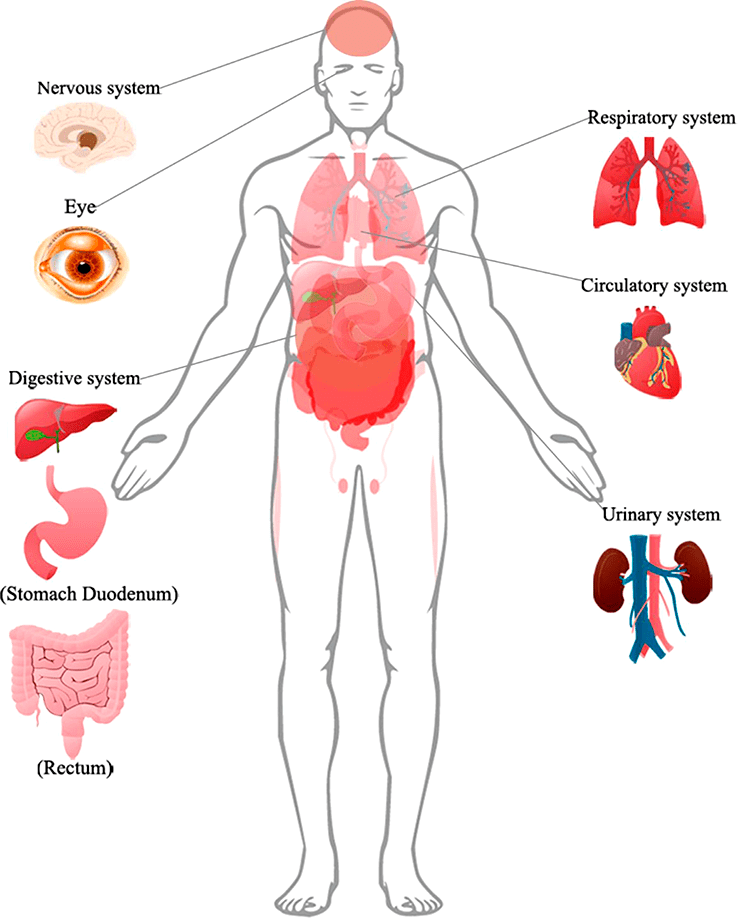
Согласно исследованиям немецких ученых, SARS-CoV-2 проникает внутрь организма с помощью клеточного рецептора — ангиотензинпревращающего фермента 2 (АПФ2; ACE2 — англ.), который специфически синтезируется в определенных органах и тканях. Соответственно, ACE2 играет важную роль в регуляции сердечно-сосудистой, кишечной, почечной и репродуктивной функций [1]. Попав в систему кровообращения, коронавирус, вероятнее всего, распространяется через кровоток [2]. Следуя этим данным, мы можем понять, как SARS-CoV-2 заражает не только дыхательную систему, но и представляет потенциальную угрозу для пищеварительной и мочеполовой систем, ЦНС и системы кровообращения.
Рисунок 1. Поражения органов, подтвержденные клиническими признаками или биопсией, у пациентов с COVID-19
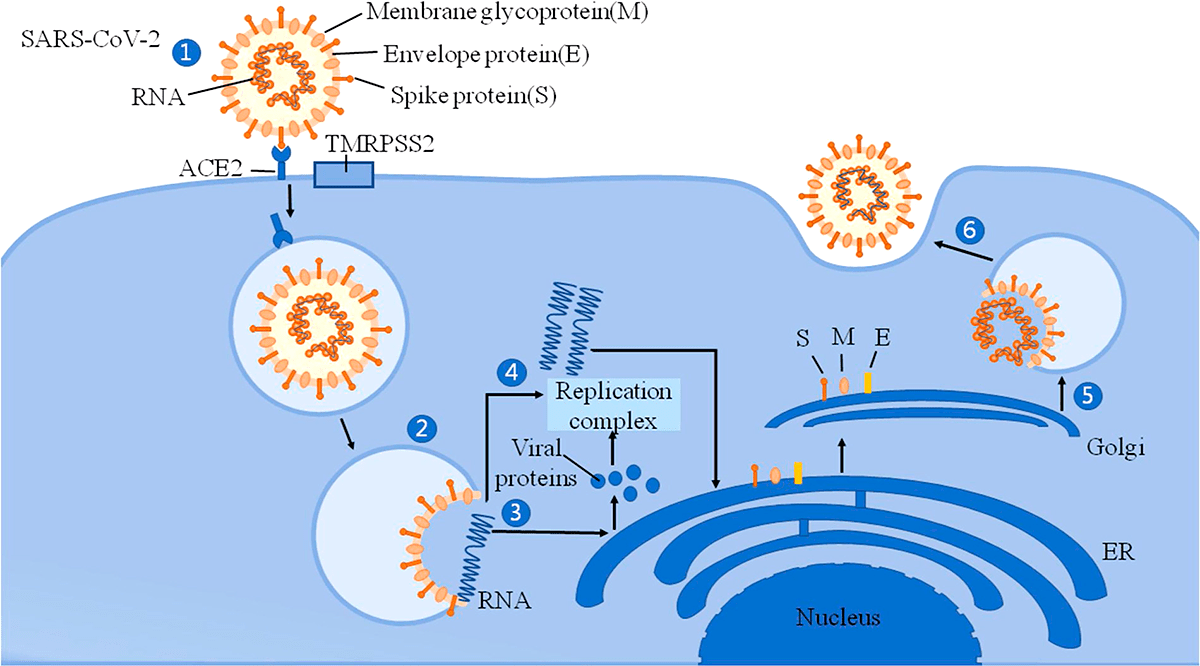
Рисунок 2. Механизм вторжения SARS-CoV-2 в клетку
SARS-CoV-2 и пищеварительная система
Помимо главного рецептора ACE2, SARS-CoV-2 использует трансмембранную сериновую протеазу 2 (TMRPSS2), фермент, который также экспонируется на эпителиальных клетках тонкой кишки. Он способствует проникновению вируса в клетки [3]. Активность SARS-CoV-2 может вызывать модификации ACE2 в кишечнике, которые повышают восприимчивость к воспалению кишечника и диарее. ACE2 оказывает значительное влияние на состав кишечной микробиоты [4]. Первичные воспалительные стимулы вызывают высвобождение в систему кровообращения микробных продуктов и цитокинов, которые могут вызвать микробный дисбиоз и воспалительную реакцию.
Изменения микробиоты кишечника могут быть связаны с изменениями в иммунной системе и предрасположенностью к более серьезным последствиям COVID-19. Наш микробиом меняется с возрастом: в первые несколько лет жизни микробиота малоразнообразна и нестабильна [5], [6]; во взрослом возрасте стабильна и разнообразна, а к пожилому возрасту разнообразие микробиоты уменьшается, а дисбиоз увеличивается, что связывают с когнитивным дефицитом, депрессией и воспалением [7]. Сниженное разнообразие микробиоты — еще один фактор риска заражения COVID-19 для пожилых людей.
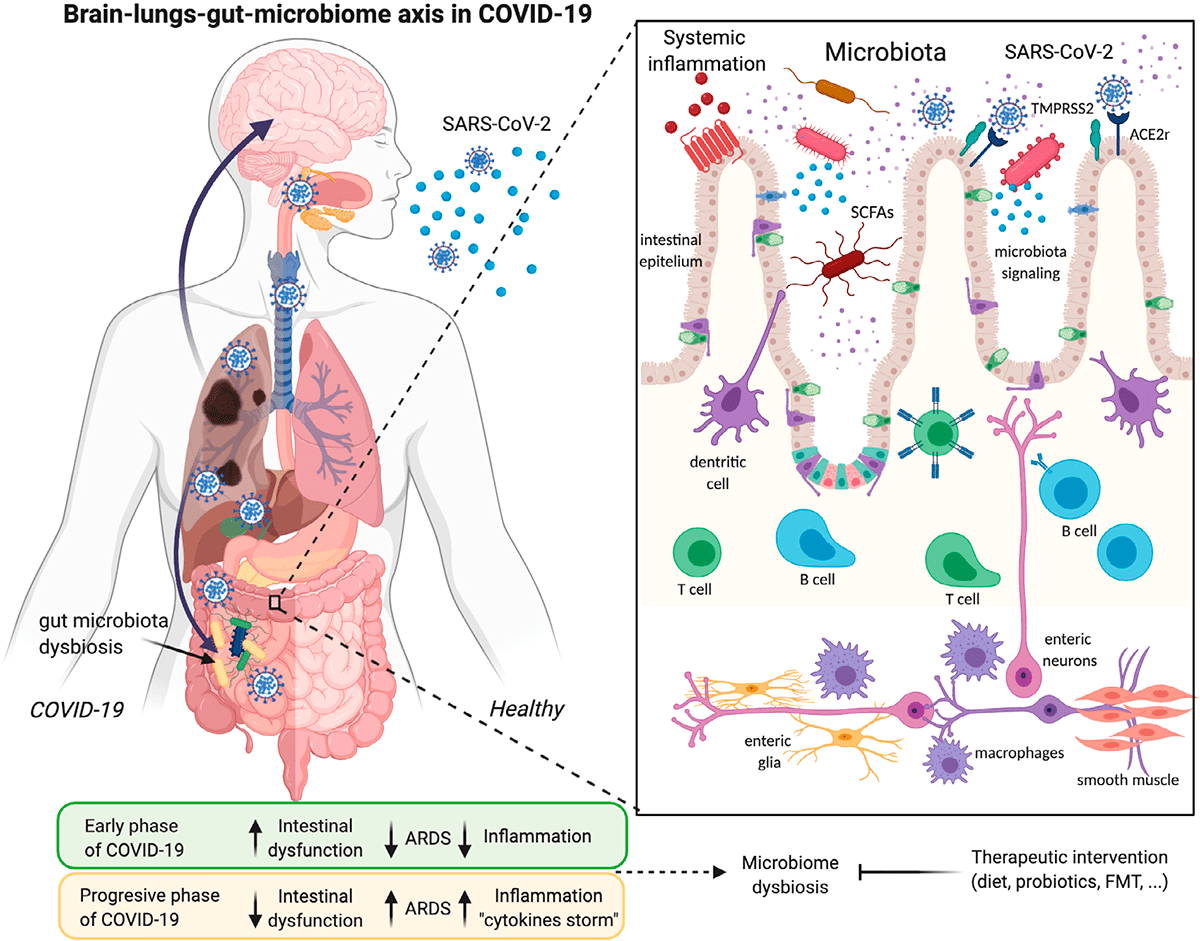
Рисунок 3. Инфекция SARS-CoV-2 и ее связи с осью легких—кишечника—мозга и дисбиозом микробиома
Изменение кишечной флоры также связано с ожирением, еще одним фактором риска для тяжелого течения COVID-19 [8], [9]. Жировая ткань может служить резервуаром для распространения SARS-CoV-2 и активации системного иммунитета [10]. Коронавирусная инфекция вызывает изменения в кишечной бактериальной флоре, которые могут повлиять на ось «кишечник—мозг». Таким образом, кишечная флора играет решающую роль в регуляции неврологических функций, таких как депрессия или тревога [11].
Следовательно, режим питания играет значительную роль во время заражения вирусом SARS-CoV-2. Из-за вирусной инфекции иногда начинается дисбиоз, который может быть скомпенсирован компонентами диеты и пробиотиками [12]. Несколько исследований показывают, что оптимальный иммунный ответ зависит от правильного питания [13], [14]. Недоедание может поставить под угрозу иммунитет, тем самым влияя на уязвимость ответа на COVID-19. Потребление достаточного количества белка имеет решающее значение для выработки антител, поддержания ворсинчатой морфологии кишечника и уровня кишечного иммуноглобулина, что улучшает кишечный барьер [15–17]. Таким образом, высококачественные белки являются важным компонентом противовоспалительной диеты, которая включает омега-3 жирные кислоты, витамины С и Е, фитохимические вещества, которые широко присутствуют в продуктах растительного происхождения (фруктах, овощах, орехах, злаках и т.д.) [18–21]. Правильная диета укрепляет иммунную систему и способствует защите организма от тяжелого течения COVID-19.
SARS-CoV-2 и центральная нервная система (ЦНС)
Кроме пищеварительной системы, коронавирусная инфекция (COVID-19) также затрагивает центральную и периферическую нервную систему. Неврологические проявления могут возникать по разным причинам, включая прямое вирусное поражение центральной нервной системы (ЦНС) и иммунноопосредованные процессы. Примеры заболеваний ЦНС при COVID-19 могут включать энцефалит (воспаление головного мозга), менингит и инсульт. В периферической нервной системе COVID-19 ассоциируется с дисфункцией обоняния и вкуса, повреждением мышц и синдромом Гийена—Барре, при котором иммунная система человека поражает собственные периферические нервы.
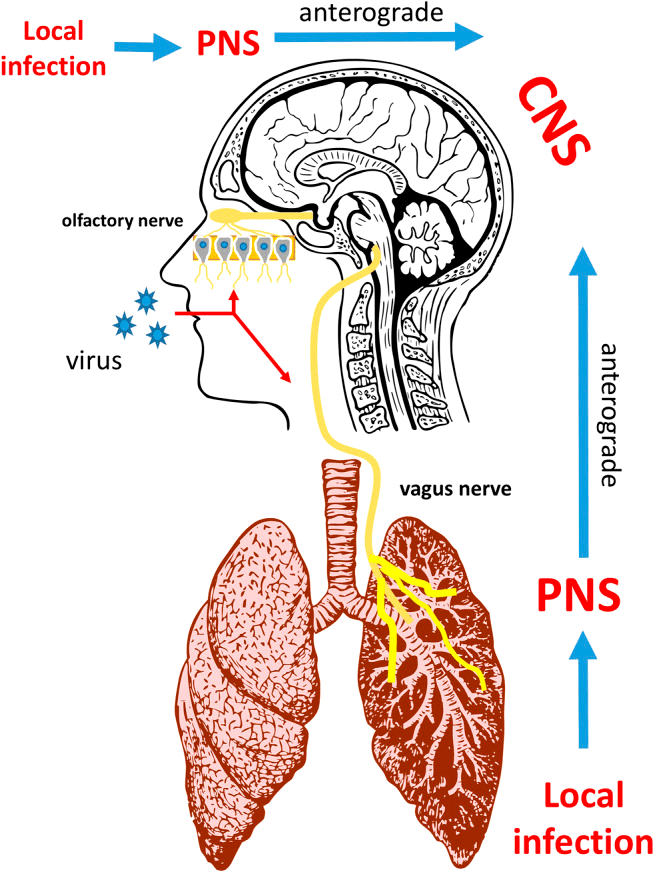
Рисунок 4. Коронавирусная инфекция и нервная система
Ученые Университета Гонконга отметили, что механизмы инфекции SARS-CoV-2 могут быть аналогичны механизмам инфекции SARS-CoV из-за 79,5% сходства последовательностей РНК этих двух коронавирусов [22]. Однако SARS-CoV-2 обладает более мощной способностью к распространению, чем SARS-CoV и MERS-CoV. Причина в том, что SARS-CoV-2 и ACE2 обладают более сильной связывающей способностью [23]. S-белок (спайк-белок) на поверхности коронавируса связывается с ACE2 и прикрепляется к поверхности клетки; затем сериновая протеаза (TMPRSS2) активирует S-белок, что помогает вирусу проникать в нейрон [1]. Так как клетки кровеносных сосудов экспонируют ACE2 в большом количестве, SARS-CoV-2 может атаковать эндотелиальные клетки в кровеносных сосудах головного мозга через этот рецептор и нарушить гематоэнцефалический барьер (ГЭБ — барьер между кровеносной системой и центральной нервной системой). Нарушенный ГЭБ может способствовать вторжению вируса в ткани мозга и нейроны и привести к серьезным неврологическим осложнениям [24].
SARS-CoV-2 и система кровообращения
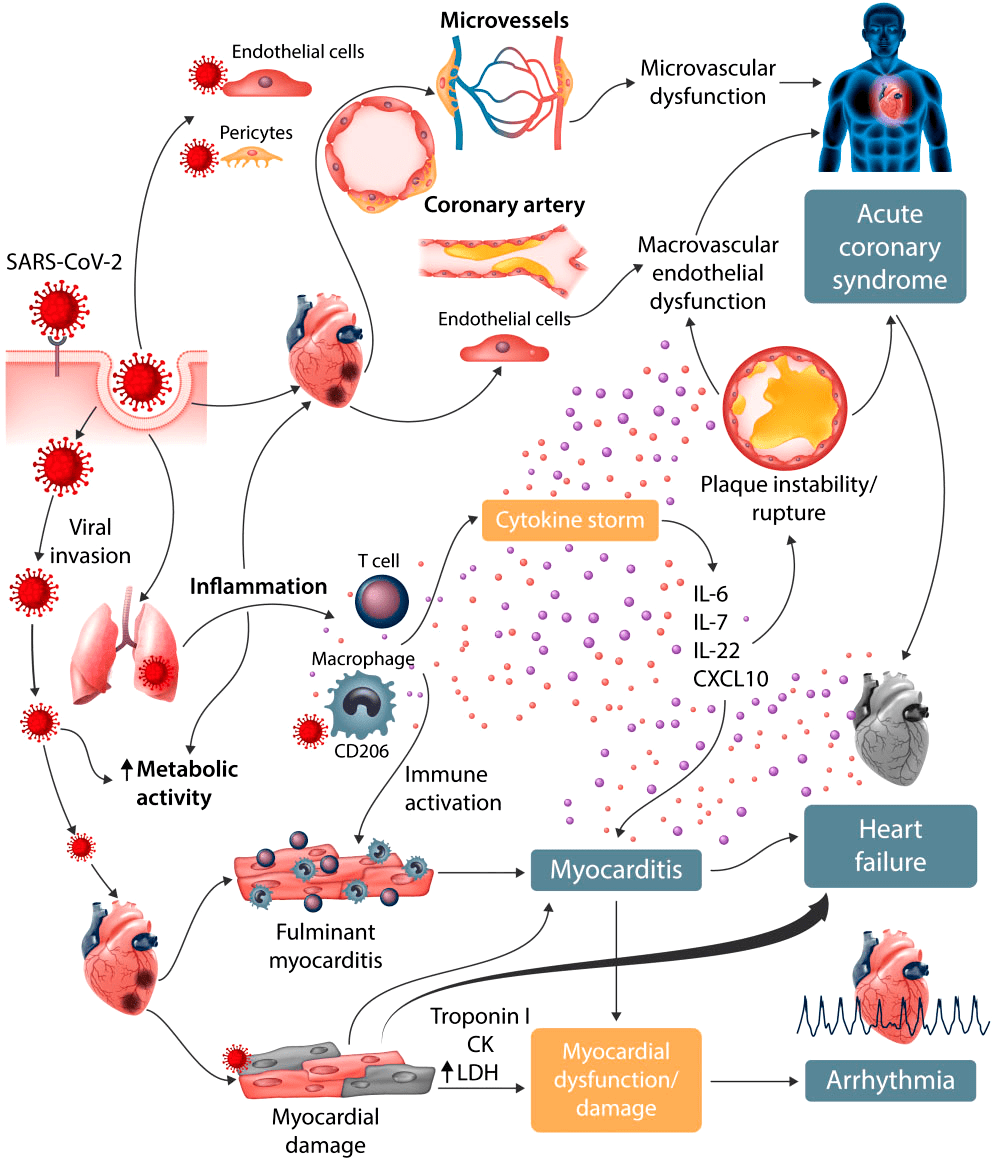
Помимо дыхательных путей, SARS-CoV-2 поражает сердечно-сосудистую систему. Это приводит к высвобождению высокочувствительных сердечных тропонинов (hs-cTnl) — белков, содержащихся в сердце и скелетных мышцах человека. В процессе заражения мембраносвязанный белок ACE2 может расщепляться трансмембранным дезинтегрином ADAM17, высвобождая ACE2 в кровоток. Таким образом, вирус циркулирует в крови зараженного организма. Воспаление сосудистой системы и миокарда может привести к миокардиту, сердечной недостаточности и быстрому ухудшению состояния больного [25].
Рисунок 5. Сердечно-сосудистое поражение при COVID-19
SARS-CoV-2 и мочеполовая система
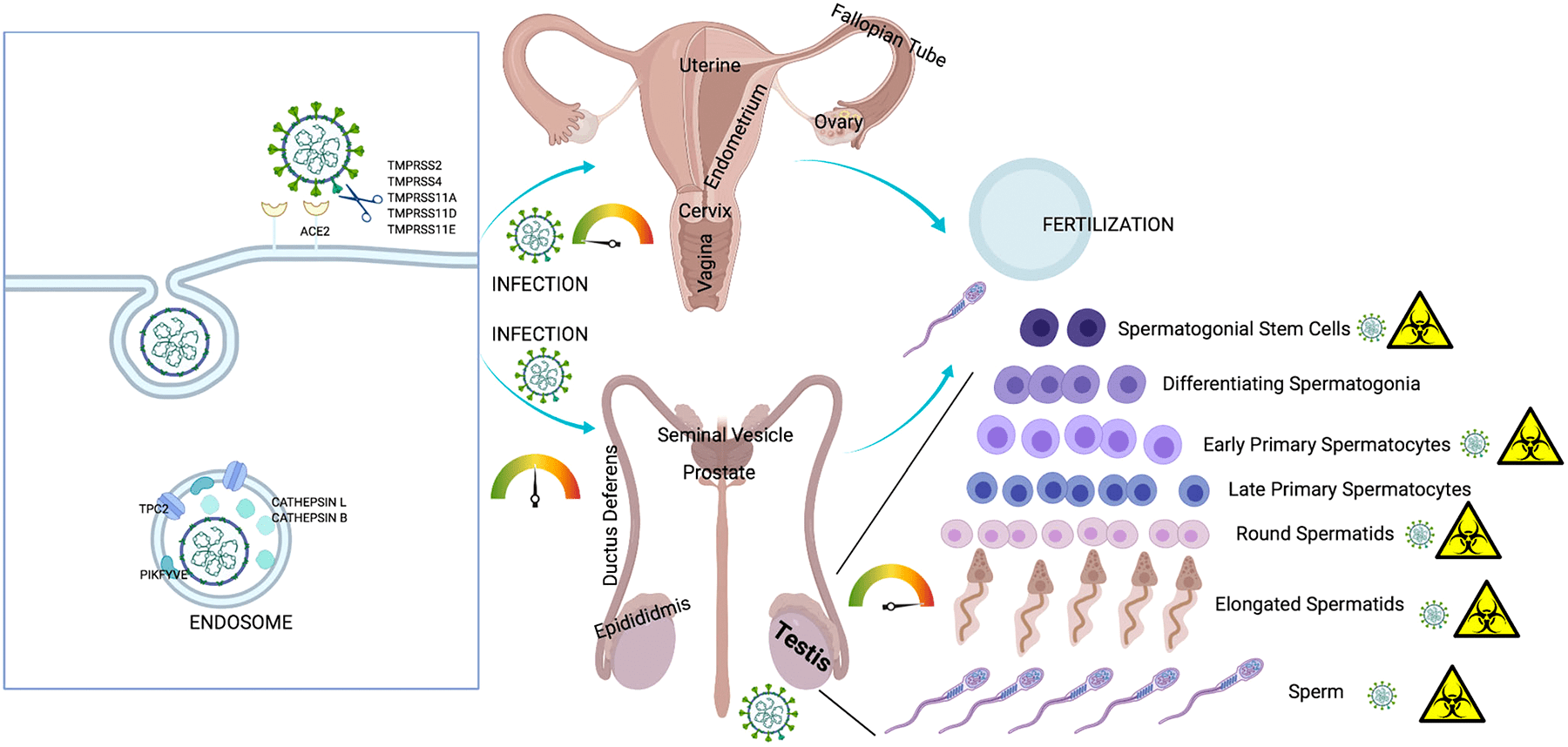
Инфекция репродуктивной системы требует большего внимания, потому что она не только влияет на нынешнее поколение, но также может распространяться на потомство через поврежденные гаметы. На сегодняшний день несколько исследований подтвердили влияние SARS-CoV-2 как на мужскую, так и на женскую репродуктивную систему [26], [27]. В настоящее время хорошо известен факт, что мужчины более восприимчивы к инфекции SARS-CoV-2 и у них выше уровень смертности, чем у женщин. Это объясняется тем, что клетки семенного протока и сперматогонии синтезируют много ACE2 [28–30].
По мнению ученых, SARS-CoV-2 нарушает репродуктивные функции мужчин через несколько механизмов, таких как воспалительные реакции, окислительный стресс и апоптоз [31–33]. Инфекция SARS-CoV-2 приводит к перепроизводству активных форм кислорода, которые могут усиливать внутриклеточные сигнальные пути (NF-κB-TLR). Это приводит к высвобождению цитокинов, что еще больше усиливает воспалительный ответ. К примеру, орхит, вызванный инфекцией SARS-CoV-2, может привести к окислительному стрессу в тканях яичка. Окислительный стресс может вызвать внутриклеточное окислительное повреждение сперматозоидов, что приводит к ухудшению их качества и мужскому бесплодию.
Рисунок 6. Инфекция SARS-CoV-2 и репродуктивная система
Рецепторы ACE2 были также обнаружены в женских яичниках [34], [35]. Можно предположить, что SARS-CoV-2 поражает ткань яичников и клетки гранулезы и таким образом ухудшает функцию яичников и жизнеспособность ооцитов, что может привести к бесплодию или невынашиванию [33]. Недавно ученые (Виванти и др.) сообщили о трансплацентарной передаче вируса от матери, инфицированной COVID-19, новорожденному. Мать была инфицирована в последнем триместре беременности, и гены SARS-CoV-2 были обнаружены в ткани плаценты. Согласно этому отчету, трансплацентарная передача может привести к воспалению плаценты [36]. Однако стоит отметить, что плацента имеет плацентарный барьер, который не смешивает кровь матери и плода, тем самым защищая плод от всех видов материнской инфекции. Невосприимчивые клетки плаценты обладают противовирусными свойствами, которые дополнительно предотвращают проникновение SARS-CoV-2 в клетки ребенка [37].
Вывод
Прочитав эту статью, мы с вами узнали, как вирус поражает не только дыхательную систему, но и другие системы человека. Это осложняет потенциальные клинические проявления и затрудняет лечение случаев COVID-19. Однако биомедицинские исследования могут помочь нам больше узнать о способностях нового коронавируса и о том, как с ним бороться, чтобы определить важные ориентиры для дальнейших исследований, диагностики и лечения. Также стоит всегда помнить, что соблюдая правильную диету и карантинные меры, мы снижаем риски заражения и ухудшения состояния здоровья во время COVID-19. Ведь вирус не всегда может вызвать вышеуказанные осложнения, если мы будем правильно заботиться о своем здоровье.