Streptococcus pyogenes чем лечить
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
СТРЕПТОКОККОВОГО ТОНЗИЛЛИТА И ФАРИНГИТА
Л.С. Страчунский, А.Н. Богомильский
«Детский доктор», 2000; 3: 32-33
Терминология
Этиология
Среди бактериальных возбудителей острого тонзиллита и фарингита наибольшее значение имеет БГСА. Гораздо реже острый тонзиллит вызывают стрептококки группы C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского-Плаута-Венсана), крайне редко микоплазмы и хламидии. Причиной вирусного острого фарингита и тонзиллита могут быть аденовирусы, риновирус, коронавирус, вирусы гриппа и парагриппа, вирус Эпштейн-Барра, вирус Коксаки А и другие.
Эпидемиология
БГСА передается воздушно-капельным путем. Источниками инфекции являются больные и, реже, бессимптомные носители. Вероятность заражения увеличивается при высокой степени обсемененности и тесном контакте. Стрептококковый тонзиллит возникает чаще у детей в возрасте 5-15 лет, наибольшая заболеваемость отмечается в зимне-весенний период. Вирусные фарингиты возникают преимущественно в зимние месяцы.
Чувствительность БГСА
Цели антибиотикотерапии
Целью антибактериальной терапии острого стрептококкового тонзиллита является эрадикация БГСА в ротоглотке, что ведет не только к ликвидации симптомов инфекции, но и предупреждает развитие ранних и поздних осложнений.
Показания для назначения антибактериальной терапии
Антибактериальная терапия оправдана только при известной или предполагаемой стрептококковой этиологии острого тонзиллита. Необоснованная антибактериальная терапия способствует развитию резистентности к антибиотикам, а также может осложняться нежелательными лекарственными реакциями.
Антибактериальная терапия может быть начата до получения результатов бактериологического исследования при наличии эпидемиологических и клинических данных, указывающих на стрептококковую этиологию острого тонзиллита.
Выбор антибиотиков
При проведении антибактериальной терапии острого стрептококкового тонзиллита необходимо иметь в виду следующие факторы:
Неэффективность терапии острого стрептококкового тонзиллита
Под неэффективностью понимают:
Неудачи наиболее часто отмечаются у детей, получавших феноксиметилпенициллин, что может быть обусловлено
При ликвидации клинической симптоматики острого тонзиллита и сохраняющемся выделении БГСА повторные курсы антибиотикотерапии целесообразны только при наличии ревматической лихорадки в анамнезе у пациента или членов его семьи.
Ошибки при терапии острого стрептококкового тонзиллита
Дифференциальная диагностика рецидивирующего стрептококкового тонзиллита и носительство БГСА
Под рецидивирующим стрептококковым тонзиллитом следует понимать множественные эпизоды острого тонзиллита в течение нескольких месяцев с положительными результатами микробиологических исследований и/или экспресс-методов диагностики антигенов БГСА.
Критерии рецидивирующего стрептококкового тонзиллита:
Антибиотики, рекомендуемые для применения при рецидивирующем стрептококковом тонзиллите, приведены в таблице 2. Носителями БГСА являются в среднем около 20% детей школьного возраста в весенне-зимний период. Для носителей характерно отсутствие иммунологических реакций на микроорганизм. Учитывая низкий риск развития гнойных и негнойных осложнений, а также незначительную роль в распространении БГСА, хронические носители, как правило, не нуждаются в проведении антибактериальной терапии.
Таблица 1. Дозы и режим введения антибиотиков при остром стрептококковом тонзиллите.
Таблица 2. Антибактериальная терапия рецидивирующего стрептококкового тонзиллита, а также при неэффективности природных пенициллинов.
Пиогенный стрептококк (S.pyogenes) или бета-гемолитический стрептококк группы А (БГСА)
S.pyogenes является грамположительным кокком, собранным в цепочки. В норме колонизирует глотку у 3% взрослых и 15 – 20% детей школьного возраста.
Автор: Трубачева Е.С., врач – клинический фармаколог
Микробиологические аспекты
100% штаммов чувствительны к пенициллинам, при этом Резистентность к макролидам в Европе – от 2 до 32%, в США – 7%. У нас в связи с великой любовью к этой группе, особенно среди педиатров, скорее всего, как в Европе. То есть о макролидах в этой ситуации надо забыть, к тому же тем же азитромицином не получится создать необходимую экспозицию в связи с ограничениями по срокам применения.
Клинические аспекты
При всем вышеперечисленном БГСА – зверь страшный, и основная проблема в том, что страх к нему мы почти потеряли. Лирическое отступление on. Именно этот зверь был постоянной причиной хирургических инфекций и родильной горячки (послеродового сепсиса) в доантибиотиковую эру. А женщины, как вы помните, умирали от нее, как мухи, пока Земмельвейс не заставил врачей мыть руки (за что закончил в психушке), но они их хотя бы на руках таскать перестали. Но даже сейчас, не дай бог, хирургу со стрептококковой ангиной подойти к операционному столу, и к концу первых суток стрептококк организует очень больную и страшно воняющую проблему в конкретной послеоперационной ране. Лирическое отступление off.
Потому напомним, что S.pyogenes может вызывать следующие заболевания:
Практические вопросы диагностики:
Но самым быстрым тестом для точной диагностики на месте является стрептатест, который в течение пяти минут дает ответ о вероятности наличия БГСА у больного с острым фарингитом.
Аспекты медикаментозного лечения
Говоря «аминопенициллины», мы имеем в виду амоксициллин и его защищенные формы. Ампициллин в таблетках не в состоянии создать достаточной подавляющей концентрации, так как его биодоступность в районе 40%, и дозировать придется на шесть приемов достаточно приличную горсть таблеток, которую никто не даст назначить, и уж тем более не станет пить. В отличие от 2-3 приемов в день амоксициллина.
Если ангина произошла впервые в жизни – лечим 10 дней. Если имеем дело с постоянными рецидивами – 14 дней, так как зверь может уйти во внутриклеточное состояние, оттуда руля процессом, и, чтобы до него добраться, доза должна быть выше средней, а курс лечения соответствующим.
Когда БГСА может уйти внутрь клетки? На тех самых пресловутых 5-7 днях, когда налеты с миндалин только сошли, температура только-только нормализовалась, а антибиотик взяли и отменили. И хорошо, если после подобного произойдет только рецидивирование фарингита, а не начнутся такие осложнения, как ревматизм, гломерулонефриты и далее по списку.
При непереносимости пенициллинов помним о клиндамицине как об их адекватной замене.
Альтернативой в режиме монотерапии могут служить:
Почему максимально важно соблюдать как дозировку, так и кратность введения читаем тут – /vracham/antibiotikoterapiya/polozheniya (часть 1 и часть 2).
В заключение хочется снова воскликнуть – пожалуйста, помните о пиогенном стрептококке и о правильной длительности его лечения.
Стрептококки: чем опасны, как выявлять и лечить
Род бактерий, относящихся к условно патогенной микрофлоре. Носителями различных стрептококков являются практически все люди, включая младенцев. В норме активность микробов подавляет иммунитет. При ослаблении его защиты или получении извне большой заражающей дозы развиваются стрептококковые инфекции: воспалительные заболевания, поражающие слизистые дыхательных путей, ткани внутренних органов, зубы или оболочки мозга. Стрептококки очень устойчивы к факторам внешней среды, способны вырабатывать резистентность к антибактериальным препаратам.
Что такое стрептококки
Род Streptococcus объединяет разнообразные грамположительные микроорганизмы, способные размножаться в анаэробных условиях. Бактерии имеют шаровидную форму, их оболочки чрезвычайно устойчивы к агрессии внешней среды. В высушенных образцах биологических материалов стрептококки сохраняются жизнеспособными более года. Погибают при кипячении, химические дезинфицирующие препараты убивают их в течение 20 минут. По этой причине поверхностного антисептирования часто бывает недостаточно.
Источник распространения стрептококков — носители: зараженные или больные люди. В большой концентрации инфекция содержится на поверхности слизистых оболочек, в жидкостных выделениях: гное, экссудате, слюне. Микробы передаются от человека к человеку воздушно-капельным путем при чихании или кашле. В отличие от вирусов стрептококки разлетаются на относительно небольшое расстояние от источника: в радиусе не более трех метров. Высокая устойчивость бактерий во внешней среде определяет также алиментарный путь заражения: через грязные руки, продукты питания. Стрептококки длительное время сохраняются в молоке, мясных и морепродуктах, которые являются для этой группы инфекций питательную среду.
При размножении в организме человека стрептококки провоцируют интенсивные воспалительные реакции:
микробы группы А чаще поражают слизистые носа, ротовой полости, гортани, бронхов и легких, слухового аппарата, кожи, становятся возбудителями синуситов, тонзиллита, кариеса, ангины, пневмонии, дерматитов, рожи, скарлатины, осложнения ран и ожогов;
стрептококки группы В обычно провоцируют воспаления тканей мочевыделительной системы, суставных структур, соединительной ткани, вызывают цистит, адрекситы, инфекционные нефриты, ревматические процессы, послеродовые осложнения у женщин, эти микробы могут передаваться при половых контактах.
Развитию стрептококковых инфекций способствуют различные системные патологии и повреждения тканей. В том числе: сахарный диабет, злокачественные опухоли, иммунодефицитные, послеоперационные состояния, гиповитаминозы, открытые раны.
Признаки инфицирования
Распространенные симптомы стрептококковых инфекций:
повышение местной или общей температуры тела;
зуд, жжение, сухость в области гортани;
отечность и покраснение миндалин, образование желтого или сероватого налета на слизистых;
заложенность носа с последующими густыми выделениями зеленоватого или желтого цвета;
резкая боль и заложенность слухового прохода, серозные выделения с примесью гноя.
У большинства людей природная высокая склонность к заражению стрептококками. При передаче того или иного вида инфекции воспаляются так называемые входные ворота. Возникают ларингит, фарингит, ангина, отит. При распространении микробов из очагов заражения страдают нижние дыхательные пути, мозг, почки, кишечник и другие органы. К инфекциям вторичной формы можно отнести процессы с включением аутоиммунных механизмов: ревматоидный артрит, стрептококковый васкулит, гломерулонефрит.
Стрептококки — частые провокаторы токсических и некротических осложнений, в том числе тяжелой лихорадки, абсцессов и сепсиса.
Диагностика и лечение стрептококковых инфекций
Специфическая диагностика патогенов требует проведения бактериологического анализа соскобов слизистых, образцов слюны, мочи, мокроты, гнойного отделяемого и других биоматериалов. Кроме того, часто бывает необходимо тестирование крови на антитела к стрептококкам. Лабораторные исследования устанавливают вид возбудителя болезни в течение 20–30 минут.
Кроме этиологических анализов при различных патологиях требуется диагностика общего состояния поражениях органов: обследование у отоларинголога, проведение УЗИ, флюорографии и некоторых других.
Тактику лечения подбирают с учетом выявленных нарушений и устойчивости микробов к медикаментам. Терапию проводят врачи различных профилей: гинекологи, терапевты, пульмонологи, дерматологи. Для подавления активности инфекционной микрофлоры больным назначают курс антибиотиков. Против стрептококков эффективны Азитромицин, Эритромицин,препараты из ряда фторхинолонов: Ципрофлоксацин, Левофлоксацин. Покупать и применять медикаменты важно по назначению врача. Самодеятельность в этом вопросе приводит к развитию суперинфекций. Терапию дополняют также иммуномодулирующими средствами.
Предотвратить развитие стрептококковых заболеваний помогают санитарные меры, закаливание, использование антисептических средств.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Streptococcus pyogenes чем лечить
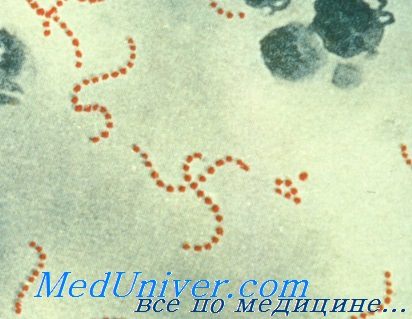
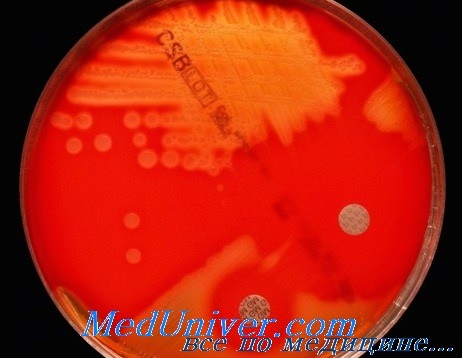
Стрептококки — грамположительные кокки, располагающиеся в микропрепарате в виде цепочки или парами. Факультативные анаэробы требовательны к питательным средам. Хорошо растут на средах с большим содержанием крови. Колонии бета-гемолитического стрептококка на кровяном агаре окружены зоной полного гемолиза, а-гемолитического стрептококка — зоной частичного гемолиза.
Дальнейшая идентификация основана на изучении биохимических и серологических (классификация Лэнсфилд) свойств возбудителя. Исследуемый материал — мазок из зева, раневое отделяемое, кровь и др.
Стрептококковые инфекции вызванные Streptococcus pyogenes
Носительство в глотке S. pyogenes протекает бессимптомно примерно у 5—30% населения. Передача инфекции осуществляется посредством аэрозольного и контактного механизмов. Заражение может произойти в любом возрасте, но чаще всего инфекция возникает у детей.
Патогенез стрептококковых инфекций вызванных Streptococcus pyogenes
S. pyogenes имеет углеводный (полисахаридный) группоспецифический антиген А (антиген Лэнсфилд) и группоспецифический белковый М-антиген, и располагающиеся на поверхности микроорганизма М-протеином (антиген), препятствующий лейкоцитарному фагоцитозу.
Антитела к М-протеину и располагающимся на поверхности микроорганизма М-протеину (антиген) формируют устойчивый иммунитет к последующей инфекции, вызванной микроорганизмами с такими же типами М-протеина. Кроме того, S. pyogenes продуцируют несколько токсинов: эритрогенный токсин (вызывает сыпь при скарлатине) и пирогенные экзотоксины А, В и С. Адгезию обеспечивают рецепторы к фибронектину.
Возбудители способны долгое время персистировать внутри клеток эпителия зева, а потому некоторые антибиотики (не проникающие внутриклеточно) не избавляют пациента от носительства.
Клинические признаки стрептококковых инфекций вызванных Streptococcus pyogenes
S. pyogenes входит в число десяти самых смертоносных возбудителей в мире. Он вызывает три вида патологических состояний:
• Инфекционное заболевание. S. pyogenes — самая частая причина развития бактериального фарингита. Кроме того, он вызывает рожу, импетиго, целлюлит, раневые инфекции и реже некротизирующий фасцит и пневмонию. Иногда развивается септицемия, приводящая к метастазирующим инфекциям (остеомиелит). Инфекционный процесс, обусловленный S. pyogenes, характеризуется острым началом с деструкцией поражённых тканей и быстро прогрессирующим течением.
Неотъемлемой частью патогенеза, развивающегося выраженного интоксикационного синдрома, является способность S. pyogenes продуцировать токсины.
• Токсин — индуцированные синдромы, протекающие на фоне инфекционного заболевания. Инфекционное заболевание, связанное с S. pyogenes, может протекать в виде генерализованного процесса или, оставаясь локализованным, сопровождаться системными проявлениями, связанными с действием экзотоксинов.
Например, действие эритрогенного токсина обусловливает возникновение сыпи при скарлатине, а пирогенные токсины становятся причиной стрептококкового шока, часто приводящего к смерти пациента вследствие полиорганной патологии. • Постинфекционные аутоиммунные заболевания. Перекрёстное взаимодействие антител к антигенам бактерии и структурным компонентам собственных тканей организма иногда приводит к развитию аутоиммунных заболеваний: ревматической лихорадке, гломерулонефриту или узловатой эритеме.
Достаточно редкая в странах с развитой рыночной экономикой ревматическая лихорадка — частая причина смерти и инвалидизации населения в регионах с низким уровнем жизни и нищетой.
Профилактика стрептококковых инфекций вызванных Streptococcus pyogenes
Распространение S. pyogenes в хирургических отделениях и родильных домах происходит достаточно быстро. Именно поэтому больных и носителей стрептококковой инфекции нужно немедленно изолировать в отдельные боксы на срок не менее 48 ч от начала проведения эффективной антибиотикотерапии. Своевременное полноценное лечение позволяет избежать развития вторичных аутоиммунных заболеваний (ревматическая лихорадка).
Препарат выбора — бензилпенициллин, к которому ещё ни разу не было зарегистрировано случаев устойчивости бактерий. Для лечения менее тяжёлых инфекций применяют внутрь амоксициллин. Альтернативными лекарственными средствами для пациентов с аллергией считают препараты группы макролидов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стрептококковая инфекция у детей
Стрептококковая инфекция приводит к таким болезням как скарлатина, ангина, гломерулонефрит, ревматизм, пиодермия, рожа, вызывает генерализованные процессы по типу септицемии и т. д. Стрептококковая инфекция может вызвать осложнение других болезней.
Согласно международной классификации, различают:
Заболевания, вызванные стрептококками, случаются по всей планете. Болезни кожи характерные для жарких стран. Скарлатина и ангина чаще встречаются в странах, где преобладает холодный и умеренный климат. Болезни подвержены дети любого возраста, даже новорожденные. Инфекция передается воздушно-капельным и контактно-бытовым путями. Также заражение может произойти через инфицированные продукты питания.
Опасаться стоит больных ангиной, пневмонией, стрептодермией, скарлатиной и другими стрептококковыми заболеваниями, а также бактерионосителей без клинических проявлений.
Формально все болезни, которые вызваны стрептококками, относят к инфекционным болезням. Но при гломерулонефрите, ревматизме и пр. нет заразительности – отличительного признака инфекционных болезней. Потому в группу стрептококковых инфекций следует относить только те, что имеют все признаки инфекционной болезни: заразительность, циклическое развитие клинических симптомов, инкубационный период, формирование специфического иммунитета. Эти признаки характерны для заболеваний, вызываемых Р-гемолитическим стрептококком группы А: ангина, скарлатина, пневмония, бронхит, рожа, фарингит, а также некоторые гнойно-воспалительные заболевания новорожденных, которые вызваны стрептококками других групп: флегмона, стрептодермия, абсцесс и т. д.
Что провоцирует / Причины Стрептококковой инфекции у детей:
Стрептококки — это грамположительные бактерии, диаметр которых от 0,6 до 1 мкм. Имеют шаровидную или овальную форму. Располагаются они парами или цепочками.
Стрептококки делят на 21 группу по углеводным антигенам клеточной стенки. Обозначаются они литерами от А до U. Болезнь у человека возникает в основном от стрептококков группы A. Для новорожденных и грудничков опасны стрептококки групп В, С и D. Они вызывают эндокардит, тяжелый сепсис, остеомиелит, менингит, инфекции мочевых путей и т. д. Стрептококки группы F вызывают глубокие воспалительные процессы ротовой полости и дыхательных путей.
Стрептококки вырабатывают разные ферменты и токсины: эритрогенные токсины (А, В, С), стрептокиназы А и В, стрептолизины О и S, дезоксирибонуклеазы и т. д. Самый токсичный компонент, который вырабатывается стрептококком, это экзотоксин. Он повреждает ткани организма, подавляет функции ретикулоэндотелиальной системы, влияет на проницаемость мембран, вызывает иммуносупрессию и др.
Патогенез (что происходит?) во время Стрептококковой инфекции у детей:
В патогенезе стрептококковых заболеваний большая роль принадлежит токсическому синдрому, который связан в основном с эритрогенным токсином, а также с аллергическим, что обусловлен сенсибилизацией к белковым структурам стрептококка и разрушенным им тканям.
Симптомы Стрептококковой инфекции у детей:
Проявления стрептококковой инфекции зависят от направленности патологического процесса.
Стрептококки группы А, как правило, поражают верхние дыхательные пути, кожу, слуховой аппарат. В этой группе числятся возбудители рожи и скарлатины у детей. Болезни, к которым приводит заражение данными микроорганизмами, делят на первичные и вторичные формы. Первичные формы – заболевания, при которых страдают «входные ворота» инфекции: ларингит, фарингит, отит, ангина, импетиго и пр.
Вторичные формы развиваются в результате включения аутоиммунных и токсико-септических механизмов развития воспаления в различных органах и системах. Это такие болезни как стрептококковый васкулит, гломерулонефрит и ревматизм.
К редким клиническим формам стрептококковых инфекций относят энтерит, некротическое воспаление мышц и фасций, очаговые инфекционные поражения органов и тканей, синдром токсического шока. Стрептококкам группы В подвержены в основном (но не только) новорожденные. Младенцы заражаются интранатально. Стрептококки группы В вызывают в основном поражение мочеполовых путей.
Стрептококковые инфекции новорожденных проявляются в виде бактериемии (30% случаев), пневмонии (32-35%) и менингита. В ½ случаев симптомы начинают проявляться в первые 24 часа после рождения. Такие инфекции имеют крайне тяжелое течение, летальный исход наступает в 37 случаях из 100. После проявления бактериемии и менингита погибают около 10-20% заболевших, а у 50% тех, кто выжил, фиксируют нарушения развития.
Стрептококковые инфекции группы В часто служат причиной послеродовых эндометритов, циститов, аднекситов у родильниц и осложнений в послеоперационном периоде при проведении кесарева сечения.
Диагностика Стрептококковой инфекции у детей:
Стрептококковая инфекция слизистой оболочки глотки и кожных покровов требует подтверждения с помощью бактериологических методов, позволяющих выделить и идентифицировать возбудителя. Перед лечением проводят тест на чувствительность к антибиотикам, поскольку на сегодняшний день многие виды стрептококка стали устойчивы к антибиотикам.
Экспресс-диагностика стрептококков группы А дает возможность выявить возбудителя за 15-20 минут, при этом чистую культуру не выделяют. Но выявление стрептококков не во всех случаях означает, что именно они спровоцировали патологический процесс (болезнь). Ребенок может быть просто носителем, а проявляющиеся симптомы спровоцированы другими вирусами/бактериями/организмами.
Ревматизм и гломерулонефрит практически всегда характеризуются повышением титра антител к стрептококкам уже с первые дни обострения. Титр антител к внеклеточным антигенам определяют с помощью реакции нейтрализации.
Если есть необходимость, проводят обследование пораженных стрептококковой инфекцией органов: осмотр отоларинголога, УЗИ мочевого пузыря, рентгенографию легких и т. д.
Лечение Стрептококковой инфекции у детей:
Лечение проводится разными специалистами – в зависимости от формы инфекции – уролог, гинеколог, пульмонолог, дерматолог и т. д. Этиологическое лечение первичных клинических форм стрептококковых инфекций проводится антибиотиками пенициллинового ряда. Если за пять дней антибиотик не доказал свою эффективность, его отменяют.
Тест на чувствительность к антибиотикам включает такие препараты: азитромицин, эритромицин, оксациллин, кларитромицин и т. д. Неэффективными для лечения стрептококковой инфекции у детей считаются гентомицин, препараты тетрациклинового ряда, канамицин.
Также должно применяться симптоматическое и патогенетическое лечение, которые зависят от клинической формы болезни. При вторичных формах стрептококковой инфекции часто возникает необходимость применения длительных курсов антибиотикотерапии, при которых нередко назначают препараты пролонгированного действия.
В последние годы было открыто, что на течение болезни положительно влияени применение иммуностимулирующих средств и иммуноглобулина человека.
Профилактика Стрептококковой инфекции у детей:
Следует соблюдать меры индивидуальной профилактики и личной гигиены, контактируя с теми, кто болен респираторными заболеваниями. Указанные меры подразумевают ношение маски, обработку поверхностей и посуды, мытье рук с мылом.
Должен осуществляться контроль над состоянием здоровья коллективов: осмотры в школах и детских садах, изоляция заболевших детей, необходимые лечебные мероприятия, выявление скрытых форм носительства стрептококковой инфекции и их лечение.
Чтобы полностью очистить организм от возбудителя и излечиться от заболевания, Всемирная организация здравоохранения рекомендует применять пенициллины согласно назначению врача более 10-ти дней.
Важны профилактические меры, препятствующие распространению внутрибольничной стрептококковой инфекции. Потому что в стационарах находятся дети, у которых ослабленное состояние, потому их организмам многократно сложнее противиться заболеванию, и у них вероятнее летальный исход.
Чтобы предупредить заражение рожениц и новорожденных, следует соблюдать санитарно-гигиенические нормы и режим, разработанные для отделений гинекологии и родильных домов.