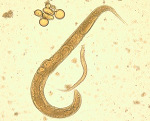
Strongyloides stercoralis что это
Стронгилоидоз
МКБ-10
Общие сведения
Стронгилоидоз – кишечный нематодоз, характеризующийся преимущественным поражением пищеварительной и гепатобилиарной системы, а также аллергическими реакциями со стороны кожи и органов дыхания. Впервые стронгилоидоз был описан в последней четверти XIX в. на основании наблюдения за солдатами, вернувшимися из Вьетнама и страдавшими упорными поносами. Тогда гельминтоз получил название «кохинхинской диареи». Заболеваемость стронгилоидозом характерна, главным образом, для тропического и субтропического пояса, где инвазированность населения кишечными угрицами достигает 30–40%. На территории России стронгилоидоз выявляется с частотой 0,2–2 %. В настоящее время интерес к стронгилоидозу обусловлен его отнесением к ВИЧ-ассоциированным паразитозам.
Причины стронгилоидоза
После линьки личинки превращаются в свободноживущие половозрелые особи, способные откладывать яйца в почве. Часть вышедших из яиц рабдитовидных личинок дифференцируется в половозрелых червей, другая – превращается в филяриевидные личинки, способные к инвазии. Проникновение личинок кишечных угриц в организм хозяина происходит преимущественно перкутантным путем (через кожу при контакте с почвой), также возможно заражение стронгилоидозом алиментарным путем (при употреблении инвазированных личинками продуктов и воды). В некоторых случаях рабдитовидные личинки превращаются в филяриевидные непосредственно в кишечнике человека, реализуя, таким образом, механизм аутоинвазии при стронгилоидозе. Такая ситуация обычно наблюдается у лиц с нарушениями функции иммунной системы, а также страдающих запорами. Повышенная заболеваемость стронгилоидозом отмечается среди пациентов с заболеваниями ЖКТ, ВИЧ-инфекцией, туберкулезом. Описаны внутрибольничные вспышки стронгилоидоза в стационарах психиатрического профиля.
Проникнув в организм человека через кожу или слизистые ЖКТ, личинки попадают в кровеносное русло, малый круг кровообращения, а затем – в бронхиолы и бронхи. При кашле вместе с мокротой личинки выходят в глотку, откуда при заглатывании бронхиального секрета проникают в пищеварительный тракт. Здесь происходит их превращение в половозрелых особей и откладывание яиц. В миграционную стадию, которая длится около 1 месяца, развивается сенсибилизация организма продуктами жизнедеятельности и распада личинок, что находит клиническое выражение в возникновении аллергических реакций. В органах, где паразитируют личинки кишечных угриц, возникает воспалительная реакция, эозинофильная инфильтрация, гранулемы, абсцессы. В тонком кишечнике образуются эрозии, язвенные поражения, кровоизлияния. Взрослые особи паразитируют в организме хозяина несколько месяцев, однако при аутоинвазии стронгилоидоз может длиться до 20-30 лет. При иммунодефицитах возможна генерализация инфекции с миграцией личинок в головной мозг, миокард, печень, присоединение вторичной бактериальной флоры с развитием летальных исходов.
Симптомы стронгилоидоза
Ранняя фаза стронгилоидоза протекает с преобладанием аллергических реакций: зудящих кожных высыпаний по типу крапивницы, приступообразного кашля, гиперэозинофилии. Сыпь представляет собой волдыри розово-красноватого цвета, обычно локализующиеся на животе, бедрах, ягодицах, спине, груди. При расчесывании элементов площадь поражения кожи увеличивается. Сыпь бесследно исчезает через 2-3 суток, однако периодически возвращается снова. Возможно развитие астматического бронхита, пневмонии, острого аллергического миокардита. При рентгенографии легких выявляют летучие инфильтраты. В ранний период больных стронгилоидозом беспокоит лихорадка неправильного типа, артралгии и мышечные боли, утомляемость, раздражительность, головные боли. Примерно через 2-3 недели после возникновения аллергического симптомокомплекса развиваются диспепсические нарушения, характеризующиеся болями в эпигастрии, тошнотой, рвотой, диареей с тенезмами. В некоторых случаях отмечается увеличение печени и селезенки, появление желтушности кожи и склер.
В поздней фазе, в зависимости от преобладающего синдрома, стронгилоидоз может протекать в дуодено-желчнопузырной, желудочно-кишечной, нервно-аллергической и смешанной формах. Дуодено-желчнопузырная форма сопровождается умеренным болевым синдромом в правом подреберье, горечью во рту, потерей аппетита, периодической тошнотой. По данным холецистографии устанавливается дискинезия желчного пузыря. При желудочно-кишечной форме ведущими в клинике стронгилоидоза являются диспепсические расстройства: длительные поносы, иногда чередующиеся с запорами, боли в животе. На этом фоне у больных может развиваться гипоацидный гастрит, энтерит, проктосигмоидит, язва двенадцатиперстной кишки, желудочно-кишечное кровотечение. Признаками нервно-аллергической формы стронгилоидоза служат упорные зудящие высыпания, астено-невротический синдром, потливость, бессонница, повышенная раздражительность. Перечисленные варианты стронгилоидоза редко встречаются изолированно, их симптомы обычно сочетаются друг с другом, обусловливая развитие смешанной формы глистной инвазии. У больных с иммунной супрессией течение стронгилоидоза может осложняться энцефалитом, абсцессом мозга, миокардитом, гепатитом, пиелонефритом, кератитом, конъюнктивитом.
Диагностика и лечение стронгилоидоза
По поводу отдельных клинических симптомов больные стронгилоидозом могут безуспешно лечиться у аллерголога, дерматолога, гастроэнтеролога. Опорными признаками, позволяющими думать о глистной инвазии, служат сочетание крапивницы, диареи, высокой эозинофилии крови и отсутствие эффекта от проводимого симптоматического лечения. Определенное диагностическое значение имеют данные эпиданамнеза (нахождение в очагах стронгилоидоза, работа с землей, подавление иммунитета и пр.).
Лабораторная диагностика стронгилоидоза основывается на выявлении личинок паразита в фекалиях, мокроте или дуоденальном содержимом, полученном при зондировании 12-перстной кишки. При хронической инвазии наибольшую чувствительность имеют серологические тесты (РИФ, ИФА), выявляющие наличие антител к паразиту. В раннем периоде у больных стронгилоидозом необходимо исключение лекарственной и пищевой аллергии; в позднем – дизентерии.
Больные стронгилоидозом госпитализируются в инфекционные клиники. Специфическая противогельминтная терапия осуществляется препаратами тиабендазол или ивермектин; реже – альбендазол, мебендазол. Параллельно назначаются десенсибилизирующие средства, проводится заместительная терапия ферментами. Повторные анализы берутся через две недели и затем ежемесячно в течение 3-х месяцев.
Прогноз и профилактика стронгилоидоза
В большинстве случаев дегельминтизация приводит к излечению от стронгилоидоза, однако больным с хронической формой требуется длительная (в течение 1 года) реабилитация с целью восстановления функции ЖКТ. При развитии органных осложнений летальность достигает 60-85%. К основным профилактическим направлениям относится выявление и лечение инвазированных лиц, охрана почвы от фекального загрязнения, санитарное благоустройство населенных пунктов. Следует помнить о недопустимости удобрения почвы в садах и огородах необезвреженными фекалиями; употребления немытых овощей, фруктов, зелени, некипяченой воды; проведения земляных работ без защитных рукавиц. Залогом массовой профилактики является повышение информированности населения о возможных путях заражения стронгилоидозом и другими кишечными гельминтозами.
Стронгилоидоз
Стронгилоидоз под названием «кохинхинская диарея» впервые описал французский врач Normand в 1876 г., обнаружив возбудителя в фекалиях солдат, вернувшихся из Кохинхины (Вьетнам), которые страдали упорными поносами.
Основы биологии возбудителя, его жизненный цикл расшифровал R. Leucart в 1882 г.
В последние годы интерес к этой инвазии со стороны медицинской общественности возрос в связи с возможным причислением ее к СПИД-ассоциированым паразитозам.
Что провоцирует / Причины Стронгилоидоза:
Strongyloides stercoralis отличается сложным циклом развития, который характеризуется сменой свободного и паразитического поколений.
Личинки способны проникать через неповрежденную кожу человека, пробуравливая эпидермис, или через потовые железы и волосяные сумки. Проникнув в ткани, они мигрируют в кровеносное русло, с током крови заносятся в правое предсердие и желудочек, легкие, оттуда продвигаются в глотку и заглатываются. Через пищевод и желудок попадают в двенадцатиперстную и тонкую кишки. Во время миграции происходит половая дифференциация, образуются половозрелые самки и самцы. Оплодотворение самок осуществляется преимущественно в легких и трахее, заканчивается в кишечнике.
Половозрелые самки задерживаются в кишечнике и проникают в слизистую оболочку. Самцы же, не способные к внедрению погибают и выбрасываются во внешнюю среду с фекалиями.
При пероральном заражении филяриевидные личинки проникают в слизистую ротовой полости, глотки, попадают в кроветок и также проходят миграцию.
Взрослые особи, представленные преимущественно партеногенетическими самками, паразитируют в либеркюновых железах двенадцатиперстной кишки, при интенсивной инвазии в слизистой оболочке тонких кишок, пилорической части желудка и даже слепой и ободочной кишках.
Развитие S. stercoralis по К. И. Скрябину и Г. Ф. Вагнеру (1924 г.) может происходить тремя путями: прямым, непрямым и внутрикишечным.
При прямом пути развития рабдитовидные личинки в фекалиях или в почве превращаются в филяриевидные, способные заражать.
Патогенез (что происходит?) во время Стронгилоидоза:
Регистрируется стронгилоидоз в Северной Америке, во многих странах Европы, в том числе в Грузии, Азербайджане, Молдове, Северном Кавказе и в Украине. Уровень пораженности населения, как правило, не отражает истинной ситуации, т. к. массовые специальные обследования на стронгилоидоз проводились ограниченно, имеющиеся показатели инвазированности основаны преимущественно на данных обследования людей по клиническим показаниям. По некоторым обобщенным данным Е. А. Шабловской, пораженность населения в разных областях Украины колеблется в пределах 0,1-10% (1978 г.).
Установленная неравномерность распространения стронгилоидоза в странах с умеренным климатом определяется как микроклиматическими особенностями, характерными для населенного пункта (например, высота стояния грунтовых вод), так и влиянием социального фактора (например, характер хозяйствования, развитие овощеводства, уровень санитарного благоустройства и др.). Установлено микроочаговое распространение стронгилоидоза с одиночным случаем в усадьбе, а также формирование семейных микроочагов в условиях сельской местности.
Интенсивные очаги стронгилоидоза с пораженностью от 6-7 до 100% зарегистрированы в психиатрических больницах, в интернатах для умственно отсталых детей и престарелых лиц, где вследствие нарушения гигиенических правил поведения передача инвазии осуществляется в коллективе не только в теплое время года, но и в помещениях зимой.
Основным источником инвазии является больной стронгилоидозом человек.
Среди инвазий человека, вызываемых нематодами, только стронгилоидоз имеет длительное течение вследствие того, что партеногенетические самки, внедрившиеся в слизистую оболочку верхних отделов тонкой кишки, могут давать новые поколения инвазионных личинок. При этом длительность инвазии может достигать 20-30 лет.
В условиях эксперимента установлена возможность адаптации возбудителя стронгилоидоза человека к различным видам животных в основном плотоядным (собакам, кошкам), а также всеядным (свиньям). Однако роль этих животных в распространении стронгилоидоза среди людей с полной достоверностью пока не доказана. В то же время опубликованы единичные сообщения об экспериментальном самозаражении человека свиным стронгилоидозом и заражении в результате контакта с выделениями инвазированной собаки.
С испражнениями инвазированных во внешнюю среду выделяются неинвазионные рабдитовидные личинки, которые превращаются в инвазионные филяриевидные при достаточной температуре и влажности. Оптимальными условиями для развития и сохранения жизнеспособности во внешней среде являются температура воздуха 28-34°С, нейтральная или слабощелочная реакция почвы, наличие органических питательных веществ, достаточная влажность.
При благоприятных условиях рабдитовидные личинки могут превращаться в половозрелые особи свободноживущего поколения. Эти свободноживущие особи ведут сапрофитный образ жизни, могут размножаться, давая рабдитовидные личинки. При наступлении неблагоприятных условий эти рабдитовидные личинки превращаются в филяриевидные, способные заражать.
При температуре 24-27°С созревание завершается за 24-48 часов. Длительность жизни инвазионных личинок во внешней среде при благоприятных условиях составляет 2-3 недели. При высыхании почвы и фекалий, а также при температуре ниже 0°С и выше 50°С личинки быстро погибают. Немаловажным условием обитания личинок кишечной угрицы является вид почвы, в которую они попадают (ее состав, кислотность, содержание гумуса).
Личинки S. stercoralis не обладают активной миграционной способностью ни в вертикальном, ни в горизонтальном направлениях. Рассеиванию личинок во внешней среде, попаданию на огородные, ягодные и бахчевые культуры способствует беспорядочное фекальное загрязнение почвы, размывание их дождевыми, поливными водами. Заражение человека происходит при перкутанном проникновении инвазионных личинок через кожу, при ее контакте с загрязненной фекалиями почвой, которая является основным фактором передачи. Заражение происходит при хождении босиком, лежании на земле без подстилки, выполнении сельскохозяйственных земляных огородных, садовых работ.
Возможно пероральное заражение при употреблении в пищу овощей, ягод, фруктов с поврежденной поверхностью, загрязненных почвой, содержащей личинки. При таком заражении филяриевидные личинки также проходят миграцию, проникая через слизистую ротовой полости и пищевода. В трещинах и вмятинах овощей личинки выживают до 4 суток.
Имеются единичные сообщения о внутриутробном заражении стронгилоидозом плода, не исключается возможность трансмаммарной передачи инвазии.
Ведущее значение в патогенезе имеет сенсибилизация организма продуктами метаболизма паразита. Этот механизм особенно ярко выражен не только во время миграции личинок в ранней фазе, но и в кишечной и выражается в появлении на коже зудящих высыпаний, крапивницы, типичной по характеру и локализации. Одновременно в большинстве случаев выявляется эозинофилия, достигающая иногда очень высоких показателей.
Симптомы Стронгилоидоза:
Наличие двух фаз инвазии, возможность вне- и внутрикишечной реинвазии, многообразие синдромов поражения различных органов и систем, обусловленных как непосредственным воздействием гельминта, так и выраженной сенсибилизацией организма, делает клинику стронгилоидоза полисимптомной.
Высыпания, как правило, повторяются от нескольких раз в месяц, до нескольких раз в год и реже без какой бы то ни было цикличности.
В некоторых случаях такие больные с диагнозом «пищевая аллергия», «лекарственная аллергия» и др. получают непрофессиональные советы по лечению, которое не достигает цели, ибо крапивница повторяется.
В большинстве случаев крапивница сопровождается высокой эозинофилией, что делает необходимой консультацию гематолога.
В этот период больные жалуются на быструю утомляемость слабость, головокружения, головные боли, раздражительность нередко возникают явления бронхита с астмоидным компонентом, пневмонии, приступы удушья.
Однако нередко симптомы ранней фазы стронгилоидоза бывают слабо выражены, а в ряде случаев инвазия проходит под другим диагнозом.
Следует знать, что наличие крапивницы, эозинофилии с проявлениями болезни желудочно-кишечной или желчно-пузырной патологии является важным диагностическим показателем для специального обследования.
Постепенно острота клинических проявлений сглаживается, заболевание переходит в хроническую, позднюю фазу болезни, принимает затяжное течение. О значительном полиморфоризме клинических проявлений стронгилоидоза в этой фазе свидетельствует наличие многих клинических классификаций, зависящих от преобладания симптомов поражения тех или иных органов или систем.
Клинический опыт позволяет признать, что наиболее характерными для стронгилоидоза являются дуодено-желчнопузырная или желчно-печеночная, желудочно-кишечная, нервно-аллергическая или аллерго-токсическая и смешанная формы болезни.
Для дуодено-желчнопузырной формы характерно медленное монотонное течение. Основным ее проявлением является в разной мере выраженный болевой синдром с функциональными и органическими поражениями желчного пузыря, дискинетическими расстройствами, установленными результатами холецистографии (деформации тени желчного пузыря, нарушении смещаемости и подвижности и др.). Больные жалуются на горечь во рту, горькие отрыжки, потерю аппетита, боли в правом подреберье, периодически возникающие тошноту и рвоту.
Ведущими симптомами у больных желудочно-кишечной формой стронгилоидоза являются диспепсические явления и расстройства стула, выражающиеся в чередовании поносов с запорами с частотой стула 3-4 и более раз в сутки. Стул водянистый, иногда с примесью слизи и крови. При объективном обследовании у больных определяется обложенный язык, болезненность при пальпации различных отделов живота. Нередко регистрируются симптомы гипоацидного гастрита, энтерита, энтероколита. У некоторых больных проявляются симптомы язвенной болезни двенадцатиперстной кишки, желудка. Иногда больные с подозрением на дизентерию направляются в инфекционные отделения больниц.
У большинства больных эозинофилия крови до 50-70-80%.
Как и при всех других паразитарных и инфекционных болезнях, стронгилоидоз может протекать в легкой, средней тяжести и тяжелой формах.
Неблагоприятное течение болезни с генерализацией процесса и аутосуперинвазией наблюдается у больных с пониженной резистентностью, обусловленной сопутствующими тяжелыми болезням (например, онкологическими), при недостаточности питания, а также при лечении иммуносупрессивными препаратами (гормональными, цитостатиками) и у ВИЧ-инфицированных. Обследование на стронгилоидоз перечисленных групп больных надо считать обязательным.
Диагностика Стронгилоидоза:
Среди большого многообразия клинических проявлений стронгилоидоза существуют симптомы, имеющие важное диагностическое значение. Как было отмечено ранее, сочетания диареи, билиарной и кишечной патологии с эозинофилией крови и крапивницей, хроническое течение заболевания, неэффективность проводимого симптоматического лечения является основанием для предположительного диагноза. Приведенные клинические признаки могут рассматриваться в качестве наводящих на диагноз. Нельзя исключить также диагностическое значение эпидемиологического анамнеза, как-то работа на шахтах, в горнодобывающей промышленности, на строительных, сельскохозяйственных работах, пребывание в очагах стронгилоидоза и др., при которых возрастает риск заражения через почву.
Окончательный диагноз подтверждается только положительными результатами лабораторного исследования кала, дуоденального содержимого, реже мокроты при обнаружении личинок стронгилоидеса.
Для обнаружения личинок в кале используют специальные методы. Обычные копроовоскопические методы (мазок Като), нативный мазок малоэффективны, методы обогащения с солевыми растворами (Фюллеборна, Калантарян), в котором личинки погибают и сморщиваются, также неприемлемые.
Методом выбора для диагностики стронгилоидоза является метод Бермана, который основан на термотропности рабдитовидных личинок кишечной угрицы.
Отечественными и зарубежными авторами предложено множество модификаций метода Бермана, но, ни одна из них не оказалась более эффективной.
В трудных для лабораторной работы условиях экспедиций для массовых обследований Е. С. Шулъман предложил метод «закручивания».
По методу закручивания 2-3 г фекалий эмульгируют 8-10 мм воды или физиологического раствора. Взвесь фекалий размешивают стеклянной палочкой быстрыми круговыми движениями, затем палочку извлекают и каплю на ее конце переносят на предметное стекло для микроскопии.
За рубежом для выявления личинок из фекалий рекомендован более громоздкий метод культивирования личинок на угле (Sasa с соавт., 1958 г.).
Личинки угрицы могут быть обнаружены также в дуоденальном содержимом. Из полученных при дуоденальном зондировании порций пинцетом выбирают хлопья и микроскопируют в капле теплого (37 °С) изотонического раствора хлорида натрия. Остальное содержимое взбалтывают с равным объемом этилового эфира, центрифугируют 3-5 минут при 800-1000 об./мин, полученный осадок микроскорируют под малым увеличением микроскопа.
Установлению диагноза способствует повторное исследование.
При интенсивной легочной форме стронгилоидоза личинки могут быть обнаружены в мокроте. Исследуют мокроту в нативном мазке или же ее суточную порцию смешивают с равным объемом 0,5% раствора едкой щелочи, после пятиминутного встряхивания центрифугируют и осадок исследуют под микроскопом.
Серологические методы диагностики разработаны слабо и вследствие недостаточной специфичности, а также отсутствия технологического оснащения применения в клинической практике не получили (РИФ, ИФА).
Лечение Стронгилоидоза:
Профилактика Стронгилоидоза:
Профилактические мероприятия при стронгилоидозе направлены на выявление и оздоровление инвазированных и на охрану окружающей среды от загрязнения фекалиями.
Обязательному обследованию на стронгилоидоз подлежат больные, страдающие заболеваниями органов пищеварения, гепатобилиарной системы, особенно при наличии у них эозинофилии или крапивницы, т. е. при наличии характерных для инвазии клинических показаний.
Учитывая особенности эпидемиологии стронгилоидоза, наличие групп профессий повышенного риска заражения, обследованию методом Бермана подлежат землекопы, шахтеры, рабочие очистных сооружений, строители дорог, парниковых хозяйств, овощных баз и др., а также лица, находящиеся в больницах, интернатах, колониях для психических больных.
Выявленные инвазированные подлежат дегельминтизации лучше в условиях стационара или полустационара с последующим диспансерным наблюдением на протяжении одного года: с обследованием специальным методом Бермана один раз в месяц в течение 6 месяцев и один раз в квартал следующие полгода. С диспансерного учета снимают через год после трехкратного обследования с интервалом 2-3 дня при получении отрицательных результатов анализов.
Важным и решающим методом профилактики стронгилоидоза является охрана внешней среды от фекальных загрязнении и обеззараживание загрязненной почвы. Это, прежде всего меры по санитарному благоустройству населенных мест, организация плановой очистки дворовых туалетов, запрещению удобрение почвы огородов необезвреженными фекалиями.
Фекалии больных стронгилоидозом можно обеззараживать крутым кипятком в соотношении 1:2, хлорной известью из расчета 200 г на порцию фекалий при экспозиции один час.
Для обеззараживания почвы в микроочагах (усадьбах) стронгилоидоза рекомендуют использовать 10%-ный раствор калийных, азотных, фосфатных удобрений или 2%-ный раствор пестицида карбатиона.
Успех профилактики стронгилоидоза возможен при условии санитарного просвещения населения с разъяснением опасности заражения и путей общественной и личной профилактики.
К каким докторам следует обращаться если у Вас Стронгилоидоз:
Стронгилоидоз
(остричная инфекция)
, MD, University of Virginia School of Medicine
Стронгилоидоз является одним из основных паразитарных заболеваний, передающихся через почву. Во всем мире заражено приблизительно 30–100 миллионов человек. Стронгилоидоз является эндемичным повсюду в тропиках и субтропиках, включая сельские районы юга Соединенных Штатов, в местах, где голая кожа соприкасается с инфекционными личинками в почве, загрязненной людьми. S. stercoralis обладает уникальной способностью развиваться до зрелого возраста как в почве, так и в кишечнике человека. Кроме того, в отличие от других круглых червей, передающихся через почву, S. stercoralis способен создавать условия для аутоинфекции, которая может привести к хроническому заболеванию, длящемуся десятилетиями, или вызвать синдром гиперинфекции у лиц, принимающих кортикостероиды или другие иммунодепрессанты, или у лиц с нарушениями T H2-опосредованного иммунитета, особенно тех, кто инфицирован Т-лимфотропным вирусом человека 1 типа (HTLV-1).
При синдроме гиперинфекции большое количество личинок попадает в кровоток, легкие, центральную нервную систему и другие органы. Полимикробная бактериемия и менингит могут возникать вследствие нарушения целостности слизистой оболочки кишечника и наличия бактерий на поверхности попавших в организм личинок.
Серьезный С. стеркоралис ( S. stercoralis) инфекции возникли у реципиентов трансплантатов солидных органов, как у тех, у кого была предсуществующая субклиническая инфекция, так и у тех, кто получил органы от бессимптомных, но инфицированных доноров (1 Справочные материалы Стронгилоидоз – инвазия, вызываемая стронгилоидами Strongyloides stercoralis. Проявления включают сыпь и легочные признаки (кашель и хрипы), эозинофилию и боль в животе с диареей. Диагноз ставится. Прочитайте дополнительные сведения 
Strongyloides fülleborni, который заражает шимпанзе и бабуинов, может вызвать ограниченные инфекции у людей.
Справочные материалы
1. Abanyie FA, Gray EB, Delli Carpini KW, et al: Donor-derived Strongyloides stercoralis infection in solid organ transplant recipients in the United States, 2009–2013. Am J Transplant 15 (5):1369–1375, 2015. doi: 10.1111/ajt.13137
Патофизиология стронгилоидоза
Аутоинфекция
Некоторые рабдитовидные личинки в кишечнике превращаются в инвазионные филяриформные личинки, которые снова немедленно внедряются в стенку кишечника, замыкая короткий жизненный цикл (внутренняя аутоинфекция). Иногда филяриформные личинки выходят вместе с калом во внешнюю среду. Если испражнения загрязняют кожу (например, ягодицы или бедра), то личинки могут повторно проникать через кожу (внешняя аутоинфекция).
Аутоинфекция объясняет, почему стронгилоидоз может сохраняться в течение многих десятилетий, и помогает понять, почему при синдроме гиперинфекции обнаруживается такое большое количество червей и диссеминированный стронгилоидоз.
Синдром гиперинфекции и диссеминированный стронгилоидоз
Синдром гиперинфекции может последовать за недавно приобретенной инфекцией, вызванной Strongyloides, или за активацией инфекции, которая ранее была бессимптомной. В любом случае, это может привести к диссеминированному заболеванию органов, которые обычно не являющиеся частью нормального жизненного цикла паразита (например, центральная нервная система (ЦНС), кожа, печень, сердце). Гиперинфекция обычно возникает у людей с нарушениями T H2-опосредованного иммунитета, в том числе у принимающих кортикостероиды, получающих иммуносупрессивную терапию при трансплантации солидных органов или гемопоэтических стволовых клеток, или инфицированных Т-лимфотропным вирусом человека 1-го типа (HTLV-1). Также гиперинфекция была ассоциирована с алкоголизмом и недоеданием. Однако гиперинфекция и диссеминированный стронгилоидоз менее распространены, чем можно было бы предположить, среди пациентов с ВИЧ/СПИД, даже среди тех, кто проживает в областях, где Strongyloides высокоэндемичен.
Справочные материалы по патофизиологии
1. Stauffer WM, Alpern JD, Walker PF: COVID-19 and Dexamethasone : A potential strategy to avoid steroid-related Strongyloides hyperinfection [published online ahead of print, 2020 Jul 30]. JAMA. 10.1001/jama.2020.13170. doi:10.1001/jama.2020.13170
Симптомы и признаки стронгилоидоза
Острый и хронический стронгилоидоз может быть бессимптомным.
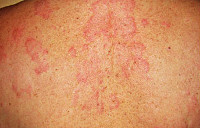
Начальным проявлением острого стронгилоидоза может быть зудящая эритематозная сыпь в том месте, где личинки внедрились в кожу. Кашель может появляться, когда личинки мигрируют через легкие и трахею. Личинки и взрослые черви, находящиеся в желудочно-кишечном тракте, могут быть причиной боли в животе, диареи и анорексии.
Личинка кишечной угрицы может внедриться в кожу перианальной области (результат аутоинвазии), что приводит к развитию клинической картины «lARVA MIGRANS», характерной для инфекции Strongyloides. Сыпь обычно начинается в перианальной области и сопровождается интенсивным зудом. Как правило, ползучая сыпь представляет собой линейные или серпигинозные, быстро мигрирующие (до 10 см/час) эритематозные уртикарные повреждения кожи. Также может развиться неспецифическая макулопапулезная или похожая на крапивницу сыпь.
Синдром гиперинфекции и диссеминированный стронгилоидоз
Симптоматика со стороны желудочно-кишечного тракта и легочные проявления весьма характерны. Бактериемия может развиться, когда личинки проникают в кишечник, разрушая слизистую оболочку и перенося бактерии на их поверхности. Может развиться кишечная непроходимость, обструкция, обильное кровотечение из желудочно-кишечного тракта, тяжелое нарушение абсорбции и перитонит. Легочные признаки включают одышку, кровохарканье и дыхательную недостаточность. Инфильтраты могут быть видны на рентгенограммах грудной клетки или КТ изображениях
Другие симптомы зависят от того, какие органы поражены. Поражения центральной нервной системы (ЦНС) проявляются симптомами менингита, абсцессом головного мозга и диффузным поражением головного мозга. Вторичный грамотрицательный менингит и бактериемия, которая регистрируется с высокой частотой, вероятно, связаны с разрушением слизистой оболочки кишечника и миграцией личинок, вместе с которыми бактерии попадают в кровь и ЦНС. Инфекция с поражением печени может привести к холестатическому и гранулематозному гепатиту.
Гиперинфекция и диссеминированный стронгиолоидоз может быть смертельным для пациентов с ослабленным иммунитетом, даже при лечении.
Диагностика стронгилоидоза
Выявление личинок с помощью микроскопического исследования образцов, включая стул или материал, полученный путём аспирации из двенадцатиперстной кишки, а также исследования бронхиальных смывов, мокроты или других жидкостей организма у лиц с синдромом гиперинфекции и диссеминированного стронгиолоидоза.
Иммуноферментный анализ на антитела
По результатам микроскопического исследования одного образца кала личинки обнаруживают приблизительно в 25% случаев неосложненных инфекций, вызванных Strongyloides. Повторное исследование концентрированных образцов кала повышает чувствительность; рекомендуется проводить исследование от не менее 3 до 7 образцов кала. Специализированные методы исследования кала повышают точность диагностики. Они включают в себя пластины с культурами питательных сред на агаре, метод воронки Бермана и метод Харады и Мори (культивирование лечинок гельминтов на фильтровальной бумаге).
При синдроме гиперинфекции и диссеминированного стронгиолоидоза филяриевидные личинки могут быть обнаружены в кале, содержимом двенадцатиперстной кишки, моероте и бронхиальных смывах, а иногда в цереброспинальной жидкости (ЦСЖ), моче или плевральной или асцитической жидкости. Их также можно увидеть при биопсии легочной ткани или ткани других органов. Рентгенография грудной клетки может показать диффузные интерстициальные инфильтраты, уплотнение легочной ткани или абсцесс.
Доступно несколько иммунодиагностических тестов для определения анти-стронгилоидных антител в сыворотке крове. ИФА рекомендуется из-за его большей чувствительности ( > 90%). Сывороточные антитела IgG могут обнаруживаться даже у пациентов с ослабленным иммунитетом при диссеминированном стронгилоидозе, однако отсутствие обнаруживаемых антител не исключает инфекцию. Перекрестные реакции у пациентов с филяриатозом или другими инфекциями, вызванными нематодами, могут привести к ложно-положительным анализам. Результаты исследования на антитела не могут использоваться, чтобы дифференцировать острую инфекцию от перенесенной в прошлом. Положительный анализ говорит о том, что нужно проявить настойчивость для обнаружения личинок, чтобы подтвердить диагноз паразитологически.
Серологический мониторинг может быть полезным при сероэпидемиологических обследованиях, но необходимо учитывать тот факт, что через 6 месяцев после излечения уровень специфических антинел может существенно снижаться.
Молекулярные тесты для диагностики S. stercoralis, включая методы, основанные на полимеразной цепной реакции (ПЦР), доступны в некоторых референсных лабораториях. Чувствительность и специфичность молекулярных тестов варьируется, и они все еще не заменили микроскопические и серологические тесты для подтверждения диагноза.
Эозинофилия Эозинофилия Эозинофилия – это увеличение числа эозинофилов в периферической крови >500/мкл (> 0,5 × 109/л). Причины и сопутствующие заболевания являются многочисленными, но часто представляют аллергическую. Прочитайте дополнительные сведения 
Скрининг
Лица, которые, возможно, подвергались воздействию Strongyloides, должны быть обследованы с помощью анализа кала и/или серологического исследования. В кандидаты для скрининга включают тех людей, в чьих анамнезах присутсвует информация о путешествиях или проживании в эндемичных районах (в последнее время или даже в далеком прошлом) и любой из следующих критериев:
Симптомы, предполагающие стронгилоидоз