Susp neo что это такое в медицине расшифровка
Рак прямой кишки
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
Характер роста опухоли может быть:
По гистологической картине новообразование бывает:
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
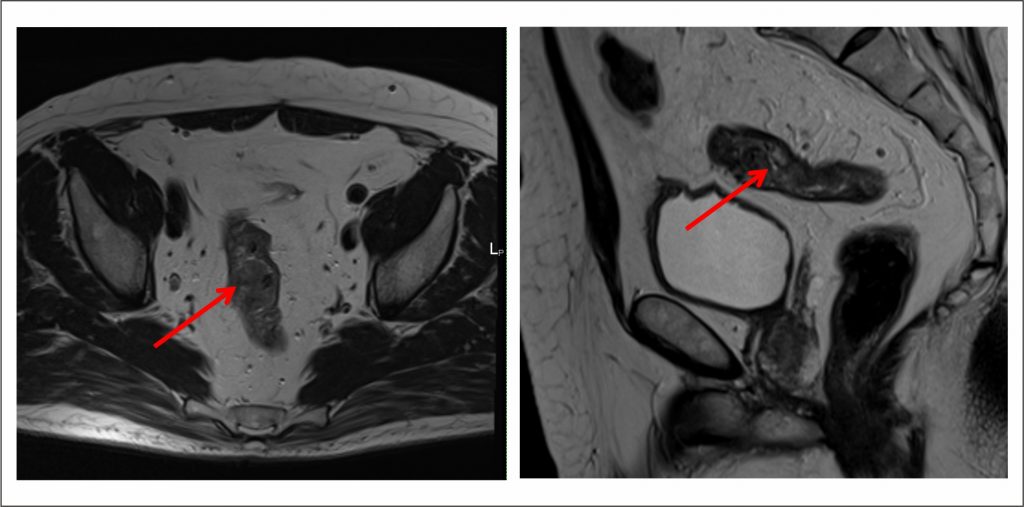
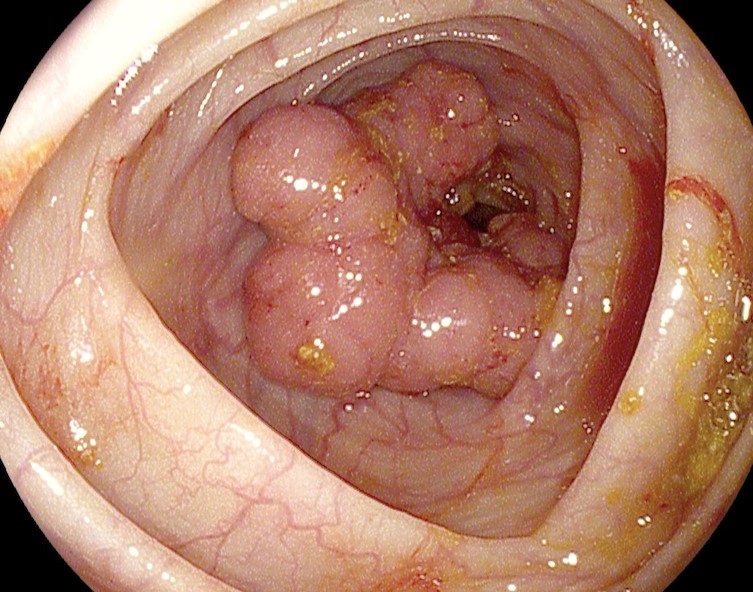
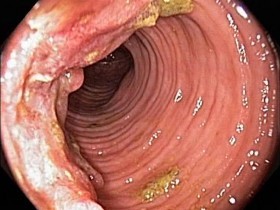
Как выглядит рак прямой кишки – фото
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Сложный случай: что такое нейроэндокринные опухоли и канцероматоз брюшины
А Оксана Голубева рассказала, каково это — быть не врачом, а пациентом, где она искала информацию о своем диагнозе, и почему ей повезло.
Что такое НЭО?
Нейроэндокринные опухоли (НЭО) возникают из нейроэндокринных клеток. Последние расположены практически во всех органах и тканях организма. Эти клетки получают сигналы от нервной системы и выделяют в кровь гормоны – процесс называется нейроэндокринной интеграцией, — поясняет Павел Сорокин.
По словам онколога, нейроэндокринные опухоли редкие и разнообразные, поэтому их тяжело изучать.
Нейроэндокринные опухоли яичников составляют 0.5% от всех нейроэндокринных опухолей. Большинство из них растет медленно и выявляется на 1 стадии. Стандарт лечения в таком случае – удаление опухоли и наблюдение. Если появились метастазы НЭО яичника, то по возможности их тоже необходимо удалять. Но требуется ли какое-то дополнительное лечение, чтобы снизить риск рецидива болезни – неизвестно, — уточняет Павел.
Оксана вспоминает, что первые симптомы проявились около 7-8 лет назад. Вернее, симптом был только один, и он женщину не насторожил.
Ночью меня бросало в пот. Я подумала, что это может быть связано с недавней беременностью и лактацией. Тогда я минимально обследовалась: сходила на осмотр к гинекологу, сделала рентгенограмму легких, сдала лабораторные анализы, в том числе гормоны щитовидной железы. Сомнение вызывало незначительное снижение гемоглобина, которое я связала с недосыпом, погрешностями в диете и обильными менструациями, — уточняет Оксана Голубева.
 |
Долгое время опухоль себя не проявляла. Возможно, так продолжалось бы и дальше, если бы не экстренная госпитализация.
4 февраля прошлого года у меня нестерпимо заболел живот. Прямо с рабочего места я попала на операционный стол. В ходе операции врачи обнаружили опухоль яичника и канцероматоз брюшины,— вспоминает Оксана.
Канцероматоз — не самостоятельное заболевание, а вариант распространения опухоли, при котором она метастазирует по брюшине.
Выглядит это как множественные опухолевые узлы на органах брюшной полости, а также на брюшных стенках. Размер очагов может быть от микроскопических, до огромных – 10 см и более. Количество узлов также отличается – от единичных до не поддающихся счету. Чаще всего канцероматоз брюшины развивается при раке яичников, желудка, аппендикса, толстой кишки и поджелудочной железы. При каждой из этих опухолей он отличается по проявлению, лечению и прогнозу. Человека начинают беспокоить симптомы, связанные с накоплением жидкости в животе (асцит) или большой опухолевой массы. Самое частое – увеличение объема живота (в старых учебниках по гинекологии писали «юбка стала мала в поясе»), появление тяжести в животе, запоры, ощущение опухоли в животе, — поясняет Павел.
Поставить такой диагноз можно до операции: по данным УЗИ, МРТ или КТ. Однако, по словам Павла Сорокина, все эти методы позволяют увидеть только крупные очаги – хотя бы 5 мм. Канцероматоз может выглядеть и как сотни мелких, размером с просяное зернышко, очагов, покрывающих брюшину и внутренние органы.
Достоверно оценить распространенность канцероматоза можно только во время операции. Обычно она начинается с лапароскопии: через небольшой прокол вводится специальная камера, позволяющая разглядеть все отделы брюшной полости, — заключает Павел Сорокин.
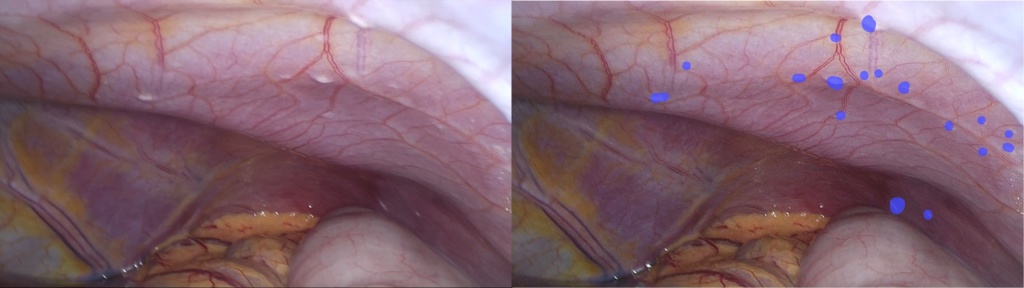 |
Так выглядит канцероматоз брюшины передней брюшной стенки
Сложно исследовать и лечить
С постановкой окончательного диагноза возникли трудности.
Было понятно, что есть нейроэндокринная опухоль яичника и канцероматоз брюшины. Однако НЭО — это очень редкий вид опухолей, который встречается менее, чем в 0.1% случаев от всех новообразований яичников, поэтому их сложно исследовать. У Оксаны опухоль распространилась по брюшине, что встречается еще реже: обычно эти опухоли ограничены яичником.
Опухоль под микроскопом смотрели в четырех ведущих лабораториях Москвы и Санкт-Петербурга, и везде диагноз различался.
А ведь от диагноза зависит план лечения. К тому же, нейроэндокринные опухоли яичника бывают метастатическими. То есть первичная опухоль может быть небольшой и находиться в другом органе, но дать метастаз в яичник, который вырастет в размере и может быть принят за первичную опухоль. Поэтому перед началом лечения требовалось полное обследование, — поясняет Павел Сорокин.
За трудностями в диагностике последовали сложности в назначении лечения.
Для нейроэндокринных опухолей нет стандартного лечения. Весь мировой опыт умещается в нескольких статьях, описывающих пару десятков случаев. Нет однозначного мнения о необходимом объеме обследований, лучшем методе лечения и наблюдении после. Я связался с Вадимом Гущиным – хирургом-онкологом из США, который специализируется на канцероматозе брюшины. И с Марией Дельгранде из Швейцарии, специализирующейся на опухолях яичников. Предложенные ими варианты лечения тоже различались. В итоге мы остановились на циторедуктивной операции, — продолжает Павел.
Операция
Так как я медицинский работник, я не пошла на обследования с первого этапа — с участкового терапевта или онколога. С организацией обследований очень помогали коллеги. И все равно окончательный диагноз мне поставили почти через три месяца! Очень сложно было искать информацию по своему диагнозу. Некоторые сведения я нашла на сайте медицинского общества «МОЛНЭО». Отыскала и пациентскую группу «ВКонтакте», где можно задать вопросы, найти психологическую поддержку и просто поговорить, — делится Оксана.
Оксану ожидала сложная многочасовая операция — циторедуктивная, в ходе которой нужно было полностью освободить брюшную полость от видимой опухоли.
Часто приходится удалять несколько органов, так как их невозможно сохранить, не оставив опухоль. И даже в этом случае нельзя быть уверенным, что не осталось отдельных опухолевых клеток, которые не видны глазу. Чтобы подействовать на них, применяется внутрибрюшная гипертермическая химиоперфузия – HIPEC. В конце операции брюшная полость промывается нагретым раствором химиопрепарата, чтобы подействовать на микроскопические проявления опухоли.
К сожалению, эти операции выполняются в небольшом числе клиник по всему миру, поэтому многие пациенты не могут получить качественное лечение. Это связано со значительной стоимостью самой операции и реабилитации после, необходимости высокой квалификации хирурга и его команды, а также с отбором пациентов, которым эта операция принесет пользу,— объясняет Павел Сорокин.
Оксану прооперировали специалисты из НМИЦ онкологии им. Н.Н. Петрова. В команде врачей был и Павел Сорокин.
 |
По ту сторону
Я чувствовала ужасную слабость, не могла передвигаться без посторонней помощи, нарушилась работа ЖКТ. Две недели я находилась под наблюдением медперсонала в условиях стационара, где получала лекарственную терапию, специальное питание и занималась лечебной физкультурой.
А затем долечивалась амбулаторно. Раз в 10 дней мне нужно было попасть на прием к участковому врачу. Это стоило больших усилий и поддержки со стороны окружающих.
Оказавшись в роли пациента, я в полной мере осознала, как это тяжело — быть больным человеком. Повезло, что я врач. Я представляю, какие вопросы нужно задать, чтобы ускорить решение проблемы. Понимаю, куда нужно обратиться. Если ты не врач, таких знаний у тебя, скорее всего, нет. И тобой никто не занимается. По большому счету ты никому не нужен. Все, что ты можешь организовать, ты делаешь с помощью своих собственных сил и ресурсов,— вспоминает Оксана.
Прогнозы
Прогноз при НЭО яичников обычно хороший – большинство пациенток живут без рецидива многие годы и десятилетия. В случае Оксаны опухоль росла медленно: за несколько месяцев, прошедших от момента установки диагноза до циторедуктивной операции, опухоль не изменилась – это также наталкивает на мысль о ее благоприятном прогнозе, — говорит Павел Сорокин.
Что касается НЭО яичника в сочетании с канцероматозом — тут прогнозы делать сложно из-за недостатка данных.
В литературе встречаются серии и отдельные случаи, когда пациентки жили 10 лет и более после проведенного лечения, — объясняет Павел Сорокин.
С момента операции прошло 7 месяцев. Я работаю, получаю бесплатно один раз в месяц лекарство, уменьшающее проявление симптомов карциноидного синдрома — отлоголоска НЭО, проявляющегося, в частности, в виде сухих приливов и диареи. Выполняю каждые три месяца нейровизуализацию (КТ, МРТ) брюшной полости, контролирую показатели крови.
Жизнь продолжается, после операции она поменялась незначительно. Есть ограничения в питании: сладкое, жирное, кофе, алкоголь, некоторые фрукты исключаются, нельзя много мучного. Не могу поднимать тяжести, пока устаю к концу рабочего дня и недели.
А вообще, я учусь танцевать и считаю себя здоровой,— заключает Оксана Голубева.
Рак легких
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
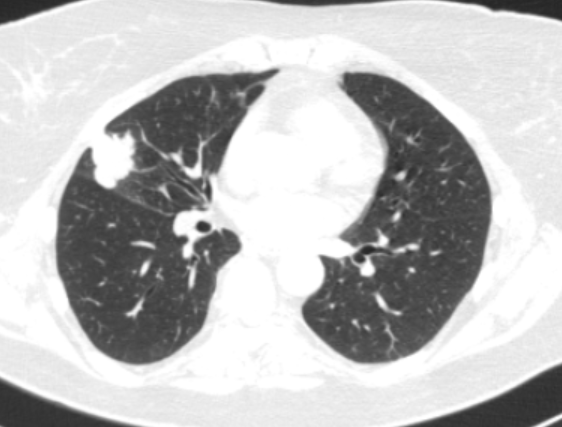
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
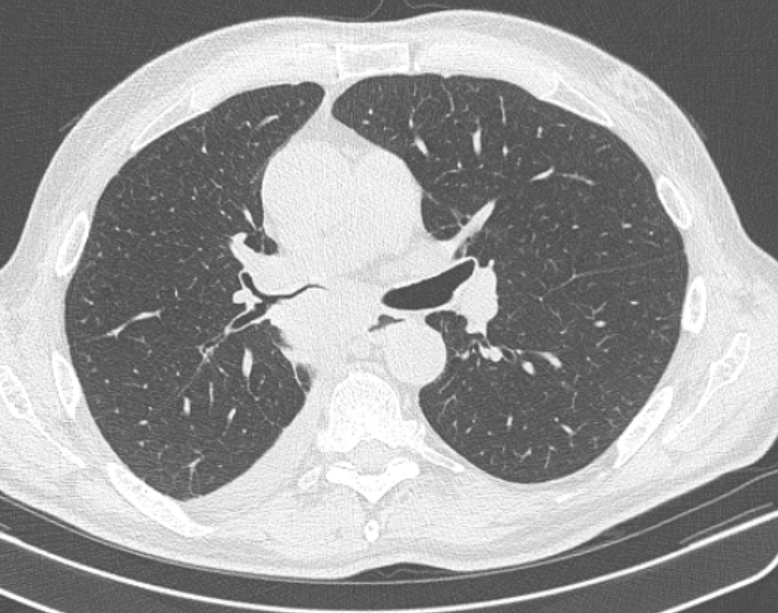
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
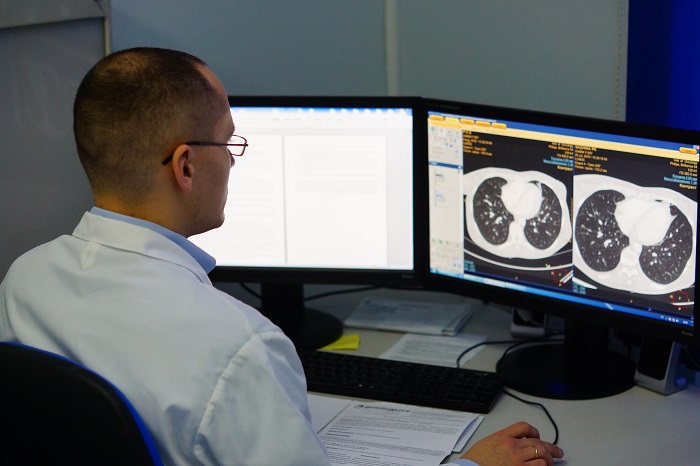
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Нейроэндокринные опухоли
Нейроэндокринные опухоли – гетерогенная группа эпителиальных новообразований, происходящих из клеток APUD-системы. У большинства больных нейроэндокринными опухолями развивается карциноидный синдром, включающий в себя приливы, боли в животе, диарею, нарушения дыхания, поражение сердечных клапанов и телеангиэктазии. Возможны также гипогликемия, чувство голода, расстройства сознания, судороги, пептические язвы, похудание, диабет, дерматит, тромбозы и тромбоэмболии. Диагноз выставляется с учетом симптомов, данных лабораторных и инструментальных исследований. Лечение – операция, химиотерапия, симптоматическая терапия.
Общие сведения
Нейроэндокринные опухоли (НЭО) – группа новообразований различной степени злокачественности, происходящих из клеток диффузной нейроэндокринной системы, способных продуцировать пептидные гормоны и биогенные амины. Нейроэндокринные опухоли относятся к числу редко встречающихся онкологических заболеваний. Обычно поражают пищеварительную и дыхательную системы, но могут выявляться и в других органах. Возникают спорадически или являются следствием одного из нескольких наследственных синдромов, сопровождающихся развитием множественных нейроэндокринных опухолей в различных органах.
Статистические показатели заболеваемости составляют 2-3 человека на 100 тыс. населения, однако специалисты указывают на то, что в процессе аутопсии нейроэндокринные опухоли обнаруживаются у 8-9 человек на 100 тыс. населения, что свидетельствует о низком уровне прижизненной диагностики. Обычно выявляются у взрослых, мужчины страдают чаще женщин. Лечение осуществляют специалисты в сфере онкологии, гастроэнтерологии, пульмонологии, эндокринологии и других областей медицины (в зависимости от локализации новообразования).
Классификация нейроэндокринных опухолей
С учетом особенностей эмбриогенеза различают три группы нейроэндокринных опухолей:
С учетом локализации выделяют бронхопульмональные нейроэндокринные опухоли и новообразования пищеварительной системы. НЭО бронхов и легких составляют около 3% от всех онкологических заболеваний дыхательной системы и примерно 25% от общего количества нейроэндокринных опухолей. НЭО пищеварительной системы составляют около 2% от всех онкологических процессов данной локализации и более 60% от общего числа нейроэндокринных опухолей. Поражения пищеварительной системы, в свою очередь, подразделяются на эндокринные карциномы (устаревшее название – карциноиды) и другие новообразования (инсулиномы, випомы, глюкагономы, соматостатиномы, гастриномы). Эндокринные карциномы чаще всего встречаются в аппендиксе и тонкой кишке, другие неоплазмы – в поджелудочной железе.
В отдельных случаях нейроэндокринные опухоли образуются из клеток, являющихся производными эндодермы, нейроэктодермы и эмбрионального нервного гребешка, и локализуются в передней доле гипофиза, щитовидной железе, паращитовидных железах, надпочечниках, предстательной железе, молочной железе, почках, коже или яичниках. Нейроэндокринные опухоли, расположенные за пределами дыхательной системы и желудочно-кишечного тракта, составляют около 15% от общего количества новообразований данной группы.
Согласно классификации ВОЗ, все нейроэндокринные опухоли пищеварительной системы вне зависимости от их вида и локализации подразделяются на три категории:
В отличие от новообразований ЖКТ, нейроэндокринные опухоли дыхательной системы сохранили старое название карциноид. В соответствии с классификацией ВОЗ выделяют четыре категории таких неоплазий:
Наряду с перечисленными «обобщенными» классификациями существуют классификации ВОЗ для нейроэндокринных опухолей различной локализации, созданные с учетом диаметра первичного новообразования, глубины прорастания подлежащих тканей, степени вовлечения нервов, лимфатических и кровеносных сосудов, наличия или отсутствия метастазов и некоторых других факторов, оказывающих влияние на течение и прогноз заболевания.
Симптомы нейроэндокринных опухолей
Нейроэндокринные опухоли ЖКТ
Нейроэндокринные опухоли ЖКТ (эндокринные карциномы, карциноидные опухоли ЖКТ) чаще всего выявляются в области червеобразного отростка. Второе место по распространенности занимают неоплазии тонкого кишечника. Нейроэндокринные опухоли толстого кишечника и прямой кишки составляют 1-2% от общего количества онкологических процессов этой анатомической зоны. Новообразования желудка и двенадцатиперстной кишки встречаются относительно редко. У 10% пациентов выявляется генетическая предрасположенность к возникновению множественных нейроэндокринных опухолей.
Все эндокринные карциномы выделяют пептиды и биогенные амины, однако перечень биологически активных соединений и уровень активности секреторных клеток новообразований может существенно варьировать, что обуславливает возможные различия в клинической картине заболевания. Наиболее характерным признаком нейроэндокринных опухолей ЖКТ является карциноидный синдром, обычно возникающий после появления метастазов в печени, сопровождающийся приливами, диареей и болями в животе. Реже при данном синдроме встречаются поражения сердечных клапанов, расстройства дыхания и телеангиэктазии.
Приливы наблюдаются у 90% пациентов с нейроэндокринными опухолями. В качестве основной причины развития приступов рассматривают выброс в кровь большого количества серотонина, простагландинов и тахикининов. Приливы развиваются спонтанно, на фоне употребления алкоголя, эмоционального напряжения или физической нагрузки и длятся от нескольких минут до нескольких часов. Во время приливов у пациентов с нейроэндокринными опухолями выявляется гиперемия лица или верхней половины туловища в сочетании с гипотонией (редко – гипертонией), тахикардией и головокружением.
Диарея может отмечаться как на фоне приступов, так и в их отсутствие и выявляется у 75% больных нейроэндокринными опухолями. Поражение сердечных клапанов развивается постепенно, встречается у 45% пациентов. Патология обусловлена фиброзом сердца, возникающим в результате длительного воздействия серотонина. У 5% пациентов с карциноидным синдромом наблюдается пеллагра, проявляющаяся слабостью, нарушениями сна, повышенной агрессивностью, невритом, дерматитом, глосситом, фотодерматозом, кардиомиопатией и когнитивными расстройствами.
У 5% больных нейроэндокринными опухолями отмечается атипичное течение карциноидного синдрома, обусловленного выбросом в кровь гистамина и 5-гидрокситриптофана. Обычно этот вариант выявляется при НЭО желудка и верхней части двенадцатиперстной кишки. Атипичный карциноидный синдром при нейроэндокринных опухолях проявляется головной болью, приливами, бронхоспазмом и слезотечением. Во время приливов выявляется непродолжительная гиперемия лица и верхней половины туловища, сопровождающаяся жаром, потливостью и кожным зудом. По окончании приливов в области покраснения образуются многочисленные телеангиэктазии.
Опасным осложнением нейроэндокринных опухолей является карциноидный криз. Обычно такой криз развивается на фоне хирургического вмешательства, инвазивной процедуры (например, биопсии) или сильного стресса, но может возникать и без видимых внешних причин. Состояние сопровождается резким падением артериального давления, выраженной тахикардией и сильным брохноспазмом. Представляет опасность для жизни, требует проведения неотложных лечебных мероприятий.
Другие нейроэндокринные опухоли
Инсулиномы – нейроэндокринные опухоли, в 99% случаев возникающие в тканях поджелудочной железы, в 1% случаев – в области двенадцатиперстной кишки. Как правило, протекают доброкачественно, обычно бывают одиночными, реже – множественными. Женщины страдают чаще мужчин. У 5% больных нейроэндокринные опухоли развиваются на фоне генетических нарушений. Проявляются гипогликемией, чувством голода, нарушениями зрения, спутанностью сознания, гипергидрозом и дрожанием конечностей. Возможны судороги.
Випомы – нейроэндокринные опухоли, обычно возникающие в поджелудочной железе, реже – в легких, надпочечниках, тонкой кишке или средостении. Панкреатические нейроэндокринные опухоли, как правило, протекают злокачественно, внепанкреатические – доброкачественно. Наследственная предрасположенность выявляется у 6% больных. Основным симптомом нейроэндокринной опухоли являются опасные для жизни, изнуряющие хронические поносы, вызывающие нарушения водно-электролитного баланса с развитием судорог и сердечно-сосудистых расстройств. Среди других проявлений болезни – гиперемия верхней половины тела и гипергликемия.
Глюкагономы – нейроэндокринные опухоли, всегда локализующиеся в поджелудочной железе. В 80% случаев протекают злокачественно, обычно метастазируют в печень, реже – в лимфоузлы, яичники и позвоночник. Возможна диссеминация брюшины. Средний размер нейроэндокринной опухоли на момент постановки диагноза составляет 5-10 см, у 80% больных при первичном обращении выявляются метастазы в печени. Глюкагономы проявляются снижением веса, диабетом, расстройствами стула, стоматитом и дерматитом. Возможны тромбозы, тромбоэмболии и психические нарушения.
Диагностика и лечение нейроэндокринных опухолей
Диагноз устанавливается на основании клинических симптомов, результатов лабораторных и инструментальных исследований. При эндокринных карциномах определяют уровень серотонина в крови и 5-ГИУК в моче. При инсуломах проводят исследование крови на содержание глюкозы, инсулина, проинсулина и С-пептида. При глюкагономах выполняют анализ крови на глюкоген, при випомах – на вазоактивный интестинальный пептид, при гастриномах – на гастрин. Кроме того, план обследования больных с подозрением на нейроэндокринную опухоль включает в себя УЗИ органов брюшной полости, КТ и МРТ органов брюшной полости, ПЭТ, сцинтиграфию и эндоскопические исследования. При подозрении на злокачественный характер опухоли осуществляют биопсию.
Радикальным методом лечения нейроэндокринной опухоли является ее оперативное иссечение в пределах здоровых тканей. Из-за множественности новообразований, затруднений при определении расположения небольших узлов и высокой частоты метастазирования полное удаление нейроэндокринных опухолей у значительной части больных не представляется возможным. Для уменьшения клинических проявлений заболевания назначают симптоматическое лечение с использованием октреотида и других аналогов соматостатина. При быстром росте злокачественных новообразований показана химиотерапия.
Прогноз при нейроэндокринных опухолях
Прогноз зависит от типа, степени злокачественности и распространенности неоплазии. Средняя пятилетняя выживаемость больных эндокринной карциномой составляет 50%. У пациентов с карциноидным синдромом этот показатель снижается до 30-47%. При гастриноме без метастазов до пяти лет с момента постановки диагноза удается дожить 51% больных. При наличии метастазов пятилетняя выживаемость пациентов с такой нейроэндокринной опухолью снижается до 30%. Прогноз при глюкагономе неблагоприятен, однако средние показатели выживаемости точно не установлены из-за редкой встречаемости данного типа нейроэндокринной опухоли.