торусальная анестезия какие нервы блокируются
Торусальная анестезия (обезболивание в области нижнечелюстного валика по Вейсбрему)

Зона обезболивания при торусальной анестезии: те же ткани, что и при анестезии у отверстия нижней челюсти, а также ткани, иннервируемые щечным нервом: слизистая оболочка и кожа щеки, слизистая оболочка альвеолярной части нижней челюсти от середины второго малого коренного зуба до середины второго большого коренного зуба. В связи с особенностями взаимоотношений щечного нерва с нижним альвеолярным и язычным нервами обезболивание в зоне иннервации щечного нерва наступает не всегда. В этом случае следует дополнительно провестиинфильтрациониую анестезию в области операционного поля для «выключения» периферических окончаний щечного нерва.
Ментальная анестезия (подбородочная анестезия) Обезболивание в области подбородочного нерва.
Для выполнения ментальной анестезии необходимо определить расположение подбородочного отверстия. Чаще оно располагается на уровне середины альвеолы нижнего второго малого коренного зуба или межальвеолярной перегородки между вторым и первым малыми коренными зубами и на 12— 13 мм выше основания тела нижней челюсти. Проекция отверстия находится, таким образом, на середине расстояния между передним краем жевательной мышцы и серединой нижней челюсти. Подбородочное отверстие (устье канала нижней челюсти) открывается кзади, кверху и наружу. Это следует помнить, чтобы придать игле направление, позволяющее ввести ее в канал (рис. 5.25, а).
Внеротовой метод. Проводя ментальную анестезию на правой половине нижней челюсти, удобное положение для врача — справа и сзади больного. «Выключая» подбородочный нерв слева, врач располагается справа и кпереди от больного. Определяют проекцию подбородочного отверстия на кожу и указательным пальцем левой руки в этой точке прижимают мягкие ткани к кости. Придав игле направление с учетом хода канала, делают вкол иглы на 0,5 см выше и кзади от проекции подбородочного отверстия на кожу (рис. 5.25, б). Затем продвигают ее вниз, внутрь и кпереди до соприкосновения с костью. Введя 0,5 мл анестетика и осторожно перемещая иглу, находят подбородочное отверстие и входят в канал. Ориентиром может служить ощущение характерного проваливания иглы. Продвигают иглу в канале на глубину 3—5 мм и вводят 1—2 мл обезболивающего раствора. Анестезия наступает через 5 мин. Если иглу не вводить в канал нижней челюсти, то зона обезболивания, как правило, ограничивается только мягкими тканями подбородка и нижней губы. Обезболивание в области малых коренных зубов, клыка, резцов и альвеолярной части в этом случае выражено недостаточно.
Внутриротовой метод. При сомкнутых или полусомкнутых челюстях больного отводят мягкие ткани щеки в сторону. Вкол иглы делают, отступив несколько миллиметров кнаружи от переходной складки, на уровне середины коронки первого большого коренного зуба (рис. 5.25, в). Иглу продвигают на глубину 0,75—1,0 см вниз, кпереди и внутрь до подбородочного отверстия. Последующие моменты выполнения анестезии не отличаются от таковых при внеротовом методе.
Зона обезболивания при ментальной анестезии: мягкие ткани подбородка и нижней губы, малые коренные зубы, клыки и резцы, костная ткань альвеолярной части, слизистая оболочка его с вестибулярной стороны в пределах этих зубов. Иногда зона обезболивания распространяется до уровня второго большого коренного зуба. Выраженная анестезия наступает обычно только в пределах малых коренных зубов и клыка. Эффективность обезболивания в области резцов невелика из-за наличия анастомозов с противоположной стороны.
Осложнения при ментальной анестезии. При повреждении сосудов возможны кровоизлияние в ткани и образование гематомы, появление участков ишемии на коже подбородка и нижней губы. При травме нервного ствола может развиться неврит подбородочного нерва. Лечение и профилактика этих осложнений не отличаются от таковых при анестезии других нервов.
Обезболивание нижнего луночкового нерва.
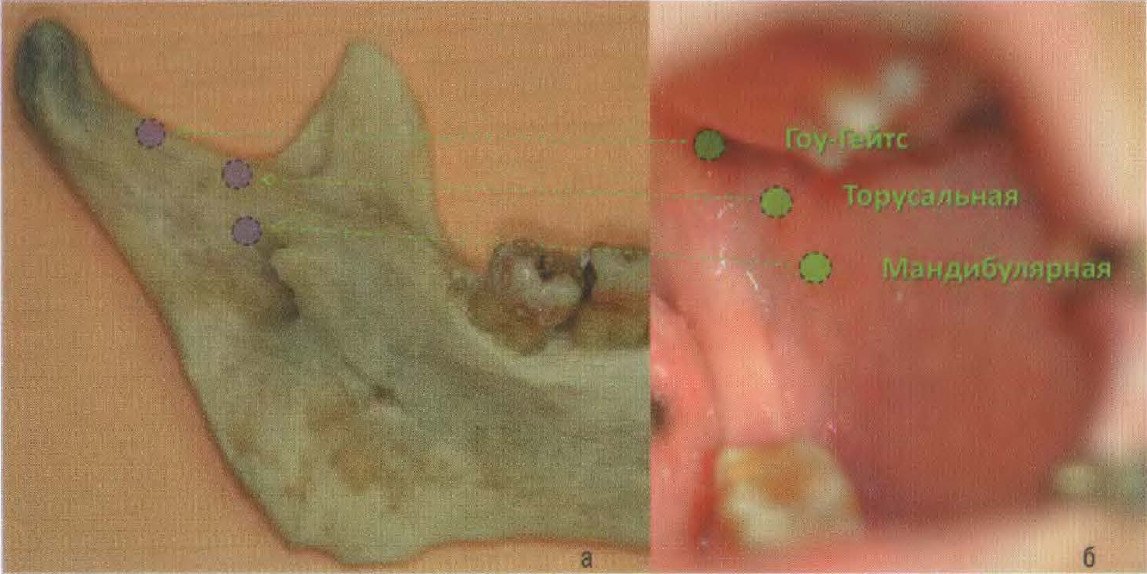
Существует три уровня блокады нижнего луночкового нерва. Нижний блок — это стандартная мандибулярная анестезия методом пальпации, средний блок — торусальная анестезия, и верхний блок анестезия по Гоу-Гейтс. Данные три метода блокады нижнего луночкового нерва применяются в разных клинических случаях.
При неэффективности, проведенной мандибулярной анестезии, чтобы не создавать депо анестетика в одной и той же зоне, рекомендовано проводить повторно более высокие методы блокады нижнего луночкового нерва: торусальную анестезию или анестезию по Гоу-Гейтс. Если в анамнезе у пациента имеется неудовлетворительные результаты мандибулярной анестезии также рекомендовано проводить высокие методы блокады. На беззубой челюсти проще проводить торусальную анестезию или анестезию по Гоу-Гейтс. При проведении оперативных вмешательств на нижних молярах, в случае локального инфекционного процесса лучше проводить анестезии, которые обеспечивают одновременную блокаду щечного нерва. Во многих случаях выбор метода блокады нижнего луночкового нерва — дело привычки врача или особенность той школы, где изначально проводилось его обучение.
а) Уровни блокады нижнечелюстного нерва; б) Место вкола иглы при проведении местного обезболивания.
Мандибулярная анестезия методом пальпации.
Перед проведением анестезии следует пальпаторно определить основные костные ориентиры ветви нижней челюсти. К ним относятся передний край ветви челюсти, и височный гребешок, располагающийся несколько кнутри.
Костные ориентиры для проведения мандибулярной анестезии методом пальпации.
Вкол иглы проводится кнутри от височного гребешка, на 1 см выше окклюзионной поверхности нижних моляров. Шприц располагается в противоположном углу рта. Игла продвигается до контакта с костной тканью, создается депо анестетика 0.3 мл, далее шприц передвигается по направлению к противоположному углу рта и игла продвигается, кзади и кнаружи на 2 см. Проводится аспирационная проба. Создается депо анестетика 1 мл. Среди положительных сторон данного вида анестезии, следует отметить относительную простоту выполнения, т.к. пальпаторно легко определить основные костные ориентиры. Однако, мандибулярная анестезия неэффективна в 15 — 20 % случаев. Мандибулярная анестезия по нижнему блоку не обеспечивает обезболивания щечного нерва, поэтому его блокируют отдельно, проводя инфильтрацию у конкретного зуба. Ввиду высокой плотности расположения крупных сосудов в дистальной части крыловидно-челюстного пространства, частота положительных аспирационных проб составляет 12 — 15%.
Каковы же причины неэффективности мандибулярной анестезии?
1. Во-первых, костные выступы кнутри от внутренней косой линии (височного гребешка) мешают провести разворот иглы.
2. Во-вторых, анатомически, нижнечелюстное отверстие в некоторых случаях может находится несколько выше, чем на 2 см от окклюзионной поверхности нижних моляров. В данном случае мандибулярная анестезия будет неэффективна. Также на беззубой челюсти, ввиду отсутствия нижних моляров как основных ориентиров высоты вкола иглы, проведение анестезии будет затруднительно.
З. В некоторых случаях иннервация нижних моляров осуществляется за счет добавочных ветвей челюстно-подъязычного нерва (n. myelohyoideus). Мандибулярная анестезия не обеспечивает блокаду данного нерва.
Торусальная анестезия.
Ориентиром для проведения торусальной анестезии является крыловидно-челюстная складка, которая образована передним краем медиально-крыловидной мышцы. Шприц располагается в противоположном углу рта. Вкол иглы проводится на 0.5 см ниже окклюзионной поверхности верхних моляров, кнаружи от крыловидно-челюстной складки. Игла продвигается кпереди и кнаружи до контакта с костной ткани, проводится аспирационная проба. Создается депо анестетика 1.5 мл. Данный вид обезболивания обеспечивает анестезию щечного, язычного и нижнего луночкового нерва.
Анестезия по Гоу-Гейтс.
Цель проведения анестезии: создать депо анестетика в области шейки мыщелкового отростка ветви нижней челюсти. Главным анатомическим ориентиром при ее проведении является ретромолярное вдавление верхней челюсти, которое легко прослеживается в норме и при адентии. При максимально открытом рте пациента шприц располагается в противоположном углу рта, вкол иглы проводится в ретромолярное вдавление. Продвижение иглы осуществляется вверх, кзади и кнаружи, до контакта с костной тканью шейки мыщелкового отростка. Создается депо анестетика 1.5 мл. Дополнительным ориентиром в продвижении иглы является палец руки, установленный в наружный слуховой проход. Т. о. продвижение иглы проводится по направлению к пальцу. Пациента просят сделать 10 движений «открыть-закрыть рот». Данный вид обезболивания эффективен в 98% случаев. Частота положительных аспирационных проб составляет менее 2%. Ввиду того, что мягкие ткани в зоне шейки мыщелкового отростка мало васкуляризованы, скорость резорбтивного эффекта местного анестетика будет ниже. Из этого следует, что длительность анестезии по Гоу-Гейтс намного больше, чем при мандибулярной анестезии. Однако, данный метод анестезии сложен в исполнении ввиду отсутствия четких ориентиров.
Методы обезболивания, применяемые в стоматологии
Основные принципы стоматологической помощи – терапия не должна сопровождаться болью и стрессом. Именно поэтому в своей работе врачи так часто прибегают к обезболиванию. Анестезия в стоматологии отличается техниками введения препаратов, но главное – благодаря фармакологическим средствам последнего поколения, пациент может забыть о своем страхе и спокойно довериться дантисту.
Анестезия: что это такое?
Это частичное снижение или полное устранение любого типа чувствительности, в частности, болевой. Таким действием обладают определенные лекарственные средства, которые останавливают передачу нервного импульса с периферии – участка, где планируется проведение врачебной манипуляции, в соответствующий центр головного мозга.
Виды препаратов и принцип их действия
Исходя из химического состава, анестетики делят на две группы:
- сложные эфиры (Анестезин, Новокаин, Дикаин); замещенные амиды кислот (Ультракаин, Лидокаин, Убистезин и др.).
Помимо различия в основных компонентах все лекарства в зависимости от длительности их действия, можно условно разделить на три типа:
- короткий период (Новокаин); средняя продолжительность (Лидокаин и средства, содержащие артикаин); длительный обезболивающий эффект (Бупивакаин, Хирокаин, Ропивакаин).
Основное свойство местных анестетиков – временное подавление возбудимости рецепторов, в результате чего исчезает восприимчивость к любым раздражителям. В отличие от наркоза, обладающего системным воздействием, они не вызывают отключения сознания.
Главные критерии, которые должен сочетать в себе любой анестетик, считаются гипоаллергенность, максимально низкая токсичность и быстрый результат.
Особенности применения при некоторых патологиях
Выбор препарата зависит от общего состояния организма, наличия сопутствующих соматических патологий и индивидуальной переносимости лекарств. Особенно учитывают следующие ситуации:
- Эндокринные патологии (болезни щитовидной железы и сахарный диабет). Препараты не должны содержать эпинефрин. Склонность к аллергии. Врачи останавливают свой выбор на анестетиках, в состав которых не входят консерванты, в частности, дисульфид натрия, стабилизирующий эпинефрин. Гипертоническая болезнь. Не используют анестетики, содержащие адреналин и эпинефрин. Беременность и период лактации. Обезболивающее средство должно содержать минимальную концентрацию эпинефрина. Аритмии, глаукома. Не рекомендуется применять препараты, содержащие вазоконстрикторный компонент.
Если есть склонность к аллергии, необходимо предварительно пройти аллергопробы. В большинстве клиник исследование выполняют с помощью IgE-панели, проводя реакцию непрямой дегрануляции тучных клеток, ИФА или хемилюминесценцию (ImmunoCAP). Для анализа используют кровь, а точнее ─ сыворотку.
Местная (локальная) анестезия
После применения препаратов местного действия больной не засыпает и находится в сознании, однако он абсолютно ничего не ощущает в том месте, где дантист выполняет врачебные манипуляции.
Основное достоинство локальной анестезии – возможность избежать системных осложнений, которыми чреват общий наркоз. Кроме того, данные методы позволяют быстро устранить любую чувствительность в кратчайшие сроки.
Список показаний для местного обезболивания большой, но главный критерий ─ сильная боль, которая мешает приступить к лечению. К этому типу обезболиванию прибегают стоматологи разных специальностей ─ хирурги, ортодонты, ортопеды и терапевты.
Аппликационный метод
Лекарственные средства для аппликационной анестезии выпускают в форме пасты, мази, спрея или геля. Они позволяют обезболить поверхностные слои мягких тканей. Глубина их воздействия не превышает 3 мм, а длительность – 10-20 минут.
Инфильтрационный метод
Ввиду своей универсальности является наиболее востребованным методом с широким спектром показаний. Его главные преимущества:
- быстрое и глубокое обезболивание обширной области ротовой полости; длительное действие; возможность повторного введения анестетика при затянувшейся операции; низкий риск осложнений; исключение повреждения крупных кровеносных сосудов и нервов.
Ведущими предпосылками для использования данного способа являются:
- экстракция зуба; вскрытие очагов гнойного воспаления; извлечение инородного тела; лечение кариеса любой степени; удаление новообразований.
В ходе процедуры анестетик вводят послойно. Сначала в поверхностные ткани, потом – в более глубокие. Пациент ощущает небольшой дискомфорт только в момент прокола слизистой. Далее все проходит полностью безболезненно.
Интралигаментарная (внутрисвязочная) анестезия
Применяется редко. Показана лишь в случаях невозможности использования других способов обезболивания. Препарат под давлением поступает в периодонтальную щель возле каждого корня. То есть, количество уколов напрямую зависит от того, сколько корней имеет зуб. Внутрисвязочная анестезия имеет некоторые ограничения:
- Применяется редко. Показана лишь в случаях невозможности использования других способов обезболивания. Препарат под давлением поступает в периодонтальную щель возле каждого корня. То есть, количество уколов напрямую зависит от того, сколько корней имеет зуб. Внутрисвязочная анестезия имеет некоторые ограничения: периостит; воспаление периодонта; глубокий пародонтальный карман.
Основное преимущество – низкие дозы, благодаря чему она подходит даже для лечения зубов во время беременности и грудного вскармливания.
Стволовая (проводниковая) анестезия
Характерные особенности данной техники – введение анестетика вдали от места поражения, мощное обезболивающее действие и его высокая продолжительность. Кроме того, у нее есть еще несколько преимуществ:
- блокировка чувствительности на довольно обширном участке; небольшие дозы; отсутствие травмирования слизистой на участке, где планируется проведение терапевтических манипуляций; снижение слюноотделения из-за отключения вегетативных нервных волокон.
Введение препарата осуществляют несколькими способами. Для устранения восприимчивости к любым раздражителям на нижней челюсти разработаны следующие техники:
- Мандибулярная. Блокирует чувствительность на стороне укола, начиная с центрального резца включительно по третий моляр. При этом затрагиваются подъязычная область, подбородок и нижняя губа. Торусальная. Отличительная черта – дополнительная потеря чувствительности слизистой щеки и альвеолярного отростка. Ментальная. Подходит для обезболивания премоляров и резцов. Сопровождается отключением лингвальной поверхности челюсти, подбородка и нижней губы.
Для блокировки чувствительности верхней челюсти могут быть использованы такие техники:
- Туберальная. Снимает восприимчивость к боли у тканей вокруг 1-3 моляров. Используется очень редко, поскольку данная техника чревата многочисленными осложнениями из-за риска повреждения поверхностно расположенных крупных кровеносных сосудов и нервов. Резцовая. Пропадает чувствительность слизистой оболочки и надкостницы альвеолярного отростка передних зубов вплоть до клыков. Небная. Становятся нечувствительными слизистая оболочка твердого неба и альвеолярный отросток от бокового резца до третьего коренного зуба. Подглазничная (инфраорбитальная). Данным методом осуществляют обезболивание резцов, клыков и малых коренных зубов. Параллельно теряют чувствительность на стороне инъекции кожа щеки, нижнее веко, крыло носа, половина верхней губы.
Проводниковую анестезию выбирают тогда, когда нужно полностью устранить чувствительность на челюсти. Это бывает необходимо при травмах, сложном удалении зуба или кисты, кюретаже и пр.
Внутрикостная (спонгиозная) анестезия
Применяют при экстракции нижних моляров, когда другие виды анестезии не дают результата. После инъекции мгновенно исчезает чувствительность у зубной единицы и окружающей ее десны. Однако этот способ используют нечасто из-за сложности выполнения и высокой травматичности.
Суть процедуры заключается во введении обезболивающего в губчатый слой кости нижней челюсти точно между зубными корнями. Перед этим обязательно делают инфильтрационную анестезию, после чего, рассекая слизистую, трепанируют кортикальную костную пластину бормашиной для открытия доступа.
Противопоказания
Локальная анестезия имеет ряд противопоказаний. Врач должен их выяснить во время осмотра перед оперативным вмешательством. Ее нельзя проводить при следующих ситуациях:
Также не рекомендуется сочетать анестетики с некоторыми лекарствами других фармакологических групп (например, бета-блокаторами, ТАГ, ингибиторами МАО).
Побочные явления и возможные осложнения
Одним из основных негативных последствий считает развитие местной аллергии, возникающее в ответ на поступление обезболивающего средства в организм. Это могут быть покраснение и отек слизистой, ощущение зуда и жжения. Иногда появляется сыпь в виде везикул (пузырьков). Общая аллергическая реакция (отек Квинке, анафилактический шок, крапивница) встречается нечасто.
Большинство осложнений связано с погрешностями в проведении манипуляции:
Главное, каждый пациент должен помнить, что лечение у квалифицированных дантистов снижает риск развития ятрогенных осложнений практически до нуля.
Общая анестезия
Под общей анестезией подразумевается применение наркоза, благодаря чему больной во время выполнения врачебных манипуляций находится в состоянии сна. Его достоинства в следующем:
- полная безболезненность; отсутствие стресса у пациента; выполнение большого объема лечения за один раз; повышение качества терапии, поскольку врача не отвлекают эмоции пациента.
Но, несмотря на это, наркоз стараются давать только в исключительных клинических ситуациях:
- массивные травмы челюстно-лицевого отдела; индивидуальная непереносимость местных анестетиков.
Более того, он имеет определенные недостатки:
- необходимость в реабилитации; обширный список противопоказаний; побочные явления.
В связи с этим пациенты обязательно проходят обследование и сдают ряд лабораторных анализов, чтобы выявить возможные противопоказания и таким образом избежать негативных последствий.
Любая операция проводится натощак. За 4-6 часов до нее нельзя есть, пить, курить и употреблять горячительные напитки, даже слабоалкогольные. Есть два основных пути подачи наркоза: ингаляционный и внутривенный. Дозу рассчитывают индивидуально, учитывая вес, состояние здоровья и длительность процедуры. После того, как наркоз переступает поступать в организм, в течение 20 минут человек просыпается, но еще несколько часов находится под наблюдением медперсонала.
Обезболивание в медицинском центре Церекон
Большинство стоматологических манипуляций сопровождается неприятными, а подчас и болевыми ощущениями. Это связано с тем, что в тканях полости рта находится много кровеносных сосудов и нервов. Именно их раздражение вызывает системный ответ организма.
Чтобы пациент чувствовал себя комфортно при выполнении лечебных манипуляций, в стоматологии Церекон врачи подбирают анестетики с учетом общего самочувствия больного, особенностей процедуры и ее планируемой продолжительности. В работе они используют одноразовые карпульные шприцы последнего поколения с тончайшими иглами.
Боитесь обратиться за стоматологической помощью? Постоянно терпите боль до последнего? Доверьтесь врачам клиники Церекон. После обезболивания вы почувствуете себя комфортно и совершенно забудете о неприятных ощущениях.
Проводниковая анестезия
В нашей клинике успешно применяются различные виды местной анестезии. Но не все являются эффективными при длительных процедурах. Проводниковая анестезия – эффективный способ обезболивания даже в сложных клинических ситуациях.
Особенности и принцип действия проводниковой анестезии
Проводниковая анестезия представляет собой обезболивание местного действия и предполагает введение лекарственного средства в периферическую область нерва, который обеспечивает функционирование данного участка тела. Стоматологи в большинстве случаев применяют проводниковую анестезию для лечения зубов, расположенных на нижней челюсти.
Методика направлена на блокирование импульсов, передаваемых от нервов в мозг. Как только препарат попадает в нерв, чувствительность снижается до минимального уровня. Продолжительность действия анестетика зависит от используемого вещества.
Можно выделить ряд особенностей проводниковой анестезии:
Показания к проводниковой анестезии
Противопоказания к проводниковой анестезии
Методы введения проводниковой анестезии
Способы введения проводниковой анестезии можно разделить на 2 группы:
После того, как анестетик будет введен в обрабатываемую область, эффект онемения наступает через 15 минут. Продолжительность анестетического действия зависит от типа используемого медикамента.
При внутриротовом введении препарата эффект наступает спустя 10 минут после инъекции.
Подготовка к проводниковой анестезии
Перед тем, как выполнить операцию под проводниковой анестезией, необходимо пройти стандартное обследование. Особое внимание во время диагностики следует уделить неврологическому состоянию пациента, его психике и поведению.
Перед процедурой специалист простыми доступными словами объяснит о последовательности и способе введения анестезии, а также об ощущениях, которые могут сопровождать пациента во время обезболивания. Кроме того, врач обязательно проверит реакцию больного на препарат-анестетик, чтобы убедиться в отсутствии аллергической реакции.
Врач-анестезиолог должен следовать правилам при введении проводниковой анестезии:
Этапы введения проводниковой анестезии
Длительность обезболивающего эффекта зависит от используемого препарата и его дозировки. Современные обезболивающие средства сохраняют эффект до 40-60 минут.
Используемые препараты
Успех проводниковой анестезии зависит не только от техники проведения, но и от используемых лекарственных средств. Для данной методики обезболивания применяют следующие медикаменты:
Преимущества и недостатки проводниковой анестезии
Преимущества:
Недостатки:
Возможные осложнения
В практике специалистов клиники «Мир стоматологии» тяжелые осложнения после проводниковой анестезии возникают в исключительно редких случаях. К негативным эффектам относятся нейропатия и неадекватная реакция организма на вводимый препарат. К осложнениям, которые являются нормальными и проходят самостоятельно, относятся:
Вышеперечисленные симптомы бесследно исчезают максимум через месяц после процедуры. Поврежденные нервы полностью восстанавливаются.