узи вилочковой железы до какого возраста делают
ЗАЧЕМ РЕБЕНКУ НУЖНО ПРОЙТИ УЗИ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ (ТИМУСА)?
ЗАЧЕМ РЕБЕНКУ НУЖНО ПРОЙТИ УЗИ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ (ТИМУСА)?
Тимус является своеобразной «школой» для лимфоцитов (клеток иммунной системы). Именно тимус занимается «обучением» этих клеток – здесь происходит их формирование и созревание с дальнейшим превращением в зрелые полноценные лейкоциты, которые готовы к встрече с чужеродными агентами и способны дать отпор инфекции (бактериям, вирусам, грибковым инфекциям).
Несмотря на ничтожный размер вилочковая железа играет важную роль в здоровье ребёнка. Увеличение этой железы имеет для ребёнка негативные последствия, он легко простужается, часто болеет респираторными и простудными болезнями.
УЗИ ТИМУСА НЕОБХОДИМО СДЕЛАТЬ, ЕСЛИ:
* Если ребёнок начал часто болеть простудными заболеваниями, количество отдельных «больничных» превысило 10 за год.
* Когда малыш, перенеся лёгкие формы инфекционных болезней, начинает болеть более тяжёлыми – воспалением легких, синуситами или бронхитами разной степени тяжести.
* Если малыш с рождения склонен к сильным проявлениям аллергических реакций, часто болеет крапивницей, поллинозом, предрасположен к бронхиальной астме. В тех случаях, когда даже при соблюдении правильной диеты ребёнок страдает от диатеза и высыпаний на коже.
* Если на груди малыша ярко и чётко очерчена сеточка сосудов.
* Когда было выявлено увеличение размеров лимфатических узлов.
* Если у ребёнка без видимых причин часто держится температура 37,5 С.
* Если младенец обильно срыгивает, тяжело дышит.
Тимическая недостаточность поддается иммунокорекции, которая индивидуально подбирается врачом аллергологом-иммунологом. Стоит обратить внимание, что своевременная диагностика патологии вилочковой железы особенно актуальна на первом году жизни ребенка, когда ребенку начинают проводить вакцинацию.
В семейном медицинском центре «Эталон Мед» ультразвуковой диагностикой у детей занимаются высококвалифицированные специалисты:
Тимус – что это? Роль тимуса на первому году жизни ребенка
Консультация педиатра со скидкой 20%
Тимус (вилочковая железа) – важный орган иммунной системы детей. Он расположен в верхнем отделе грудной клетки и состоит из двух долей, соединяющихся в передней части трахеи. Железа растет до наступления половой зрелости, достигая массы 30–40 грамм, затем постепенно уменьшается (обратное развитие).
Она играет доминирующую роль в иммунной, эндокринной системе. Тимус продуцирует тимозин, тимопоэтин, стимулирующие выработку антител, а также производит Т-лимфоциты – белые клетки крови, уничтожающие аномальные клетки с чужеродными антигенами. Другая функция вилочковой железы – предотвращение патологического роста клеток и предупреждение рака. Следует отметить, что тимус играет ведущую роль в иммунитете ребенка до трех лет.
Роль тимуса в жизни ребёнка
До рождения и в детстве тимус ответственен за производство плюс созревание Т-лимфоцитов, защищающих организм от определенных угроз, включая вирусы, бактерии. Тимус является крупнейшим лимфоидным органом у новорожденных, так как активнее других тканей продуцирует лимфоциты. Железа выступает «первой скрипкой» в развитии и улучшении иммунной системы ребенка.
Тимус производит и секретирует тимозин – гормон, необходимый для выработки Т-клеток. После «созревания» в железе они поступают в кровь и мигрируют в лимфоузлы и селезенку, где помогают иммунной системе бороться с болезнью.
В некоторых случаях функции вилочковой железы снижены, что ослабляет иммунную систему, увеличивая склонность к инфекциям и аллергии. Ребенок страдает затяжными ОРВИ, патология легко переходит в хроническую. Недостаток Т-лимфоцитов в организме может привести к иммунодефицитным заболеваниям, характеризующимися сильной потливостью, отечностью и/или болезненностью горла, припухлостью лимфатических узлов, депрессией.
Недоедание и дефицит белка в раннем возрасте обусловливает медленный или ограниченный рост тимуса, «подрывая» тем самым нормальное функционирование лимфоцитов. Вот почему важно сбалансированное питание с достаточным количеством белка.
Доктора данного направления
Патология тимуса
Основные виды патологии тимуса:
Увеличение тимуса у детей
Отклонение в размере тимуса в большую сторону и снижение его функции обозначают термином «синдром увеличенной вилочковой железы» (СУВЖ) у детей. Проблему увеличенного тимуса чаще рассматривают в свете дифференциальной диагностики с плевритом, перикардитом, опухолями средостения, другими патологиями.
Ошибочно считают, что увеличенный тимус у детей грудного или раннего возраста является физиологическим состоянием. Особенности протекания инфекционных заболеваний у маленьких пациентов с СУВЖ заставляют классифицировать синдром, как патологию. Дети с СУВЖ имеют большую вероятность развития дисбаланса нейроэндокринной плюс иммунной систем. Поэтому пациенты с выявленным увеличением тимуса требуют полного обследования и диспансерного наблюдения у эндокринолога, иммунолога.
Симптомы заболевания или нарушения развития вилочкой железы
Для того, что бы вовремя выявить патологию тимуса, родителям стоит обратить внимание на отклонения, имеющие различную степень выраженности, которые могут свидетельствовать о заболевании или нарушении развития вилочковой железы:
При возникновении подозрений на патологию тимуса, врач может назначить дополнительные методы обследования:
Тимическая недостаточность поддается иммунокорекции, которая индивидуально подбирается врачом аллергологом-иммунологом. Стоит обратить внимание, что своевременная диагностика патологии вилочковой железы особенно актуальна на первом году жизни ребенка, когда ребенку начинают проводить вакцинацию.
Для получения подробных консультаций о роли тимуса в жизни ребёнка на первом году жизни обращайтесь к педиатрам медицинских центров «Президент-Мед»
Ультразвуковое исследование вилочковой железы у детей
УЗИ вилочковой железы (тимуса) у детей — абсолютно безопасная, безболезненная процедура, с помощью которого диагност определяет состояние тимуса. Исследование помогает выявить заболевания органа, врождённые или развивающиеся аномалии, патологии.
Вилочковая железа располагается вверху грудной клетки, в области верхнего средостения. Она состоит из 2 долей, сращенных или плотно прилегающих.
Железа является центральным органом иммунной системы и выполняет чрезвычайно важную функцию — дифференцирует и клонирует Т-лимфоциты, ответственные за иммунитет человека. Кроме того, железа ответственна за выработку гормонов — полипептидов тимозина, тимулина, тимопоэтина, инсулиноподобного фактора роста-1, тимусного гуморального фактора. Пептиды вилочковой железы влияют на функциональность центральной нервной системы, снижая тревожность и увеличивая полезную активность. Тимус напрямую связан с долголетием человека: его правильная работа замедляет биологическое старение.
Показания к УЗ-диагностике тимуса
Врач назначает ультразвуковую диагностику тимуса тем детям, которые очень часто болеют. Причиной болезненности нередко является детская тимомегалия — увеличение тимуса.
Патологию вызывают наследственные факторы, инфекционные заболевания матери во время беременности, поздняя беременность, нефропатия, проживание в регионе с неблагоприятной экологической обстановкой, другие причины.
Симптомы заболевания проявляется до 3—6 лет. Очень важно обратить на них внимание, потому что тимомегалия формирует иммунодефицит, тимусно-надпочечниковую недостаточность. После 6 лет она становится причиной хронических заболеваний: ревматизма. Бронхиальной астмы, пиелонефрита, хронической пневмонии.
Диагностику железы проводят при наличии следующих симптомов:
ребёнок регулярно, почти каждый месяц, а иногда и несколько раз за месяц, заболевает;
обычная простуда может осложняться бронхитом, синуситом, пневмонией;
температура без признаков заболевания может подниматься до 37—37,5 °С, держаться на этом уровне несколько дней;
боль в груди, хроническая слабость и утомляемость;
у малышей — наблюдается частое срыгивание, они тяжело и часто дышат;
чёткое отображение сосудистой сетки на груди (мраморный рисунок);
нарушается сердечный ритм;
гипергидроз, постоянно холодные ноги, руки;
увеличиваются аденоиды, миндалины, лимфоузлы;
склонность к аллергическим проявлениям — диатезу, крапивнице, поллинозу, бронхиальной астме.
Детям до 1 года рекомендуется пройти УЗ-диагностику тимуса, если они родились с большим весом, при напряжении наблюдается цианоз (синеет кожа, слизистые), возникает беспричинный кашель, который становится сильнее в положении лёжа.
Как проходит исследование
Как всякое УЗ-исследование, диагностика тимуса проводится просто и не вызывает дискомфорта. С верхней части тела нужно снять одежду и принять нужное положение.
Положение ребёнка зависит от его возраста:
малыша до года держат на руках взрослые;
ребёнок от 1 года до подросткового возраста обследуется в положении лёжа;
подростки обследуются стоя.
Диагност наносит гель на исследуемый участок и сканирует датчиком верхнюю часть груди. На мониторе он видит состояние вилочковой железы, её размеры. На основании этих данных делаются выводы о состоянии тимуса.
Диагностика длится около 10—15 минут.
Что выявляет УЗИ вилочковой железы у детей
Ультразвуковая диагностика тимуса выявляет следующие нарушения, заболевания:
новообразования разной природы (кистозные, опухолевые, доброкачественные и злокачественные);
связанный с дисфункцией железы синдром Незелофа;
врождённую аплазию тимуса и паращитовидных желёз, при которой производство Т-лимфоцитов существенно или критически снижается.
Во время процедуры диагност оценивает размеры вилочковой железы, которые должны соответствовать возрастным нормам. Определяются контуры органа — их чёткость и однородность, структура тканей железы.
Если во время процедуры выявлены подозрительные изменения или результат диагностики неоднозначный, врач может назначить дополнительное исследование — анализы крови, ЭКГ, другие в соответствии с симптомами.
Подготовка к УЗИ
Приготовление к УЗ-диагностике тимуса не представляет сложности. Во время первичного осмотра после назначения исследования врачу нужно сообщить, какие лекарственные препараты принимает ребёнок и его вес. Точный вес диагност должен знать, чтобы определить норму объёма железы в соответствии с возрастными нормами.
Ребёнку (если он уже способен понять), подростку необходимо рассказать, как проходит процедура, что он должен/не должен делать, устранить его страхи по поводу болезненности процесса.
Для посещения медицинского учреждения в этот день следует выбрать одежду, которую легко снять и надеть — это сохранит время и нервы сопровождающего взрослого.
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
УЗИ вилочковой железы – неинвазивное исследование тимуса с использованием ультразвуковых волн. Позволяет получить информацию о размерах, форме, особенностях расположения и структуре вилочковой железы. Обычно выполняется в детском возрасте для выявления тимомегалии. У детей старшего возраста показаниями к сканированию являются частые тяжелые простуды, необъяснимый субфебрилитет и аллергические реакции. Взрослым пациентам исследование назначают при подозрении на тимому, Т-клеточную лимфому, другие виды неоплазий тимуса и некоторые редкие синдромы (например, синдром Ди Георга).
Показания
УЗИ тимуса относится к категории скрининговых исследований. Может проводиться как в порядке профилактического обследования, так и при появлении специальных показаний, свидетельствующих о нарушении работы органа. Профилактически УЗИ может назначаться детям в возрасте до 1 года. Детям старшего возраста в плановом порядке исследование рекомендуется провести в период оформления в детское дошкольное учреждение. В качестве показаний к внеплановому УЗИ вилочковой железы у детей рассматривают более 10 простудных заболеваний в течение года и большое количество осложнений (бронхиты, синуситы, пневмонии), возникших на фоне острых инфекций.
Исследование также осуществляют при наличии выраженного диатеза, дисбактериоза, поллиноза, крапивницы, бронхиальной астмы и предрасположенности к аллергическим реакциям. Показаниями являются длительное или повторное повышение температуры до субфебрильных цифр и увеличение лимфатических узлов. Значительная тимомегалия может становиться причиной сдавления блуждающего нерва, сосудистого пучка и соседних органов, поэтому детей направляют на УЗИ тимуса при обильном срыгивании, тяжелом шумном дыхании, коклюшеподобном кашле, нарушениях сердечного ритма и появлении сосудистой сеточки на коже грудной клетки. Взрослым процедуру назначают при появлении клинических или рентгенологических признаков патологии тимуса. Противопоказания отсутствуют.
Подготовка
Специальная подготовка к исследованию не требуется. Перед УЗИ необходимо определить вес ребенка для последующего расчета нормальной массы вилочковой железы с учетом параметров организма пациента. Родителям рекомендуют выбрать для ребенка легко снимающуюся одежду и подготовить салфетки или небольшое полотенце для удаления с кожи остатков геля. Качество диагностических данных напрямую зависит от поведения ребенка во время процедуры, поэтому специалисты советуют родителям заранее успокоить малыша и постараться создать благоприятную эмоциональную атмосферу. Можно взять с собой игрушку для отвлечения внимания.
Методика проведения
Новорожденным ультразвуковое исследование проводят в положении на спине, подложив под шею небольшой валик. При появлении признаков беспокойства у детей младшего возраста сканирование осуществляют в положении лежа или сидя на коленях родителя. Больных старше двух лет обследуют в положении стоя. Во время процедуры на грудь ребенка наносят гель на водной основе, обеспечивающий отсутствие воздушной прослойки между датчиком и кожей больного. С датчика информация поступает на монитор.
УЗ-диагност осуществляет сканирование в поперечной и продольной плоскостях, определяет локализацию, размеры и форму органа, оценивает контуры, эхогенность и однородность структуры тимуса, а также выявляет дополнительные включения (при их наличии). Продолжительность процедуры составляет 10-15 минут. После ее завершения удаляют гель с грудной клетки ребенка. Затем специалист проводит специальные расчеты для оценки результатов исследования.
Интерпретация результатов
Нормальный тимус представляет собой орган со средней эхогенностью, ровными контурами и однородной структурой. Железа четко отграничена от других анатомических образований и мягких тканей переднего средостения. Задняя граница органа ровная. При наличии новообразований вилочковой железы в ходе УЗИ выявляются участки с измененной эхогенностью, неоднородность структуры, изменение размера и формы железы. При синдроме Ди Джорджи определяется аплазия тимуса, при миастении у некоторых пациентов обнаруживается тимома.
Значительное повышение тимического индекса является поводом для дальнейшего обследования. Ребенка направляют на рентгенографию грудной клетки, по результатам рассчитывают кардиотимикоторальный индекс и вазокардиальный индекс для определения степени тимомегалии. Данные ультразвукового и рентгенологического исследования дополняют результатами лабораторных анализов, проводимых для оценки состояния иммунной и эндокринной системы. При тимомегалии I степени специальные лечебные мероприятия не требуются, при увеличении органа II и III степени назначают медикаментозную терапию.
ТИМОМЕГАЛИЯ И СИНДРОМ ПЛАТТЕРА
История относительно интенсивного изучения вилочковой железы ( glandula thymus, thymus ) насчитывает около 400 лет. Начало его относится к 1614 г., когда профессор Базельского университета Феликс Платтер описал происшедшую у него
В середине XIX в. профессор Венского университета Карл Рокитанский высказал предположение об инкреторной функции вилочковой железы. Данная концепция была положена в основу представлений о тимико-лимфатическом статусе [1, 2] как врожденной особенности конституции, предрасполагающей к внезапной смерти от незначительных причин. В симптомокомплекс тимико-лимфатического статуса включались первичная гиперфункция вилочковой железы, гипоплазия надпочечников, сердца и аорты [1–5]. С этого времени причиной тимической смерти стали считать острую надпочечниковую недостаточность [3, 4]. Однако отсутствие характерных для тимико-лимфатического состояния признаков во многих случаях при такой смерти, в том числе и симптомов надпочечниковой недостаточности, позволило поставить под сомнение и данную концепцию.
В начале 1960-х гг. было доказано, что тимус является центральным органом иммунной системы. С этого времени вилочковая железа рассматривается в качестве железы внутренней секреции, действие гормонов которой направлено на дифференцировку тимических лимфоцитов. Открытие основной функции вилочковой железы — продукции Т-лимфоцитов и регуляции иммунитета, а также принадлежность ее к системе эндокринных желез позволяют рассматривать данный орган как коммутатор иммунной и эндокринной систем. В серии работ отечественных исследователей последних 20 лет доказывается, что дети с большой вилочковой железой относятся к числу иммунодефицитных лиц.
В 1970 г. проф. Т. Е. Ивановской [6] для обозначения увеличенной вилочковой железы вместо вышеуказанных терминов был предложен термин «тимомегалия». Под тимомегалией российские морфологи понимают увеличение объема и массы тимуса выше предельных возрастных значений с сохранением нормальной гистоархитектоники органа. Начиная с 1970 г., этот термин стал широко использоваться как морфологами, так и клиницистами.
Однако проведенные исследования показали, что тимомегалия является лишь одним из симптомов того состояния, которое существует у детей, имеющих увеличенную вилочковую железу [7]. В связи с отсутствием другого термина, отражающего сущность состояния, которое имеет место у детей с увеличенной вилочковой железой (соответствующей тимомегалии в понимании патологоанатомов), предлагаем называть его синдромом Платтера.
Термином «синдром Платтера» следует обозначать состояние, при котором клинические и параклинические методы обследования позволяют выявить у детей и подростков ряд специфических изменений организма, сочетающихся с первичной длительно сохраняющейся тимомегалией. Клиническое понимание тимомегалии при синдроме Платтера отражает морфологическое состояние вилочковой железы, при котором масса и объем тимуса превышают предельные возрастные значения при сохранении нормальной гистоархитектоники органа.
Диагностика тимомегалии в клинической практике
Ориентировочная диагностика тимомегалии может быть проведена с помощью объективного исследования: осмотра, пальпации, перкуссии. Однако оценка результатов во многом субъективна и зависит от опыта исследователя [7].
Из инструментальных методов, позволяющих объективно выявить тимомегалию, используются рентгенодиагностика и ультразвуковое исследование (УЗИ).
Рентгенодиагностика. Методологической основой рентгенодиагностики увеличенного тимуса является следующее положение: в норме у детей любого возраста на стандартных рентгенограммах грудной клетки в прямой проекции тень тимуса не должна выходить за пределы тени сосудистого пучка и сердца.
В целях диагностики тимомегалии на рентгенограммах грудной клетки в прямой проекции мы применяли кардио-тимико-торакальный индекс (КТТИ) по J. Gewolb [8] и вазокардиальный индекс (ВКИ) [7]. Оба индекса определяются на стандартных рентгенограммах грудной клетки в прямой проекции. КТТИ представляет собой частное от деления ширины сосудистого пучка на уровне бифуркации трахеи (точка carina) на ширину грудной клетки на уровне купола диафрагмы. ВКИ представляет собой частное от деления ширины сосудистого пучка на уровне бифуркации трахеи (точка carina) на максимальную ширину тени сердца. Максимальная ширина тени сердца определяется как сумма двух перпендикулярных отрезков, опущенных на вертикальную линию (проведенную через середину позвоночного столба) из максимально удаленных от нее точек сердца слева и справа (рис. 1).
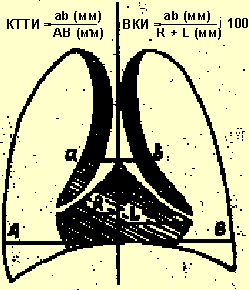 |
| Рисунок 1. Схема вычисления индексов КТТИ и ВКИ |
Выявление в средостении характерной овальной, треугольной или лентовидной тени с прямым, волнообразным или неровным контуром, расположенной с одной или обеих сторон сосудистого пучка, искажающей линию «сердечной талии» слева и/или вазокардиальный угол справа, позволяет сделать заключение о существовании у пациента тимомегалии. Наличие увеличенных значений КТТИ и ВКИ подтверждает данный диагноз. Рентгенологический метод, однако, информативен только для детей грудного и раннего возраста, поскольку у детей в возрасте старше 3 лет, как правило, тимус располагается за тенью сосудистого пучка и сердца. В таблице 1 приведены значения КТТИ и ВКИ у детей первых 3 лет жизни при разных степенях увеличения тимуса.
УЗИ. УЗИ тимуса в нашей стране впервые было проведено у новорожденных детей С. М. Воеводиным [9]. Путем клинико-морфологических сопоставлений нами были разработаны коэффициенты пересчета линейных параметров тимуса в более привычные для клиницистов формы (объема и массы органа). Округленные величины указанных коэффициентов, по нашим данным, равны 0,7 (для массы) и 0,5 (для объема). Таким образом, величины массы и объема тимуса при ультразвуковом сканировании вычисляются следующим образом:
М = 0,7 в a в b в c;
V = 0,5 в a в b в c,
где a, b, c — линейные параметры тимуса (ширина, длина, передне-задний размер, выраженные в см); 0,7 и 0,5 коэффициенты пересчета линейных параметров на массу и объем органа соответственно [10]. Для практических целей массу и объем вилочковой железы достаточно определять так, как это указано выше: без вычисления объема и массы отдельных долей.
Методом центильного распределения нами были определены нормальные значения массы и объема тимуса для детей в возрасте 1–24 мес (табл. 2). При превышении массы и объема тимуса выше верхних предельных значений нормы состояние ребенка следует расценивать как тимомегалию.
На основании анализа более 5000 рентгенограмм, выполненных у детей грудного возраста при подозрении на пневмонию, диагноз которой рентгенологически не был подтвержден, тимомегалия нами была выявлена у 35% пациентов 1 — 3 мес, у 15% детей в возрасте 3–6 мес, у 8% — в возрасте 7–15 мес, у 2% — в возрасте 16 — 36 мес, а в популяции детей старше 3 лет частота выявления тимомегалии не превышала 0,5% [8].
Наблюдение за одними и теми же детьми на протяжении длительного отрезка времени позволило нам сделать вывод, что тимомегалия в детском возрасте может быть как транзиторной, так и стойкой.
В 1993 г. нами совместно с О. В. Зайратьянцем была предложена классификация тимомегалии в детском возрасте на основе клинико-морфологических данных. Несколько измененный вариант указанной классификации приведен в табл. 3 (см. рубрику «Под стекло»). Наиболее частым вариантом тимомегалии в детском возрасте является синдром Платтера.
Анализ родословных позволил выявить у родственников первой и второй линии родства детей с синдромом Платтера высокую частоту встречаемости злокачественных новообразований, аутоиммунных заболеваний и заболеваний системы эндокринных органов. Так, злокачественные новообразования встречаются в каждой третьей семье, где есть дети с синдромом Платтера, с такой же частотой в этих семьях регистрируются эндокринные заболевания (преимущественно сахарный диабет и заболевания щитовидной железы). В семьях детей с синдромом Платтера статистически чаще, чем в семьях детей из выборки общей популяции, распространены аутоиммунные заболевания (диффузные болезни соединительной ткани) и туберкулез. Помимо этого, многие родители детей с указанным синдромом в дошкольном и младшем школьном возрасте относились к группе часто болеющих, т. е. к группе детей имевших повышенную склонность к острым респираторным вирусным инфекциям (ОРВИ).
Характер перечисленных заболеваний (склонность к вирусным, аутоиммунным, онкологическим заболеваниям, туберкулезу) может указывать на существование у близких родственников детей с синдромом Платтера недостаточной активности клеточного звена иммунной системы, поскольку, согласно современным воззрениям, все перечисленные заболевания находятся под контролем Т-клеточного иммунитета, формируемого вилочковой железой. При этом не совсем ясно, чем объясняется высокая отягощенность родственников детей с синдромом Платтера болезнями системы эндокринных органов. Однако не следует забывать о том, что эндокринные заболевания (в том числе сахарный диабет, диффузный токсический зоб, гипотиреоз) могут иметь аутоиммунный генез.
В таком случае у близких родственников детей с синдромом Платтера отчетливо просматривается тенденция к заболеваниям, связанным с иммунными механизмами клеточного типа, контролирующимися вилочковой железой. Это позволяет предполагать возможность передачи детям, у которых развился синдром Платтера, какого-то дефекта Т-звена иммунной системы.
Антенатальный период у большинства детей с синдромом Платтера осложняется хронической гипоксией, обусловленной острыми инфекционными заболеваниями или обострением хронических экстрагенитальных заболеваний матерей, наличием у них сосудистой дистонии, анемии, гестозов.
Осложненное течение интранатального периода отмечается не менее чем у 2/3 детей с синдромом Платтера. Наиболее частыми осложнениями этого периода явились стремительные или затяжные роды, приведшие к наложению щипцов или экстренному кесареву сечению.
Группа детей с указанным синдромом по фенотипу гетерогенна. 90% детей имеют мягкие округлые формы тела, некоторую пастозность тканей, относительно крупные черты уплощенного лица, прямой тип лба, широкоовальные глаза, относительно короткий нос с низким переносьем, средней величины или толстые губы, слабый изгиб профиля, короткую шею. Дети этой группы имеют как бы увеличенные поперечные размеры тела: широкое лицо, широкая грудная клетка, широкие плечи, широкие ладони и стопы, относительно короткие и широкие пальцы. Около 3/4 детей-европеоидов этой подгруппы имеют нежную, но несколько утолщенную, слабопигментированную белую кожу, для которой характерно быстрое развитие ожога после инсоляции, светлую окраску волос и глаз, слабое развитие мускулатуры, сниженную физическую активность. Дети данной подгруппы отличаются хорошим (и даже избыточным) аппетитом и высокими темпами роста.
В дошкольном и младшем школьном возрасте у них отмечаются хорошее развитие подкожного жирового слоя, слабое развитие мускулатуры, снижение общего тонуса и тургора тканей, а также физической активности, замедленная реакция на внешние раздражители, замедленное образование новых условных рефлексов, ослабление процессов внутреннего торможения с преобладанием реакций внешнего торможения.
Клиническая характеристика детей с синдромом Платтера включает характеристику системы лимфоидных органов, которая, согласно мнению большинства исследователей, отличается генерализованной гиперплазией системы лимфоидных органов: лимфатических узлов, лимфатических фолликулов корня языка, задней поверхности глотки, поверхности надгортанника, гипертрофией небных и глоточной миндалин. Наши наблюдения, однако, показали, что состояние периферических лимфоидных органов зависит от воздействия антигенного стимула — при отсутствии такого воздействия генерализованная гиперплазия периферического лимфоидного аппарата не развивается [7].
К числу особенностей физического развития детей грудного и раннего возраста относятся: высокие темпы увеличения длины тела, слабое развитие скелетной мускулатуры, несвоевременность и неправильный порядок прорезывания молочных зубов, относительно позднее начало самостоятельной ходьбы.
В эмоциональной сфере в первые 2–3 мес жизни обращает внимание менее выраженный комплекс оживления (за счет снижения двигательной активности).
Начало становления речи у детей с синдромом Платтера не отличалось от такового у детей соответствующего возраста в популяции в целом: гуление, слоги и первые слова у них появлялись своевременно.
К возрасту 10–11 мес они начинали произносить первые одно- и двусложные слова, к 1 году количество активно произносимых слов достигало 10–12. В дальнейшем 8% детей данной группы до 2-летнего возраста продолжали пользоваться только этими 10–12 словами. В возрасте 4,5–6 лет 25% детей этой группы страдали дислалией, требующей проведения корригирующих логопедических занятий в условиях детской поликлиники или в условиях специализированного детского сада. У отдельных пациентов нарушение, связанное с произношением звуков, сохранялось и в подростковом возрасте.
Состояние здоровья детей с синдромом Платтера. Здесь рассматриваются только те заболевания и патологические состояния, которые достоверно чаще встречались у детей с указанным синдромом, по сравнению с детьми из общей популяции. При анализе структуры выявленных заболеваний наибольшую по численности группу составили аномалии развития (выявлены у 80% наблюдавшихся пациентов) — пороки развития, множественные стигмы дизэмбриогенеза, биохимические дефекты. Пороки развития чаще проявлялись гипоплазией органов и тканей: широкие отверстия паховых каналов и пупочного кольца, септальные дефекты в сердце, гипоплазия аорты, сердца, легких, почек, щитовидной железы и др.
Вторая группа заболеваний была представлена патологическими состояниями нервной системы. Наряду с заболеваниями нервной системы, обусловленными биохимическими дефектами (синдром Менкеса; ганглиозидоз Gm1; фенилкетонурия; галактоземия), обращали на себя внимание такие синдромы, как гипертензионно-гидроцефальный (у 49%), фебрильных судорог (у 20%), мышечной гипотонии (у 18%) и вегетативно-висцеральной дисфункции (у 12,5%). Включение в комплекс обследования электрофизиологических методов, компьютерной и ядерно-магнитно-резонансной томографии привело к существенному увеличению частоты выявления гипертензионно-гидроцефального синдрома (выявлен у 90%). Указанный синдром у 2/3 детей сочетался с синдромами фебрильных судорог и вегетативно-висцеральных дисфункций, однако последние два синдрома у части детей встречались и изолированно.
Изолированный синдром вегетативно-висцеральных дисфункций характеризовался крайне выраженным полиморфизмом проявлений: нарушение терморегуляции, дыхания, сердечной деятельности, функции желудочно-кишечного тракта, пароксизмальное повышение артериального давления и другие расстройства. Мы склонны считать, что синдром вегето-висцеральных дисфункций у детей с синдромом Платтера встречается значительно чаще, чем у указанных 12,5% пациентов. На существование гиподиагностики синдрома вегето-висцеральных дисфункций могут указывать выявленные нами фенотипические особенности детей, в том числе очень хороший (скорее избыточный) аппетит, склонность к задержке жидкости, как бы немотивированный субфебрилитет. Наши наблюдения показали, что у большинства детей с якобы немотивированным субфебрилитетом последний хорошо контролировался мочегонными средствами, что явно указывает на связь этого симптома с ликворной гипертензией, в том числе с повышением давления в области третьего желудочка мозга — месте локализации центра терморегуляции.
У детей с синдромом Платтера обращал на себя внимание и синдром мышечной гипотонии, который у ряда пациентов был настолько сильно выражен, что специалисты высказывали предположение о наличии у них болезни Верднига–Гоффманна или миелодисплазии.
Таким образом, частое выявление у детей с синдромом Платтера внутренней гидроцефалии, изолированного синдрома вегето-висцеральных дисфункций, наличие вегетативных нарушений указывает на возможность нарушения функции диэнцефальной области. Изменения со стороны скелетной мускулатуры трактовать сложнее. Однако если учесть, что средний мозг, примыкающий к области сильвиева водопровода, контролирует регуляцию мышечного тонуса и сигналы к мышцам поступают через ретикулярную формацию по двум ретикулоспинальным путям [11], то это нарушение может быть рассмотрено с позиции существования у данного контингента детей внутренней гидроцефалии и расстройства ликвородинамики, поскольку гипоталамус, таламус и ретикулярная формация являются звеньями единой суперфункциональной системы, корригирующей гомеостатические программы наиболее сложных вегетативных, эндокринных, трофических и психических функций [12].
У 9% пациентов школьного возраста с синдромом Платтера зарегистрированы заболевания нейроэндокринной и эндокринной системы (диэнцефальный синдром, несахарный диабет, транзиторный несахарный диабет, транзиторный гипопаратиреоз, инсулинозависимый сахарный диабет, поликистоз яичников, эутиреоидная струма, диффузный токсический зоб, субкомпенсированный гипокортицизм). У детей с синдромом Платтера, отмечается тенденция к высоким показателям роста и слабой пигментации кожи, что может также указывать на дисфункцию гипоталамо-гипофизарной системы. Кроме того, у этих детей существует ряд симптомов, которые мы назвали торакальными и к числу которых относится синдром сдавления средостения. Этот синдром мы наблюдали только у детей первых 2–2,5 мес жизни при значительном увеличении тимуса.
Все исследователи, занимавшиеся изучением особенностей лиц со стойкой тимомегалией (а основную группу в них, вне всякого сомнения, составляют дети с синдромом Платтера), обращали внимание на их пониженную физическую активность.
При специальном опросе 72 пациентов в возрасте 10–24 лет с синдромом Платтера у 46% из них было отмечено негативное отношение к физическим нагрузкам, особенно к бегу на длинные дистанции и езде на велосипеде. Подростки и лица молодого возраста, способные передать ощущения, появлявшиеся при физической нагрузке, отмечали на ее фоне чувство слабости, ощущение нехватки воздуха.
Когда у 30 подростков с синдромом Платтера, не имевших органических заболеваний сердца, было проведено эхокардиографическое исследование сердца на аппарате 128 х Р — ACUSON (США) с определением массы миокарда левого желудочка сердца, у 27 из них индексированная (относительно массы тела) масса миокарда левого желудочка сердца оказалась достоверно меньше (р
Л. Г. Кузьменко, доктор медицинских наук, профессор
РУДН, Москва