Абдоминальный это что в медицине
Абдоминальная онкология – что это?
Причины возникновения онкологии
Обычно, среди всех больных раком можно отметить некоторые схожие черты, которые могли бы привести к данному заболеванию. В частности, в группе риска находятся следующие:
Чем занимается абдоминальная хирургия?
Хирургическое отделение абдоминальной онкологии производит следующее:
Симптомы абдоминальной онкологии
Зачастую в течение длительного времени симптомы при раке брюшной полости отсутствуют, поэтому нередко его диагностируют на поздних стадиях. Проявления патологии неспецифичны, их можно легко принять за признаки других заболеваний:
Если канцероматоз брюшины возник в результате метастазирования злокачественной опухоли из другого органа, сильно ухудшается прогноз. Противоопухолевая терапия начинает работать хуже, потому что многие препараты плохо проникают через брюшину.
Методы лечение абдоминальной онкологии
Целью хирургического лечения онкологических заболеваний является выполнение максимально радикального объема оперативного вмешательства при сохранении максимально комфортного качества жизни пациента после операции.
Лапароскопические операции предполагают значительно меньший травматизм, чем обычные открытые хирургические вмешательства, и позволяют больному быстрее восстановиться. Наряду с лапароскопичскими операциями, проводимыми через 3 прокола практикуются операции через единственный прокол в области пупка – так называемая методика SILS.
Как и любой вид оперативного вмешательства, абдоминальная хирургия обнаруживает ряд побочных воздействий. Операции проводятся на жизненно важных органах, которые выполняют важную функцию в теле. После операции могут сформироваться неприятные последствия:
Спрогнозировать заранее возможные осложнения невозможно. Симптомы проявляются после операции через определённое время.
После операции начинается восстановительный период, требующий особого ухода, предстоит выполнять перечень рекомендаций врача. Продолжительность реабилитации занимает от 7 дней до нескольких месяцев – зависит от вида выполненной операции и тяжести заболевания.
Назначается также противоопухолевая лекарственная терапия, которая включает в себя:
Выбор тактики лечения зависит от локализации, размеров, стадии злокачественной опухоли, количества узлов. Врач также должен учитывать общее состояние больного, его возраст, наличие сопутствующих заболеваний.
Злокачественная опухоль брюшной полости
Многие злокачественные опухоли распространяют метастазы на брюшину – тонкую «оболочку», которой покрыты внутренние органы и стенки брюшной полости. Называется это явление (от лат. peritoneum – брюшина) перитонеальный карциноматоз (канцероматоз – не всеми признаваемый, но общепринятый синоним, который мы тоже употребляем). Просовидные (мелкие, как пшено) метастазы рассеяны по всей поверхности брюшины.
Это случается в 50% случаев в абдоминальной онкологии (опухоли ЖКТ или репродуктивных органов). Напомним, колоректальный рак (толстой и прямой кишки) и рак желудка находятся на 2 и 3 месте по количеству смертей среди всех онкозаболеваний.
Прогноз при первичном раке брюшины напрямую зависит от того, удалось ли удалить все опухолевые очаги во время хирургического вмешательства. К сожалению, зачастую заболевание диагностируют на поздней стадии, поэтому после лечения часто развиваются рецидивы. Обычно пациентам требуется более одного хирургического вмешательства, курса химиотерапии.
Канцероматоз брюшины при метастазах других типов рака резко ухудшает прогноз. Обычно продолжительность жизни таких больных измеряется месяцами. Но HIPEC может ее существенно продлить, до нескольких лет — в случае, если проведение такого лечения возможно у конкретного пациента. Методика дает отличные результаты: увеличивает 5-летнюю выживаемость до 40-50%, а иногда дает полное излечение.
Абдоминальное УЗИ: что это такое, показания, этапы подготовки к процедуре, какие органы обследует
Абдоминальное (трансабдоминальное) ультразвуковое исследование – это разновидность УЗИ, которая проводится при помощи особого устройства – конвексного датчика. Он использует частоту до 7,5 МГц и может просканировать ткани на глубину 25 сантиметров.
Данное обследование помогает увидеть внутренние органы и их структуру, определить наличие каких-либо заболеваний и патологий, а также новообразований (вплоть до раковой опухоли). Его результаты более точны, чем у других методов ультразвукового исследования.
Обследование проходит следующим образом:
Отличительной чертой УЗИ абдоминальных органов является то, что процедура полностью безболезненная, безопасная и подходит пациентам любого пола и возраста.
Так как оно проходит при помощи датчика, который получает информацию при соприкосновении со стенкой брюшной полости, то никаких инвазивных методов не требуется. Благодаря этому отсутствует не только необходимость в наркозе, но и нервное напряжение пациента перед процедурой.
Особенно это важно, если анализ должен пройти ребенок. Он может испугаться какого-либо физического вмешательства, из-за чего возможно появление проблем при обследовании.
Данный анализ позволяет обследовать не один орган, а несколько соседних, что помогает врачу увидеть полную картину состояния брюшной полости.
Вся процедура длится не более двадцати минут.
В каких случаях требуется исследование?
Абдоминальное УЗИ используется как для постановки или уточнения диагноза, так и в профилактических целях. При помощи этого исследования можно определить такие заболевания, как:
Также этот вид анализа позволяет выявить наличие различных новообразований в органах брюшной полости:
Абдоминальное УЗИ требуется для профилактики различных проблем в таких случаях, как:
Какие органы позволяет обследовать такой тип УЗИ?
Это органы желудочно-кишечного тракта, мочеполовой системы и другие, а именно:
Зачем УЗИ малого таза абдоминально назначают беременным?
Это необходимо для выявления возможных проблем в развитии плода и общего контроля за ситуацией в целом. Данный анализ позволяет проверить следующие показания:
Все эти детали позволяют узнать о вероятных аномалиях на ранней стадии и оперативно решить возникшие проблемы без вреда для матери и плода.
Также необходимость проведения ультразвукового исследования женщинам во время беременности закреплено в законодательных актах.
В каких случаях этот анализ назначают мужчинам?
Существует ряд симптомов, при которых врач прописывает УЗИ малого таза абдоминальным датчиком пациенту мужского пола. Вот основные из них:
Помните, при появлении хотя бы одного из этих признаков следует незамедлительно обратиться в клинику!
Этапы подготовки к обследованию
В отличие от других типов ультразвукового исследования УЗИ малого таза абдоминальным датчиком требует особой подготовки. Она необходима, чтобы результат был наиболее точным, так как в противном случае он может быть искажен.
Важно, чтобы к моменту проведения такого анализа были соблюдены следующие параметры:
Накануне и непосредственно процедурой категорически запрещено принимать алкоголь и курить.
Когда есть очевидные нарушения (кровотечения и другое), требующие срочной диагностики, необходимую подготовку провести невозможно. Во всех остальных случаях она должна быть непременно.
Как добиться отсутствия газов?
Метеоризм и вздутие живота могут повредить результатам исследования, так как изображение будет искажено. Поэтому людям, у которых эти явления проявляются часто (а остальным – в профилактических целях), рекомендуется избегать перед исследованием ряда продуктов и напитков – придерживаться диеты. О ее особенностях подробно рассказано ниже.
Также непосредственно накануне обследования необходимо принять препараты, которые способствуют выводу газов из организма. Лечащий врач может посоветовать наиболее подходящие лекарства в каждом случае индивидуально.
Удаление пищи из желудочно-кишечного тракта
Проведение УЗИ малого таза абдоминально должно происходить на голодный желудок. Поэтому необходимо соблюсти следующие условия:
Наполненный мочевой пузырь
Особенности подготовки для женщин
При подготовке к исследованию женского организма следует помнить о том, что процедуру лучше приурочить к первой фазе цикла, в первую неделю после окончания месячного кровотечения.
Это связано с тем, что в «критические дни» стенки матки уплотняются и собственно кровоотделение мешает определить наличие незначительных образований в тканях этого органа.
Иногда может потребоваться проведение нескольких УЗИ в разные периоды цикла, чтобы уточнить диагноз.
В случае необходимости срочной диагностики данный анализ можно проводить и во время месячных, но после процедуру следует повторить еще раз.
Подготовка для детей
К ребенку перед проведением УЗИ абдоминально предъявляется гораздо меньше требований. Соответственно и ограничений не так много. Все они связаны с возрастом:
Диета
Одним из важнейших этапов подготовки к УЗИ малого таза абдоминально является диета. На особый режим питания рекомендуется перейти не позже, чем за три дня до исследования. Желательно сделать это еще раньше (за неделю), но не всегда такая возможность имеется.
Какая еда под запретом?
Необходимо исключить продукты, которые способствуют газообразованию в желудочно-кишечном тракте или способны иным образом повлиять на результаты исследования, а именно:
В состав этих продуктов входят различные полисахариды, лактоза, фруктоза. Все они раздражают кишечник и при расщеплении выделяют большое количество газов.
Также нельзя курить и не рекомендуется использовать жевательную резинку. При обоих процессах происходит излишнее заглатывание воздуха, который затем мешает проведению исследования.
Что можно есть?
Можно употреблять здоровую пищу, особенно приготовленную на пару, с минимальным количеством масла и специй:
Все эти продукты легко усваиваются и не требуют длительного времени для переваривания.
Рекомендуется питаться часто, но маленькими порциями. Нельзя запивать еду водой.
Противопоказания
Явных противопоказаний к проведению к УЗИ малого таза абдоминально нет. Существует ряд ограничений, которые связаны с менструальным циклом у женщины.
Сложности при проведении УЗИ могут возникнуть, если на исследуемой области находится серьезная сыпь, обширная экзема или иные сложные крупные нарушения кожного покрова.
Ограничения в связи с циклом у женщин
Если необходима срочная диагностика, то возможно провести ультразвуковое исследование во время менструации. Но в последствии рекомендуется сделать повторный анализ после ее окончания.
Отделение абдоминальной хирургии
Операции при заболеваниях органов пищеварительного тракта и передней брюшной стенки. Эстетическая герниология. Плановая и экстренная хирургическая помощь.
Отделение абдоминальной хирургии специализируется на оказании лечебной помощи пациентам с заболеваниями органов пищеварительного тракта и передней брюшной стенки, требующими проведения как экстренных, так и плановых оперативных вмешательств.
В Отделении абдоминальной хирургии в полном объеме, предусмотренном российскими и зарубежными лечебно-диагностическими протоколами, оказывается высокотехнологичная помощь пациентам с хирургической патологией пищевода, желудка, двенадцатиперстной, тонкой, толстой и прямой кишки, печени, поджелудочной железы, желчного пузыря и желчевыводящих протоков, пациентам с грыжами передней брюшной стенки.
Оперативные вмешательства выполняются как в традиционном, так и в эндоскопическом, а также в минимально инвазивном пункционном вариантах на высококачественном оборудовании компаний Karl Storz, KLS Martin, Medtronic, Aesculap с применением оборудования и материалов компаний Ethicon, BBraun, Hartmann. Лечение наших пациентов проводится с только сертифицированными по стандарту GMP лекарственными препаратами.
Отделение абдоминальной хирургии оказывает высокоспециализированную медицинскую помощь по следующим направлениям:
НЕОТЛОЖНАЯ хирургия при острых хирургических заболеваниях и травмах органов живота и грудной клетки в полном объеме, в том числе с широким использованием лапароскопической, торакоскопической техники и внутрипросветной эндоскопии, пункционных и дренирующих вмешательств.
ПЛАНОВАЯ хирургия при доброкачественных и злокачественных заболеваниях органов живота:
— абдоминальная хирургическая онкология, в том числе операции при злокачественных и доброкачественных опухолях пищевода, желудка, поджелудочной железы, печени, желчевыводящих протоков и кишечника;
— функциональная хирургическая гастроэнтерология (лапароскопические, пластические и реконструктивно-восстановительные операции, в том числе с формированием функционально активных анастомозов при осложненном течении язвенной болезни, грыжах пищеводного отверстия диафрагмы, ахалазии пищевода, пищеводе Барретта, «болезнях оперированного желудка», патологии желчного пузыря и внепеченочных желчных протоков, хроническом панкреатите, панкреатических свищах и кистах поджелудочной железы);
— колопроктология, в том числе оперативное лечение пациентов с опухолями толстой кишки, прямой кишки, геморроидэктомия, операции при анальной трещине, свищах и опухолях прямой кишки, в том числе и эндоскопическим способом;
— герниология (герниопластика при паховых, пупочных, вентральных послеоперационных грыжах с использованием современных имплантов, в том числе лапароскопическим доступом);
— внутрипросветная оперативная эндоскопия (папиллосфинктеротомия, литотрипсия литоэкстракция, дренирование холедоха при желчнокаменной болезни холедохолитиазе, стриктурах терминального отдела холедоха и большого дуоденального сосочка, операции при неэпителиальных доброкачественных опухолях и полипах желудочно-кишечного тракта).
Основной тренд работы Отделения — обеспечение максимальной безопасности пациента и минимизация рисков развития осложнений. В настоящее время активно внедряются методики оптимизации послеоперационной реабилитации пациентов в рамках международного протокола Enhanced Recovery After Surgery.
Представляя возможности Отделения абдоминальной хирургии в проведении оперативных вмешательств, уже при первом знакомстве с пациентом мы считаем принципиально важным подчеркнуть то, что сама по себе операция является лишь компонентом комплексного лечебного процесса и должна восприниматься не как некая самоцель, но как один из многочисленных методов лечебного воздействия.
В основе наших действий лежит твердая убежденность в том, что хирургия даже в век высоких технологий является частью искусства медицины и заболевания, потенциально требующие операции, представляют собой лишь частный компонент нарушения деятельности всего организма. Операция, проводимая вне контекста системного воздействия на организм, чревата непредсказуемыми по степени своего негатива последствиями. Поэтому именно для хирургии наиболее актуален принцип лечения не болезни, а больного.
Мы используем стандартные и одобренные в мировой клинической практике методики хирургических операций и это ни в коем случае не входит в диссонанс с индивидуальным подходом к лечению пациентов.
Основными вопросами, требующими решения у каждого конкретного больного, мы считаем выбор оптимальных в данном случае варианта вмешательства, времени его проведения и создание условий для наиболее благоприятного течения послеоперационного периода. При этом все поставленные вопросы решаются отнюдь не только хирургами, в их решении принимает участие весь врачебный персонал нашей Клиники – анестезиологи-реаниматологи, терапевты, кардиологи, эндокринологи, неврологи, онкологи, врачи функциональной диагностики.
Слаженная работа всего коллектива Клиники в рамках лечебно-диагностических протоколов, созданных на основании отечественных и общемировых стандартов и рекомендаций, позволяет нам оказывать высокотехнологичную хирургическую помощь при аргументированной минимизации рисков для пациента.
Коллектив Отделения абдоминальной хирургии включает в себя 2 докторов медицинских наук, 5 кандидатов медицинских наук, 6 врачей высшей квалификационной категории. Помимо обязательного участия в программе непрерывного профессионального образования, сотрудники отделения регулярно проходят стажировки в клиниках Швейцарии, Германии, США, что находит свое отражение в объеме, технологиях и качестве оказания хирургической помощи нашим пациентам.
Позитивный микроклимат и комфорт во время пребывания пациентов в Отделении абдоминальной хирургии обеспечивается умелой заботой компетентного среднего и младшего медицинского персонала.
Отделение абдоминальной хирургии оказывает Высокотехнологичную Медицинскую Помощь, квотируемую по федеральному бюджету:
Доброкачественные и злокачественные новообразования поджелудочной железы
Доброкачественные и злокачественные новообразования печени (в т.ч. вторичные)
Стриктуры внепеченочных желчных протоков различного генеза
Злокачественные новообразования желудка и его стенозы
Заболевания тонкой кишки
Злокачественные и доброкачественные новообразования толстой кишки
Новообразования забрюшинного пространства
Реконструктивные операции после вмешательств на органах брюшной полости
Абдоминальный хирург
Бесплатная консультация врача по телефону
Прием хирурга ведется ежедневно по предварительной записи.
ООО «Ваш Врач»
Адреса медицинских центров в Москве (единая справочная) +7 (495) 255-45-59
Хирургические центры в Москве
Ежедневно
с 9.00 до 20.00

Полостное пространство, ограниченное брюшной перегородкой и диафрагмой, включает такие внутри расположенные структуры, как печень и желудок, депо желчи и поджелудочную железу, селезенку и кишечный тракт. Развитие острого процесса воспаления отдельного органа или его части может потребовать осуществления оперативных действий, которые проводятся при отсутствии результата от консервативной терапии.
Полезная информация о приеме хирурга в клинике:
Основные виды лечения, используемые абдоминальным хирургом
Современный уровень практической деятельности позволяет выполнять оперативные действия с использованием следующих методик:
С какими симптомами обращаются к хирургу:
Какие патологии лечит профильный специалист?
Выполнение оперативных манипуляций может осуществляться различными техниками, затрагивая как единичную структуру забрюшинного пространства, так и несколько органов.
К основным видам патологических нарушений, которые лечит абдоминальный хирург, относят:
Методы диагностики в хирургии:
Рекомендации по подготовке к абдоминальной операции
При плановом проведении операции рекомендуется выполнить следующие подготовительные мероприятия:
В случае развития острой формы течения холецистита, панкреатита, аппендицита, перитонита, непроходимости кишечного тракта или внутреннего кровоизлияния, требуется безотлагательное проведение хирургического вмешательства, так как течение патологического нарушения может угрожать жизни пациента.
Абдоминальный болевой синдром: этиология, патогенез и вопросы терапии
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, паристальные (соматические), отраженные (иррадиирующие) и психогенные Каковы причины абдоминального болевого синдрома? В чем заключается терапия абдоминального болевог
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, паристальные (соматические), отраженные (иррадиирующие) и психогенные
Каковы причины абдоминального болевого синдрома?
В чем заключается терапия абдоминального болевого синдрома?
Абдоминальный болевой синдром является ведущим в клинике большинства заболеваний органов пищеварения. Боль — это спонтанное субъективное ощущение, возникающее вследствие поступления в центральную нервную систему патологических импульсов с периферии (в отличие от болезненности, которая определяется при обследовании, например, при пальпации). Тип боли, ее характер не всегда зависят от интенсивности инициальных стимулов. Органы брюшной полости обычно нечувствительны ко многим патологическим стимулам, которые при воздействии на кожу вызывают сильную боль. Разрыв, разрез или раздавливание внутренних органов не сопровождаются заметными ощущениями. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы. Так, натяжение брюшины (опухоли), растяжение полого органа (например, желчная колика) или чрезмерное сокращение мышц вызывают абдоминальные боли. Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, и их растяжение также сопровождается болью. Брыжейка и париетальная брюшина чувствительны к болевым стимулам, в то время как висцеральная брюшина и большой сальник лишены болевой чувствительности.
Абдоминальные боли подразделяются на острые, которые развиваются, как правило, быстро или, реже, постепенно и имеют небольшую продолжительность (минуты, редко несколько часов), а также хронические, для которых характерно постепенное нарастание. Эти боли сохраняются или рецидивируют на протяжении недель и месяцев. Этиологическая классификация абдоминальных болей представлена в табл. 1.
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, париетальные (соматические), отраженные (иррадиирующие) и психогенные.
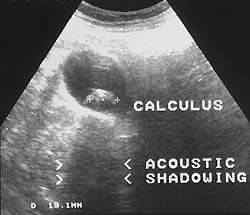 |
| Рисунок 1. Причиной абдоминальной боли может быть калькулезный холецистит (УЗИ) |
Висцеральная боль возникает при наличии патологических стимулов во внутренних органах и проводится симпатическими волокнами. Основными импульсами для ее возникновения являются внезапное повышение давления в полом органе и растяжение его стенки (наиболее частая причина), растяжение капсулы паренхиматозных органов, натяжение брыжейки, сосудистые нарушения.
Соматическая боль обусловлена наличием патологических процессов в париетальной брюшине и тканях, имеющих окончания чувствительных спинномозговых нервов.
Основными импульсами для ее возникновения являются повреждение брюшной стенки и брюшины.
Дифференциально-диагностические признаки висцеральной и соматической боли представлены в табл. 2.
Иррадиирующая боль локализуется в различных областях, удаленных от патологического очага. Она возникает в тех случаях, если импульс висцеральной боли чрезмерно интенсивен (например, прохождение камня) или при анатомическом повреждении органа (например, ущемление кишки). Иррадиирующая боль передается на участки поверхности тела, которые имеют общую корешковую иннервацию с пораженным органом брюшной области. Так, например, при повышении давления в кишечнике вначале возникает висцеральная боль, которая затем иррадиируют в спину, при билиарной колике — в спину, в правую лопатку или плечо.
Психогенная боль возникает при отсутствии периферического воздействия либо когда последнее играет роль пускового или предрасполагающего фактора. Особая роль в ее возникновении принадлежит депрессии. Последняя часто протекает скрыто и не осознается самими пациентами. Тесная связь депрессии с хронической абдоминальной болью объясняется общими биохимическими процессами и, в первую очередь, недостаточностью моноаминергических (серотонинергических) механизмов. Это подтверждается высокой эффективностью антидепрессантов, особенно ингибиторов обратного захвата серотонина, в лечении болевого синдрома. Характер психогенных болей определяется особенностями личности, влиянием эмоциональных, когнитивных, социальных факторов, психологической стабильностью больного и его прошлым «болевым опытом». Основными признаками данных болей являются их длительность, монотонность, диффузный характер и сочетание с другими локализациями (головная боль, боль в спине, во всем теле). Нередко психогенные боли могут сочетаться с другими, указанными выше типами болей и оставаться после их купирования, существенно трансформируя их характер, что необходимо учитывать при терапии.
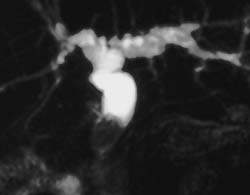 |
| Рисунок 2. Камень в общем желчном протоке у пациента после холецистэктомии (МРТ) |
Одной из разновидностей болей центрального генеза является абдоминальная мигрень. Последняя чаще встречается в молодом возрасте, носит интенсивный разлитой характер, но может быть локальной в параумбиликальной области. Характерны сопутствующие тошнота, рвота, понос и вегетативные расстройства (побледнение и похолодание конечностей, нарушения ритма сердца, артериального давления и др.), а также мигренозная цефалгия и характерные для нее провоцирующие и сопровождающие факторы. Во время пароксизма отмечается увеличение скорости линейного кровотока в брюшной аорте. Наиболее важными механизмами контроля болевого синдрома являются эндогенные опиатные системы. Опиатные рецепторы локализуются в окончаниях чувствительных нервов, в нейронах спинного мозга, в стволовых ядрах, в таламусе и лимбических структурах головного мозга. Связь данных рецепторов с рядом нейропептидов, таких как эндорфины и энкефалины, обусловливает морфиноподобный эффект. Опиатная система работает по следующей схеме: активация чувствительных окончаний приводит к выделению субстанции Р, что вызывает появление периферических восходящих и центральных нисходящих ноцицептивных (болевых) импульсов. Последние активизируют выработку эндорфинов и энкефалинов, которые блокируют выделение субстанции Р и снижают болевые ощущения.
Существенное значение в формировании болевого синдрома имеют серотонин и норадреналин. В структурах мозга находится большое количество серотонинергических и норадренергических рецепторов, а в состав нисходящих антиноцицептивных (противоболевых) структур входят серотонинергические и норадренергические волокна. Уменьшение уровня серотонина приводит к снижению болевого порога и усилению болей. Норадреналин опосредует увеличение активности антиноцицептивных систем.
Наличие болевого абдоминального синдрома требует углубленного обследования больного для уточнения механизмов его развития и выбора тактики лечения. Подавляющему большинству больных с наличием соматических болей, как правило, необходимо хирургическое лечение. Висцеральные боли, возникающие у больных как с наличием органических поражений органов пищеварения, так и без них, являются следствием нарушения, в первую очередь, моторной функции последних. В результате в полых органах повышается давление и/или наблюдается растяжение его стенки, и возникают условия для формирования восходящих ноцицептивных импульсов.
В регуляции транспорта ионов кальция участвуют ряд нейрогенных медиаторов: ацетилхолин, катехоламины (норадреналин), серотонин, холецистокинин, мотилин и др. Связывание ацетилхолина с М-холинорецепторами способствует открытию натриевых каналов и вхождению ионов натрия в клетку. Последнее снижает электрический потенциал клеточной мембраны (фаза деполяризации) и приводит к открытию кальциевых каналов, через которые ионы кальция поступают в клетку, вызывая мышечное сокращение.
Серотонин оказывает существенное влияние на моторику желудочно-кишечного тракта, активируя ряд рецепторов, локализирующихся на эффекторных клетках. Выделяют несколько подтипов рецепторов (5-МТ1-4), однако наиболее изучены 5-МТ3 и 5-МТ4. Связывание серотонина с 5-МТ3 способствует расслаблению, а с 5-МТ4 — сокращению мышечного волокна. В то же время механизмы действия серотонина на мышечные волокна желудочно-кишечного тракта до конца не установлены. Имеются лишь предположения о вовлечении в эти процессы ацетилхолина.
Тахикинины, в состав которых входят три типа пептидов (субстанция Р, нейрокинин А и В), связываясь с соответствующими рецепторами миоцитов, повышают их моторную активность не только в результате прямой активации, но и вследствие выделения ацетилхолина. Определенную роль в регуляции моторной функции кишечника играют эндогенные опиаты. При связывании их с μ- и δ-опиоидными рецепторами миоцитов происходит стимуляция, а с κ-рецепторами — замедление моторики пищеварительного тракта.
Основные направления купирования болевого абдоминального синдрома включают: а) этиологическое и патогенетическое лечение основного заболевания; б) нормализацию моторных расстройств; в) снижение висцеральной чувствительности; г) коррекцию механизмов восприятия болей.
Нарушения двигательной функции органов желудочно-кишечного тракта играют значительную роль в формировании не только болевого синдрома, но и большинства диспепсических расстройств (чувство переполнения в желудке, отрыжка, изжога, тошнота, рвота, метеоризм, поносы, запоры). Большинство из указанных выше симптомов могут иметь место как при гипокинетическом, так и при гиперкинетическом типе дискинезии, и только углубленное исследование позволяет уточнить их характер и выбрать адекватную терапию.
Одним из наиболее частых функциональных нарушений, в том числе и с наличием органической патологии органов пищеварения, является спастическая (гиперкинетическая) дискинезия. Так, при спастической дискинезии любого отдела пищеварительного тракта наблюдается повышение внутрипросветного давления и нарушение продвижения содержимого по полому органу, что создает предпосылки для возникновения боли. При этом скорость нарастания давления в органе пропорциональна интенсивности боли.
Спастическая дискинезия мышечной оболочки стенки полого органа или сфинктеров представляет собой наиболее частый механизм развития болевого синдрома при эзофагоспазме, дисфункции сфинктера Одди и пузырного протока, синдроме раздраженного кишечника.
В настоящее время для купирования болевого синдрома в комплексном лечении вышеуказанных заболеваний используются релаксанты гладкой мускулатуры, которые включают несколько групп препаратов. Антихолинергические средства снижают концентрацию интрацеллюлярных ионов кальция, что приводит к мышечной релаксации. Важно отметить, что степень релаксации находится в прямой зависимости от предшествующего тонуса парасимпатической нервной системы. Последнее обстоятельство определяет существенные различия индивидуальной эффективности препаратов данной группы. В качестве спазмолитиков используют как неселективные (препараты красавки, метацин, платифиллин, бускопан и др.), так и селективные М1-холиноблокаторы (гастроцепин и др.). Однако довольно низкая эффективность и широкий спектр побочных эффектов ограничивают их применение для купирования болевого синдрома у значительной части больных.
Механизм действия миотропных спазмолитиков в конечном итоге сводится к накоплению в клетке цАМФ и уменьшению концентрации ионов кальция, что тормозит соединение актина с миозином. Эти эффекты могут достигаться ингибированием фосфодиэстеразы, или активацией аденилатциклазы, или блокадой аденозиновых рецепторов, либо их комбинацией. Основными представителями данной группы препаратов являются дротаверин (но-шпа, но-шпа форте, спазмол), бенциклан (галидор), отилония бромида (спазмомен), метеоспазмил и др. При использовании миогенных спазмолитиков, так же как и М-холиноблокаторов, необходимо учитывать существенные индивидуальные различия их эффективности, отсутствие селективности эффектов (действуют практически на всю гладкую мускулатуру, включая мочевыделительную систему, кровеносные сосуды и др.), развитие гипомоторной дискинезии и гипотонии сфинктерного аппарата пищеварительного тракта, особенно при длительном применении. Данные препараты используются кратковременно (от однократного приема до двух-трех недель) для купирования спазма, а следовательно, болевого синдрома.
В ряду миотропных спазмолитиков следует отметить препарат мебеверин (дюспатолин), механизм действия которого сводится к блокаде быстрых натриевых каналов клеточной мембраны миоцита, что нарушает поступление натрия в клетку, замедляет процессы деполяризации и блокирует вход кальция в клетку через медленные каналы. В результате прекращается фосфорилирование миозина и отсутствует сокращение мышечного волокна. Известно также, что выход ионов кальция из внутриклеточных депо в результате активации α1-адренорецепторов приводит к открытию калиевых каналов, выходу ионов калия из клетки, гиперполяризации и отсутствию мышечного сокращения, что может становиться в течение длительного времени причиной мышечной гипотонии. В отличие от других миотропных спазмолитиков мебеверин препятствует пополнению внутриклеточных кальциевых депо, что в конечном итоге приводит лишь к кратковременному выходу ионов калия из клетки и ее гипополяризации. Последняя предупреждает развитие постоянного расслабления или гипотонии мышечной клетки. Следовательно, назначение мебеверина (дюспатолина) приводит только к снятию спазма без развития гипотонии гладкой мускулатуры, т. е. не нарушает моторики желудочно-кишечного тракта. Препарат оказался эффективным для купирования абдоминальных болей и дискомфорта, нарушений стула, обусловленных синдромом раздраженного кишечника, а также возникающих на фоне органических заболеваний.
Среди миотропных спазмолитиков также обращает на себя внимание препарат гимекромон (одестон). Одестон (7-гидрокси-4-метилкумарин) оказывает избирательное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря, обеспечивает отток желчи в двенадцатиперстную кишку, снижает давление в билиарной системе и, как следствие, купирует билиарный болевой синдром. Одестон не обладает прямым желчегонным действием, но облегчает приток желчи в пищеварительный тракт, тем самым усиливая энтерогепатическую рециркуляцию желчных кислот, которые участвуют в первой фазе образования желчи. Преимущество одестона по сравнению с другими спазмолитиками заключается в том, что он практически не оказывает влияния на другие гладкие мышцы, в частности, кровеносной системы и кишечной мускулатуры.
Чрезвычайно перспективным направлением в лечении моторных расстройств является использование селективных блокаторов кальциевых каналов. В настоящее время из этой группы широкое распространение получил пинавериум бромид (дицетел). Дицетел блокирует потенциалзависимые кальциевые каналы миоцитов кишечника, резко снижает поступление в клетку экстрацеллюлярных ионов кальция и тем самым предотвращает мышечное сокращение. К числу достоинств дицетела относятся местное (внутрикишечное) действие препарата, тканевая селективность, отсутствие побочных, в т. ч. и кардиоваскулярных эффектов. Препарат можно применять в течение длительного времени, не опасаясь развития гипотонии кишечника. Клинические исследования показали высокую эффективность дицетела в лечении синдрома раздраженного кишечника и других заболеваний, при которых наблюдается спастическая дискинезия толстой кишки.
В купировании болевого синдрома особая роль отводится препаратам, влияющим на висцеральную чувствительность и механизмы восприятия болей. Это касается, в первую очередь, больных с функциональными заболеваниями желудочно-кишечного тракта (функциональная диспепсия, синдром раздраженного кишечника, функциональные абдоминальные боли и др.) и психогенными абдоминальными болями.
В настоящее время широко обсуждается возможность использования антидепрессантов, антагонистов 5-НТ3, агонистов κ-опиоидных рецепторов, аналогов соматостатина (октреотида). Из них лучше всего изучены антидепрессанты, реализующие противоболевой эффект двумя путями: 1) за счет уменьшения депрессивной симптоматики, учитывая тот факт, что хроническая боль может быть маской депрессии; 2) за счет активации антиноцицептивных серотонинергических и норадренергических систем. Антидепрессанты назначаются в терапевтических (но не в низких) дозах (амитриптилин 50-75 мг/сут., миансерин 30-60 мг/сут. и т. д.), продолжительность их приема должна составлять не менее 4-6 недель. Препараты эффективны в комплексной терапии.
Таким образом, генез абдоминальных болей является полиэтиологическим и полипатогенетическим. Лечение болевого синдрома должно быть направлено на нормализацию структурных и функциональных нарушений пораженного органа, а также на нормализацию функций нервной системы, отвечающих за восприятие болей.
Литература.
1. Вегетативные расстройства. Руководство для врачей. Под ред. проф. А.М. Вейна. М., 1998.
2. Вейн А. М., Данилова А. Б. Кардиалгии и абдоминалгии // РМЖ, 1999. 7, № 9. С. 428-32.
3. Григорьев П. Я., Яковенко А. В. Клиническая гастроэнтерология. М.: Медицинское информационное агентство, 2001. С. 704.
4. Ивашкин В. Т. Синдром раздраженной кишки // Рос. журн. гастроэнтерол., гепатол., колопроктол. 1993, т. 2, № 3. С. 27-31.
5. Яковенко Э. П. Григорьев П. Я. Хронические заболевания внепеченочных желчевыводящих путей. Диагностика и лечение. Метод. пособие для врачей. М.: Медпрактика, 2000. С. 31.
Таблица 1. Этиология абдоминальных болей
Интраабдоминальные причины
Экстраабдоминальные причины
Примечание. Частота заболеваний в рубриках указана в убывающем порядке.





