Абфм техника что это такое
О методе Н.Лоскутовой (БФМ)
Метод Надежды Лоскутовой БФМ — это способ оздоровления человека, преимущественно базирующийся на работе с соединительно-тканной и дыхательной системами организма, играющими ключевую роль в адаптации и регуляции жизнедеятельности человека, направленный на снятие напряжений, спазмов и спастики любого происхождения, независимо от причин и времени их появления.
Метод БФМ создан Надеждой Лоскутовой в результате осмысления тридцатилетнего опыта работы в качестве телесного терапевта, остеопата, врача китайской медицины, консультанта и психотерапевта.
Метод оказывает глубокое гармонизирующее воздействие на весь организм. Работа проводится с телом, как с единой системой. В процессе также происходит освобождение дыхания на клеточном уровне, происходит гармонизация работы вегетативной нервной системы и сердечных ритмов, восстанавливается эластичность мышц и фасций, улучшается подвижность суставов, человек разгружается психоэмоционально, нормализуется сон, аппетит.
Область применения методики
Общее оздоровление
Снятие спастики при постоянном напряжении в теле
Восстановление при отечности и нарушении кровообращения
Восстановление при нарушениях теплообмена в конечностях
Помощь при нарушениях сна (в том числе при нарушениях дыхания во сне)
Устранение синдрома хронической усталости
Лечение при нарушении артериального давления
Выявление причины и устранение головных болей и мигреней
Устранение различной спастики (писчий спазм, локоть теннисиста, судорог)
Восстановление опорно-двигательного аппарата
Устранение контрактур и спастики
Исправление смещений, ассиметрий, перекосов тела, хромоты
Врсстановление при миалгии
Устранение болей в грудной клетке, спине, суставах, конечностях, шее
Снятие болевых ощущений и лечение при остеохондрозе
Лечение при ревматоидном артрите
Лечение при радикулите
Восстановление при атеросклерозе
Восстановление при ревматизме
Восстановление тела после родовых травм и асфиксии
Нормализация здоровья при гипертонусе и атонии
Восстановление при рассеянном склерозе
Реабилитация при межпозвоночных грыжах
Восстановление при болезни Бехтерева
Реабилитация при болезни Паркинсона
Восстановление после переломов, травм и аварий
Реабилитация после черепно-мозговых травм
Реабилитация при посттравматическом параличе
Реабилитация при посттравматическом синдроме
Восстановление после вывихов, ушибов, растяжений
Помощь после переломов различной тяжести
Восстановление работы дыхательной системы
Устранение одышки
Восстановление при нарушениях ритма и глубины дыхания
Восстановление при нарушениях дыхания различной этиологии
Помощь при частых респираторных заболеваниях
Лечение при хронических заболеваниях дыхательной системы
Восстановление сердечно-сосудистой деятельности
Оздоровление после инсультов и инфарктов (полное снятие спастики, контрактур, восстановление подвижности суставов, здорового тонуса мышц, речи)
Лечение при варикозном расширении вен
Восстановление при различных нарушениях сердечной деятельности (стенокардия, аритмия и т.д)
Снятие боли при головных болях и мигрени
Реабилитация при гипертонии и гипотонии
Восстановление работы мочеполовой системы
Помощь при мочеполовой дисфункции (циститы, уретриты, пиелонефриты и т.д.)
Восстановление при нарушении потенции
Восстановление при фригидности
Эстетика тела
Уменьшение объемов тела
Восстановление при потере тургора и эластичности кожи
Скульптурирование фигуры методом Надежды Лоскутовой
Вумбилдинг? Только после осмотра у специалиста!
В поисках ответов на эти вопросы женщины нередко натыкаются на рекомендацию заняться вумбилдингом. Это сразу порождает несколько других вопросов — что такое вумбилдинг, действительно ли он помогает при перечисленных проблемах и каждая ли женщина может им заниматься?
Вумбилдинг — что это?
Вумбилдинг — это интимная гимнастика для женщин, позволяющая улучшить тонус вагинальных мышц.
Сам термин образован из русской аббревиатуры ВУМ (вагинальные управляемые мышцы) и прямого прочтения английского слова «building», которое в данном контексте переводится как «строительство». Несложно подметить, что по своему строению слово «вумбилдинг» напоминает термин «бодибилдинг», поскольку оба эти понятия означают примерно одно и то же — работу над мышцами/телом.
Кому показан вумбилдинг
Поддерживать вагинальные мышцы в надлежащем тонусе рекомендуется всем женщинам независимо от возраста, однако особую пользу занятия вумбилдингом принесут тем, у кого наблюдаются следующие проблемы:
О противопоказаниях
Упражнения вумбилдинга противопоказаны при следующих состояниях:
Учитывая то, что отдельные заболевания, в особенности онкологические, могут длительно протекать бессимптомно, предварительный осмотр у гинеколога перед тем, как начинать заниматься вумбилдингом, является обязательным.
Упражнения для интимных мышц
Современные школы по вумбилдингу предлагают огромное количество упражнений по тренировке интимных мышц, в том числе и с применением специальных вагинальных тренажёров. К числу базовых упражнений, выполнение которых допустимо в домашних условиях, можно отнести следующий комплекс:
1. Исходное положение — лёжа на спине. Медленно напрячь интимные мышцы (их можно ощутить, если попробовать остановить мочу во время мочеиспускания) на 5-20 секунд, затем полностью расслабить и снова повторить. Выполнить 10 раз.
2. И. п. то же. В течение 1 минуты быстро и часто напрягать и сразу же расслаблять интимную мускулатуру.
3. И. п. то же. Медленно напрячь интимные мышцы, словно втягивая их внутрь, затем расслабить и проделать то же самое с мускулатурой ануса. Выполнить 10 раз, стремясь добиться быстрой смены напряжения обеих групп мышц.
4. Проделать все вышеописанные упражнения в положении сидя, а потом стоя с ногами на ширине плеч.
Желательно выполнять комплекс 2-3 раза в день, но избегая сильной усталости. Ещё одно важное условие — во время занятий вумбилдингом напрягать нужно только интимные мышцы, а мускулатуру живота, ягодиц и бёдер нужно держать расслабленной.
А если вумбилдинг не подходит?
Это всё замечательно, скажут некоторые читательницы, но вот вопрос — что делать тем женщинам, у кого не хватает времени или банального усердия регулярно заниматься вумбилдингом? Неужели им придётся отказаться от сексуальных удовольствий и начинать постигать искусство сублимации?
К счастью, такие крайности совсем не обязательны! Успешно решить проблему широкого влагалища, снижения либидо, невозможности достижения оргазма и т. д. поможет интимная пластика, благодаря которой за 2-3 недели женщины могут вернуть влагалищным мышцам прежний тонус.
В медицинском центре «Формула здоровья» услуги безоперационной интимной пластики оказываются при помощи аппарата EVA — многофункционального радиочастотного генератора. Длительность сеанса составляет 10-30 минут, восстановительный период занимает до 3-х часов максимум, а эффект ощущается уже после первой процедуры.
Важно помнить главное: ни возраст, ни перенесённые роды не являются препятствием для того, чтобы получать от половой близости с любимым человеком прежнее удовольствие — нужно всего лишь обратиться за помощью к квалифицированному урологу.
Проприоцептивная нейромышечная фасилитация (методика ПНФ) – эффективная реабилитация после инсульта и инфаркта
ПНФ терапия – это одна из наиболее эффективных методик кинезотерапии, основанная на принципе функциональной анатомии и нейрофизиологии. Данный метод позволяет в кратчайшие сроки восстановить утраченную двигательную функцию, а также предупредить развитие осложнений после травм, инсульта и тяжелых оперативных вмешательств.
Специалисты клиники реабилитации Юсуповской больницы умеют грамотно работать с пациентами разных возрастов и физической подготовки. Корректно составленный план лечения гарантирует получение желаемого результата в кратчайшие сроки. Посредством мануального воздействия терапевт Юсуповской больницы стимулирует и корректирует выполнение движений тела пациента, включая даже мимику лица. При условии регулярных тренировок с инструктором к человеку со временем возвращается способность ощущать свое тело, держать равновесие, осанку и контролировать движения вне зависимости от внешних обстоятельств.
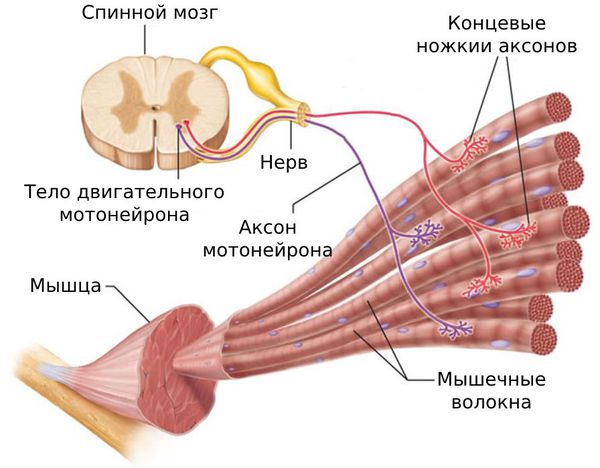
Что это за метод и как он работает?
Аббревиатура ПНФ расшифровывается как (П) проприоцептивное (Н) нейромышечное (Ф) облегчение. Ощущение своего тела (проприоцептивная чувствительность) формируется в мышцах за счёт определенных рецепторов, реагирующих на сжатие и растяжение. Позже произведённая в мышцах, сухожилиях, связках и суставах информация передается в центральную нервную систему, где формируется система движений всего тела. Здоровый человек даже в расслабленном состоянии может почувствовать положение своего тела и отдельных его частей. Вследствие определенного ряда травм и заболеваний проприоцептивная чувствительность может быть нарушена: человек не контролирует координацию движений, может не рассчитать их амплитуду, а в некоторых случаях не способен двигаться с закрытыми глазами или находясь в темноте.
ПНФ терапия направлена на восстановление процесса обмена информацией между мышцами и центральной нервной системой. Благодаря скоординированным движениям врача-инструктора по физиотерапии и самого пациента, получается возобновить ощущение тела и снова начать двигаться как здоровый человек.
В PNF методике очень важен тесный и доверительный контакт между врачом и пациентом, так как именно слаженная работа обоих даст ожидаемый результат.
Показания
Данная методика является наиболее актуальной для пациентов со следующими диагнозами:
Результаты
При условии регулярных длительных занятий с инструктором, PNF методика позволяет добиться следующих результатов:
Принципы методики
Существует ряд принципов, на которых основывается данная методика. К ним относятся:
ПНФ терапия является методом, поставившим на ноги большое количество людей по всему миру. Слаженная работа команды специалистов Юсуповской больницы гарантирует позитивный и целостный подход к каждому пациенту. Мы предоставляем все необходимые условия и новейшее оборудование для занятий ПНФ терапией в стенах стационара для пациентов любых возрастов.
Для записи в клинику реабилитации следует позвонить в круглосуточную службу поддержки по телефону Юсуповской больницы, либо обратиться к врачу-координатору на нашем сайте через форму обратной связи.
Что такое миофасциальный синдром? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коршуновой Юлии Витальевны, невролога со стажем в 31 год.
Определение болезни. Причины заболевания
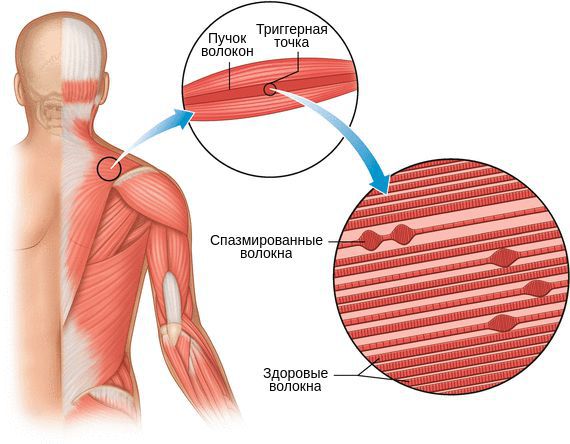
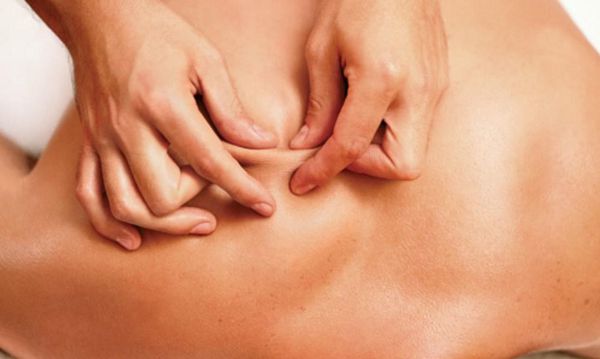
Миофасциальный синдром — это болезненное состояние, для которого характерна боль в любой части тела и болезненные мышечные напряжения с локальными уплотнениями — триггерными точками. Источником такой боли становятся мышцы и фасции — соединительная ткань, покрывающая мышцы.
Миофасциальная боль — одно из проявлений миофасциального синдрома. Она развивается при хронической скелетно-мышечной боли и может возникать в любых скелетных мышцах.
Триггерные точки, как и миофасциальная боль, могут располагаться в любой мышце. Их появление не зависит от расы и пола, однако с возрастом риск образования увеличивается.
Развитию миофасциальной боли способствуют многие факторы:
Боль в поражённых внутренних органах и суставах приводит к защитному напряжению мышц. Это позволяет разгрузить сустав и создать мышечный корсет вокруг внутреннего органа. Например, при некоторых болезнях желудка тонус сгибателей шеи снижается, а тонус разгибателей повышается. Это приводит к боли в области затылка.
Эмоциональный стресс также сопровождается мышечным напряжением, чем может активировать триггерные точки. При этом мышцы могут оставаться в спазмированном состоянии даже после прекращения стресса.
Другими причинами миофасциального синдрома могут стать длительное статическое напряжение мышц и стереотипные движения, особенно в условиях низкой температуры. К таким факторам относят частые повороты и наклоны туловища, однообразный тяжёлый физический труд, длительную сидячую работу в офисе или долгие поездки за рулём.
Спровоцировать появление триггерных точек может сдавление мышц ремнями, лямками рюкзака, узкими бретельками, тугими джинсами или тяжёлой шубой.
Ещё одна причина — длительная неподвижность мышцы, например сон в одной и той же позе или ношение гипса после перелома.
Свой вклад в формирование миофасциального синдрома также вносят:
Симптомы миофасциального синдрома
Классическими признаками миофасциальной боли являются:
Пациенты с миофасциальной болью обычно жалуются на местные ноющие и плохо локализуемые боли в мышцах и суставах, которые часто не дают им уснуть. Боль может быть очень сильной и отдавать в конечность. Такое состояние пациенты часто трактуют, как ущемление нерва.
Миофасциальная боль может вызывать напряжение, мышечную слабость, треск и щелчки в суставах, а также вегетативные явления, например потливость, ощущение «ползания мурашек» и изменения температуры кожи.
Спазмированная мышца, сдавившая проходящий рядом кровеносный/лимфатический сосуд или нерв, может вызвать дополнительные симптомы, такие как онемение и отёк части тела. При спазмировании мышц шеи может возникнуть головокружение, заложенность и шум в ухе.
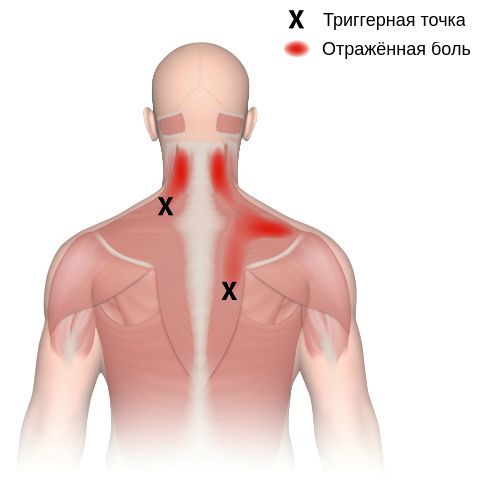
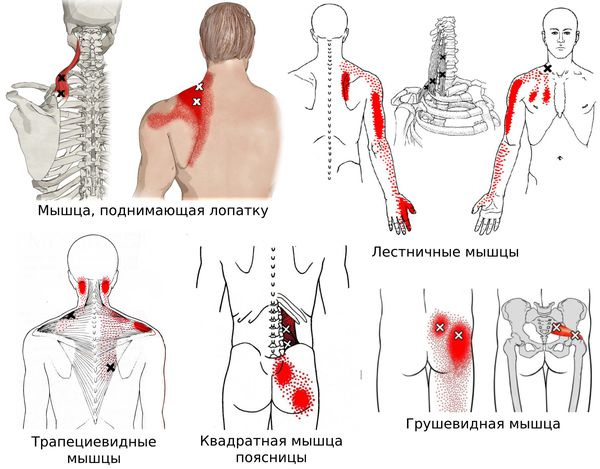
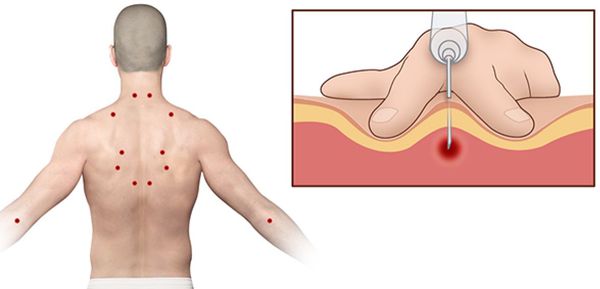
Согласно наблюдениям, чаще спазм возникает в мышце, поднимающей лопатку, грушевидной, трапециевидной, лестничной мышцах и квадратной мышце поясницы.
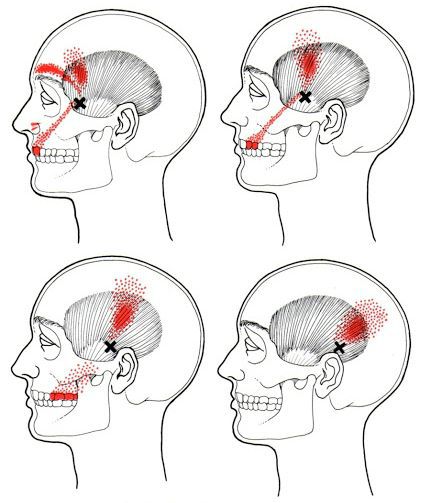
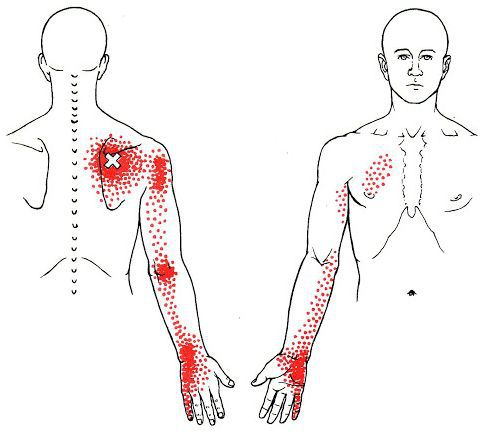
Каждой точке характерны свои зоны иррадиации. Например:
Активные триггерные точки являются непосредственным источником боли. После их стимуляции боль распространяется в отдалённые, но строго определённые зоны, как на картинках выше.
Уплотнение участка мышцы может предшествовать формированию триггерной точки, поэтому его появление не всегда сопровождается болью.
Патогенез миофасциального синдрома
Патофизиология миофасциальной боли не совсем понятна. Считается, что в основе этой патологии лежит нарушение сократимости мышц и уменьшение их способности к расслаблению.
Длительный спазм приводит к рубцеванию мышцы и формированию триггерных точек. Мышца становиться менее растяжимой, что ведёт к ограничению движений.
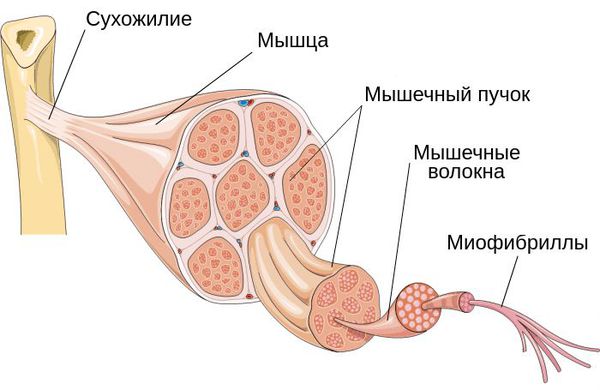
Поражение может локализоваться как в пределах нескольких миофибрилл — микроструктурной части мышцы, так и в мышечных группах.
Один из показателей изменения тонуса мышц — наличие локальных уплотнений. Они могут образоваться в вялой (гипотоничной) мышце в виде малоактивных образований или как триггерный феномен в виде уплотнённого участка мышцы с выраженной местной и отражённой болью и локальным судорожным ответом.
Классификация и стадии развития миофасциального синдрома
В Международной классификации болезней (МКБ-10) нет отдельного кода для миофасциального синдрома. Он относится сразу к нескольким рубрикам:
Первичный синдром связан с первоначальной дисфункцией мышцы, например перерастяжением, повторной микротравмой, переохлаждением мышцы и работой за компьютером в неправильной позе.
Течение миофасциальной боли разделяют на три фазы:
Осложнения миофасциального синдрома
Лечение триггерных точек временно облегчает боль, иррадиирующую из внутренних органов. Б ез лечения миофасциальный синдром может усугубить симптомы остеохондроза, сколиоза или другого основного заболевания, тем самым формируя порочный круг.
В качестве осложнений также можно отметить сдавление сосудов и нервов спазмированной мышцей. Это состояние приводит к радикулиту и вазомоторным нарушениям: приливам, повышенной потливости и побледнению кожи.
Диагностика миофасциального синдрома
Чтобы поставить диагноз «миофасциальный синдром», необходимо выявить у пациента пять больших критериев и один из трёх малых.
Физикальное обследование
Поиск триггерных точек — наиболее важная часть осмотра при подозрении на миофасциальный синдром. Как правило, они находятся в определённых участках мышц. При давлении на такие точки пациент подпрыгивает или вздрагивает от боли и дискомфорта. Причём боль возникает в характерной для каждой мышцы области.
Пальпируя мышцу перпендикулярно мышечным волокнам, можно обнаружить узел или тугой тяж — веревкообразное утолщение. Это и есть триггерная точка. Пальпация данной зоны очень болезненна.
В области активных и латентных триггерных точек пальпируемой мышцы могут отмечаться подёргивания, местные вегетативные реакции и сенсорные нарушения, такие как парестезии и дизестезии.
Парестезии — это ощущения, которые возникают без каких-либо раздражителей, например ползание мурашек.
Дизестезии — это ощущения, которые не соответствуют силе раздражителя. В таких случаях лёгкое прикосновение к коже может вызывать неприятные ощущения или даже сильную боль.
Часто сенсорные нарушения соответствуют зоне распространения боли.
Лабораторные исследования
Лабораторных тестов, выявляющих миофасциальный синдром, не существует. Однако они полезны в поиске предрасполагающих факторов, таких как гипотиреоз, гипогликемия и дефицит витаминов.
Перечень анализов включает общий анализ крови, скорость оседания эритроцитов (СОЭ), биохимический профиль и определение уровня витаминов C, B1, B6, B12 и фолиевой кислоты. На причину миофасциальной боли могут указать любые отклонения в результатах данных тестов.
Анализ на тиреотропин, или тиреотропный гормон (ТТГ), может быть полезным при наличии клинических признаков заболевания щитовидной железы. Допустимые значения тиреотропина для взрослых составляют 0,3-4,2 мкме/мл.
Дополнительные методы исследования
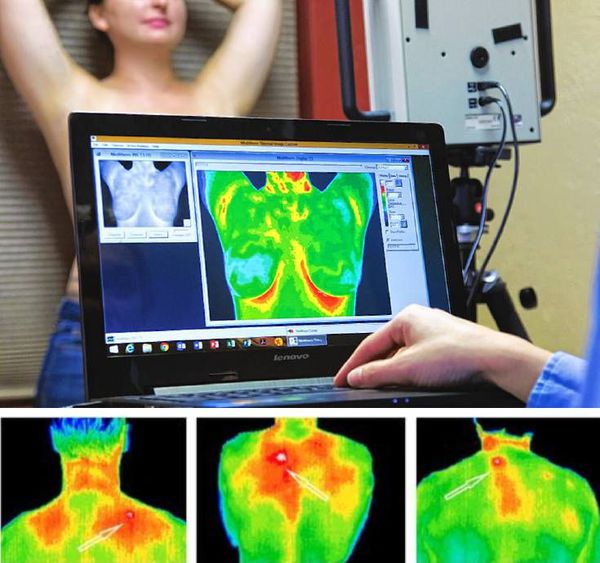
Инфракрасная или жидкокристаллическая термография позволяют визуализировать усиление кровотока, которое иногда отмечается в триггерных точках. Но данные методики применяются редко, так как они не являются стандартизированными.
Дифференциальная диагностика
В ходе обследования важно исключить другие причины боли: фибромиалгию, радикулопатию, дискогенную боль, спондилогенную боль, заболевания суставов (артрозы, артриты ) и болезни внутренних органов.
Лечение миофасциального синдрома
В лечении миофасциальной боли применяют комплексный подход. Он предполагает устранение патологического мышечного напряжения и триггерных точек.
При первичном синдроме проводится местное воздействие на поражённые структуры:
При вторичном синдроме на первый план выходит лечение основного заболевания.
К медикаментозным методам лечения миофасциальной боли относят:
НПВП снимают боль, воспаление и понижают температуру тела. Механизм их действия основан на подавлении активности веществ, которые участвуют в каскаде воспалительных реакций.
При выраженном болевом синдроме назначают низкие дозы трициклических антидепрессантов. Они уменьшают мышечную боль и обладают седативным эффектом.
Ишемическая компрессия триггерных точек направлена на прекращение или значительное снижение мышечного напряжения и уменьшение боли. Триггерная точка сдавливается кончиками пальцев и удерживается 60-90 секунд с постепенным увеличением силы давления.
Одновременно со сдавливанием триггерной точки производится растяжение поражённой мышцы. Это позволяет сократить время процедуры: чем больше мышца растягивается, тем сильнее она расслабляется, снимается гипертонус, быстрее происходит обезболивание.
Пациенты, принимавшие участие в эксперименте, были разделены на три группы по 20 человек: первую группу лечили в течение 4-х дней с помощью лидокаинового пластыря, приклеенного на триггерную точку; второй группе назначался пластырь с плацебо; а третья группа получала инъекции 0,5 % гидрохлорида бупивакаина.
Исследователи обнаружили, что в первой и третьей группах значительно уменьшились субъективные симптомы и увеличился порог болевой чувствительности. Причём эффективность терапии оказалась выше у пациентов третьей группы, которая получала инъекции анестетика, но они испытывали больший дискомфорт от проводимого лечения, чем пациенты из первой группы.
Пластырь используют только один раз в сутки. Его приклеивают на сухую неповреждённую кожу в области боли не больше чем на полдня, после чего делают перерыв не менее 12 часов. Перед приклеиванием пластыря волосы на коже нужно состричь ножницами, не сбривать.
Одновременно можно использовать не больше трёх пластырей. Если потребуется, пластырь можно разрезать на части, но только перед удалением защитной плёнки. Повторно использовать снятый пластырь не следует.
Важно регулярно оценивать эффективность такой местной терапии. Это позволит определить оптимальное количество пластырей, которые можно использовать одновременно, чтобы покрыть область боли или увеличить время между аппликациями.
Через 2-4 недели от начала лечения эффективность аппликаций нужно оценить повторно. Если за это время ответ на терапию был недостаточным или терапевтический эффект определяется только защитными свойствами пластыря, лечение следует прекратить.
В лечебный комплекс должны быть включены упражнения по перестройке неоптимального двигательного стереотипа. Они корректируют позы и движения, выполняемые в быту и во время работы.
В университете штата Мичиган проводилось изучение различных методик массажа и мануальной терапии, в результате которого был разработан специальный метод воздействия на миофасциальные структуры — » миофасциальный релиз «. Данная техника предполагает самостоятельное выполнение упражнений, без помощи врача или массажиста, что даёт возможность регулировать степень нажатия на мышцы и их растяжение, руководствуясь своими ощущениями.
Миофасциальный релиз можно выполнять с помощью различных инструментов: пенопластовых и ручных роликов, латексных шариков или других вспомогательных устройств. Они позволяют снять излишнее напряжение в триггерных точках, расслабить мышцы и связочный аппарат путём воздействия на фасцию. В результате наступает полное расслабление одной или группы мышц.
Механизмы, лежащие в основе миофасциального релиза, изучены недостаточно. Исследования, пытающиеся проиллюстрировать эффективность данной техники, часто плохо спланированы и не дают ответа на вопросы о том, как долго должна проводиться эта процедура, какой должна быть сила давления на поражённую мышцу и какое приспособление лучше подходит для упражнений.
Программа реабилитации предполагает использование ортезов: корсетов, бандажей, специальной обуви, стелек и пр. Ортопедические стельки, специальная ортопедическая обувь и подпяточники, к примеру, могут быть полезны для коррекции длины ног.
Прогноз. Профилактика
Миофасциальный синдром — не опасное для жизни состояние, но оно может значительно снизить качество жизни и стать основной при чиной временной нетрудоспособности.
Всем людям, старше 18 лет, Всемирная организация здравоохранения рекомендует:
Если мышцы будут крепкими, упругими, эластичными, с хорошим кровоснабжением, то в условиях перегрузок они либо не пострадают, либо пострадают минимально и быстро восстановятся.
Помимо ведения активного образа жизни важно избегать провоцирующих факторов и не заниматься самолечением при появлении боли, независимо от её локализации.