Аддитивный эффект лекарственных препаратов что
Аддитивный эффект и его последствия
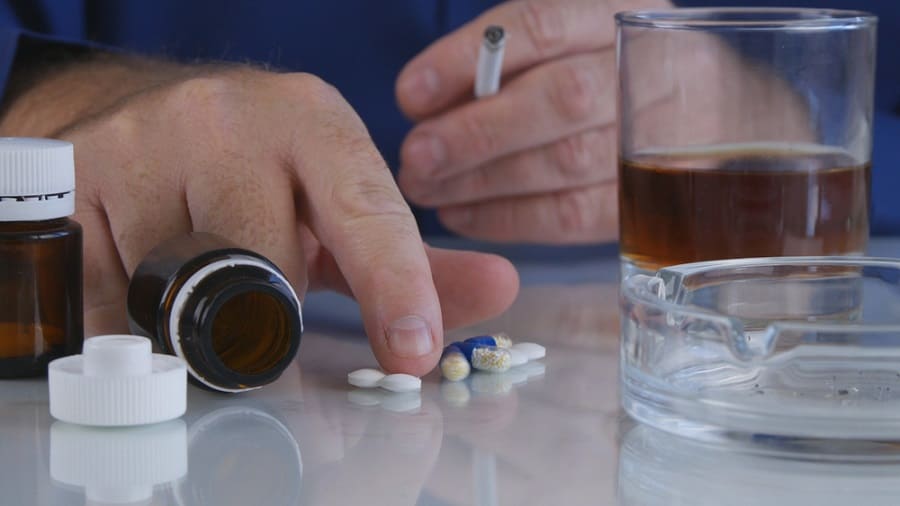
Аддитивный эффект — состояние, возникающее при несовместимом употреблении алкоголя и некоторых лекарственных препаратов. Возникает в результате реакции веществ лекарства и этилового спирта, при котором наблюдается ухудшение состояния человека по нескольким показателям. Устанавливается профильным специалистом или врачом после анамнеза симптомов. Реакция обусловлена последствиями, наступающими при комплексном подходе к устранению заболевания с последовательным применением нескольких препаратов и алкоголя. В результате возникновения происходит ряд процессов, нарушающих естественную работу организма, влекущих за собой тяжелое состояние и общее физическое недомогание.
Аддитивный эффект с алкоголем — что это?
Зачастую эта ситуация возникает при приеме двух или более препаратов, несовместимых друг с другом и усиливающих эффект каждого. Но в истории медицины часто наблюдаются случаи, возникающие при совместном употреблении алкогольных напитков и лекарств. Длительные исследования показали, что спиртосодержащие напитки содействуют подобному эффекту на медикаментозное средство. Стоит отметить, что в определенных условиях, аддитивный эффект приводит к летальному исходу. Поэтому врачи не рекомендуют употреблять спиртные напитки тем, кто проходит лечение любых заболеваний с применением медикаментозной терапии.
Определение аддитивного эффекта
Чтобы определить причину плохого состояния, необходимо установить природу возникновения реакции.
Синергизм — взаимодействие эффекта от двух и более препаратов. Другими словами, достигается результат равный сумме эффектов ингредиентов.
Аддитивное действие — разновидность реакции, возникающей при суммировании воздействий и потенцированием эффектов.
Суммирование — явление, при котором одновременное применение препаратов усиливает эффект обоих.
Потенцирование — эффект совокупного воздействия выше аддитивного от лекарств по отдельности.
Вопреки всеобщему мнению, что регулировка концентрации применяемых препаратов позволяет употреблять спиртное в небольших дозах, эта теория ошибочна. Аддитивный синдром в сочетании с алкоголем может привести к летальному исходу, независимо от количества принятого препарата и выпитого алкоголя.
Признаки и симптомы
Основные признаки появления этого эффекта аналогичны проявлению интоксикации алкогольными напитками. Мало кто вспоминает, что прием медикаментов, незадолго до выпитого спиртного, имел место. Отсюда следует в корне неправильная постановка определения состояния человека, который чувствует общее недомогание по другой причине. Общие признаки:
Человек ощущает полную дезориентацию, недомогание и плохое самочувствие. Наблюдаются рвотные позывы, появляются покраснения на лице. Самостоятельно объяснить свое состояние человеку трудно, речь несвязная, физика тела нарушена. Нередко появляются непроизвольные сокращения мышц.
Последствия и негативное влияние
Сложно спрогнозировать эффект лечения комплексными методами медикаментозной терапии, при которых целью является именно аддитивный эффект. Длительный курс лечения сложно проконтролировать, поскольку пациенты зачастую нарушают режим и принимают алкоголь в небольших или внушительных количествах. Тем, кто заботится о здоровье и желает скорейшего выздоровления, необходимо отказаться от приема любых напитков, содержащих спирт. Особенно это касается беременных женщин.
Аддитивный эффект лекарственных веществ
Группы медицинских препаратов, несовместимых с алкоголем:
Безопасная зона
Итог возникновения подобных состояний всегда будет негативным. Только специалисты могут усилить действие одного препарата другим, для достижения максимального эффекта воздействия на заболевание. Самостоятельно определить или спровоцировать такое состояние невозможно и даже опасно. Произвольный подбор для создания оптимальных условий возникновения этого эффекта недопустим и может привести к необратимым процессам в организме, таким как кровоизлияние, отказ органов с хронической недостаточностью и др.
Эффективность при правильном подходе
Взаимодействие горячительных напитков с некоторыми препаратами при нарушениях нервной системы вызывает негативные последствия. Правильная расстановка групп лекарств и их парные препараты позволяют достигать колоссального эффекта в рамках специализированной клинической терапии, которая проводится врачом или специалистом. Другие возможные варианты совместного применения в произвольном порядке строго запрещены. Аддитивный эффект алкоголя и лекарств, его негативные последствия и воздействие на организм во многом зависят от возраста человека, особенностей его метаболизма и состояния здоровья.
Аддитивный эффект — что это означает?
Принцип суперпозиции определяет аддитивность полей, создаваемых препаратами, применяются к теориям, основные уравнения которых линейны. Комбинированное употребление нескольких лекарств иногда проявляется в виде синергизма и антагонизма. В медицинских условиях такой эффект провоцируют, чтобы концентрация препаратов имела специфическое воздействие на рецепторы в чувствительных органах и тканях.
Феномен науки
Это состояние является самым противоречивым и неожиданным открытием в медицинской сфере. Усложняется всё тем, что врач должен правильно просчитать и установить оптимальное соотношение препаратов, чтобы не нанести вред человеческому организму и не спровоцировать летальный исход. Тонкости в подборе препаратов часто меняются, поскольку фармакологические средства меняют состав, свойства и группу, в результате изобретения новых, более эффективных медицинских лекарств.
Алкоголь и лекарства
Не зависимо от группы медикаментов, уровня заболевания и количества спиртного, это соотношение никогда не приведет к положительному результату. Указания на всех лекарственных упаковках о вреде совмещения с алкогольными напитками написаны не для выборочного применения. Это основное правило приема лекарств разных групп. Более того, прохождение медикаментозной терапии может быть безрезультатным, если пациент регулярно нарушал режим и выпивал даже небольшое количество спиртного.
Выводы
Аддитивный эффект имеет полезные свойства только при участии специалистов. Алкогольные и лекарственные эксперименты никогда не приводят к положительным результатам. Даже если таблетки не имеют усиленного эффекта и применяются для профилактики заболеваний, врачи не рекомендуют смешивать их со спиртным. Более того, это недопустимо с медицинской точки зрения, поскольку любой эффект от препарата перестанет действовать на организм, из-за полного купирования свойств алкоголем.
Артериальная гипертония – пожизненный прием препаратов?
Диагноз АГ обычно не ставится после однократного измерения давления, за исключением тех случаев, когда показатели слишком высоки, например, свыше 170-180/105-110 мм рт. ст. Обычно проводят серию измерений в течение определенного периода времени, чтобы полностью исключить случайные колебания и неточности. Необходимо также принимать во внимание и те обстоятельства, во время которых проводятся измерения артериального давления. Как правило, показатели давления увеличиваются под воздействием стресса, после крепкого кофе или выкуренной сигареты.
Интересен факт, что в кабинете врача при измерении давления показатели могут быть выше, чем в состоянии покоя, дома. Этот эффект называется «гипертонией белого халата» и вызван страхом пациента перед заболеванием или перед доктором. Кроме измерения артериального давления врач обычно проверяет изменения со стороны других органов, особенно если показатели давления находятся на уровне высоких цифр.
Если показатели давления у взрослого не превышают 140/90 мм. рт. ст., то повторное измерение обычно проводят не раньше, чем через год. У пациентов, чье давление находится в пределах от 140/90 до 160/100, проводят повторное измерение через небольшой промежуток времени для подтверждения диагноза.
Высокое диастолическое (нижнее) давление, например 110 или 115 мм.рт.ст., свидетельствует о необходимости немедленной терапии.
Артериальная гипертония чаще всего носит первичный характер и является симптомом гипертонической болезни. Реже повышенное артериальное давление вторично и является признаком заболеваний различных органов (почек, сосудов и др.). Каждое из этих заболеваний нуждается в специальном лечении, вот почему любое повышение артериального давления требует консультации врача-кардиолога.
Если же значения артериального давления превышают указанный уровень, то следует обсудить с врачом возможные причины недостаточной эффективности проводимого лечения. Среди них:
Как показывает практика, при доверии пациента к своему лечащему врачу, при грамотном взаимодействии врача и пациента, в большинстве случаев удается контролировать это грозное заболевание.
А что, если Вы уже принимаете 3 или больше препаратов, а давление так и не стабилизировалось на целевом уровне? Подобная форма гипертонии относится к резистентной.
Каков же выход?
Обычно в случае резистентной (рефрактерной) гипертонии врачи продолжают увеличивать дозы принимаемых пациентом препаратов до максимально переносимых или добавляют последовательно четвертый, пятый, иногда и шестой препарат из других групп. Пациенты реагируют на это по-разному. Многие перестают доверять врачу, некоторые отказываются от приема препаратов совсем, потому что не отмечают никакой разницы между давлением на фоне приема горстей препаратов, и без них.
Конечно же, это решение ошибочно в корне. Для того чтобы избежать прогрессирующего поражения органов-мишеней и грозных осложнений в будущем, продолжать прием препаратов необходимо даже в случае, если достичь целевого уровня АД не удается. Но, никто не будет отрицать, использование многокомпонентной комбинации препаратов значительно увеличивает риск развития побочных эффектов и непредсказуемых реакций взаимодействия препаратов между собой.
Что современная медицина может предложить в этом случае? Оказывается, есть выход.
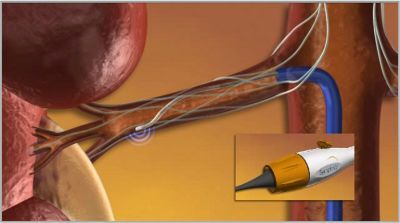
В скором времени в нашей клинике мы будем иметь возможность предложить нехирургический метод коррекции АД путем денервации почечных артерий. Новая процедура, катетерная почечная денервация почечных артерий, помогает контролировать высокое кровяное давление путем деструкции части нервных волокон, расположенных в стенке почечных артерий.
Как нередко бывает, идея денервации не нова, это хорошо забытое старое. Хирургам давно было известно, что иссечение симпатических нервных волокон, ответственных за поддержание артериального давления, приводило к снижению артериального давления. Но процедуру нельзя было применять для лечения АГ, так как она сопровождалась высокой операционной смертностью и такими долгосрочными осложнениями как тяжелая гипотония при переходе в вертикальное положение, вплоть до потерь сознания, нарушений функции кишечника и тазовых органов. Но так бывает потому, что полностью выключается симпатическая стимуляция почек и других органов, что приводит к дисбалансу нервной регуляции. Поскольку симпатические нервные волокна, иннервирующие почку, проходят непосредственно в стенке главной почечной артерии и прилежат к ней, то с помощью катетерной радиочастотной абляции (РЧА) прицельное разрушение волокон в почечных артериях не приведет к нарушению иннервации органов брюшной полости и нижних конечностей. Кроме того, разрушая лишь небольшую часть нервных окончаний в почечных артериях, почки не лишаются нервной регуляции. ПРИЧИНА РЕЗИСТЕНТНОЙ ГИПЕРТОНИИ В ИЗБЫТОЧНОЙ СИМПАТИЧЕСКОЙ АКТИВНОСТИ ПОЧЕК. А катетерная РЧА позволяет устранить эту избыточную активность. ГИПЕРТОНИЯ СТАНОВИТЬСЯ УПРАВЛЯЕМОЙ.
Введение этой процедуры в нашу практику базируется на исследовании, опубликованном в знаменитом журнале Lancet, которое показало безопасность и эффективность методики, позволяющей достигнуть стойкого снижения артериального давления до 30 мм. рт. ст. от исходного уровня.
Для подобного лечения используется радиочастотный катетер фирмы Ардиан, который вводится через прокол в бедренной артерии. Далее катетер проводится под рентгеновским контролем в почечную артерию. Через кончик катетера радиочастотная энергия дозировано подается по окружности в 4-5 точках почечных артерий. Процедура занимает около 40 мин, после чего катетер удаляется. Длительность пребывания пациента в стационаре составляет 24 ч. Условием для проведения процедуры является нормальная функция почек. Но самое поразительное в процедуре то, что со временем лечебный эффект не только не уменьшается, а наоборот, артериальное давление у большинства плавно и стойко нормализуется.
В настоящее время почечную денервацию применяют только у пациентов с резистентной гипертензией. Это должно привести, примерно, к 50-процентному снижению числа осложнений и смертности, связанных с АГ. Это не означает, что препараты больше не нужны. Пациентам все равно, скорее всего, придется принимать лекарства от высокого давления, но количество препаратов для поддержания артериального давления на целевом уровне, значительно снизится.
Каковы побочные эффекты метода РЧА почечных артерий?
На сегодняшний день во всем мире не отмечено никаких серьезных осложнений катетерной почечной денервации. Процедура сопровождалась умеренной болью в животе, которая была купирована внутривенным введением анальгетиков и седативных средств. Только у одного больного отмечено повреждение почечной артерии катетером до РЧА, устраненная имплантацией стента. Наиболее распространенным осложнением у незначительного числа пациентов была болезненность и припухлость в области паха. Ухудшения функции почек не отмечено.
Кому необходимо проводить почечную денервацию?
Даннное вмешательство показано пациентам с резистентной АГ, т.е. при стойком повышении систолическоого (верхнего) артериального давления выше, чем 160 мм рт. ст., несмотря на применение 3 и более антигипертензивных препаратов, включая диуретик. Это особенно показано при плохой переносимости комбинации препаратов или при наличии побочных эффектов. При этом пациенты должны быть предварительно обследованы, у них должны быть надежно исключены возможные вторичные причины артериальной гипертензии (например, заболевания надпочечников). На предварительном этапе обязательно проведение компьютерной томографии почечных артерий для уточнения анатомических особенностей сосудов.
Аддитивность эффектов антагонистов кальция и ингибиторов АПФ в терапии пациентов с осложненнымтечением артериальной гипертензии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Гипертоническая болезнь – это одно из наиболее широко встречающихся заболеваний сердечно–сосудистой системы, если не самое распространенное. Из 142 млн чел., проживающих в России, около 30 млн. страдает артериальной гипертензией (АГ), что делает это грозное заболевание банальным и уменьшает бдительность и настороженность клиницистов в отношении ее диагностики и лечения. При этом в структуре смертности от заболеваний системы кровообращения традиционно преобладают ишемическая болезнь сердца (55,8%) и цереброваскулярные заболевания (32,9%). Российская статистика значительно отличается от общемировых и европейских показателей. Так, в промышленно развитых странах мира АГ выявляется у 25–30% взрослого населения, а в Европе около 40% взрослого населения имеет уровень артериального давления (АД), превышающий 140/90 мм рт.ст. [1]. На долю гипертонической болезни как причины смерти приходится 1,8% всех случаев. Более того, в структуре смертности между мужчинами и женщинами в классе сердечно–сосудистых заболеваний наблюдаются существенные различия: женщины составляют более половины случаев (63,45%), а мужчины – 48,72% [2].
Известно, что с возрастом распространенность артериальной гипертонии возрастает, при этом до 40 лет АГ чаще встречается у мужчин, а после 50 лет – у женщин. У лиц, длительно страдающих АГ, значительно чаще, чем у имеющих нормальные показатели АД, развиваются инфаркт миокарда, мозговой инсульт, изменения сосудов глазного дна, хроническая сердечная и почечная недостаточность. Эту закономерность демонстрирует предложенная в 1991 г. Dzau и Вraunwald схема «сердечно–сосудистого континуума», представляющая собой цепь связанных событий, начиная от факторов риска (включающих АГ) и заканчивая хронической сердечной или почечной недостаточностью. Эта цепь событий может быть прервана на любом этапе развитием фатального инфаркта миокарда или мозгового инсульта, а также внезапной смертью (коронарной или аритмической) (рис. 1).
АГ является одним из главных факторов риска развития ишемической болезни сердца и ускоряет развитие атеросклероза, поэтому эти два заболевания часто сопутствуют друг другу. Неслучайно около 2/3 пациентов с ишемической болезнью сердца имеют сопутствующий диагноз «гипертоническая болезнь» [3].
Говоря о проблеме цереброваскулярных осложнений гипертонической болезни, необходимо отметить, что в нашей стране смертность от мозгового инсульта в несколько раз превышает таковую в других развитых странах [4]. Артериальная гипертония играет особую роль в патогенезе мозгового инсульта, именно она является основной причиной около 70% всех случаев этого заболевания, кроме того, с ней тесно связаны все типы инсульта – ишемический, геморрагический, тромботический. [5]. Взаимосвязь между уровнем АД и частотой мозгового инсульта была доказана в ряде эпидемиологических исследований. Так, снижение систолического АД всего на 2 мм рт.ст. способствует снижению риска смерти от инфаркта миокарда на 7%, а от инсульта – на 10%. Однако следует помнить, что чрезмерное снижение цифр АД также нежелательно и может оказаться опасным в отношении развития этих же неблагоприятных событий.
Очевидно, что высокие показатели смертности от ишемической болезни сердца и мозгового инсульта обусловлены значительной распространенностью артериальной гипертензии среди населения, тяжелым коморбидным фоном большинства пациентов и недостаточной эффективностью рекомендуемой терапии. Современные рекомендации по лечению АГ и профилактике мозгового инсульта, рассматривая проблемы выбора медикаментозного лечения для конкретного больного, ориентируют врача на наличие дополнительных показаний и противопоказаний (т.е. сопутствующих заболеваний и состояний) к назначению той или иной группы антигипертензивных препаратов.
Немаловажную роль в лечении артериальной гипертонии, и в том числе в купировании гипертонических кризов, играют антагонисты кальция (АК), которым отведено особое место в вышеупомянутых рекомендациях и которые применяются для лечения кардиоваскулярной патологии вот уже более 30 лет. Существует несколько поколений АК, отличающихся различными механизмами действия, химической структурой и селективностью. Клинические и гемодинамические эффекты АК складываются из их воздействия на миокард, проводящую систему сердца, гладкомышечные клетки коронарных, мозговых и периферических сосудов. Способность расширять коронарные артерии явилась поводом для их применения при лечении ишемической болезни сердца, а периферическая вазодилатация – для лечения АГ [6].
Существуют различные классификации АК. По химической структуре различают дигидропиридиновые (амлодипин, нифедипин, никардипин, фелодипин, лацидипин) и недигидропиридиновые (дилтиазем, верапамил) АК. В структуре дигидропиридиновых АК различают несколько поколений препаратов. Так, к АК I поколения относится нифедипин, к более селективным АК II поколения принадлежат исрадипин и бенидипин, а АК III поколения представлены амлодипином.
Все АК различаются по продолжительности действия. Нифедипин, верапамил, дилтиазем являются короткодействующими лекарственными веществами, а поэтому для поддержания постоянного эффекта их необходимо назначать 3–4 раза/сут., что крайне неудобно в ежедневной многолетней терапии пациентов с АГ. К АК пролонгированного действия относятся либо специальные лекарственные формы нифедипина, верапамила, дилтиазема, обеспечивающие равномерное высвобождение препарата в течение длительного времени (препараты II поколения), либо препараты иной химической структуры, обладающие способностью более длительно циркулировать в организме (препараты III поколения: амлодипин, лацидипин). Последние не только более удобны в назначении, но и более безопасны ввиду значительно меньших колебаний их концентрации в крови больного. Амлодипин отличается от других препаратов высокой биодоступностью (до 80%), незначительными различиями в минимальной и максимальной концентрациях в течение суток, а также сверхдлительным действием (до 36 ч).
Антигипертензивное действие антагонистов кальция обусловлено уменьшением силы и частоты сердечных сокращений (отрицательное ино–, дромо– и хронотропное действие), замедлением тока ионов кальция через α1,2–адренергические пути и на кальциевые каналы периферических сосудов, уменьшением чувствительности артериальных сосудов к эндогенным влияниям норадреналина, вазопрессина, гистамина, серотонина, ацетилхолина, снижением общего периферического сосудистого сопротивления, периферической вазодилатацией и снижением постнагрузки на сердце.
Влияние амлодипина (в виде блокирования медленных кальциевых каналов и снижения внутриклеточной гиперкальциемии) в 80 раз более выражено в отношении гладкомышечных клеток сосудов в сравнении с сократительным миокардом. Таким образом, снижение АД под действием амлодипина происходит именно вследствие периферической вазодилатации. Амлодипин обладает выраженным гипотензивным действием в отношении как систолического, так и диастолического АД. Однако степень снижения АД различается, по данным разных авторов. Влияние амлодипина на уровень систолического и диастолического АД, частоту сердечных сокращений и возникновение побочных реакций при применении препарата представлено в таблице 1.
Показаниями для назначения амлодипина являются изолированная систолическая АГ у пожилых больных, ишемическая болезнь сердца, гипертрофия миокарда левого желудочка, атеросклероз сонных и коронарных артерий, а также артериальная гипертензия беременных. При этом противопоказаниями для всех АК является хроническая сердечная недостаточность. Применение уменьшающих пульс АК нежелательно у больных с нарушенной функцией левого желудочка, так как может вызвать еще большее ее ухудшение. Применение дигидропиридиновых АК у таких больных более безопасно, однако в таких случаях следует отдавать предпочтение более селективным дигидропиридиновым АК.
Высокая антигипертензивная эффективность амлодипина была продемонстрирована в нескольких сравнительных исследованиях. Так, в плацебо–контролируемом исследовании TOMHS обнаружено, что при АГ амлодипин вызывает более значительное снижение систолического АД, чем ацебутолол, доксазозин, хлорталидон и эналаприл, и более значительное снижение диастолического АД, чем плацебо [7].
В одном из крупнейших исследований ALLHAT, включавшем в себя более 40 тыс. больных, наблюдение проводилось в течение 6 лет, изучалась вероятность возникновения осложнений АГ на фоне терапии АК, ингибиторами АПФ, диуретиками, и α–адреноблокаторами. Амлодипин наиболее эффективно снижал риск общей смертности, частоту возникновения ишемической болезни сердца и ее осложнений, мозгового инсульта и оказался сопоставимым по эффективности с ингибиторами АПФ [8]
По данным многонационального исследования VALUE, в группе амлодипина риск развития инфаркта миокарда был на 19% ниже, также выявлено достоверное снижение числа инсультов, контроль за АД при монотерапии достигался у 63% больных, находившихся под наблюдением [9].
В других исследованиях также показано, что по антигипертензивной эффективности амлодипин сравним с диуретиками (гидрохлоротиазид, хлорталидон), β–адреноблокаторами (атенолол), ингибиторами АПФ (каптоприл, лизиноприл, эналаприл) и другими АК (верапамил, лацидипин, нитрендипин) или даже превосходит их [10–12].
Безопасность амлодипина оценивалась более чем у 2,5 тыс. больных АГ в различных плацебо–контролируемых исследованиях. Большинство побочных эффектов амлодипина (головная боль, отеки, приливы крови) были небольшими или умеренными по выраженности и зависели от дозы препарата [13]. Кроме того, амлодипин незначительно влияет на частоту сердечных сокращений, практически не воздействует на вегетативный статус, метаболически нейтрален и эффективен в качестве как монотерапии, так и в комбинации с другими гипотензивными препаратами.
Не следует забывать, что неопровержимым остается факт наличия у комбинированной терапии ряда преимуществ перед лечением лишь одним антигипертензивным средством. К таковым преимуществам АК относится возможность их комбинирования с любым классом антигипертензивных препаратов. АК являются единственным классом гипотензивных препаратов, обладающих возможностью комбинирования с β–адреноблокаторами. Наиболее рациональные сочетания антигипертензивных препаратов представлены в таблице 2.
Выбор комбинаций, возможно, даже в большей степени, чем выбор первого препарата для лечения при проведении монотерапии, зависит от состояния больного, наличия сопутствующей патологии. У больных ИБС рекомендуют использовать комбинацию АК с β–адреноблокаторами (метопролола сукцинат) и возможным добавлением иАПФ. Диуретики в этом случае желательно использовать в минимальных дозах (не превышающих 12,5 мг для гидрохлоротиазида), чтобы не вызвать гипокалиемию и не спровоцировать нарушения ритма сердца. У больных с высоким метаболическим риском АК целесообразно использовать в комбинации с метаболически инертными препаратам, а именно – ингибиторами АПФ и антагонистами рецепторов ангиотензина II (сартанами). Обычно эти препараты хорошо сочетаются между собой и с препаратами всех других групп лекарственных средств [14].
Установлена высокая антигипертензивная эффективность комбинации ингибиторов АПФ и АК, что делает ее особенно полезной при лечении умеренной или тяжелой АГ, рефрактерной к другой терапии. В ряде исследований продемонстрирован аддитивный эффект при добавлении дигидропиридиновых АК (амлодипина, исрадипина, нифедипина, фелодипина) к ингибиторам АПФ (лизиноприлу, беназеприлу, каптоприлу, трандолаприлу, эналаприлу). Наряду с потенцированием антигипертензивного эффекта дигидропиридиновых АК добавление ингибиторов АПФ ослабляет вызываемую последними, активацию ренин–ангиотензин–альдостероновой и симпатико–адреналовой систем. В частности, ингибиторы АПФ ослабляют тахикардию, нередко вызываемую АК дигидропиридинового ряда. До недавнего времени довольно редко использовались комбинация ингибиторов АПФ с верапамилом, хотя аддитивность антигипертензивных, кардиопротективных и ренопротективных эффектов этого сочетания была продемонстрирована в нескольких рандомизированных контролируемых исследованиях (РКИ).
Добавление ингибиторов АПФ повышает безопасность применения АК. Как известно, присущее всем подобным средствам отрицательное инотропное (кардиодепрессорное) действие делает небезопасным их применение у больных с систолической дисфункцией левого желудочка. Недавние исследования показали, что в комбинации с ингибиторами АПФ некоторые АК могут с успехом использоваться при лечении больных с систолической дисфункцией левого желудочка. В контролируемых исследованиях наиболее убедительные результаты были получены при назначении больным с систолической дисфункцией левого желудочка комбинации ингибитора АПФ с амлодипином [15]. По меньшей мере в трех исследованиях у больных с диабетической нефропатией обнаружен значительный ренопротективный эффект комбинации лизиноприла, трандолаприла и цилазаприла с верапамилом и амлодипином, который был более выраженным, чем при монотерапии данными препаратами [16,17].
Комбинация ингибиторов АПФ и АК не только позволяет получить добавочный антигипертензивный эффект, но и лучше переносится, чем каждый из компонентов по отдельности. В частности, частота сухого кашля у больных, получающих комбинированный препарат (в т.ч. комбинацию лизиноприла и амлодипина), ниже, чем у больных, получавших лизиноприл в качестве монотерапии, и не отличается от таковой при назначении плацебо. Поэтому в последние годы при лечении больных гипертонической болезнью при неэффективности монотерапии стали шире использоваться комбинированные препараты, содержащие ингибитор АПФ и АК.
Аддитивность антигипертензивных эффектов ингибиторов АПФ и АК послужила основанием для создания множества комбинированных антигипертензивных препаратов, одним из которых является препарат «Экватор» (Гедеон Рихтер). Лизиноприл, входящий в его состав, не являясь пролекарством, принципиально отличается от многих карбоксилалкильных ингибиторов АПФ (эналаприл, рамиприл, квинаприл, трандолаприл, эналаприл, периндоприл и т.д.) непосредственной биологической активностью. Гидрофильный лизиноприл не метаболизируется в печени и выводится почками в неизменном виде, в связи с чем препарат следует с осторожностью назначать пациентам с хронической почечной недостаточностью. Почечная экскреция – главный путь элиминации всех известных активных ингибиторов АПФ (лизиноприла, каптоприла и церонаприла), активных метаболитов большинства иАПФ, являющихся пролекарствами, а также 70% метаболитов амлодипина. Поэтому у больных с почечной недостаточностью обычно рекомендуется начинать терапию с назначения более низких доз ингибиторов АПФ, чем у больных нормальной функцией почек.
С другой стороны, у больных АГ и печеночной недостаточностью (алкогольного, вирусного, медикаментозного и другого генеза) лизиноприл является препаратом выбора. Однако необходимо помнить, что на практике следует избегать длительной терапии ингибиторами АПФ у больных с хроническим гепатитом или циррозом печени, так как и липофильные, и гидрофильные иАПФ могут оказывать гепатотоксическое действие.
Клиническое значение имеет продолжительность антигипертензивного действия ингибиторов АПФ. Анализ данных литературы показывает, что лизиноприл является одним из препаратов длительного действия, которые в большинстве случаев можно принимать однократно в сутки, что повышает комплайенс пациентов и их готовность выполнять рекомендации лечащего врача.
Таким образом, комбинация амлодипина и лизиноприла («Экватор», «Гедеон Рихтер»), несомненно обладающая достоверным гипотензивным, антиангинальным и органопротективным эффектами, может быть рекомендована в качестве гипотензивной терапии у пациентов с АГ, осложненной поражением органов–мишеней, развитием кардио– и цереброваскулярных заболеваний и сахарным диабетом.