Аденокарцинома бду что это такое
Карцинома
Один из самых распространенный типов раковых опухолей у людей – карцинома. Этот тип неоплазии, злокачественного роста, который зарождается в тканях, которые покрывают как внешние поверхности тела, так и внутренние полости. Этот вид онкологии относится к опухолям эпителиального происхождения.
Акции
Запись на консультацию со скидкой 10%.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Общие данные

Кроме того, будут характеризоваться как карцинома и те злокачественные опухоли, которые состоят из клеток, подвергшихся трансформации, которые имеют специфические характеристики на молекулярном, гистологическом и клеточном уровне, типичные для эпителиальной ткани.
По данным ВОЗ на долю карцином приходится ежегодно до 9,5 млн смертей. Лечение этих видов рака (карциномы) достаточно трудная задача, показатели выживаемости очень разнятся. Участки органов, часто поражаемые карциномами, включают:
Причины возникновения карцином
Пока точные причины, по которой развиваются разные типы рака, включая карциному, не определены. Но ученые выделили ряд факторов, предрасполагающих к развитию патологии:
Типы карциномы, классификация
Хотя карциномы могут возникать во многих частях тела, наиболее распространены следующие типы карциномы:
Основа классификации карцином – тип клеток и их локализация, а также стадии карциномы.
Карциномы могут распространяться на другие части тела или ограничиваться основным местом. Заболевание имеет различные формы, в том числе:
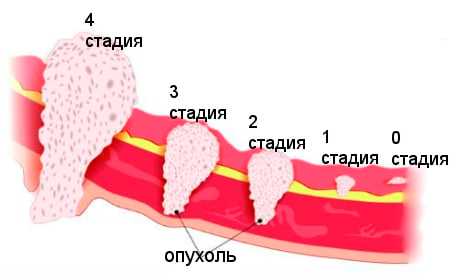
Важно знать также признаки опухоли в разных стадиях развития.

Стадия 2 – опухоль не более 5 см в диаметре, в лимфоузлах определяются единичные метастазы.
Стадия 3 – опухоль превышает 50 мм диаметром, есть массивные метастазы в области лимфоузлов.
Стадия 4 – определяются отдаленные метастазы по всему организму.
Карцинома: симптомы
Врачи дают описание того, как выглядит тот или иной тип карциномы.
Если выявлена базальноклеточная карцинома, вероятно, она возникла из-за слишком длительного пребывания на солнце. Возможно, было несколько серьезных солнечных ожогов или в течение жизни человек много времени проводил на солнце.
Когда плоскоклеточный рак развивается в коже, он часто обнаруживается на участках, подверженных воздействию солнца, таких как:
Плоскоклеточная карцинома, которая развивается на коже, имеет тенденцию к росту и распространению больше, чем рак базальных клеток. В редких случаях он может распространяться на лимфатические узлы.
На фоне карциномы возможен синдром интоксикации с лихорадкой, потерей аппетита и веса, слабостью, локальные изменения в области пораженной кожи, изменение цвета, уплотнение. Если поражен внутренний орган, страдают его функции.
Диагностика
Постановкой диагноза занимаются онкологи, они помимо оценки жалоб и осмотра, назначают целый ряд обследований. К ним относят:
Методы лечения

Карцинома: прогноз

Рекомендации
Для рака кожи основные рекомендации – это снизить облучение кожи УФ-лучами и оградить себя от влияния потенциальных канцерогенов. В целом, ведение здорового образа жизни с рациональным питанием, дозированными нагрузками помогает снизить риск онкологии.
Аденокарцинома матки — симптомы, стадии, лечение, операция и прогноз
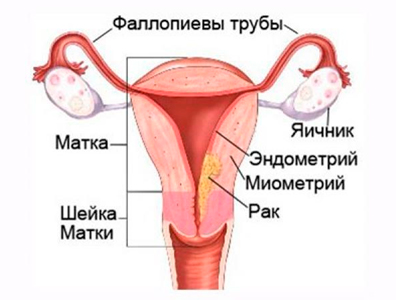
Аденокарцинома матки — опухоль злокачественного характера, берущая начало из железистых клеток эндометрия, в которых под действием различных факторов происходят патологические изменения. Аденокарцинома эндометрия матки занимает третье место среди онкологических заболеваний. У 80-90% пациенток с раком тела матки диагностируется именно аденокарцинома.
Виды аденокарцином
Эти опухоли можно разделить на два вида. К первому патогенетическому типу относятся эстрогенчувствительные опухоли, выявляемые в большинстве случаев у женщин в период менопаузы, а также у пациенток, страдающих ожирением, имеющих в анамнезе онкологические заболевания яичников, молочной железы, кишечника. Большей частью опухоли первого типа являются высокодифференцированными. Эндометриоидная аденокарцинома матки 2 типа диагностируется реже, ее особенностью является более глубокая инвазия в миометрий. Этот вид опухоли, как правило, низкодифференцированный, обладает более высокой потенцией к лимфогенному метастазированию.
Также аденокарциномы можно разделить на виды в зависимости от степени дифференцировки опухолевых клеток:
| Степень дифференцировки: | Характеристики: |
|---|---|
| высокодифференцированный рак (G 1) | встречается не более чем в 5% случаях, большинство клеток сохраняет нормальную структуру, опухоль растет медленно; |
| умеренно дифференцированный рак (G 2) | выявляется в 5-50% случаев, в структуре опухоли чаще встречаются разнородные по морфологическим признакам клетки, наблюдается усиленное деление клеток; |
| низкодифференцированный рак (G 3) | обнаруживается более чем в 50% случаев, клеточный полиморфизм выражен ярко, в структуре клеток наблюдаются множественные признаки патологических изменений; опухоль отличается быстрым и агрессивным ростом. |
Течение заболевания — стадии
Стадирование необходимо для выбора адекватной тактики лечения. Стадия аденокарциномы матки определяется на основе гистологической дифференциации и распространенности злокачественного процесса.
Стадии аденокарциномы матки
Определить стадию заболевания можно только в ходе обследования. Существующие сегодня методы диагностики (УЗИ, томография, гистероскопия с раздельным диагностическим выскабливанием слизистой шейки и полости матки и др.) позволяют быстро и точно определить степень развития опухоли, уровень ее дифференцировки, наличие метастазирования и др. Окончательный диагноз выставляется на основании гистологии, при аденокарциноме матки, как при любом злокачественном заболевании, гистологическое исследование частиц опухоли также служит для прогнозирования лечения.
Симптомы аденокарциномы матки
В некоторых случаях заболевание на начальных этапах протекает бессимптомно и является случайной находкой при обследовании: либо профилактическом, либо по поводу другого заболевания. Но большая часть пациенток обращается к врачу, когда появляются настораживающие признаки, при аденокарциноме матки — это кровяные выделения. У женщин, не достигших менопаузы, возникают обильные и длительные менструации, появляются выделения в межменструальный период. Также возможно появление водянистых выделений с неприятным запахом, болей тянущего характера внизу живота, отмечается диспареуния — дискомфорт и боли при половом акте. После наступления климакса характерным симптомом аденокарциномы эндометрия матки является маточное кровотечение.
На более поздних стадиях присоединяется слабость, потеря аппетита, необъяснимая потеря веса, повышение температуры. При распространении злокачественного процесса на кишку и мочевой пузырь возникают нарушения, связанные с работой этих органов. Однако эти признаки не относятся к характерным, они могут появляться и при других заболеваниях, поэтому для определения причины их появления необходимо комплексное обследование.
Лечение
Основным методом лечения аденокарциномы матки является операция, цель которой — радикальное удаление опухоли. Объем оперативного вмешательства планируется в зависимости от локализации опухоли, ее гистологической структуры, вероятности формирования регионарных метастазов и т.п.
При аденокарциноме метастазы распространяются в основном лимфогенным путем, лимфоузлы, служащие в качестве естественного барьера, на какое-то время могут задержать широкое распространение раковых клеток в другие структуры. При удалении опухоли до образования регионарных метастазов возможно стойкое излечение в большинстве случаев. При поражении регионарных лимфоузлов необходимо расширенное хирургическое вмешательство, что улучшает прогноз при аденокарциноме матки. На поздних этапах заболевания, когда пораженными оказываются отдаленные лимфоузлы, появляются метастазы в других органах, удаление первичной опухоли и регионарных лимфоузлов является частью лечения. Помимо операции, также может назначаться химиотерапия, гормонотерапия, облучение.
Хирургическое лечение
Объем оперативного вмешательства зависит от стадии болезни, которая определяется на этапе дооперационного обследования.
В нашей клинике при планировании тактики лечения у конкретного пациента принимает участие консилиум специалистов: кроме хирурга привлекаются также химиотерапевты и радиологи — независимо от предполагаемой стадии болезни.
Мой подход к лечению
Непременным условием для меня является индивидуальный подход к лечению пациентки, при этом я учитываю целый ряд деталей: возраст пациентки, наличие сопутствующих заболеваний, личные пожелания, касающиеся лечения, и др. Например, у женщин до 45 лет с диагностированной высокодифференцированной опухолью 1 стадии, при отсутствии данных об имеющихся метастазах, мутации гена BRCA или при отсутствии синдрома Линча может быть проведена экстирпация матки и удаление маточных труб с сохранением яичников. При наличии умеренно- или высокодифференцированной опухоли 1 А или 1 В стадии возможно проведение операции без тазовой и парааортальной лимфаденэктомии и т.д.
Прогноз после операции при аденокарциноме матки
Выживаемость после оперативного лечения зависит от целого ряда факторов. В первую очередь имеет значение своевременное начало терапии. Также на прогноз влияет степень дифференцировки опухоли. При высокодифференцированном раке прогноз более благоприятный, чем при низкодифференцированной опухоли. Одним из факторов прогноза является также возраст пациентки, у более молодых женщин выживаемость выше, чем у пациенток старше 70 лет.
По сводным данным Международной федерации гинекологии и акушерства, усредненные показатели пятилетней выживаемости составляют:
Хирургическое удаление аденокарциномы матки считается одним из наиболее сложных в гинекологической онкологии. Наличие в зоне операции важных для организма нервных и кровеносных структур, риск заброса частиц опухоли на здоровые ткани и т.п. — все это требует максимально бережного оперирования и огромного опыта.
За более чем 30-летний опыт работы техника операции отработана мною детально по всем этапам. Мною лично проведено более 160 лапароскопических операций у пациенток со злокачественными опухолями матки. Полученные результаты обобщены в многочисленных научных трудах и монографиях. Для гинекологов и онкологов я также ежегодно провожу мастер-классы, темой которых является хирургическое лечение рака матки.
Лечение аденокарциномы
Аденокарцинома – это онкологический процесс, приводящий к развитию злокачественного образования в железистых и эпителиальных клетках. Из этих клеток состоят практически все органы тела человека, поэтому аденокарцинома может появиться в любом внутреннем органе человеческого организма.
Причины возникновения аденокарциномы:
Если определять причину возникновения аденокарциномы связанные с каким-то конкретным органом, то стоит отметить¸ аденокарцинома поджелудочной железы начинает развиваться из-за курения и хронического панкреатита. Аденокарцинома желудка возникает в связи с хроническими язвами желудка, полипами. Аденокарцинома толстой кишки – причинами могут быть колит, полипы, длительные запоры, свищи. Аденокарцинома простаты может возникнуть в связи с генетической предрасположенностью, возрастными гормональными изменениями.
Виды аденокарциномы
С учетом уровня дифференцировки клеток различают три вида аденокарциномы:
Лечение аденокарциномы
Лечение аденокарциномы проводится с помощью хирургического вмешательства, химиотерапии, лучевой терапии, иммунотерапии и некоторые другие.
В клинике «Семейная» лечение аденокарцином осуществляются с применением самых современных методик – лапароскопии и эндоскопии. После таких малоинвазивных операций пациенты гораздо быстрее восстанавливаются и возвращаются к привычной жизни. Лечение проводится комплексно, с участием врачей разных специальностей.
Запись на прием к врачу онкологу
Обязательно пройдите консультацию квалифицированного специалиста в области онкологических заболеваний в клинике «Семейная».
Аденокарцинома бду что это такое
МКБ 10: C20
Год утверждения (частота пересмотра): 2017 (пересмотр каждые 3 года)
ID: КР554
Ассоциация онкологов России
Российское общество клинической онкологии
Ключевые слова
Рак ободочной кишки
Рак ректосигмоидного отдела
Список сокращений
МКА – моноклональные антитела
КТ – компьютерная томография
IMRT – модулированная по интенсивности лучевая терапия
VMAT – объёмно модулированное облучение
Термины и определения
1. Краткая информация
1.1 Определение
Рак прямой кишки – злокачественная опухоль, развивающаяся из клеток эпителия прямой кишки и локализующаяся в пределах 15 см от ануса при измерении ригидным ректоскопом. В клинической практике и при описании результатов научных исследований рак прямой кишки разделяют на нижнеампулярный (0-5 см от анокутанной линии), среднеампулярный (5-10 см от анокутанной линии), верхнеампулярный (10-15 см от анокутанной линии).
1.2 Этиология и патогенез
У 3-5% больных раком прямой кишки развитие заболевания связано с наличием известных наследственных синдромов. Наиболее распространённые – синдром Линча и семейный аденоматоз толстой кишки. У оставшихся пациентов рак ободочной и прямой кишки имеет спорадический характер. В качестве факторов риска развития данного заболевания рассматриваются: хронические воспалительные заболевания толстой кишки (например, неспецифический язвенный колит, болезнь Крона); курение, алкоголь, превалирование в рационе красного мяса, наличие сахарного диабета, ожирение или повышенный индекс массы тела, низкая физическая активность 1. Предполагается, что у большинства пациентов рак прямой кишки развивается на фоне полипов. При длительном существовании на фоне полипа развивается дисплазия эпителия, степень дисплазии нарастает, пока в структуре полипа не появляются злокачественные клетки.
1.3 Эпидемиология
Рак прямой кишки занимает лидирующие позиции по заболеваемости и смертности от злокачественных опухолей. В 2014 году в России зарегистрировано 13 099 новых случаев рака прямой кишки и умерло по этой причине 16 795 больных [14].
1.4 Кодирование по МКБ 10
C20 Злокачественное новообразование (ЗНО) прямой кишки.
1.5 Классификация
1.5.1 Международная гистологическая классификация (2010)
Эпителиальные опухоли
Доброкачественные опухоли
8211/0 Тубулярная аденома
8261/0 Ворсинчатая аденома
8263/0 Тубулярно-ворсинчатая аденома
8220/0 Аденоматозный полип
Интраэпителиальная неоплазия (дисплазия), связанная с хроническими воспалительными заболеваниями кишечника
8148/2 Железистая интраэпителиальная неоплазия высокой степени
8148/0 Железистая интраэпителиальная неоплазия низкой степени
8480/3 Муцинозная аденокарцинома**
8490/3 Перстневидноклеточный рак***
8041/3 Мелкоклеточный рак
8070/3 Плоскоклеточный рак
8560/3 Аденоплоскоклеточный рак
8510/3 Медуллярный рак
8220/3 4 Недифференцированный рак
*опухоли делятся на высоко- (более чем в 95% клеток определяются железистые структуры), умеренно- (железистые структуры определяются в 50-95% клеток), низкодифференцированные (железистые структуры определяются в 5-50% клеток) и недифференцированные (железистые структуры определяются в 50% объёма опухоли представлено внеклеточной слизью. Всегда расцениваются как низкодифференцированные.
***устанавливается, если >50% внутриклеточного объёма представлено слизью. Всегда расцениваются как низкодифференцированные.
1.6 Стадирование
1.6.1 Стадирование рака прямой кишки по системе TNM7 (2009)
Для рака ободочной и прямой кишки используется единая классификация.
Символ Т содержит следующие градации:
ТХ – недостаточно данных для оценки первичной опухоли.
Тis – преинвазивный рак (интраэпителиальная инвазия или инвазия собственной пластинки слизистой оболочки).
Т1 – опухоль распространяется в подслизистый слой стенки кишки
Т2 – опухоль распространяется на мышечный слой, без прорастания стенки кишки.
Т3 – опухоль прорастает все слои стенки кишки с распространением в жировую клетчатку, без поражения соседних органов.
Для опухолей, расположенных в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной), символ Т3 характеризует распространение опухоли до субсерозной оболочки (не прорастают серозную оболочку).
Т4 – опухоль прорастает в окружающие органы и ткани или серозную оболочку при локализации в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной).
Т4а – прорастание висцеральной брюшины
Т4b– прорастание в другие органы и структуры
СимволNуказывает на наличие или отсутствие метастазов в регионарных лимфатических узлах
NХ – недостаточно данных для оценки регионарных лимфатических узлов.
N0 – поражения регионарных лимфатических узлов нет.
N1– метастазы в 1-3 (включительно) регионарных лимфатических узлах.
N1a – метастазы в 1 регионарном лимфатическом узле.
N1b – 2-3 лимфатических узла.
N1c – диссеминаты в брыжейке без поражения регионарных лимфатических узлов
N2 – метастазы в более чем 3-х регионарных лимфатических узлах.
N2a – поражено 4-6 лимфатических узлов.
N2b – поражено 7 и более лимфатических узлов.
Символ М характеризует наличие или отсутствие
отдаленных метастазов
М0 – отдаленных метастазов нет.
М1 – наличие отдаленных метастазов.
М1a– наличие отдаленных метастазов в одном органе.
М1b– наличие отдаленных метастазов более чем в одном органе или по брюшине.
Группировка по стадиям представлена в таблице 1:
Таблица 1– Стадии рака толстой кишки
Стадия
1.6.2 Стадирование по Kikuchiраннего рака прямой кишки
При планировании местного иссечения Т1 рака прямой кишки предлагается детальное стадирование заболевания на основании данных МРТ и УЗ-колоноскопии по следующим критериям:
Т1sm1 – глубина инвазии подслизистого слоя до 1/3.
Т1sm2 – умеренная глубина инвазии подслизистого слоя – до 2/3
T1sm3 – полная инвазия опухолью всего подслизистого слоя
Окончательное стадирование проводится по результатам гистологического исследования после удаления опухоли.
2. Диагностика
2.1 Жалобы и анамнез
Рекомендуется тщательный сбор жалоб и анамнеза у пациента с целью выявления факторов, которые могут повлиять на выбор тактики лечения.
Комментарии: У 3-5 % больных раком прямой кишки развитие заболевания связано с наличием известных наследственных синдромов. Наиболее распространённые – синдром Линча и семейный аденоматоз толстой кишки.
У всех больных колоректальным раком после подтверждения диагноза рекомендуется собрать семейный анамнез и проанализировать его на соответствие критериям Amsterdam II и Bethesda [2].
2.2 Физикальное обследование
Рекомендуется тщательный физикальный осмотр, включающий пальцевое ректальное исследование, оценку нутритивного статуса.
2.3 Лабораторная диагностика
2.4 Инструментальная диагностика
Комментарий: План лечения не следует составлять до получения данных биопсии. При подслизистом инфильтративном росте опухоли возможен ложноотрицательный результат, что требует повторной глубокой биопсии. Чувствительность и специфичность метода возрастает при использовании современных технологий эндоскопической визуализации (увеличительной эндоскопии, узкоспектральной эндоскопии, хромоэндоскопии, флуоресцентной диагностики). Если тотальная колоноскопия не была выполнена на дооперационном этапе, ее необходимо провести в течение 3-6 месяцев после хирургического лечения.
Рекомендуется выполнить МРТ малого таза перед планированием химиолучевой терапии и перед хирургическим лечением [38, 42-45].
Комментарий: МРТ малого тазапозволяет определить локализацию, протяженность, глубину инвазии опухоли, оценить состояние регионарных лимфатических узлов. Протокол заключения МРТ малого таза при раке прямой кишки должен включать следующую информацию:
размеры опухоли, глубину инвазии в стенку прямой кишки, минимальное расстояние от края опухоли до мезоректальной фасции, количество и размеры лимфатических узлов параректальной клетчатки, наличие МР-признаков их злокачественного поражения, наличие вовлечения мезоректальной фасции потенциально поражёнными лимфатическими узлами, наличие венозной инвазии, количество и размеры экстрафасциальных лимфатических узлов, наличие МР-признаков их злокачественного поражения; для рака нижнеампулярного отдела прямой кишки – наличие инвазии внутреннего сфинктера/межсфинктерного пространства/наружного сфинктера/мышц поднимающих задний проход.
Современные режимы МРТ с использованием диффузно-взвешенных изображений могут повысить информативность проводимого исследования. Внутривенное контрастирование не повышает информативность оценки распространённости опухоли [46]. Окончательное принятие решение о тактике лечения больных раком прямой кишки возможно только по результатам МРТ-исследования.
Рекомендуется выполнить ирригоскопию или КТ-колонографию при невозможности выполнения тотальной колоноскопии.
Комментарий: В 4-5% случаев встречаются синхронные образования, которые могут быть пропущены при пальпаторной ревизии на операции [15, 16]. Поэтому полное обследование толстой кишки рекомендуется выполнять всем пациентам до хирургического лечения, при технической невозможности – не позднее 3 месяцев после хирургического лечения. КТ-колонография имеет большую по сравнению с ирригоскопией чувствительность в выявлении полипов, особенно в проксимальных отделах толстой кишки [17].
Рекомендуется до начала лечения выполнить УЗИ органов брюшной полости и забрюшинного пространства либо КТ органов брюшной полости с внутривенным контрастированием.
Комментарий: КТ органов брюшной полости и грудной клетки является стандартом уточняющей диагностики при раке прямой кишки в большинстве развитых стран. На практике данные исследования могут быть отчасти заменены УЗИ органов брюшной полости и рентгенографией грудной клетки в двух проекциях у пациентов с небольшой местной распространенностью опухолевого процесса.
Рекомендуется выполнить рентгенографию грудной клетки либо КТ органов грудной клетки.
Рекомендуется выполнить ЭКГ.
Рекомендуется выполнить УЗ-колоноскопию при планировании местного иссечения Т1sm1 и ворсинчатых опухолей прямой кишки. [18]
Рекомендуется выполнить МРТ органов брюшной полости с внутривенным контрастированием при планировании резекции печени в случаях, когда КТ не позволяет в полной мере высказаться о распространенности процесса в печени. [19]
Рекомендуется выполнить остеосцинтиграфию при подозрении на метастатическое поражение костей скелета.
Рекомендуется выполнить биопсию под контролем УЗИ/КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
Рекомендуется выполнить ПЭТ-КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
Рекомендуется выполнить лапароскопию при подозрении на диссеминацию опухоли по брюшине.
Рекомендуется выполнить МРТ или КТ головного мозга с внутривенным контрастированием при подозрении на метастатическое поражение головного мозга.
Рекомендуется при подготовке к хирургическому лечению с целью оценки функционального статуса по показаниям проводить дополнительное обследование: эхокардиографию, холтеровское мониторирование сердечной деятельности, исследование функции внешнего дыхания, УЗДГ сосудов шеи и нижних конечностей, консультации кардиолога, эндокринолога, невропатолога и т.п.
2.5 Иная диагностика
Рекомендуется выполнить анализ биоптата опухоли на мутацию RAS (экзоны 2–4 генов KRAS и NRAS), если диагностированы или заподозрены отдаленные метастазы аденокарциномы, это может повлиять на выбор таргетного агента в лечении метастатического процесса [25].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – Ia)
Генетическое тестирование рекомендуется в следующих случаях:
1) Подозрение на синдром Линча. Выполняется тестирование на мутации в генах MLH1, MSH2, MSH6, PMS2:
при соответствии пациента критериям Amsterdam II (приложение С)
при наличии у пациента родственника первой или второй линии с установленным диагнозом синдрома Линча
при развитии у пациентки рака эндометрия в возрасте до 50 лет
2) Подозрение на синдром Линча у пациентов, не отвечающих критериям Amsterdam. При соответствии критериям Bethesda (приложение С) выполняется тестирование на MSI, при выявлении MSI-H – тестирование на мутации в генах MLH1, MSH2, MSH6, PMS2.
3) Подозрение на семейный аденоматоз – тестирование на мутацию гена АРС:
при наличии у пациента более 20 полипов кишечника
при наличии у пациента родственника первой линии с установленным диагнозом семейного аденоматоза
4) Подозрение на наличие аттенуированной формы семейного аденоматоза, MYH–ассоциированный полипоз – тестирование на мутацию АРС, мутацию MYH – пациенты, у которых выявлено более 20 полипов толстой кишки, но с отрицательным анализом на мутацию АРС:
пациенты, у которых в семье прослеживается рецессивное наследование семейного аденоматоза;
пациенты, у которых полипы выявляются в более позднем возрасте (34-44 лет). [2]
Уровень убедительности рекомендаций B (уровень достоверности доказательств – IIb)
Комментарии: За исключением MYH–ассоциированного полипоза и синдрома Блума, все наследственные синдромы, связанные с развитием колоректального рака, носят аутосомно-доминантный характер. При наличии яркого семейного анамнеза злокачественных заболеваний пациентам с исключённым семейным аденоматозным полипозом и синдромом Линча показана консультация генетика для потенциального выявления более редких заболеваний: синдромов Пейтца–Егерса, Ли–Фраумени, Блума, Коудена, ювенильного полипоза, олигодонтии и колоректального рака [2].
Рекомендуется проводить гистологическое исследование хирургически удаленного опухолевого препарата, при этом в морфологическом заключении рекомендуется отразить следующие параметры:
Расстояние до проксимального и дистального краёв резекции;
Гистологическое строение опухоли;
Степень дифференцировки опухоли;
рN (с указанием общего числа исследованных и поражённых лимфоузлов);
Наличие поражения проксимального края резекции (отрицательный результат также должен быть констатирован);
Наличие поражения дистального края резекции (отрицательный результат также должен быть констатирован);
Наличие поражения латерального края резекции (отрицательный результат также должен быть констатирован);
Наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован);
Степень регрессии опухоли по шкалам Mandard/Dworak (при наличии предшествующего комбинированного лечения);
Поражение апикального лимфатического узла (отрицательный результат также должен быть констатирован).
Уровень убедительности рекомендаций C (уровень достоверности доказательств – IV)
3. Лечение
Рекомендуется рассматривать хирургическое вмешательство как основной метод радикального лечения больных раком прямой кишки.
Комментарии: по показаниям дополнительно проводится адъювантная/неоадъювантная химиотерапия.
При раннем раке прямой кишки 0-I стадии (Tis–T1sm1-sm2N0M0)* рекомендуется выполнять хирургическое лечение методом трансанального полнослойного эндоскопического удаления опухоли 48.
Комментарии: Особенность – благоприятный прогноз (5-летняя выживаемость более 90%) и возможность применения органосохранных и функционально-щадящих способов лечения с высокой эффективностью.
Показания к проведению органосохранного лечения:
размеры опухоли + проводится адъювантная химиотерапия по схемеXELOXилиFOLFOX, суммарно до 6 месяцев терапия (включая и длительность предоперационного лечения). ПриypT1-2N0 проводится адъювантная химиотерапия фторпиримидинами в монорежиме (в случае отсутствия высокого уровня микросателлитной нестабильности в опухоли). ПриypT0N0 адъювантная химиотерапия не проводится. ПриpT1-3N1-2 в случае, если лучевая терапия не была проведена до операции, она проводится после хирургического вмешательства (курс дистанционной конформной лучевой терапии в комбинации с химиотерапией фторпиримидинами). Лучевая терапия РОД 2 Гр, СОД 44 Гр на зоны регионарного метастазирования. СОД 54Гр на первичную опухоль. Лечение ежедневно, 5 раз в неделю, фотонами 6-18 МэВ в самостоятельном виде (при pT3N0), на фоне приема капецитабина и введений фторурацила. Адъювантная химиотерапия в таком случае назначается по рекомендациям лечения рака ободочной кишки. При условии выполнения
операции в референсном центре и подтверждении в морфологическом
заключении удовлетворительного/высокого качества мезоректумэктомии
возможно отказаться от проведения послеоперационной химиолучевой
терапии.
При нерезектабельном раке прямой кишки* (Т4N0-2M0) рекомендуется проведение мелкофракционной дистанционной конформной лучевой терапии в комбинации с химиотерапией фторпиримидинами и последующей повторной оценкой резектабельности в условиях специализированных учреждений [21,26,52].
Комментарии: Вколоченные неподвижные опухоли, врастающие в окружающие органы и ткани, когда исходная возможность выполнения резекции в объёме R0 сомнительна. Лучевая терапия РОД 2 Гр, СОД 44 Гр на зоны регионарного метастазирования. СОД 54 Гр на первичную опухоль. При технической доступности использования линейных ускорителей в режиме многопольного облучения с защитой окружающих тканейIMRT,VMATСОД может быть увеличена до 58 Гр. Лечение ежедневно, 5 раз в неделю, фотонами 6-18 МэВ.При отсутствии осложнений 3-4 степени возможно дополнительное проведение химиотерапии по схемеCapOXво время интервала до хирургического лечения.Через 10-12 недель после окончания курса химиолучевой терапии повторно выполняется МРТ малого таза, оценивается операбельность опухоли. Если резектабельности опухоли не достигнуто допустимо назначение полихимиотерапии в режимеCapox 4-6 курсов с последующей МРТ малого таза для оценки эффекта.В случае осложненного течения со стороны первичной опухоли (кровотечение, непроходимость, наличие связанных с опухолью свищей), перед химиолучевой терапией необходимо рассмотреть вопрос о колостомии/стентировании прямой кишки, как альтернативы паллиативной резекции прямой кишки.Дальнейшие варианты лечения включают попытку радикального хирургического лечения, паллиативное хирургическое лечение, паллиативную лекарственную терапию. У пациентов старческого возраста с тяжёлыми сопутствующими заболеваниями допустимо проведение дистанционной конформной лучевой терапии РОД 5 Гр, СОД 25 Гр в течение 5 последовательных дней с пролонгированным интервалом (6-10 недель) до оценки эффекта и решения вопроса о проведении хирургического вмешательства. С целью увеличения шанса резектабельности после химиолучевой терапии возможно проведение системной химиотерапии.
При генерализованном раке прямой кишки с резектабельными/потенциально резектабельными синхронными метастазами в печень или лёгкие (М1а)* рекомендуется выполнять хирургическое вмешательство в объеме R0, как только метастазы станут резектабельными 55.
Комментарии: При исходной возможности выполненияR0 резекции метастазов рака прямой кишки в печень или лёгкие, а также при переходе метастатического поражения этих органов в резектабельное состояние в процессе химиотерапевтического лечения проведение хирургического лечения в объёмеR0 может обеспечить 5-летнюю выживаемость у 30-50 % пациентов. Все больные с изолированным метастатическим поражением печени/лёгких на долечебном этапе должны обсуждаться совместно с торакальными хирургами/хирургами-гепатологами.
Хирургическое вмешательство в объеме R0 необходимо выполнять, как только метастазы станут резектабельными. Пролонгация химиотерапии может приводить к повышению частоты токсических поражений печени, а также к «исчезновению» части метастазов, что затрудняет их идентификацию хирургом во время резекции. Радиочастотная аблация (РЧА) метастазов в печень или стереотаксическое лучевое воздействие может применяться как дополнение к резекции для достижения радикальности вмешательства, так и самостоятельно при невозможности хирургического лечения.Добавление моноклональных антител к химиотерапии не показано при резектабельных метастазах, так как может ухудшать отдаленные результаты. В то же время при потенциально резектабельных очагах, когда в случае объективного ответа есть шанс выполнить R0/R1 резекцию, их применение оправдано). При близком расположении метастатических очагов в печени к магистральным структурам, высоком риске их прогрессирования и перехода в нерезектабельное состояние на первом этапе лечения, по решению консилиума, возможно хирургическое вмешательство на печени (при условии отсутствия симптомов со стороны первичной опухоли). Для остальных пациентовтактика лечения зависит от исходной стадииcTN.
сT1-2N0 – показано проведение системной химиотерапии двойными комбинациями (FOLFOX/XELOX). После 4-6 курсов лечения выполняется одновременное или последовательное удаление метастазов и первичной опухоли. Альтернативой может являться проведение хирургического этапа лечения (удаление метастазов и первичной опухоли). В дальнейшем, при рT1-2N0 проводится адъювантная химиотерапия двойными комбинациями, с включением фторпиримидинов и оксалиплатина** (FOLFOX, XELOX) до общей продолжительности 6 месяцев.
сT1-3N1-2. _При опухолях, расположенных в средне- и верхнеампулярном отделах (6-15см) на первом этапе возможно применение следующих подходов:
а) предоперационной лучевой терапии в самостоятельном варианте (дистанционная конформная лучевая терапия РОД на первичную опухоль и зону регионарного метастазирования 5 Гр, 5 фракций до СОД 25 Гр в течение 5 последовательных днейс последующей химиотерапией двойными комбинациями на протяжении
3 месяцев. Далее проводится контрольное обследование и хирургическое лечение.
б) химиолучевой терапии (дистанционная конформная лучевая терапия РОД 2 Гр, СОД 44 Гр на зону регионарного метастазирования. СОД 54 Гр на первичную опухоль). Лечение ежедневно, 5 раз в неделю, фотонами 6-18 МэВ на фоне монохимиотерапии фторпиримидинами. При отсутствии осложнений 3-4 степени в дальнейшем проводится химиотерапия двойными комбинациями на протяжении 3 месяцев. Далее проводится контрольное обследование и хирургическое лечение.
в) при высокорасположенных опухолях сТ1–2 или Т3 с инвазией не более 5 мм и единичных N + можно отказаться от проведения лучевой терапии, ограничившись химиотерапией (до операции проводится 4-6 курсов лечения двойными комбинациями (FOLFOX, XELOX).
После завершения предоперационной терапии одновременно или последовательно с удалением первичной опухоли проводится хирургическое удаление метастазов. Решение о проведении симультанной операции должно приниматься консилиумом с участием хирурга-онкопроктолога, хирурга-гепатолога или торакального хирурга, терапевта, анестезиолога, реаниматолога. В дальнейшем проводится адъювантная химиотерапия двойными комбинациями, с включением фторпиримидинов и оксалиплатина** (FOLFOX, XELOX) до общей продолжительности 6 месяцев._
_При низко расположенных (ниже 5 см) опухолях обязательно включение в план лечения дистанционной конформной лучевой терапии в комбинации с химиотерапией фторпиримидинами. Лучевая терапия РОД 2 Гр,
СОД 44 Гр на зону регионарного метастазирования. СОД 54 Гр на первичную опухоль. Лечение ежедневно, 5 раз в неделю, фотонами 6-18 МэВ (см. раздел 3.2). Хирургическое лечение проводится не ранее 8 недель после завершения химиолучевой терапии. При отсутствии осложнений 3-4 степени возможно дополнительное проведение химиотерапии двойными комбинациями во время интервала до хирургического лечения. Возможно начало терапии и с химиотерапии двойными комбинациями для контроля отдаленных метастазов (проводится 4-6 курсов лечения двойными комбинациями (FOLFOX, XELOX), а лучевую терапию провести после нее. После завершения предоперационной терапии одновременно или последовательно с удалением первичной опухоли проводится хирургическое удаление метастазов. В дальнейшем проводится адъювантная химиотерапия двойными комбинациями, с включением фторпиримидинов и оксалиплатина** (FOLFOX, XELOX) до общей продолжительности 6 месяцев._
cT4 _– показано проведение пролонгированнойдистанционной конформной лучевой терапии РОД 2 Гр, СОД 44 Гр на зону регионарного метастазирования, СОД 54-60 Гр на первичную опухоль. Лечение ежедневно,
5 раз в неделю, фотонами 6-18 МэВ на фоне химиотерапии фторпиримидинами. Возможно начало терапии и с химиотерапии двойными комбинациями для контроля отдаленных метастазов, продолжив химиолучевую терапию после. В случае эффекта со стороны первичной опухоли показано, в зависимости от состояния больного и объема вмешательства, симультанное или последовательное хирургическое вмешательство. В случае осложненного течения со стороны первичной опухоли (кровотечение, непроходимость, наличие связанных с опухолью свищей), перед химиолучевой терапией необходимо рассмотреть вопрос о колостомии/стентировании прямой кишки, как альтернативы паллиативной резекции прямой кишки. У пациентов старческого возраста с тяжёлыми сопутствующими заболеваниями допустимо проведение дистанционной конформной лучевой терапии РОД 5 Гр, СОД 25 Гр в течение 5 последовательных дней с пролонгированным интервалом (6-10 недель) до оценки эффекта и решения вопроса о проведении хирургического вмешательства._
При генерализованном раке прямой кишки с нерезектабельными синхронными метастазами* рекомендуется проведение максимально эффективной химиотерапии, задачей которой является достижение объективного эффекта и перевод нерезектабельных метастазов в резектабельные. [38, 63]
Комментарии: Показано применение двойных комбинаций (FOLFOX, XELOX или FOLFIRI). В случае отсутствия мутации RAS возможно добавление к режимам химиотерапии FOLFIRI или FOLFOX (но не XELOX или FLOX) анти-EGFR моноклональных антител, что позволяет увеличить частоту выполнения R0-резекций печени. Альтернативой является добавление бевацизумаба** к любому двойному режиму химиотерапии (вне зависимости от мутации RAS), что повышает частоту выраженного лекарственного патоморфоза по сравнению с одной химиотерапией. Другой возможной опцией повышения резектабельности является применение «тройной» комбинации FOLFOXIRI, к которой возможно добавление МКА, однако более высокая токсичность режима требует осторожности при его назначении. Внутриартериальная химиотерапия остается экспериментальным методом и не рекомендуется к рутинному применению в первой линии терапии. Различные методы эмболизации печеночной артерии, внутриартериальная химиотерапия могут применяться у отдельных пациентов с изолированным или преобладающим метастатическим поражением печени при исчерпанности возможностей системной терапии.
Больные, у которых ответ на лечение недостаточен для перевода опухоли в резектабельное состояние, подлежат паллиативному лекарственному лечению. Вопрос об удалении первичной опухоли решается индивидуально с учётом риска развития связанных с ней осложнений. При условии хорошего ответа на проводимую терапию проводится повторная оценка резектабельности метастатических очагов.
Рекомендуется всех больных с изолированным метастатическим поражением печени/лёгких на долечебном этапе обсуждать совместно с торакальными хирургами/хирургами-гепатологами. [38, 64]
Комментарии: Тактика лечения зависит от исходной резектабельности метастатических очагов. Наилучших результатов возможно добиться при достижении края резекции не менее 1 см [22]. Операцию в объеме R0 необходимо выполнять, как только метастазы станут резектабельными. Пролонгация химиотерапии может приводить к повышению частоты токсических поражений печени, а также к “исчезновению” части метастазов, что затрудняет их идентификацию хирургом во время резекции.При наличии симптомной первичной опухоли (угрозе кишечной непроходимости/кровотечения) на первом этапе проводится хирургическое удаление первичной опухоли с лимфодиссекцией.Радиочастотная аблация метастазов в печень или стереотаксическое лучевое воздействие может стать как дополнением к резекции печени для достижения радикальности вмешательства, так и самостоятельным методом при невозможности хирургического лечения [23].Внутриартериальная химиотерапия остается экспериментальным методом и не рекомендована к рутинному применению в первой линии терапии.
При метахронных резектабельных или потенциально резектабельных метастазах рака прямой кишки в печень или лёгкие рекомендуется проведение хирургического лечения с послеоперационной химиотерапией двойными (FOLFOX, XELOX) комбинациями препаратов. [38, 65]
Комментарии: При исходной возможности выполненияR0 резекции метастазов рака прямой кишки в печень или лёгкие, а также при переходе метастатического поражения этих органов в резектабельное состояние в процессе химиотерапевтического лечения проведение хирургического лечения в объёмеR0 может обеспечить 5-летнюю выживаемость у 30-50 % пациентов. Альтернативой данному подходу является проведение периоперационной (около 3 мес. терапии FOLFOX или XELOX до резекции печени и столько же после нее) химиотерапии.При распространённом опухолевом процессе в печени, делающем невозможным/сомнительным выполнение R0–резекции, показано проведение максимально активной терапии для перевода этих метастазов в резектабельные. Обычно применяют двойные комбинации химиопрепаратов (FOLFOX, XELOX, FOLFIRI) с возможным добавлением (принципы лечения указаны выше) МКА.
При исходно резектабельных метастатических очагах* после успешного проведения R0 или R1 резекции рекомендуется проведение адъювантной химиотерапии. [38, 65]
Комментарии: альтернативой немедленному хирургическому лечению является проведение периоперационной системной химиотерапии (FOLFOX, XELOX). После 4-6 циклов выполняется одновременное или последовательное удаление метастазов и первичной опухоли, а после операции продолжается проводимая ранее химиотерапия до суммарной продолжительности 6 месяцев Добавление моноклональных антител к химиотерапии при резектабельных метастазах в печень не показано, так как может ухудшать отдаленные результаты.
При потенциально резектабельных синхронных и метахронных метастатических очагах рекомендуется проведение максимально активной химиотерапии, задачи которой – достижение объективного эффекта и перевод нерезектабельных метастазов в резектабельные (FOLFOX, XELOX или FOLFIRI). [38, 66].
При потенциально резектабельных метастатических очагах в случае отсутствия мутации RAS (мутация в гене BRAF при раке прямой кишки – явление казуистическое) рекомендуется добавление к режимам химиотерапии FOLFIRI или FOLFOX анти-EGFR МКА (цетуксимаб** или панитумумаб**) либо бевацизумаба**. [38, 67]
Комментарии: В случае назначения таргетных препаратов, после перевода метастазов в операбельное состояние и выполненияR0 резекции метастатических очагов, проводится химиотерапия до суммарной продолжительности 6 месяцев. Анти-EGFRантитела, бевацизумаб** и иринотекан** следует в послеоперационном периоде отменить. ПриR1 резекции – возможно продолжение предоперационной комбинации химиопрепаратов и МКА до суммарной продолжительности 6 месяцев [38, 68,69].
При функционально неоперабельном раке прямой кишки (на фоне тяжелой сопутствующей патологии) рекомендуется проведение паллиативного лекарственного лечения либо симптоматической терапии. Возможно стентирование опухоли или формировании разгрузочной кишечной стомы.
Комментарии: Риск проведения операции превышает риск, связанный с прогрессированием онкологического заболевания. Решение о наличии противопоказаний к хирургическому лечению может приниматься только на консилиуме с участием хирурга, терапевта, анестезиолога, реаниматолога. Больные данной группы подлежат паллиативному лекарственному лечению либо симптоматической терапии. Возможно стентирование опухоли или формировании разгрузочной кишечной стомы.
При рецидиве рака прямой кишки рекомендовано проведение предоперационной дистанционной конформной лучевой терапии РОД 2 Гр, СОД 44 Гр на зону регионарного метастазирования, СОД 54-58 Гр на зону рецидива (в случае, если лучевая терапия не проводилась ранее), затем рассмотреть возможность повторного хирургического лечения, при невозможности проведения повторного хирургического лечения рекомендована системная химиотерапия. [26]
Комментарии: Даже если пациенту ранее проводилась лучевая терапия, необходимо рассмотреть вопрос о возможности дополнительного облучения или локального стереотаксического лучевого воздействия. Операцию выполняют через 10-12 недель после химиолучевой терапии. В случае невозможности проведения лучевой терапии и выполнения хирургического вмешательства проводят паллиативную химиотерапию.
Выбор лечебной тактики осуществляется на мультидисциплинарном консилиуме с участием хирурга-проктолога, гепатохирурга, лучевого терапевта и химиотерапевта, на основании результатов дооперационного обследования с определением клинической стадии заболевания.
3.1 Хирургическое лечение
Рекомендуется перед операцией у всех больных раком прямой кишки получить информированное согласие на проведение хирургического вмешательства и формирование колостомы (даже если это не предполагается в плане операции).
Рекомендуется при технической доступности и при наличии квалифицированной хирургической бригады в специализированных клиниках проводить хирургическое лечение рака прямой кишки лапароскопическим доступом 28.
Комментарии: лапароскопические резекции прямой кишки имеют ряд преимуществ, включая раннюю реабилитацию пациентов, снижение частоты развития и выраженности спаечного процесса, меньшее использование опиоидных анальгетиков, снижение сроков госпитализации, меньший риск развития послеоперационных грыж 30.
Рекомендуется при наличии противопоказаний к формированию первичного анастомоза выполнять операцию Гартмана.
Рекомендуется выполнять следующие стандартные объёмы оперативных вмешательств у больных раком прямой кишки: чрезбрюшная резекция прямой кишки, низкая чрезбрюшная резекция прямой кишки, брюшно-анальная резекция прямой кишки, операция Гартмана, брюшно-промежностная экстирпация прямой кишки. Мобилизация прямой кишки должна выполняться только острым путём (в том числе с использованием электрохирургических и ультразвуковых инструментов высокой энергии) с соблюдением принципов тотальной или частичной мезоректумэктомии (необходим удаление мезоректума не менее 5 см дистальнее опухоли) с сохранением тазовых вегетативных нервов. Формирование колоректального анастомоза предпочтительно делать с использованием циркулярного сшивающего аппарата, для пересечения кишки – использовать линейно-режущие сшивающие аппараты [57,58].
Комментарии: При распространении опухоли за пределы мезоректальной фасции показано экстрафасциальное удаление прямой кишки. При выполнении мультивисцеральных резекций для рассечения тканей предпочтительно использовать электрохирургические и ультразвуковые инструменты с целью уменьшения кровопотери. Дистальная граница резекции должна составлять не менее 2 см по стенке кишки и не менее 5 см по мезоректальной клетчатке из-за риска ретроградного лимфогенного метастазирования.
Нижняя брыжеечная артерия должна быть лигирована непосредственно под местом отхождения левой ободочной артерии. Более высокая перевязка питающего сосуда не влияет на отдалённые результаты лечения, однако допускается, с раздельной высокой перевязкой нижней брыжеечной артерии и вены при необходимости мобилизации левого изгиба. При этом следует сохранять преаортальное и нижнее брыжеечное вегетативные нервные сплетения. Рутинное выполнение расширенной аорто-подвздошно-тазовой лимофодиссекции не рекомендуется. При выполнении тотальной мезоректумэктомии (локализация опухоли ниже 10 см от края ануса) рекомендуется формировать превентивную коло- или илеостому. После тотальной мезоректумэктомии операция может завершаться формированием тазового толстокишечного резервуара или анастомоза «бок-в-конец» для улучшения функциональных результатов лечения.
Выполнение экстралеваторной экстирпации прямой кишки показано пациентам с подтверждённым МРТ врастанием опухоли в мышцы тазового дна.
Рекомендуется у пациентов с кишечной непроходимостью, вызванной раком прямой кишки, ограничивать хирургическое лечение формированием двуствольной трансверзо- или сигмостомы с целью проведения последующего комбинированного лечения.
Комментарии: У пациентов с кровотечением и перфорацией, вызванными раком прямой кишки, показано выполнение оперативного вмешательства с соблюдением принципов тотальной мезоректумэктомии. При других осложнениях опухолевого процесса предпочтение следует отдавать формированию временной или постоянной кишечной стомы. В отдельных случаях, при условии наличия в клинике должного опыта и оборудования, разрешение непроходимости возможно путём стентирования с последующей подготовкой пациента к плановому хирургическому или комбинированному лечению.
3.2. Комбинированное лечение
При лечении рака прямой кишки сT3N0 или сТ1-3N1-2 с локализацией в среднеампулярном отделе и отсутствии поражения потенциального циркулярного края резекции по данным МРТ рекомендуется рассмотреть возможность проведения курса дистанционной конформной лучевой терапии. РОД на первичную опухоль и зону регионарного метастазирования 5 Гр, 5 фракций до СОД 25 Гр в течение 5 последовательных дней с последующим хирургическим лечением в течение 3 дней или через 4-6 недель в качестве альтернативы пролонгированному курсу химиолучевой терапии.
Комментарии: При технической доступности возможно дополнение курса лучевой терапии использованием локальной гипертермии в дни 3; 4; 5 при температуре 41-43 0 С в течение 60 мин.
Комментарии: Лучевая терапия РОД 2 Гр, СОД 44 Гр на зону регионарного метастазирования. СОД 54 Гр на первичную опухоль. Лечение ежедневно, 5 раз в неделю, фотонами 6-18 МэВ на фоне химиотерапии фторпиримидинами. При технической доступности возможно дополнение курса лучевой терапии использованием локальной гипертермии после СОД 16 Гр 2 раза в неделю с интервалом 72 часа при температуре 41-43 0 С в течение 60 минут, всего 4-5 сеансов. Хирургическое вмешательство проводится через 6-8 недель после завершения химиолучевой терапии. Объём облучения на зону регионарного метастазирования должен включатьпресакральные, параректальные, обтураторные, внутренние подвздошные, нижние брыжеечные лимфоузлы.Начинается дистанционная лучевая терапия с объемного 3D–планирования и выполняется по технологии конформной лучевой терапии. Предлучевая топометрическая подготовка включает в себя выполнение КТ и МРТ исследований, на основании чего формируется план облучения. Точность воспроизведения условий лучевой терапии контролируется с помощью системы портальной визуализации. Возможно проведение лучевой терапии на протонных ускорителях энергией 70-250 МэВ с использованием протонных комплексов.
Добавление в режимы химиолучевой терапии оксалиплатина**, иринотекана** и моноклональных антител не улучшает результаты.
При местно-распространенных неоперабельных опухолях (сТ4N0-2) на первом этапе обязательно проводится одновременная химиолучевая терапия (50-54 Гр по 2 Гр за фракцию на фоне терапии фторпиримидинами. Хирургическое вмешательство проводится через 6-8 недель после завершения химиолучевой терапии в случае объективного ответа. Возможные варианты химиотерапии представлены в таблице 3.
Режимы фторпиримидинов, применяемые в одновременной химиолучевой терапии рака прямой кишки.