Аденокарцинома high grade что это значит
Аденокарцинома матки — симптомы, стадии, лечение, операция и прогноз
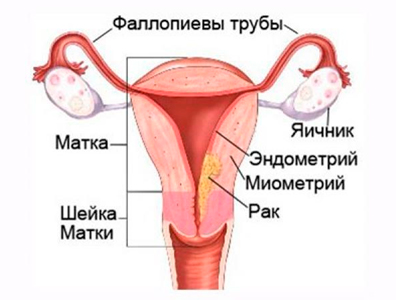
Аденокарцинома матки — опухоль злокачественного характера, берущая начало из железистых клеток эндометрия, в которых под действием различных факторов происходят патологические изменения. Аденокарцинома эндометрия матки занимает третье место среди онкологических заболеваний. У 80-90% пациенток с раком тела матки диагностируется именно аденокарцинома.
Виды аденокарцином
Эти опухоли можно разделить на два вида. К первому патогенетическому типу относятся эстрогенчувствительные опухоли, выявляемые в большинстве случаев у женщин в период менопаузы, а также у пациенток, страдающих ожирением, имеющих в анамнезе онкологические заболевания яичников, молочной железы, кишечника. Большей частью опухоли первого типа являются высокодифференцированными. Эндометриоидная аденокарцинома матки 2 типа диагностируется реже, ее особенностью является более глубокая инвазия в миометрий. Этот вид опухоли, как правило, низкодифференцированный, обладает более высокой потенцией к лимфогенному метастазированию.
Также аденокарциномы можно разделить на виды в зависимости от степени дифференцировки опухолевых клеток:
| Степень дифференцировки: | Характеристики: |
|---|---|
| высокодифференцированный рак (G 1) | встречается не более чем в 5% случаях, большинство клеток сохраняет нормальную структуру, опухоль растет медленно; |
| умеренно дифференцированный рак (G 2) | выявляется в 5-50% случаев, в структуре опухоли чаще встречаются разнородные по морфологическим признакам клетки, наблюдается усиленное деление клеток; |
| низкодифференцированный рак (G 3) | обнаруживается более чем в 50% случаев, клеточный полиморфизм выражен ярко, в структуре клеток наблюдаются множественные признаки патологических изменений; опухоль отличается быстрым и агрессивным ростом. |
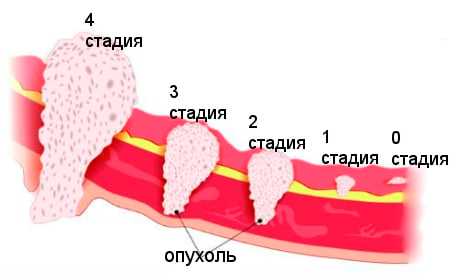
Течение заболевания — стадии
Стадирование необходимо для выбора адекватной тактики лечения. Стадия аденокарциномы матки определяется на основе гистологической дифференциации и распространенности злокачественного процесса.
Стадии аденокарциномы матки
Определить стадию заболевания можно только в ходе обследования. Существующие сегодня методы диагностики (УЗИ, томография, гистероскопия с раздельным диагностическим выскабливанием слизистой шейки и полости матки и др.) позволяют быстро и точно определить степень развития опухоли, уровень ее дифференцировки, наличие метастазирования и др. Окончательный диагноз выставляется на основании гистологии, при аденокарциноме матки, как при любом злокачественном заболевании, гистологическое исследование частиц опухоли также служит для прогнозирования лечения.
Симптомы аденокарциномы матки
В некоторых случаях заболевание на начальных этапах протекает бессимптомно и является случайной находкой при обследовании: либо профилактическом, либо по поводу другого заболевания. Но большая часть пациенток обращается к врачу, когда появляются настораживающие признаки, при аденокарциноме матки — это кровяные выделения. У женщин, не достигших менопаузы, возникают обильные и длительные менструации, появляются выделения в межменструальный период. Также возможно появление водянистых выделений с неприятным запахом, болей тянущего характера внизу живота, отмечается диспареуния — дискомфорт и боли при половом акте. После наступления климакса характерным симптомом аденокарциномы эндометрия матки является маточное кровотечение.
На более поздних стадиях присоединяется слабость, потеря аппетита, необъяснимая потеря веса, повышение температуры. При распространении злокачественного процесса на кишку и мочевой пузырь возникают нарушения, связанные с работой этих органов. Однако эти признаки не относятся к характерным, они могут появляться и при других заболеваниях, поэтому для определения причины их появления необходимо комплексное обследование.
Лечение
Основным методом лечения аденокарциномы матки является операция, цель которой — радикальное удаление опухоли. Объем оперативного вмешательства планируется в зависимости от локализации опухоли, ее гистологической структуры, вероятности формирования регионарных метастазов и т.п.
При аденокарциноме метастазы распространяются в основном лимфогенным путем, лимфоузлы, служащие в качестве естественного барьера, на какое-то время могут задержать широкое распространение раковых клеток в другие структуры. При удалении опухоли до образования регионарных метастазов возможно стойкое излечение в большинстве случаев. При поражении регионарных лимфоузлов необходимо расширенное хирургическое вмешательство, что улучшает прогноз при аденокарциноме матки. На поздних этапах заболевания, когда пораженными оказываются отдаленные лимфоузлы, появляются метастазы в других органах, удаление первичной опухоли и регионарных лимфоузлов является частью лечения. Помимо операции, также может назначаться химиотерапия, гормонотерапия, облучение.
Хирургическое лечение
Объем оперативного вмешательства зависит от стадии болезни, которая определяется на этапе дооперационного обследования.
В нашей клинике при планировании тактики лечения у конкретного пациента принимает участие консилиум специалистов: кроме хирурга привлекаются также химиотерапевты и радиологи — независимо от предполагаемой стадии болезни.
Мой подход к лечению
Непременным условием для меня является индивидуальный подход к лечению пациентки, при этом я учитываю целый ряд деталей: возраст пациентки, наличие сопутствующих заболеваний, личные пожелания, касающиеся лечения, и др. Например, у женщин до 45 лет с диагностированной высокодифференцированной опухолью 1 стадии, при отсутствии данных об имеющихся метастазах, мутации гена BRCA или при отсутствии синдрома Линча может быть проведена экстирпация матки и удаление маточных труб с сохранением яичников. При наличии умеренно- или высокодифференцированной опухоли 1 А или 1 В стадии возможно проведение операции без тазовой и парааортальной лимфаденэктомии и т.д.
Прогноз после операции при аденокарциноме матки
Выживаемость после оперативного лечения зависит от целого ряда факторов. В первую очередь имеет значение своевременное начало терапии. Также на прогноз влияет степень дифференцировки опухоли. При высокодифференцированном раке прогноз более благоприятный, чем при низкодифференцированной опухоли. Одним из факторов прогноза является также возраст пациентки, у более молодых женщин выживаемость выше, чем у пациенток старше 70 лет.
По сводным данным Международной федерации гинекологии и акушерства, усредненные показатели пятилетней выживаемости составляют:
Хирургическое удаление аденокарциномы матки считается одним из наиболее сложных в гинекологической онкологии. Наличие в зоне операции важных для организма нервных и кровеносных структур, риск заброса частиц опухоли на здоровые ткани и т.п. — все это требует максимально бережного оперирования и огромного опыта.
За более чем 30-летний опыт работы техника операции отработана мною детально по всем этапам. Мною лично проведено более 160 лапароскопических операций у пациенток со злокачественными опухолями матки. Полученные результаты обобщены в многочисленных научных трудах и монографиях. Для гинекологов и онкологов я также ежегодно провожу мастер-классы, темой которых является хирургическое лечение рака матки.
Лечение немышечно-инвазивного рака мочевого пузыря высокого риска
С.А. Иванов, И.Н. Заборский, В.С.
Чайков Медицинский радиологический научный центр им. А.Ф. Цыба ‒ филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» МЗ РФ; Обнинск, Россия
Автор для связи: Заборский Иван Николаевич Тел.: +7 (484) 399-32-56; e-mail: i.zaborskii@mail.ru
Введение
Рак мочевого пузыря (РМП) – одна из самых распространенных опухолей мочевыводящего тракта. В Российской Федерации на 2015 год частота встречаемости РМП на 100 000 тысяч населения составила 68,3. Прирост частоты встречаемости от 2005 года составил 22,3 [1].
Определение группы высокого риска
К немышечно-инвазивным формам рака мочевого пузыря (НМИ РМП) относятся следующие формы: Тis, Ta, T1. Распространенность опухоли от T2 до T4 относится к мышечно-инвазивным формам.
Для уротелиального рака согласно действующей системе ВОЗ /Международного общества уропатоморфологов (WHO/ISUP) рекомендуется следующее разделение по степеням дифференцировки:
Европейская организация по исследованию и лечению рака (EORTC) разработала систему распределения больных на 3 группы риска рецидива и прогрессии: низкого, высокого и промежуточного. В ее основе лежит мета-анализ результатов лечения 2596 больных РМП Та-Т1, включенных в 7 рандомизированных исследований EORTC. Каждому из перечисленных выше факторов риска присвоен балл соответственно степени его влияния на развитие рецидива или прогрессии. Суммой баллов определяется группа риска. Согласно рекомендациям Европейской урологической ассоциации, на 2017 год выделяют 3 группы риска, в которых значимо различаются частоты рецидивов и прогрессии в мышечно-инвазивный рак.
К группе низкого риска относятся: одиночная опухоль, 3см) T1G3/ HG и/или рецидивирующие опухоли T1G3/HG – T1G3/HG с карциномой in-situ простатического отдела уретры – атипичные формы уротелиальной карциномы – лимфососудистая инвазия
Неэффективность внутрипузырной БЦЖ-вакцины
Рекомендуется проведение радикальной цистэктомии.
Проведенный мета-анализ 7 рандомизированных исследований (1476 пациентов), изучивших однократное введение химиопрепаратов, в первые 24 часа после проведенной ТУР снижает риск рецидивирования у пациентов, получавших внутрипузырную химиотерапию на 11%. Эффект от ранней адъювантной химиотерапии отмечался как для одиночных, так и для множественных опухолей. Наиболее распространенным препаратом для внутрипузырной химиотерапии является Митомицин С, но значимых различий от применения различных препаратов (эпирубицина, доксорубицина и Митомицина С) получено не было [13].
По данным EAU, применение повторной внутрипузырной химиотерапии терапии для лечения рецидивных опухолей High Grade после проведенного оперативного лечения и ранее проведенной внутрипузырной химиотерапии не целесообразно. В данном случае препаратом выбора является вакцина БЦЖ.
Внутрипузырная иммунотерапия вакциной БЦЖ (Бацилла Calmette-Guerin) показала свою эффективность в профилактике рецидива РМП после выполненной ТУР. Мета-анализ 13 рандомизированных исследований, включающий в себя 2548 пациентов показал, что внутрипузырная имуннотерапия увеличивает время безрецидивной выживаемости на 38% (HR, 0.62. 95% Cl 0.50.77, р
Система Grade: как упорядочить хаос
Генри Миллер писал: «Хаос — это порядок, который нам непонятен». Трансформация клеток с последующим безудержным ростом опухолевой массы представляет, на первый взгляд, участок анархии в организме, но изучение биологии канцерогенеза постепенно формирует понимание связей и законов опухолевой системы. В клинической практике переход от периода «смуты» выражается в совершенствовании классификаций опухолей. Одной из очевидных, но далеко не самых простых характеристик неоплазий является морфологическая картина. Она позволяет судить о «темпераменте» опухоли, определяющем степень ее злокачественности.
Градация (Grade) — категория степени гистологической злокачественности, основанная на том, как атипичные клетки и опухолевая ткань в целом выглядят при световой микроскопии.
Количество градаций варьирует от 3 до 4 в зависимости от типа опухоли. Если злокачественно трансформированные клетки и структурная организация опухолевой ткани близки к нормальным, опухоль является «хорошо дифференцированной» (Grade 1). Эти опухоли имеют тенденцию расти и метастазировать медленнее, чем «мало/плохо дифференцированные» (Grade 2 и/или Grade 3) или «недифференцированные» (Grade 3 или 4). Более высокий Grade сочетается с увеличением агрессивности опухоли и ухудшением прогноза.
Основываясь на этих и других различиях в микроскопической картине, патологоанатомы вычисляют числовую «оценку» большинства онкологических заболеваний. Факторы, используемые для определения степени злокачественности опухоли, различаются в зависимости от локализации.
Степень злокачественности опухоли не совпадает со стадией. Стадия определяется комбинацией значений T, N, M, описывающих размер первичной опухоли, поражение регионарных лимфатических узлов и наличие метастазов и их характеристику. Валидные гистологические системы классификации достаточно длительно используются при верификации рака молочной железы [1], предстательной железы [2], эндометрия [3], сарком мягких тканей [4] и опухолей почек [5].
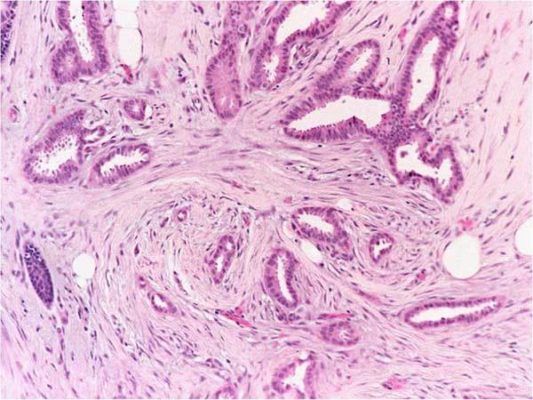
Для некоторых опухолей для определения градации используют уникальные по гистологическому строению участки. Например, низкодифференцированные кластеры (poorly differentiated clusters, PDCs) рассматриваются в качестве гистопатологического предиктора рака прямой кишки. PDCs состоит из пяти и более раковых клеток, которые формируют инвазивный компонент при отсутствии железистой паренхимы опухоли (рис.1) [6].
.
Рассмотрим для примера определение гистологической градации при раке молочной железы. Для объективизации процесса и унификации используется полуколичественная оценка морфологических характеристик опухоли. В настоящее время она представлена Ноттингемской модификацией системы Скарфа-Блума-Ричардсона или Ноттингемской градирующей системой, принятой во всем мире. Кратко ее пункты отражены в таблице 1 (и пусть вас не запутает мнемоника, основанная на аналогии с Tumor/Nodulus/Metastasis).
.
Разберем составляющие ингредиенты гистологической градации.
Оценка железистых структур проводится во всех участках доставленного материала. В зависимости от доли фрагментов с наличием таких элементов выставляется определенное число баллов:
Не всякая щель в препарате – железа, могут быть и артифициальные повреждения материала. Нам нужны только структуры с четко определяемым центральным просветом, окруженным поляризованными злокачественно трансформированными клетками.
Ядерный полиморфизм – морфологическое проявление опухолевой дифференцировки на цитологическом (клеточном) уровне. Это визуальный паттерн генетических поломок в опухолевой клетке: анеуплоидии, генетической нестабильности и изменения транскрипции.
Индивидуальность во взглядах делает нас особенными личностями, но, к сожалению, в морфологической оценке выражается в субъективизме, особенно при рассмотрении ядер клеток.
Ядерный полиморфизм оценивается по балльной системе:
Количество митозов указывает на уровень пролиферативной активности опухоли. Поэтому справедливо отдать лавры самого прогностически значимого компонента гистологической градации букве «М».
Митоз или не митоз — вот в чем вопрос… Для подсчета используют только достоверные фигуры митоза, отражающие различные его стадии. Этот показатель невероятно капризен и реагирует на качество фиксации материала. Поэтому в спектр компетенций патологоанатома включается также и взаимодействие с лабораторией, чтобы осознавать возможные «помехи» и при необходимости запрашивать повторную подготовку опухолевого материала.
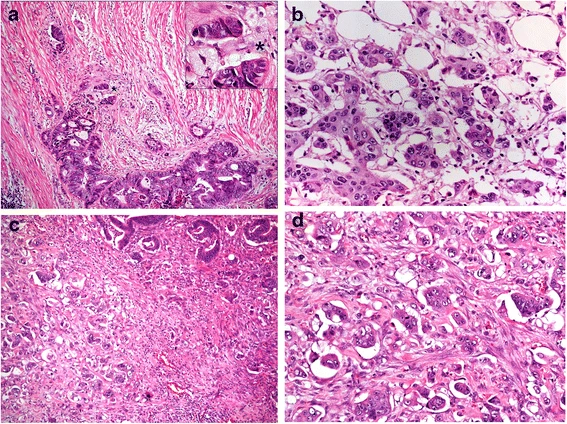
Рисунок 2. Grade 1: инвазивная протоковая карцинома состоит из небольших желез с достаточно однотипными ядрами. Карциномы G1 менее агрессивны и имеют лучший прогноз, чем менее дифференцированные. Они также чаще ER-положительные (иммуногистохимический показатель — экспрессия рецепторов эстрогена на опухолевых клетках), что является еще одной особенностью, связанной с более благоприятным прогно зом.
.
Рисунок 3. Grade 2: некоторые участки этой инвазивной протоковой карциномы образуют структуры наподобие трубчатых желез, но другие области представлены плохо сформированными железами с гнездными скоплениями клеток, содержащих умеренно атипичные ядра. Карциномы G2 имеют промежуточный прогноз.
.
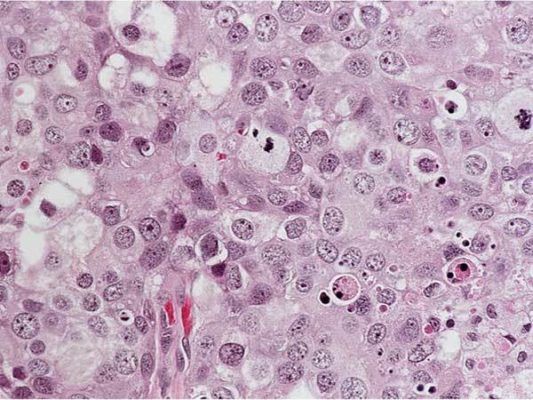
Рисунок 4. Grade 2: эта инвазивная протоковая карцинома состоит из отдельных и гнездно расположенных атипичных клеток с выраженным ядерным полиморфизмом и высокой митотической активностью. Карциномы G3 имеют максимально неблагоприятный прогноз. Молекулярный подтип таких опухолей чаще трижды негативный (отсутствует экспрессия рецепторов эстрогена, прогестерона, отрицательный HER2), что ассоциировано с агрессивным поведением опухоли и худшим прогнозом.
Опухолевая гетерогенность проявляется и в пролиферативной активности. Для максимально точной оценки подсчет проводят в 10 HPF (high-power field, поле зрения при большом увеличении микроскопа) по периферии опухолевого узла, где ожидается наибольшее число пролиферирующих клеток. Важным аспектом являются характеристики используемого микроскопа. Количество определяемых митозов зависит от площади поля зрения. Патологоанатом должен знать объем поля зрения на окуляре и показатели объектива своего верного «помощника».
.
А — объектив Nikon или Labophot с кратностью увеличения в 40 раз (40x) или сопоставимый с диаметром поля 0,44 мм;
В — объектив Leitz или Ortholux 25x или сопоставимый с диаметром поля 0,59 мм;
С — объектив Leitz или Diaplan 40x или сопоставимый с диаметром поля 0,63 мм.
Итоговая оценка Grade основана на подсчете суммы 3 вышеуказанных компонентов:
Введение в онкологическую практику оценки степени злокачественности опухоли подчеркивает важность биологических свойств атипичных клеток. Потенциал к неконтролируемому агрессивному росту, инвазии и метастазированию можно оценить по визуальным характеристикам отдельных клеток и особенностям сформированных ими структур. Для различных локализаций новообразований разрабатываются собственные системы оценки, которые непрерывно совершенствуются. Но даже самый точный, идеально сконструированный алгоритм не будет работать при отсутствии достаточной компетенции специалиста. Сохранить ясный взгляд, педантичность и скрупулезность в течение каждого, даже самого тяжелого рабочего дня крайне важно для онкоморфологов. Их кропотливый труд завершается распечаткой листа с надписью «результаты патологоанатомического исследования», на котором в нескольких строках в графе «заключение» расписаны ориентиры для клиницистов, определяющие судьбу пациента.
Новое в лечении high grade серозного рака яичников
В структуре смертности среди гинекологических злокачественных опухолей эпителиальный рак яичников остается на первом месте. У большинства пациенток опухоль диагностируется на поздней стадии, что во многом объясняет плохой прогноз таких больных. Мутации генов BRCA1 и BRCA2, которые кодируют белки, необходимые для репарации двухцепочечной ДНК в системе гомологичной репарации, могут привести к повышенной предрасположенности к раку яичников или молочной железы. Наследственные мутации BRCA присутствуют примерно в 26% эпителиального рака яичников. Описаны также соматические мутации в генах BRCA. В настоящее время алгоритм первичного лечения high grade cерозной аденокарциномы яичников предполагает циторедуктивную операцию с последующей стандартной комбинированной химиотерапией карбоплатином и паклитакселом. Рак яичников крайне чувствителен к химиотерапии, в частности препаратам платины. Эффективность первичного лечения достигает 75–80%, тем не менее у большинства пациенток развивается рецидив заболевания.
Таргетная терапия, включающая антиангиогенный агент бевацизумаб и ингибиторы поли(АДФ-рибоза)-полимеразы (PARP), недавно была одобрена для применения у больных раком яичников. Основанием послужили результаты рандомизированных клинических исследований, продемонстрировавших значительные преимущества в выживаемости без прогрессирования с приемлемой переносимостью и без значительного влияния на качество жизни пациенток. Олапариб, первый ингибитор PARP, получивший одобрение, сегодня применяется в качестве поддерживающей монотерапии у больных раком яичников с платиночувствительным рецидивом заболевания и мутацией BRCA, достигших полного или частичного ответа на фоне платиносодержащей химиотерапии. Анализ мутационного статуса BRCA стал решающим для выбора терапевтических опций. Такие достижения делают возможным персонализированное лечение больных раком яичников.
В структуре смертности среди гинекологических злокачественных опухолей эпителиальный рак яичников остается на первом месте. У большинства пациенток опухоль диагностируется на поздней стадии, что во многом объясняет плохой прогноз таких больных. Мутации генов BRCA1 и BRCA2, которые кодируют белки, необходимые для репарации двухцепочечной ДНК в системе гомологичной репарации, могут привести к повышенной предрасположенности к раку яичников или молочной железы. Наследственные мутации BRCA присутствуют примерно в 26% эпителиального рака яичников. Описаны также соматические мутации в генах BRCA. В настоящее время алгоритм первичного лечения high grade cерозной аденокарциномы яичников предполагает циторедуктивную операцию с последующей стандартной комбинированной химиотерапией карбоплатином и паклитакселом. Рак яичников крайне чувствителен к химиотерапии, в частности препаратам платины. Эффективность первичного лечения достигает 75–80%, тем не менее у большинства пациенток развивается рецидив заболевания.
Таргетная терапия, включающая антиангиогенный агент бевацизумаб и ингибиторы поли(АДФ-рибоза)-полимеразы (PARP), недавно была одобрена для применения у больных раком яичников. Основанием послужили результаты рандомизированных клинических исследований, продемонстрировавших значительные преимущества в выживаемости без прогрессирования с приемлемой переносимостью и без значительного влияния на качество жизни пациенток. Олапариб, первый ингибитор PARP, получивший одобрение, сегодня применяется в качестве поддерживающей монотерапии у больных раком яичников с платиночувствительным рецидивом заболевания и мутацией BRCA, достигших полного или частичного ответа на фоне платиносодержащей химиотерапии. Анализ мутационного статуса BRCA стал решающим для выбора терапевтических опций. Такие достижения делают возможным персонализированное лечение больных раком яичников.
В структуре смертности эпителиальный рак яичников занимает первое место среди онкогинекологических заболеваний [1]. У большинства пациенток рак яичников диагностируется уже на распространенных стадиях – IIB–IV, согласно классификации Международной федерации гинекологии и акушерства (FIGO), когда в опухолевый процесс вовлечены брюшная полость и другие органы [2]. Это во многом объясняет плохой прогноз данной патологии.
Эпителиальный рак яичников, на долю которого приходится 90% первичных опухолей яичников, относится к гетерогенным заболеваниям и имеет несколько гистологических подтипов: серозная, муцинозная, эндометриоидная, светлоклеточная, переходноклеточная аденокарцинома (опухоль Бреннера), смешанные и недифференцированные аденокарциномы [2].
Канцерогенез эпителиального рака яичника до конца не ясен. Согласно дуалистической модели канцерогенеза, рак яичников можно разделить на две категории – опухоли 1-го и 2-го типа [3]. Опухоли 1-го типа, к которым относятся высокодифференцированные серозные, муцинозные, эндометриоидные и светлоклеточные карциномы, а также опухоль Бреннера, имеют латентное течение и характеризуются мутациями генов, участвующих в сигнальных путях KRAS, BRAF, PTEN, PIK3CA, CTNNB1, ARID1A и PPP2R1A [3]. Опухоли 2-го типа (низкодифференцированные серозные, эндометриоидные и недифференцированные карциномы) считаются наиболее распространенными. Они агрессивны, генетически крайне нестабильны и обычно диагностируются на поздней стадии [3]. При опухолях 2-го типа редко выявляются мутации, характерные для опухолей 1-го типа, в то время как мутации р53 и BRCA встречаются достаточно часто [3, 4]. Согласно данным недавних популяционных исследований [5], мутации генов BRCA1 и BRCA2, свидетельствующие о повышенной предрасположенности к раку, регистрируются приблизительно в 26% случаев эпителиального рака яичников. BRCA1 и BRCA2 кодируют белки, которые играют важную роль в репарации двухцепочечной ДНК. При спорадическом раке яичников имеют место соматические мутации BRCA и различные эпигенетические инактивации этих генов [6, 7].
При эпителиальном раке яичников начальных стадий, ограниченном яичниками и органами малого таза (стадии I–IIA FIGO), проводится циторедуктивная операция [8]. В 70% случаев удается добиться продолжительной ремиссии, однако в 30% случаев в первые два года развивается рецидив заболевания [8].
Современное первичное лечение при распространенных стадиях (IIB–IV FIGO) эпителиального рака яичников предполагает проведение циторедуктивной операции с комбинированной химиотерапией карбоплатином и паклитакселом [8]. Хотя большинство пациенток достигает ремиссии в первой линии химиотерапии, у большинства (70–80%) развивается рецидив заболевания [2, 9].
Химиотерапия при рецидиве рака яичников предусматривает использование комбинированных схем на основе препаратов платины для пациенток с рецидивом заболевания более шести месяцев после завершения химиотерапии первой линии и последовательное применение цитотоксических препаратов в монорежиме для пациенток с рецидивом, который развился ранее чем через шесть месяцев после завершения химиотерапии первой линии [2].
Не так давно арсенал препаратов расширился за счет добавления таргетных препаратов, в частности бевацизумаба, гуманизированного моноклонального антитела против фактора роста эндотелия сосудов (VEGF), и пероральных ингибиторов поли(АДФ-рибоза)полимеразы (PARP). Что касается эпителиального рака яичников, бевацизумаб одобрен в комбинации:
Олапариб – первый ингибитор PARP зарегистрирован в Европейском союзе и России в монорежиме в качестве поддерживающего лечения пациенток с чувствительным к платине рецидивом BRCA-мутированного (герминального и/или соматического) рака яичников низкой степени злокачественности, у которых зафиксирован полный или частичный ответ на платиносодержащую химиотерапию [11].
Введение таргетных препаратов значительно расширило возможности лечения и способствовало разработке индивидуальных стратегий лечения рака яичников. Знание BRCA-мутационного анализа стало необходимым для выбора терапевтических опций.
Циторедуктивная хирургия при раке яичников играет двоякую роль: используется не только для диагностики и постановки диагноза, но и в качестве терапевтического лечения [2]. Целью первичной операции является удаление всех видимых очагов заболевания. Объем остаточной опухоли служит независимым прогностическим фактором общей выживаемости. Отсутствие макроскопической остаточной опухоли значительно снижает риск рецидива [8]. Неоадъювантная химиотерапия с последующей интервальной циторедукцией не приносит такой пользы в отношении выживаемости, как первичная циторедукция [12].
Предварительные данные III фазы исследования позволяют предположить, что операция может быть повторена с преимуществом в выживаемости без прогрессирования (ВБП) у отобранных пациенток с рецидивом, чувствительным к препаратам платины. В исследовании AGO DESKTOP III/ENGOT ov20 повторные циторедуктивные операции ассоциировались с клинически значимым 5,6-месячным увеличением ВБП [13].
Доказательства роли гипертермической внутрибрюшинной химиотерапии (HIPEC) после интервальных циторедуктивных операций ограниченны. В исследование III фазы были включены 245 пациенток, у которых отмечалась по крайней мере стабилизация заболевания после трех циклов неоадъювантной химиотерапии с карбоплатином и паклитакселом с последующей циторедуктивной операцией с HIPEC и без нее. По сравнению с пациентками группы только циторедуктивной операции у пациенток с HIPEC наблюдалась более длительная ВБП (относительный риск (ОР) 0,66; 95%-ный доверительный интервал (ДИ) 0,50–0,87) и общая выживаемость (ОР 0,67; 95% ДИ 0,48–0,94) [14]. Частота тяжелых побочных эффектов была схожей в обеих группах. По этим показаниям рекомендуют выполнять HIPEC только в центрах, имеющих большой опыт использования данной методики, или в рамках клинических исследований.
Первая линия химиотерапии
Комбинация карбоплатина (AUC) 5–6 и паклитаксела (175 мг/м 2 ) остается стандартом первой линии химиотерапии, несмотря на неутешительные результаты при долгосрочном наблюдении в регистрационных исследованиях, продемонстрировавших высокую частоту рецидивов (70–80%) в течение первых двух лет [8].
За последние два десятилетия были скрупулезно изучены альтернативные пути лечения, но указанный химиотерапевтический режим убедительно зарекомендовал себя в качестве превосходной стандартной комбинации [8, 15–18]. Приемлемые альтернативы включают еженедельный паклитаксел с карбоплатином один раз в три недели, добавление бевацизумаба к трехнедельному карбоплатину/паклитакселу и внутрибрюшинную терапию [8, 16, 17].
Недавно были опубликованы результаты исследования SOLO1, на основании которых может быть определен новый стандарт лечения первой линии для женщин с мутациями BRCA 1/2. SOLO1 – первое двойное слепое рандомизированное проспективное исследование III фазы, в котором у пациенток с III–IV стадией заболевания и мутацией BRCA оценивали эффективность поддерживающей терапии олапарибом после первой линии химиотерапии [18]. В исследовании участвовала 391 пациентка с серозным или эндометриоидным раком яичников high grade с полным или частичным ответом после химиотерапии первой линии. Пациентки в соотношении 2:1 были рандомизированы в группы олапариба 300 мг/сут (n = 260) и плацебо (n = 131) в течение двух лет. Первичной конечной точкой оценки эффективности лечения служила ВБП от начала рандомизации, вторичными – ВБП2 (время от рандомизации до второго прогрессирования), общая выживаемость и качество жизни. Медиана наблюдения составила 41 месяц. ВБП2 была значительно лучше у пациенток, получавших олапариб (медиана ВБП2 составила 41,9 месяца для плацебо, медиана в группе олапариба не достигнута (ОР 0,50; 95% ДИ 0,35–0,72; p = 0,0002)). Клинически значимых изменений качества жизни между группами не установлено. Только 12% пациенток прекратили прием олапариба из-за токсичности [18].
Химиотерапия второй линии
Цель лечения второй линии терапии при возникновении рецидива – продлить выживаемость, отложить симптоматическое прогрессирование заболевания, а также улучшить качество жизни больных. Серозный гистотип, наличие мутаций BRCA, размер опухоли и количество метастазов служат независимыми прогностическими факторами ответа на химиотерапию второй линии. Важнейшая проблема при рецидивировании – время начала лечения второй линии. Установлено, что раннее начало второй линии, вызванное биохимическим рецидивом (то есть повышенным уровнем CA 125), не улучшает отдаленные результаты лечения [19].
В настоящее время доступны разные варианты лечения рецидивов рака яичников. По традиции выбор обусловлен чувствительностью к терапии на основе препаратов платины. Пациенткам, чувствительным или частично чувствительным к препаратам платины (чувствительность определяется соответственно интервалом без платины > 12 или 6–12 месяцев), рекомендуется комбинированная платиносодержащая химиотерапия [8]. Пациенткам, резистентным к препаратам платины, доступны несколько вариантов лечения неплатиновой терапией в монорежиме. Таргетная терапия способна улучшить результаты в этой трудной для лечения когорте больных.
Таргетная терапия. Антиангиогенные препараты
Эффективность и безопасность бевацизумаба в комбинации с химиотерапией при раке яичников оценивали в различных условиях – в первой линии (GOG-0218, исследования ICON7) [20, 21], при лечении рецидива у пациенток, чувствительных к препаратам платины (исследование OCEANS) [22, 23], а также при платинорезистентных рецидивах (исследование AURELIA) [24]. Показано, что в целом добавление бевацизумаба к химиотерапии увеличивает ВБП. При этом профиль переносимости приемлемый, качество жизни сохраняется.
В исследовании GOG-0218 1873 женщины с эпителиальным раком яичников III или IV стадии были рандомизированы на три группы [20]. Во всех группах было предусмотрено шесть циклов стандартной первой линии химиотерапии (карбоплатин/паклитаксел). Схема контрольного лечения включала химиотерапию с добавлением плацебо ко второму курсу в течение 22 циклов. Пациентки второй группы получали химиотерапию с добавлением бевацизумаба со второго по шестой цикл в дозе 15 мг/кг и плацебо с седьмого по 22-й курс лечения. В третьей группе бевацизумаб добавляли к химиотерапии со второго по шестой цикл, далее назначали бевацизумаб в поддерживающем режиме с седьмого по 22-й цикл. Медиана ВБП составила 10,3 месяца в контрольной группе, 11,2 месяца – в группе бевацизумаба с химиотерапией и 14,1 месяца – в группе поддерживающего введения бевацизумаба (ОР 0,717; 95% ДИ 0,625–0,824; p