Аденовирус ad26 что это
Новосибирские ученые развенчали все мифы о вакцинах от коронавируса
Новосибирские ученые ответили на самые популярные вопросы о вакцине от коронавируса. Они развенчали мифы, которые тиражируют ковидотрицатели и антипрививочники.
«Наука в Сибири» задала новосибирским ученым самые популярные вопросы о вакцинации. На них ответили завлабораторией биотехнологии факультета естественных наук Новосибирского госуниверситета Сергей Нетёсов, научный сотрудник лаборатории биотехнологии ФЕН НГУ и научный сотрудник университета Миннесоты в США Маргарита Романенко, старший научный сотрудник Института молекулярной и клеточной биологии Сибирского отделения РАН Сергей Кулемзин и научный сотрудник Института химической биологии и фундаментальной медицины СО РАН Сергей Седых.
Тайга.инфо перепечатывает материал коллег.
Почему мы так легко доверяем вакцине «Спутник V», которая разработана очень быстро и ещё не прошла полного цикла клинических испытаний?
Сергей Седых: Пандемия коронавирусной инфекции показала, что даже в XXI веке нет других способов контролировать вирусную инфекцию кроме карантина, вакцины и лекарств. Про карантин и масочный режим, в принципе, всё понятно. Разработка лекарственного препарата обычно занимает 5—10 лет. Начинается все с подбора органического вещества с предположительно терапевтическими свойствами. Далее идет стадия доклинических исследований, в которой анализируют токсичность, безопасность, терапевтический эффект сначала на культурах клеток, потом — на модельных животных. Затем три фазы клинических исследований. Все это очень долго и дорого, но это цена за безопасность и эффективность.
Разработать новый противовирусный препарат в течение одного года просто невозможно и не факт, что он будет эффективен против мутирующих штаммов вируса. Внести какое-то изменение в молекулу — значить начать новый цикл исследований. Поэтому закономерно, что разработчики новых вакцин в 2020 году оказались более востребованными.
С вакцинами от коронавирусной инфекции мы увидели, что платформенные решения (при которых вакцины против разных заболеваний создаются по единому принципу — Прим. ред.) — мРНК вакцины, аденовирусные, где используются технологии рекомбинантных ДНК, — самые перспективные. Они позволяют сделать новый продукт быстро и эффективно.
Более того, именно платформенность и возможность в течение нескольких дней немного изменить ген, кодирующий белок, и через пару месяцев получить новую версию вакцины с новым антигеном позволяют таким решениям эффективно бороться с новыми штаммами. Вакцина от гриппа каждый год содержит антигены новых штаммов вируса. Возможно, то же придётся делать и для вакцин против новой коронавирусной инфекции.
Коронавирусы были известны вирусологам очень давно. Относительно недавно два вируса SARS и MERS вызывали эпидемии, конечно, не такие масштабные, как SARS-CoV-2. Ученые были хорошо подготовлены, чтобы быстро сделать вакцины «нового поколения». Хотя нельзя сказать, что мРНК вакцины или аденовирусные вакцины — это последнее слово в вакцинологии, работы с этими платформами ведутся уже десятилетия.
Вакцина Гам-КОВИД-Вак («Спутник V») разработана очень быстро именно благодаря ее платформенности. В Национальном исследовательском центре эпидемиологии и микробиологии имени уже были сделаны прототипы вакцин на основе аденовирусов 5 и 26 типа, в них просто заменили один ген на ген S-белка SARS-CoV-2 и получили работающий продукт. В условиях «военного времени» не было возможности пройти полный цикл клинических исследований. Тем не менее, результаты были опубликованы в престижном журнале Lancet. Повторю, что работоспособность и безопасность этой аденовирусной конструкции давно доказана.
Отложенные побочные эффекты «Спутника V» не изучены, так как ещё не прошло достаточно времени. Какие побочные эффекты бывают у векторных вакцин?
Сергей Седых: До середины 2020 года ни одна из аденовирусных вакцин не была разрешена для использования, хотя потенциал применения аденовирусов для генной терапии был показан еще в 1990-е годы. В основном в качестве векторов берут аденовирусы человека 5 и 26 серотипа («Спутник V» и «Johnson & Johnson»), в вакцине «AstraZeneca» использован аденовирус шимпанзе.
Аденовирусы человека могут вызывать ОРВИ, гастроэнтериты, конъюнктивит и другие инфекции. Однако вирус, используемый в вакцине, не способен к репликации в клетках человека. Он не содержит фрагментов генома, необходимых для размножения (эти гены есть в культуре клеток, в которых его нарабатывают). Зато после вакцинации в организме человека работает ген S-белка, встроенный в аденовирус. В результате синтезируется белок, необходимый для выработки нейтрализующих антител и защиты от коронавируса.
Природные аденовирусы размножаются в верхних дыхательных путях и кишечнике. Вакцинация проводится путем инъекции в мышцу, в которой аденовирус размножаться в принципе не способен. Таким образом, вирус, используемый в вакцине, не может вызывать ОРВИ и кишечные расстройства.
Но даже введение в мышцу вызывает у некоторых людей достаточно выраженную реакцию (сильную головную боль, температуру, слабость в течение нескольких дней). Пока трудно сказать, сказывается ли она положительно на иммунном ответе и выработке антител. Мы видели хорошие титры антител и у тех доноров крови, которые тяжело перенесли вакцинацию, и у тех, кто «почти ничего не заметил».
Надо сказать, что мРНК-вакцины (к которым относятся «Pfizer» и «Moderna») представляют собой матрицу для синтеза белка в липидной оболочке, то есть похожи на вирус только отдаленно. Хотя мРНК-вакцины не содержат на своей поверхности вирусных белков, они тоже часто вызывают у вакцинированных повышение температуры и плохое самочувствие. Есть мнение, что наработка антител в организме в принципе должна сопровождаться такой реакцией.
Сказать, что никаких отдаленных побочных эффектов у векторных вакцин нет и точно быть не может, на сегодняшний день нельзя. Однако такие способы иммунизации давно известны ученым и были достаточно подробно изучены, правда, в основном на лабораторных животных.
Получается, что мы все участвуем в большом эксперименте, но цена, которую мы за это платим, несопоставима с пользой. Известно, что среди тысяч пациентов ковидных отделений и палат интенсивной терапии единицы получили вакцину от коронавирусной инфекции. Вакцинация аденовирусными и мРНК-вакцинами уже спасла миллионы жизней и спасет еще больше, когда человечеству удастся справиться с пандемией. А это, как мы видим, невозможно без прививок.
Сергей Нетёсов: Все люди за свою жизнь неоднократно сталкиваются с десятками вирусов, включая коронавирусы четырех видов и аденовирусы самых разных серотипов, но мало кто задумывается о последствиях.
В вакцине Спутник V присутствуют дефектные рекомбинантные аденовирусы 26-го и 5-го серотипов, которые не могут размножаться в человеческих клетках. Таким образом, опасаться долговременных последствий не стоит, хотя для страховки эта вероятность на всякий случай изучается в рамках третьей фазы испытаний на добровольцах. Уточню, что она изучается, но не предполагается. Более чем у 70% людей старше 40 лет выявляются антитела к аденовирусу 5-го серотипа и к целому ряду других аденовирусов, которые они уже перенесли за свою жизнь.
Может ли вакцина (в частности, векторная) повлиять на геном и серьёзно изменить ДНК вакцинированного?
Маргарита Романенко: Краткий ответ: нет, не может. Никакая из тех, которые у нас сейчас есть. Мы не будем останавливаться на РНК-вакцинах «Pfizer» и «Moderna», потому что они в России не представлены, и сосредоточимся на аденовирусных, к которым относится и «Спутник V».
Надо сказать, что внести в клетку чужеродную ДНК не так-то просто. В клетке всё чётко упорядочено, и против чужой нуклеиновой кислоты предусмотрены специальные охранные меры. Поэтому некоторые семейства вирусов в ходе эволюции разработали специальные механизмы и белки, позволяющие разрезать человеческую хромосому, встроить туда свою ДНК и сшить. Самый яркий пример подобного вируса, это, конечно же, ВИЧ.
Аденовирусы по своей природе не могут встраиваться в ДНК человека, поскольку у них нет таких ферментов. В том числе поэтому они и были взяты в качестве основы для векторных вакцин. Прививка на основе аденовируса не может ни серьезно, ни слегка повлиять на ДНК, это абсолютно исключено. Работы с аденовирусами ведутся уже более 30 лет, их всесторонне изучили и применяют на людях уже более 20 лет. Учёные никогда не наблюдали их встройки в геном ни напрямую, ни по косвенным признакам.
Может ли вакцина повлиять на геном будущих детей (при условии, что они были зачаты через несколько месяцев или лет после неё)?
Маргарита Романенко: Чтобы повлиять на будущих детей, нужно чтобы какая-то чужая ДНК выстроилась в яйцеклетки или сперматозоиды.
Этого с вакцинами не происходит. Во-первых, потому что ДНК аденовируса не может встраиваться в наш геном ни в каких клетках. Во-вторых, аденовирусы попросту не доходят ни до семенников, ни до яичников, поскольку их нахождение ограничено только местом введения вакцины. Это мышцы и соседний лимфатический узел, в котором будет производиться вся последующая иммунологическая работа. Именно там сидят многие наши иммунные клетки. Поэтому при вакцинации вирус или его части доставляются туда, чтобы лимфоциты узнали патоген и выработали против него защиту.
Теоретически, при внутримышечной инъекции небольшая часть вируса может попадать в кровь. Но у человека, как и у всех млекопитающих, эволюция давно разработала специальную систему для избавления от всего лишнего в кровотоке. Эта система называется ретикулоэндотелиальной. В неё входят макрофаги, расположенные в разных органах, — они выхватывают из крови различные патогены и быстро их «переваривают», блокируя дальнейшее распространение. Особенно много таких клеток в печени, есть они и в селезенке, легких, других органах.
Даже введенный внутривенно, аденовирус не оказывает на организм никакого негативного воздействия. Так, существует специализированное лечение онкологии, основанное на внутривенном введении вируса. По всему миру тысячи человек получили инъекции больших доз аденовируса, но никаких опасных последствий учёные не обнаружили. Здесь захват клетками-чистильщиками только мешал терапевтическому эффекту.
Не важно — до или после зачатия сделана вакцина, это никак не повлияет на будущих детей. Если вы поставили прививку и обнаружили, что беременны, не стоит переживать и делать аборт. Наоборот, нужно радоваться, что теперь коронавирус если и угрожает вам, то только в легкой форме.
Может ли вакцина вызвать бесплодие?
Маргарита Романенко: Чтобы что-то приводило к бесплодию, оно должно поражать семенники или яичники. Например, есть респираторный вирус, вызывающий паротит (свинку). Он действительно влияет на эпителий семенников, что приводит к мужскому бесплодию.
Недавно я видела исследования, в которых показано, что, похоже, в семенниках может размножаться и коронавирус. Поэтому если вы боитесь бесплодия, то скорее стоит опасаться коронавируса, чем вакцины.
Вакцина не размножается в половых органах, не умеет встраиваться в геном, не влияет ни на какие системы организма таким образом, чтобы это вызывало бесплодие. Не затрагивает она и гормональную систему. Ведь чтобы воздействовать на последнюю, нужно, чтобы вирус поразил какие-то клетки, отключение которых потом повлечёт за собой гормональную перестройку у женщины или физическое повреждение половых клеток.
Даже дикие не модифицированные аденовирусы никогда не приводят к бесплодию. А вакцинный штамм сделан таким образом, что он вообще не способен размножаться в клетках человека. Аденовирус не поражает никакие из клеток, которые хоть как-то могли бы повлиять на зачатие, ни в женском, ни в мужском организме.
Может ли на компоненты вакцины внезапно развиться сильная аллергия?
Сергей Седых: Аллергия, как правило, развивается при повторной встрече с аллергеном. Известно, что лицам с выраженной аллергией на куриный белок, противопоказаны определенные вакцины от гриппа, клещевого энцефалита и некоторых других болезней. Если мы говорим о вакцинах против коронавирусной инфекции, такая реакция маловероятна.
Если у пациента после вакцинирования возникла сильная аллергическая реакция, ему противопоказано введение второго компонента. Например, если такое произошло после введения «Спутника V», лучше продолжить вакцинацию КовиВаком, в таком случае подобная реакция менее вероятна.
Стоит ли вакцинироваться аллергикам? Этот вопрос лучше задать квалифицированному лечащему врачу, но давайте подумаем, хорошо ли аллергику переболеть COVID-19? Это же справедливо для лиц с хроническими заболеваниями, беременных и кормящих женщин. Сегодня мы видим, что в России и других странах спектр лиц, которым рекомендована вакцинация, значительно расширен (по сравнению с тем, что было в начале 2021 года). Осторожное использование вакцины «Спутник V» в группах риска показало ее безопасность.
Тем не менее, вакцина действительно новая, нельзя исключить, что мы чего-то не знаем про нее. И именно поэтому всем вакцинированным рекомендуют 30 минут не покидать пункт вакцинации, чтобы врачи смогли оказать квалифицированную помощь, если вдруг что-то пойдет не так.
Насколько безопасна вакцина для пожилых людей? Ведь в первые дни после прививки возможны достаточно сильные побочные эффекты.
Сергей Кулемзин: Исследования показывают, что чем старше человек, тем легче переносится иммунизация вакцинами против SARS-CoV-2 на основе аденовирусных векторов (к таким относится «Спутник V»). У людей старшей возрастной группы побочных эффектов чаще всего нет никаких. Естественно, риски остаются, однако пользы несравнимо больше, особенно для пожилых людей.
Почему у некоторых людей после вакцинации не нарабатываются антитела (возможно ли такое, или это ошибка тестов на антитела)? Всегда ли антитела вырабатываются после болезни?
Сергей Кулемзин: Описаны нечастые случаи, когда заболевание COVID-19 или иммунизация не вызывает выработку антител. Это не ошибка тестов, а особенность формирования иммунного ответа для конкретного человека. Иногда у таких людей может присутствовать специфический Т-клеточный ответ, то есть они в какой-то степени будут защищены от инфекции.
Сейчас нет клинических рекомендаций для людей, у которых вакцинация не привела к индукции антител. Однако уже есть сообщения, что иммунизация по схеме: первая инъекция векторной; вторая — мРНК вакциной, приводит к очень хорошему иммунному ответу. Возможно в ближайшей перспективе иммунизация разными типами вакцин будет распространена для достижения наилучших результатов.
Почему некоторые люди заболевают коронавирусом после вакцинации? Значит ли это, что вакцина нерабочая?
Сергей Кулемзин: Эффективность наиболее распространенной в России вакцины «Спутник V» была исследована в обширных испытаниях и составляет более 91%. Это значит, что некоторые люди все-таки могут заболеть после вакцинации, однако вероятность этого для вакцинированных сильно ниже, чем для не привитых. Более того, если привитый человек заразится, болезнь чаще всего протекает в легкой форме.
Появляющиеся варианты вируса SARS-CoV-2 (в том числе индийский вариант) несколько отличаются от Уханьского штамма, S-белок которого был взят за основу для разработки большинства вакцин. В связи с этим, вероятнее всего, эффективность имеющихся прививок против новых вариантов будет снижена, однако иммунная система привитых людей все равно в значительной степени готова к борьбе с мутантным вирусом.
Существует мнение, что второй компонент «Спутника V» переносится тяжелее. Правда ли это?
Сергей Нетёсов: Второй компонент «Спутника V» основан на аденовирусе 5-го серотипа (Ад5), который встречается среди аденовирусных ОРВИ наиболее часто. Люди чаще всего инфицируются им уже в первые годы жизни. В китайской провинции Цинхай, например, 70% детей с 10 лет и старше имеют к нему антитела, да и в других странах цифры похожие.
Разумеется, в случае заражения Ад5 никто не делает диагностику, потому что это легкое ОРЗ (острое респираторное заболевание). Поэтому тяжелая реакция на вторую прививку Спутником встречается крайне редко. Все поствакцинальные реакции и побочные эффекты указаны в инструкции по применению вакцины «Спутник V», которую легко найти на обще-фармацевтических сайтах, например, здесь.
Может ли привитый человек быть заразным для окружающих?
Сергей Нетёсов: Это не исключено в том случае, если он заразится коронавирусом после прививки. Сама прививка не содержит коронавируса. Поэтому привитый человек, сам не зараженный коронавирусом, не может заразить других людей. Тем более, что оба компонента вакцины «Спутник V» не могут размножаться в человеческом организме. Дело в том, что у содержащихся в вакцине аденовирусов 26-го и 5-го серотипов убрана часть генов, которые ответственны за размножение в нормальных клетках человека. Не исключено, что заразившийся коронавирусом после прививки человек может выделять вирус, но это количество будет незначительным.
Люди опасаются отложенных эффектов вакцины. А насколько изучены отложенные эффекты самого коронавируса?
Сергей Нетёсов: Отложенные эффекты от заболевания самого коронавируса изучаются. Однако, он циркулирует всего лишь полтора года, поэтому мы можем основываться только на данном периоде. Уже отмечены такие возможные осложнения, как головная боль в течение нескольких месяцев после перенесенной инфекции, ослабевание умственных способностей, астения — слабость в мышцах, и другие. Это наблюдается не у всех переболевших, но у многих, и у некоторых эти эффекты продолжаются долго и проходят в тяжелых формах. И, конечно же, они намного более серьезные, чем кратковременные побочные эффекты от вакцины.
Переболеть COVID-19 или привиться? Поговорим о вакцине от коронавируса
Многих волнует, стоит ли вакцинироваться разработанным в сжатые сроки препаратом, как это скажется на здоровье и не лучше ли просто переболеть. Согласно исследованию ФОМ, только 42 процента россиян не исключают возможность привиться в ближайшее время.
Ответы на самые актуальные вопросы на тему вакцинации от Covid-19.
Из двух аденовирусов человека — ad 26 и ad 5 с измененным геномом. Чтобы сделать вакцину, у микроба отключают гены репликации. Он все еще способен проникать в клетку, но не может размножаться. Теперь это идеальный безвредный носитель — вектор, способный доставить «посылку» точно по адресу. В качестве посылки выступает ген, несущий инструкцию о синтезе спайк-белка SARS-CoV-2. Его просто вставляют в геном аденовируса. Вектор проникает в клетку и начинает синтезировать разнообразные белки, в том числе спайк. Организм реагирует на него, вырабатывая специфический иммунитет. Иммунные клетки разлагают вектор и удаляют его из организма.
Нет. Даже сами по себе аденовирусы вызывают несильные инфекционные воспаления. Кроме того, у них есть несколько преимуществ. Например, большой ДНК-геном — поэтому их несложно обезвредить, выключив пару генов. По этой же причине они не встраивают собственный геном в ДНК клетки-хозяина, соответственно, не вызывают там мутаций.
В аденовирусных векторах, из которых состоит вакцина, нет SARS-CoV-2. Там только один его ген — небольшая последовательность нуклеотидов, несущая инструкцию о синтезе спайк-белка — шипа на оболочке коронавируса. С его помощью вирус цепляется к клеточной мембране, попадает внутрь. Уже один этот белок, оказавшись в клетке человека, способен вызвать иммунную реакцию организма, но привести к болезни не может.
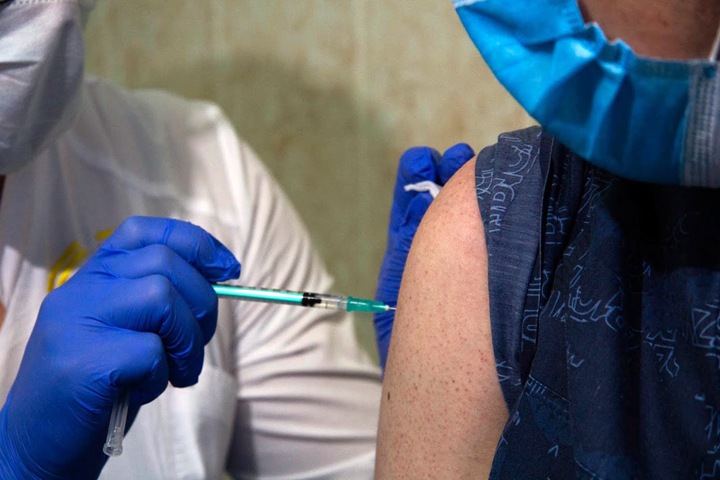
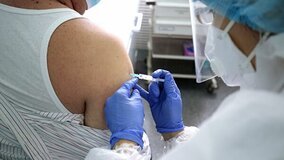
Делают укол в мышцу руки шприцем, как и с большинством вакцин. Место укола может немного поболеть, редко наблюдаются покраснение и зуд, но быстро проходят сами без специального лечения.
«Спутник V» вводят в два этапа. Сначала человек получает первую дозу с аденовирусным вектором серотипа 26. Через 21 день — вторую дозу на основе аденовируса пятого серотипа. Это сделано специально: если одна из доз сработала слабо, потому что в организме есть иммунитет к этому типу аденовируса, то вторая практически гарантированно обеспечит защиту. Двухэтапная схема иммунизации (прайм-буст) хорошо известна в мире и считается очень эффективной.
Cамые частые побочные эффекты: боль в месте укола, повышение температуры, головная боль, утомляемость, мышечные и суставные боли. Температура повышалась до 37-38,4 градуса, максимум — до 38,5-38,9 градуса.
В памятке вакцинированных сказано, что у 5,7 процента людей наблюдается повышение температуры, озноб, головная боль, ломота в теле. Слабость и недомогание, тошнота — у десяти процентов. Могут быть боль и зуд в месте укола, а также заложенность носа и боль в горле. Это индивидуальные реакции, которые проходят через один, максимум три дня.
Как действует вакцина на переболевших, неизвестно — такие исследования не проводились. Здравый смысл подсказывает: после коронавирусной инфекции должен формироваться естественный иммунитет. Как долго он держится, неясно. Но, учитывая пусть и редкие случаи повторного заражения, — возможно, месяцы, полгода. Значит, на это время с вакциной нужно подождать. У тех, кто переболел весной, иммунитет уже может ослабнуть. Переболевшие не подлежат вакцинации. О перенесенном заболевании свидетельствует повышенный уровень антител класса G в крови. Этот анализ можно сдать самостоятельно в поликлинике по ОМС или платно, прежде чем идти на прививку.
Обязательно. Иммунитет полностью формируется через три недели после второй дозы вакцины (42-й день после первого укола). В этот период человек еще не окончательно защищен, поэтому необходимо соблюдать все меры профилактики. Кроме того, масочный режим действует на территории России с конца марта 2020 года и его никто не отменял. Маску в местах массового скопления людей необходимо носить всем, независимо от того, привился человек от COVID-19 или нет.
Если человек заболел после прививки, значит, в момент вакцинации уже был инфицирован, но из-за отсутствия симптомов не знал об этом.
Если инфицирование произошло незадолго или в день вакцинации, то проведенные до этого тесты на присутствие коронавируса и антител к нему могут быть отрицательными.
Заболевание COVID-19 после первой прививки — совпадение, следствие того, что человек был инфицирован или же подхватил вирус сразу после вакцинирования. Это не так уж невероятно, учитывая высокую заболеваемость в зимние месяцы.
Вероятность заболеть — четыре процента. У тех, кто из-за физиологических особенностей попал в эти четыре процента, болезнь пройдет в гораздо более мягкой форме: в виде насморка, кашля, возможно с небольшой температурой. Но в легкие возбудитель не опустится.
Решение о вакцинации каждый принимает сам или вместе с лечащим врачом, исходя из имеющихся заболеваний и текущего состояния. Если противопоказаний нет, нужно взвесить риски для здоровья: с прививкой они ниже, чем с COVID-19. К тому же есть данные, что более сильный иммунитет формируется как раз после вакцины.
«Абсолютных ответов пока нет»: могут ли «Спутник V» и другие вакцины на основе аденовирусов увеличивать риск инфицироваться ВИЧ?
Петр Сапожников
В октябре прошлого года группа исследователей опубликовала в журнале The Lancet открытое письмо с тревожным предупреждением: по мнению ученых, вакцины от COVID-19 на основе аденовирусов могут увеличивать риск инфицироваться ВИЧ среди некоторых групп людей. Такой вывод авторы сделали, разрабатывая вакцину от ВИЧ под названием STEP — ее тоже планировали доставлять в организм с помощью аденовируса Ad5. Для России это тревожная новость, ведь в «Спутнике V» от Центра им. Гамалеи в качестве вектора (то есть носителя генетической информации коронавируса) используют именно аденовирусы, а в стране продолжается эпидемия ВИЧ.
«СПИД.ЦЕНТР» узнал у ведущих эпидемиологов, насколько серьезно они относятся к заявлению разработчиков STEP и стоит ли из-за этого переживать. А еще мы попытались выяснить, как принять решение о вакцинации от ковида людям, живущим с ВИЧ, и какую вакцину лучше выбрать, если у вас есть возможность выбирать.
Вакцина, с которой все началось
19 октября 2020 года журнал The Lancet опубликовал открытое письмо группы ученых, которые более 10 лет назад участвовали в исследовании вакцины против ВИЧ под названием STEP. Вакцина оказалась неэффективной, но по итогам исследования ученые сделали неожиданный вывод: необрезанные мужчины, получившие вакцину на основе аденовируса Ad5 и ранее встречавшиеся с этим вирусом в естественных условиях, в несколько раз сильнее рисковали инфицироваться ВИЧ по сравнению с группой плацебо. Среди мужчин, уже столкнувшихся с Ad5 и получивших настоящую вакцину, за год ВИЧ заболели 5,1 % (при этом в группе получивших плацебо заболели только 2,2 %). В группе необрезанных мужчин разница была еще более значимой — среди вакцинированных заболели ВИЧ 5,2 %, а получивших плацебо — всего 1,4 %. При этом как у женщин, так и мужчин, которые прошли обрезание, риск получения ВИЧ не увеличивался.
До сих пор неясно, как именно вакцина STEP могла увеличивать риск передачи ВИЧ. В статье The Lancet описано несколько вариантов, в том числе ослабление иммунитета к ВИЧ, усиление репликации вируса или увеличение числа «клеток-мишеней».
Авторы открытого письма задаются вопросом, могут ли вакцины против COVID-19 на основе аденовируса Ad5, который использовался в STEP, повысить риск получения ВИЧ, и «выражают свою озабоченность» по этому поводу. Сейчас вакцины на основе аденовирусов разрабатывают сразу несколько компаний — это российский Центр им. Гамалеи, китайская CanSino, Oxford совместно с AstraZeneca (Великобритания), Johnson & Johnson вместе с Janssen (США), ImmunityBio (США) и другие. При этом именно аденовирус Ad5 в качестве вектора используют Центр им. Гамалеи, CanSino и ImmunityBio.
Вакцинация «Спутником V» Центра им. Гамалеи проходит в два этапа: сначала в качестве вектора используется вирус Ad26, а через 21 день делается повторная вакцинация вторым компонентом на основе Ad5. Это связано с еще одним предполагаемым недостатком вакцин на основе аденовирусов — люди, уже столкнувшиеся с аденовирусом-вектором до прививки и получившие к нему иммунитет, могут иметь более слабый иммунный ответ. При этом Ad5 — один из самых распространенных аденовирусов в мире, а Ad26 встречается гораздо реже.
Что о ситуации думают исследователи из Центра Гамалеи?
«СПИД.ЦЕНТР» отправил в Центр им. Гамалеи официальный запрос с просьбой прокомментировать открытое письмо разработчиков STEP.
«Применение аденовируса в качестве вектора при создании вакцин началось довольно давно — с 50-х годов прошлого века. Поэтому к настоящему времени накопилось довольно много информации об этой векторной модели и успешных вакцинных проектов в отношении разных возбудителей, где не обнаружен эффект увеличения инфицированности ВИЧ при применении Ad5 вектора. Поэтому результаты проекта STEР трактуются специалистами различных исследовательских групп как “нечеткие”», — ответили нам в организации. Также пресс-служба Центра напомнила, что «заражение ВИЧ-инфицированных другими возбудителями инфекционных заболеваний: вирусом гепатита С, герпесвирусами, микобактериями туберкулеза — приводит к ухудшению течения болезни». Кроме того, в ответе Центр им. Гамалеи, помимо стандартных рекомендаций по защите, посоветовал после вакцинации обращать внимание на слизистую половых органов. «Возможно, что любое воспаление в области крайней плоти, связанное со временем введения вакцины и в процессе проведения испытаний, может увеличить риск заражения ВИЧ».
В октябре прошлого года открытое письмо разработчиков STEP прокомментировал главный научный сотрудник Института им. Гамалеи Анатолий Альтштейн. Тогда ответ был более четким: «Этот вектор не размножается в организме человека. Что касается антигенного воздействия, то на человека действует очень много антигенов, различные инфекции, из кишечника поступают антигены бактерий, и заявления, что именно аденовирус, не размножающийся аденовирусный вектор, что-то усиливает и изменяет, необоснованы». Также Альштейн раскритиковал разработчиков STEP: «Вакцинами против ВИЧ занимаются уже тридцать лет и еще лет пятьдесят будут заниматься, и все время будет вот так. Эти исследования сосут деньги, и серьезного результата там получить, скорее всего, невозможно», — заявил ученый.
Письмо китайским руководителям
Исследователи из китайской CanSino еще в июне 2020 года признали, что у них «существуют опасения» по поводу повышенного риска получения ВИЧ после вакцинации. В статье The Lancet, посвященной первой фазе исследований, китайские ученые пишут, что связь между повышенным риском инфицирования ВИЧ и вакцинами с вектором Ad5 является спорным вопросом, а ее механизм неясен. При этом в CanSino обещали учитывать потенциальные риски и наблюдать за участниками во 2 и 3 фазах, в том числе и в контексте ВИЧ.
Разработчики STEP, написавшие открытое письмо в The Lancet, особенно опасаются того, что вакцины на основе Ad5 могут появиться в регионах с высокой распространенностью ВИЧ, в том числе в африканских странах. Представители CanSino надеются, что риск повышенной восприимчивости к ВИЧ может быть ограничен только вакцинами на основе Ad5, которые производят белок вируса иммунодефицита человека (как в случае со STEP), но признают, что четкого ответа на вопрос пока нет. При этом власти Китая ранее уже одобрили использование вакцины на основе Ad5 против лихорадки Эбола, которую CanSino испытывала в Сьерра-Леоне. Из-за распространенности ВИЧ в этой стране шансы на выявление проблемы, по мнению разработчиков, были особенно высокими, но в итоге вакцина была признана безопасной.
В России испытаниями и локализацией производства вакцины CanSino занимается компания «Петровакс». «СПИД.ЦЕНТР» отправил в «Петровакс» официальный запрос с просьбой рассказать, брались ли во время испытаний вакцины во внимание риски, связанные с возможным повышенным риском получения ВИЧ, и как часто исследователи определяют ВИЧ-статус добровольцев. «Петровакс» не ответил на запрос, сославшись на болезнь руководителя пресс-службы.
При этом «СПИД.ЦЕНТРу» удалось получить текст информированного согласия одного из добровольцев, испытывающих китайскую вакцину в России.
Telegram-канал «Клинические исследования в СПб», который размещает объявления о поиске добровольцев для клинических испытаний, публиковал информацию о 3 этапе исследований CanSino в России. В посте было сказано, что повторный визит и сдача анализов запланирована только на 2022 год — ровно через год после вакцинации.
«Аргументы из письма меня не убедили»
«СПИД.ЦЕНТРу» удалось задать вопросы, связанные с вакцинами на основе аденовирусов, Михаилу Фаворову — доктору медицинских наук, эпидемиологу, эксперту в сфере контроля и профилактики распространения вирусных инфекций, ученому-исследователю Центра по контролю и профилактике заболеваний США.
— Хочется услышать ваше мнение — насколько высок риск того, что вакцины от коронавируса на основе аденовирусов могут увеличивать риск получить ВИЧ среди определенных групп людей?
— Абсолютных ответов сейчас нет. Никто не имеет никаких конкретных данных. У всех есть разные опасения и размышления, но на опасениях и размышлениях очень сложно делать какие-то твердые рекомендации.
Трудно ответить на вопрос, потому что приведенная в «Ланцете» информация лишена достаточного числа цифр, и самое главное — там грубейший кофактор. Они пишут, что испытывалась вакцина против ВИЧ, и дальше говорят, что добровольцы с вакциной против ВИЧ были необрезанными. А сколько у нас защиты дает обрезание? 60 % — то есть уже ясно, что это, наверное, не только с вакциной связано. Кроме того, наиболее уязвимой группой были те, кто занимался незащищенным инсертивным сексом, риски в этом случае тоже несопоставимо высоки. Таким образом, аргументы, которые напечатаны в журнале Lancet, меня совершенно не убедили. При этом однозначного ответа нет, но абсолютно отвергать возможность такого риска невозможно на сегодняшний день.
— Связан ли этот риск с конкретным аденовирусом, который использовался в качестве вектора (Ad5) в вакцине STEP, или подобные риски могут быть актуальны и для других аденовирусов (например, Ad26)?
— Нет, с конкретным аденовирусом это точно не связано, потому что вирус Ad5 наименее иммуногенен для человека и вызывает относительно небольшой иммунный ответ, незначительное количество антител. Именно поэтому он и используется как вектор для вакцины. В жизни человек десятки раз встречается с различными аденовирусами — вы знаете, что они вызывают конъюнктивит, насморк. С тем, что пятый тип какой-то особый в контексте ВИЧ-инфицированных, я не могу согласиться.
— В исследовании вакцины STEP неясно, как именно вакцина увеличила риск передачи ВИЧ. В статье The Lancet описано несколько вариантов, в том числе ослабление иммунитета к ВИЧ, усиление репликации вируса СПИДа или создание для него большего количества «клеток-мишеней». На ваш взгляд, какой из вариантов выглядит наиболее вероятным?
— Будьте осторожны с формулировками — никаких доказательств того, что риск увеличен, нет. Мое личное мнение: я считаю, что введение любого патогена, причем любым, не только вакцинным, способом будет вызывать появление иммунного ответа, будет вызывать увеличение количества Т-клеток и давать больше возможностей и мишеней для вируса. Но все это такие «турусы на колесах» — все очень теоретически, и реально говорить о том, что создается больше клеток-мишеней и именно поэтому это может быть риском, пока не приходится, данных, я подчеркиваю, нет.
— Как вы оцениваете риски, связанные с вакцинами на основе аденовирусов, для людей, живущих с ВИЧ?
— Конечно, введение любого инфекционного агента для людей со скомпрометированным иммунитетом повышает риск, но говорить о том, что мы рекомендуем или не рекомендуем людям, живущим с ВИЧ, прививаться, очень трудно, никаких данных пока не получено. Я считаю, что риск иметь тяжелую форму заболевания выше, чем риск побочных эффектов при вакцинации. Эпидемиология — это наука о соотношении рисков, однозначные ответы в ней бывают редко.
Если ВИЧ-инфицированный человек старше 50 лет — встает вопрос, вакцинироваться ему или нет. Вы прекрасно знаете, что частота тяжелых форм ковида растет с возрастом. Если бы была возможность выбирать — я бы выбрал вакцину без введения инфекционного агента. Такая вакцина в России скоро будет — Центр Чумакова уже подал документы в Минздрав. При ее использовании иммунный ответ все равно будет, но ведь и обычное заболевание, любой насморк, приведет к тому же. Я думаю, что для группы иммунокомпрометированных людей (опять же, подчеркну, что это только мое мнение и достаточных данных пока нет) вакцина Центра Чумакова представляется менее рисковой.
Виталий Васильевич Зверев, научный руководитель НИИ вакцин и сывороток им. И. И. Мечникова, тоже уверен в том, что однозначные выводы об открытом письме, опубликованном в The Lancet, делать рано.
«Определенный смысл в письме разработчиков STEP есть. Сказать, что все именно так, тоже нельзя. Это как раз потому, что никто эти вакцины до конца не исследовал. Сейчас можно спекулировать о чем угодно, в том числе и на тему ВИЧ-инфекции.
Вирусы разнообразны. Некоторые, например, обладают онкогенным свойством — то есть способностью вызывать опухоли. В случае с Ad5 и Ad26 я таких серьезных данных не встречал. Сложно сейчас говорить, нужно исследовать вакцины более подробно. Прямых данных нет, а предполагать можно все что угодно. Я пока прямой связи между аденовирусами и повышенным риском заражения ВИЧ не вижу», — рассказал ученый «СПИД.ЦЕНТРу».