Агенезия червя мозжечка у плода что это значит
Агенезия червя мозжечка у плода что это значит
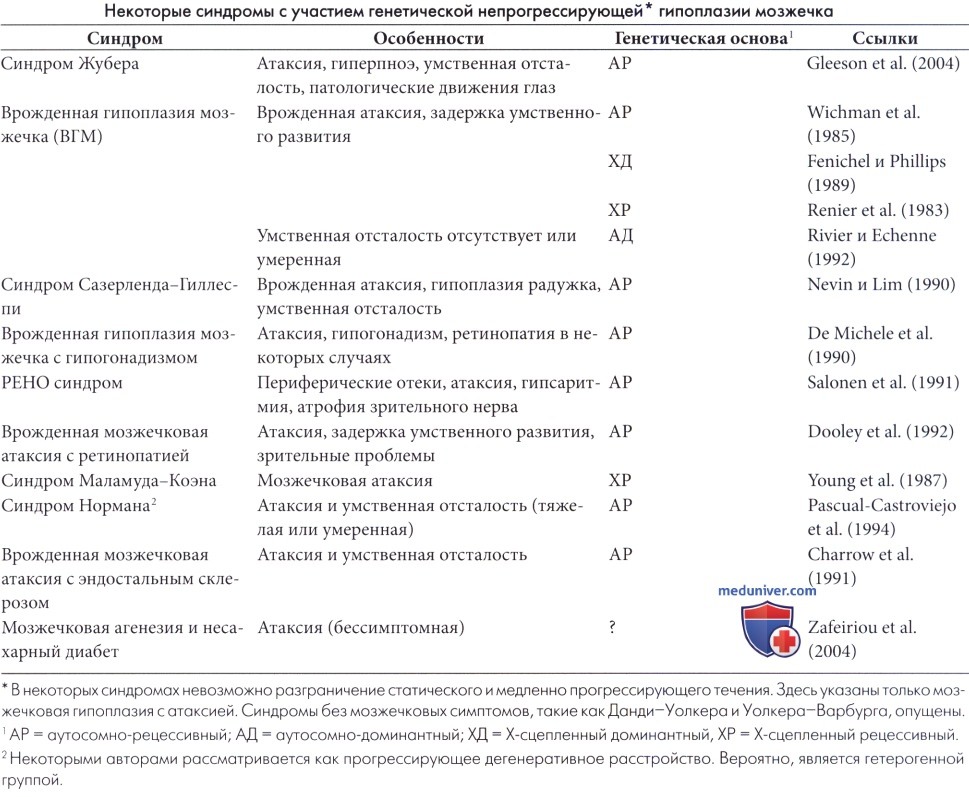
Основные дефекты развития мозжечка, которые повреждают преимущественно полушария (Robain et al. 1987) или почти в одинаковой степени полушария и червь, составляют гетерогенную группу редких аномалий с различной патологией и клиническими проявлениями (Sarnat и Alcala, 1980; Robain et al, 1987; Altman et al., 1992). Случаи вероятной атрофии и врожденной мосто-мозжечковой атрофии обсуждаются в отдельной статье на сайте.
Диагностика неоднозначна, так как многие очевидные мальформации фактически являются приобретенными заболеваниями в результате деструктивных или метаболических процессов (Sener, 1995; Boltshauser, 2004). Правильная классификация дефектов развития мозжечка затруднена. Friede (1989) утверждает, что классическое разделение на неоцеребеллярную против палеоцеребеллярной гипоплазии является искусственным и во многих случаях целесообразнее говорить об аплазии передней или задней доли мозжечка.
Тотальная аплазия мозжечка является исключением (Glickstein, 2004). Интересно то, что она не всегда проявляется клиническими симптомами. В действительности, остатки мозжечка, вероятно, всегда присутствуют (Gardner, 2001) и определение «гипоплазия» или «атрофия» точнее, чем «агенезия». Сообщалось о мозжечковой агенезии в сочетании с несахарным диабетом (Zafeiriou et al., 2004). Гипоплазия менее характерна и может быть преимущественно односторонней.
В отдельных случаях она ограничена специфическими структурами, такими как долька полушария мозжечка. Часто сопутствуют аномалии глубоких мозжечковых и стволовых ядер и дисплазия нижней оливы. В некоторых случаях имеется гидроцефалия (Friede, 1989), возможны и другие патологические изменения, например, агенезия мозолистого тела или аринэнцефалия.
Односторонняя аплазия (Boltshauser et al., 1996; Kilickesmez et al., 2004) встречается реже и часто бессимптомная. Может сопровождаться ипсилатеральной лицевой ангиомой и различными аномалиями мозговых и/или периферических сосудов при синдроме PHACES (Pascual-Castroviejo et al., 2003, Bhattacharya et al„ 2004).
Клинические проявления крайне неустойчивы. Они могут совсем отсутствовать или проявляться в виде атаксии, нарушения равновесия и других мозжечковых симптомов. Характерна задержка умственного развития в различной степени. Некоторые случаи представлены атаксическим церебральным параличом. В большинстве случаев преобладали двигательные расстройства, но у некоторых пациентов отмечались признаки аутизма или микроцефалии.
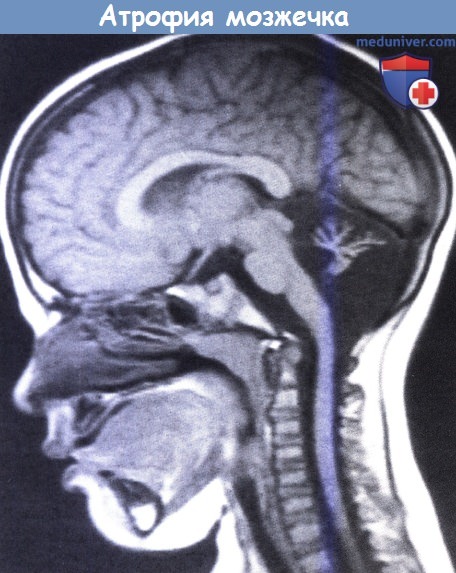
Нижняя часть червя может полностью отсутствовать.
Диагноз мозжечковой гипоплазии обычно основан на радиологических методах исследования. Диффузную гипоплазию бывает трудно отличить от варианта Данди-Уолкера по данным КТ, и мегацистерну часто принимают за мозжечковую гипоплазию. Дифференциальный диагноз включает визуализацию серпа мозжечка, что характеризует картину цистерн, и полное наличие червя мозжечка на сагиттальных изображениях МРТ.
Некоторые случаи мозжечковой гипоплазии являются частью генетических синдромов, но до полного определения еще далеко. Отдельные особенности обусловлены врожденной атаксией с различными типами передачи, тогда как дополнительные признаки присутствуют при других случаях (Al Shahwan et al., 1995). Имеются сообщения о связи с хромосомной аберрацией (de Azevedo-Moreira et al., 2005, Harper et al., 2007).
Другие необычные пороки развития мозжечка:
1. Текто-мозжечковая дизрафия (Mori et al., 1994, Dehdashti et al., 2004) является сложной аномалией развития, которая включает в себя инвертированный мозжечок, развивающийся внутри четвертого желудочка, гипоплазию червя и затылочное цефалоцеле.
2. Ромбэнцефалосинапсис (Toelle et al., 2002) означает врожденное слияние мозжечковых полушарий с объединением зубчатых ядер по средней линии и атрезией водопровода. Пациенты с умеренными симптомами живут долго.
Комплексные мальформации мозжечка в связи с цефалоцеле могут возникнуть в результате ишемической деструкции прежде нормально сформированного мозжечка, вследствие артериального сдавления дивертикулом четвертого желудочка.
3. Дентато-оливарная дисплазия отвечает за неонатальные тонические судороги, напоминающие синдром Отахара, обнаруженный у нескольких пациентов (Harding и Boyd, 1991, Robain и Dulac, 1992). Предполагают генетическое происхождение патологии (Harding и Сорр, 1997).
Редактор: Искандер Милевски. Дата публикации: 30.11.2018
Агенезия червя мозжечка у плода что это значит
1. Синонимы:
• Вариант Денди-Уокера; этот термин лучше не употреблять из-за его неточности
2. Определения:
• Частичная или полная агенезия червя мозжечка
б) Лучевая диагностика:
1. Общие сведения:
• Самый четкий диагностический критерий:
о Червь отсутствует или развит частично
о Имеется хотя бы частичное сообщение IV желудочка с ЗЧЯ
2. УЗИ при дисгенезии червя мозжечка у плода:
• Червь отсутствует или развит частично, не до конца прикрывает IV желудочек:
о В отличие от СДУ крупная киста ЗЧЯ отсутствует, синусный сток имеет нормальное положение
• Ключевым признаком является форма IV желудочка в аксиальной плоскости
• Частичная агенезия может быть следствием недостаточного роста всего червя мозжечка в краниокаудальном направлении вследствие его гипоплазии:
о Согласно более ранним теориям, частичная агенезия червя мозжечка считалась связанной с недостаточным развитием его нижней части
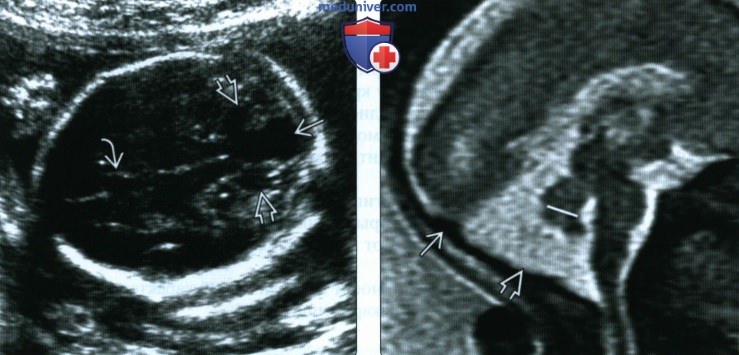
(Справа) При МРТ в сагиттальной плоскости у плода видна линия, проведенная от шатра до ската червя мозжечка. Точка шатра сглажена, ниже нее количество ткани червя мозжечка меньше, чем над ней, что указывает на частичную агенезию червя мозжечка. Большая цистерна расширена, но синусный сток не смещен.
4. Рекомендации по лучевой диагностике:
• Визуализация ППП для подтверждения верности выбранной аксиальной плоскости
• Использование ТВУЗИ при головном предлежании плода для получения изображений с максимальным разрешением
• Проведение 3D УЗИ для реконструкции срединной сагиттальной плоскости
• Учитывание срока гестации:
о В 1 триместре ромбовидный мозг в норме имеет кистозную структуру
о Формирование червя мозжечка часто протекает по-разному:
— У 56% плодов червь мозжечка открыт до 14-й недели гестации
— Только у 6% он открыт до 17-й недели гестации
о Для более точной постановки диагноза исследование переносят на начало III триместра:
— Оптимально не выставлять диагноз изолированной патологии червя мозжечка до 24-й недели гестации
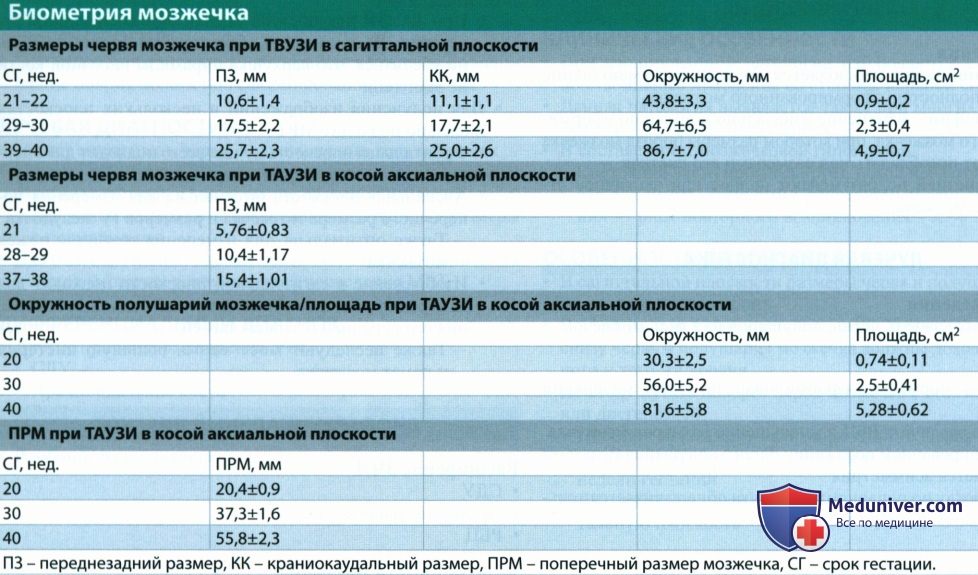
• Оценка морфологии и размеров червя мозжечка:
о Исследование точки шатра IV желудочка и первичной/вторичных борозд червя в срединной сагиттальной плоскости
о Получение точных размеров червя мозжечка, сравнение их с табличными нормами

(Справа) При МРТ в постнатальном периоде выявляется незначительная дисгенезия червя мозжечка. Полушарие мозжечка повернуто и заняло место нижней части червя аналогично картине, показанной на патологоанатомическом препарате. Такое расположение мозжечка может привести к ошибкам при проведении лучевой диагностики в пре- и постнатальном периодах. Обратите внимание на нормальное расположение синусного стока.
в) Дифференциальная диагностика дисгенезии червя мозжечка у плода:
1. ККБ:
• Изолированное смещение червя мозжечка кверху или его поворот из-за персистирующего кармана Блейка
• Нормальное строение червя мозжечка
2. Синдром Жубер:
• Отсутствие или неполное формирование червя мозжечка
• Патологическое строение верхних ножек мозжечка
3. РБЦ:
• Большая цистерна >10 мм
• Нормальное строение червя мозжечка
г) Патологоанатомические особенности. Общие сведения:
• Этиология:
о Дефект формирования червя из ромбовидной губы по верхнему краю передней мембранозной области крыши ромбовидного мозга
о Рост червя мозжечка в краниокаудальном направлении не происходит, червь не полностью покрывает IV желудочек:
— Вероятна гипоплазия всего червя мозжечка
— По некоторым данным, развитие мозжечка и его червя проходит от вентрального края к дорсальному
• Генетика:
о Чаще всего носит спорадический характер
о Нарушение кариотипа в 30%
д) Клинические особенности. Естественное течение и прогноз:
• В литературе встречается информация о различных исходах:
о При изолированном нижнем дефекте исход благоприятный
о Может сопровождаться задержкой моторного или речевого развития
• У некоторых плодов с частичной агенезией диагноз ставят на основании данных МРТ, проведенной в постнатальном периоде:
о Примерно у 32% плодов с диагнозом агенезии нижней части червя мозжечка при МРТ в постнатальном периоде патологии не выявляется
о Задержка поворота или закрытия червя мозжечка может стать причиной гипердиагностики данной патологии до рождения
е) Особенности диагностики. Признаки, учитываемые при интерпретации результатов:
• При незначительном дефекте червя мозжечка необходимо подтвердить наличие выявленной патологии в правильной плоскости
• МРТ плода позволяет отличить агенезию/дисгенезию червя мозжечка от других пороков развития червя и самого мозжечка
Видео УЗИ головного мозга плода в норме
Редактор: Искандер Милевски. Дата обновления публикации: 23.9.2021
Агенезия червя мозжечка у плода что это значит
Введение. Пороки развития нервной системы суммарно занимают второе место в структуре аномалий развития после врожденной патологии сердечно-сосудистой системы, причем около 80 % этих заболеваний представлены гидроцефалией различного генеза.
Аномалия Денди-Уокера (АДУ) объединяет собой триаду симптомов: гипоплазия червя мозга, расширение III желудочка с формированием кисты задней черепной ямки и внутренняя гидроцефалия.[1].
АДУ – врожденная патология с частотой встречаемости 1 случая на 10000-30000 новорожденных. К причинам приводящим к развитию АДУ относятся:внутриутробное инфицирование вирусами герпеса, краснухи, кори, цитомегаловируса, а также сахарный диабет, метаболические расстройства, ионизирующее излучение, прием беременной антибиотиков, внутриутробные травмы. Нельзя исключить и наследственную предрасположенность, из-за дефекта генов может передаваться по наследству как рецессивный признак. Если первая беременность протекала с формированием этой патологии, то риск повторного порока в последующем возрастает до 25%.[2].
Патогенез АДУ до конца не изучен. Существует две версии патогенеза. Первая предложена У. Денди и К. Блекфаном, о частичной или полной окклюзии отверстий Люшки и Мажанди. Отверстия Мажанди, соединяет III и IVжелудочки с большой цистерной головного мозга, в то время как отверстия Люшка, являются сообщением между желудочками и подпаутинным пространством оболочек мозга. Как следствие атрезии данных отверстий происходит патологическое накопление ликвора в желудочках мозга, увеличивается задняя черепная ямка, растет внутричерепное давление, образуется ликворная киста в задней ямке черепа, а так же обструктивная гидроцефалия. Которая является осложнением АДУ, а не проявлением синдрома. Другая версия предложена Е. Гарднером, о нарушении баланса в продукции спинномозговой жидкости в желудочках мозга, приводящем к сдавлению червя мозжечка, его вторичной гипоплазии. Возможна и первичная агенезия червя мозжечка как результат нарушения слияния ромбических губ на ранних стадиях органогенеза.Наличие дефекта червя мозжечка, приводит к увеличению размеров IV желудочка, создаются условия для его пролабирования в подпаутинное пространство и формирования кисты в области большой цистерны.[3].
Выделяют две формы аномалии Денди-Уокера: полную и неполную. Полная характеризуется полной агенезией червя мозжечка и наличием сообщения между IV желудочком и кистой в области большой цистерны. При неполной форме выявляется частичная агенезия червя мозжечка, в связи с чем коммуникация IV желудочка с кистой большой цистерны прослеживается не на всем протяжении червя.
Вариантами АДУ является открытый и закрытый тип. Отличие в наличии или отсутствии окклюзии отверстий Люшке и Мажанди и сообщением желудочка с подпаутинным пространством. Таким образом, две теории патогенеза имеют место быть. Так как в настоящее время, отсутствуют методы дородовой оценки проходимости этих структур головного мозга эти варианты не имеют клинического значения.
Развитие АДУ может быть, как постепенным, так и быстрым. В постнатальном периоде обращение на себя внимание медленное моторное развитие ребенка и прогрессирующее расширение черепа, истончение и выпячивание кости в затылочной части черепа. В раннем детском возрасте проявляется симптомами внутричерепной гипертензии, то есть раздражительность, тошнота, судорожный синдром, нарушение зрения будут характеризовать данное состояние, а также наличием мозжечковой симптоматики (статическая атаксия, нарушение координации движений, нистагм). В 60-75% АДУсочетается с другими аномалиями головного мозга, а также с пороками развития органов и систем плода аномалиями развития сердца, палатосхизом, полидактилией. Развитие умственной отсталости развивается в следствие агенезией мозолистого тела и нарушением миграции нейронов в процессе созревания больших полушарий. Неврологическая симптоматика обуславливает тяжесть состояния. Положение больного с АДУ в постели становится вынужденным, на боку с запрокинутой головой, возможен, крик «мозговой», монотонный, плавающие движения глазных яблок, симптом «заходящего солнца», горизонтальный нистагм. Реакция на звук и свет может отсутствовать. Рефлексы периода новорожденности угнетены.Гиподинамия, спонтанная двигательная активность снижена. Мышечный тонус в конечностях дистоничный, тетрапарез. Физическое развитие негармоничное, часто ребенок пониженного питания, тургор тканей снижен.
Постнатальная диагностики, у детей до 1 года основана на нейросонографии, которая позволяет визуализировать кисту задней черепной ямки. Специфичным методом при АДУ является МРТ и КТ исследования головного мозга пациента.[3,4]
При диагностики повышенного внутричерепного давления(ВЧД) информативна рентгенография черепа. У детей признаки повышения ВЧД проявляются расширением черепных швов зубцы швов удлиняются, расширяются венечный, стреловидный и иногда ламбдовидный швы. У маленьких детей резко задерживается закрытие родничков. При выраженной гипертензии у детей изменяется конфигурация черепа, основание продавливается вниз (особенно средняя черепная яма), расширяются черепные отверстия, истончаются кости свода, изменяется рельеф их внутренней поверхности. Резко изменяется конфигурация турецкого седла. Череп приобретает форму шара, объем его увеличивается, что несколько компенсирует гипертензию.
Лечение: проводится оперативное шунтирование четвертого мозгового желудочка для снижения внутричерепного давления, за счет оттока ликвора. Для коррекции гипертонуса мышц и двигательных нарушений используются препараты и физиотерапевтические методы (гимнастика, массаж). Умственная отсталость практически не поддается терапии.
Целью нашего исследования является изучение клинико-лабораторных особенностей Аномалии Денди-Уокера.
Материалы и методы: Нами описан клинический случай пациента С., в возрасте 5 лет, с аномалией Денди-Уокера, находившегося на лечении в отделении КГП «ОДКБ». Данному ребенку были проведены комплексное обследование, консультация узких специалистов, оперативное лечение.
Приводим клинический случай
Пациент С. 5 лет. Рост 117 см, вес 18,5 кг. С диагнозом: Врожденный порок развития (ВПР) центральной нервной системы (ЦНС). Аномалия Денди Уокера. Внутренняя прогрессирующая окклюзионная гидроцефалия в стадии декомпенсации. Мозжечковая атаксия. Хронический гастродуоденит в стадии ремиссии. ДЖВП по смешанному типу. Гиперметропический астигматизм прямого типа. Остаточное сходящее косоглазие
Anamnesis morbi: Динамику окружности головы (ОГ) не проводили. В возрасте 4 лет, впервые было сделано МРТ головного мозга, в связи с жалобами на частые головные боли, а также жалоб на увеличение окружности головы.
На рентгенографии черепа (2 проекции) от 16.11.2018г. выраженная черепно-мозговая гипертензия.
В ноябре 2018 года консультирован нейрохирургом, на момент осмотра, оперативное лечение не было показано.
04.01.2019г. повторно консультирован нейрохирургом. Заключение: ВПР. ЦНС. Внутренняя гидроцефалия в стадии компенсации; на момент осмотра оперативное лечение не показано. Консультирован невропатологом, диагноз: Резидуальная энцефалопатия. Гипертензионный синдром. Аномалия Денди-Уокера. Назначено лечение: Пантокальцин в дозировке 250 мг., Магний В6, Ноофен. В динамике без улучшения.
Дано направление на оперативное лечение в ОДКБ.
Status praesens: Состояние при поступлении в стационар: Средней степени тяжести, тяжесть обусловлена поражением ЦНС. На осмотр реагирует беспокойством. Кожные покровы бледноватые, чистые от сыпи. Слизистые розовые, влажные. Подкожно-жировой слой удовлетворительный. Периферические лимфоузлы не увеличены. Костно-суставная система без деформации. Носовое дыхание свободное. В легких дыхание проводится по всем полям, пуэрильное, хрипов нет. Область сердца визуально не изменена, сердечные тоны ясные, ритмичные. Живот правильной формы, симметричен, не вздут, при пальпации мягкий, безболезненный. Печень и селезенка не увеличена. Мочеиспускание свободное, безболезненное. Стул был 1 раз, оформленный.
Неврологический статус: сознание ясное, ОГ=54.5 см. ЧМН: Зрачки ОS=OD, фотореакция сохранена. Взгляд не фиксирует. Сухожильные рефлексы вызываются слабо, нижних конечностях. Д=С. мышечный тонус в нижних конечностях снижен, кисти паретичны. Повороты головы в обе стороны. Менингеальные симптомы отрицательные.
30.03.2019 проведена вентрикулостомия. Операцию перенес успешно. Выписан на 10 день.
Неврологический статус при выписке: сознание ясное, ОГ=54.0см. Черепно-мозговые нервы: Зрачки ОS=OD, фотореакция сохранена. Взгляд фиксирует. Сухожильные рефлексы вызываютсяD=S. Мышечный тонус в нижних конечностях с положительной динамикой. Самостоятельно ходит. Выполняет пальценосовую пробу. Повороты головы в обе стороны. Менингеальные симптомы отрицательные.
Результаты и обсуждения: По мнению большинства авторов, гидроцефалия у большинства детей с пороком Денди — Уокера в момент рождения отсутствует и развивается на протяжении первых месяцев жизни [2], что совпадает с данными нашего пациента. В 1 год пациент снят с диспансерного учета невропатологом, следовательно, симптоматика была компенсирована. В раннем детском возрасте до 3 лет клиника гидроцефалии стала прогрессировать, что привело к соответствующим жалобам, запоздалому обращению за медицинской помощью и отсутствие динамического врачебного наблюдения за ребенком на уровне ПМСП.
В 65 % случаев, по данным R. McLaurin (1985), порок сочетается с другими аномалиями головного мозга — агенезией мозолистого тела, энцефалоцеле, полимикрогирией, агирией, гетеротопией серого вещества, а также с поражениями других органов и систем (полидактилией, синдактилией, врожденными пороками сердца, поликистозом почек, расщелинами неба и др.). У нашего пациента видимых пороков развития и стигм дизэмбриогенеза не обнаружено, что свидетельствует о более благоприятном прогнозе для жизни. С целью выявления наследственной отягощенности рекомендуется выполнить кариотипирование данному ребенку.
Прогноз для жизни и здоровья при синдроме Денди — Уокера зависит от наличия сочетанных аномалий развития, хромосомных аномалий и срока диагностики варьирует от практически нормального постнатального развития до тяжелой инвалидности и даже гибели ребенка [4,5]. У нашего пациента необходимо отметить тяжелое поражение мозга и исходом в инвалидность, грубую задержку темпов психомоторного и физического развития.
По данным литературы, показатели постнатальной заболеваемости и смертности выше в тех случаях, когда синдром диагностирован в пренатальном периоде, а не у новорожденного.
Выводы: Пренатальная диагностика гидроцефалии и детальное клинико-лабораторное обследование новорожденных с признаками начинающейся гидроцефалии — залог ранней диагностики синдрома Денди—Уокера, оказания ребенку своевременной медикаментозной помощи, а в дальнейшем – возможной нейрохирургической коррекции врожденного дефекта.
Агенезия червя мозжечка у плода что это значит
б) Лучевая диагностика:
1. Общие сведения:
• Может затрагивать червь, полушария или весь мозжечок УЗИ
• Мозжечок нормально сформирован, но имеет маленький размер:
о Важно различать РБЦ и уменьшение размеров мозжечка
• При изолированном поражении одного полушария мозжечка наблюдается асимметрия
• Киста между полушариями мозжечка обнаруживается только при малом размере его червя
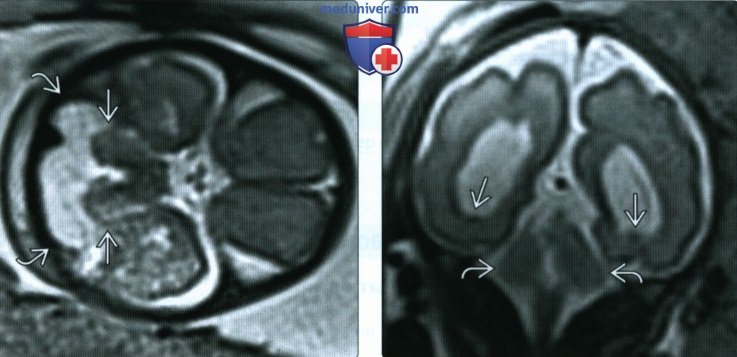
(Справа) При МРТ с использованием импульсной последовательности HASTE на Т2-ВИ во фронтальной плоскости у этого же плода, помимо гипоплазии мозжечка визуализируется незначительная вентрикуломегалия и узловая гетеротопия серого вещества. Проведение МРТ часто дает дополнительные данные о наличии сопутствующих пороков развития.
в) Дифференциальная диагностика гипоплазии мозжечка:
1. Расширение ЗЧЯ:
• СДУ
• Арахноидальная киста
• РБЦ
2. Разрыв намета мозжечка:
• Мозжечок развит нормально, но имеются признаки его инсульта → повреждение/разрушение:
о Инфекция (краснуха, парвовирус, ЦМВ)
о Кровоизлияние/инфаркт
• Чаще всего одностороннее поражение
3. Ромбэнцефалосинапсис:
• Слияние долей мозжечка, отсутствие червя мозжечка
• Горизонтальное расположение листков мозжечка
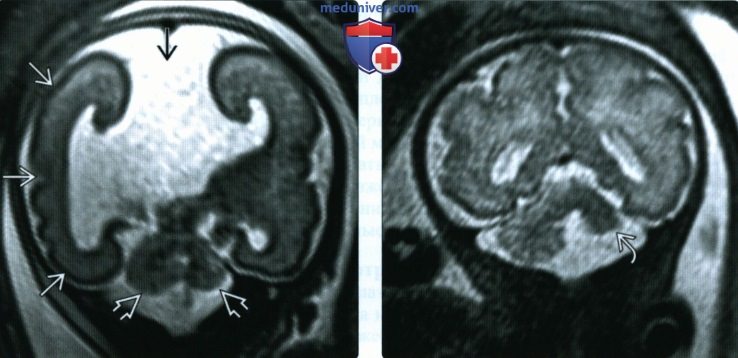
(Справа) При МРТ плода с синдромом PHACES во фронтальной плоскости видно, что левое полушарие мозжечка имеет малый размер. Технически этот случай не является примером гипоплазии мозжечка, так как структура уменьшенного полушария не изменена. Тем не менее термин «гипоплазия» часто используют и в таких случаях. Правильнее было бы назвать данную патологию «односторонним разрывом намета мозжечка».
д) Клинические особенности:
1. Клиническая картина:
• Аномалии ЗЧЯ
е) Особенности диагностики:
1. Признаки, учитываемые при интерпретации результатов:
• Во фронтальной плоскости после 18-20-й недели гестации червь и полушария мозжечка должны доходить до одного и того же нижнего уровня
• В сагиттальной плоскости (при МРТ или УЗИ) червь мозжечка должен быть одного размера с его полушариями:
о Малые размеры червя мозжечка → гипоплазия червя мозжечка, которая может быть и изолированной
• Важно не путать поворот червя и его гипоплазию. Для дифференциальной диагностики этих состояний используют сагиттальную плоскость сканирования:
о Измерение червя мозжечка и угла между червем мозжечка и покрышкой моста
• Важно различать смещенные в медиальном направлении полушария мозжечка и нижнюю часть его червя:
о Обращают внимание на форму IV желудочка и первич-ную/вторичные борозды, выходящие из точки шатра
ж) Список использованной литературы:
1. D’Antonio F et al: Systematic review and meta-analysis of isolated posterior fossa malformations on prenatal ultrasound: Nomenclature, diagnostic accuracy and associated anomalies. Ultrasound Obstet Gynecol. ePub, 2015
2. D’Antonio F et al: Systematic review and meta-analysis of isolated posterior fossa malformations on prenatal imaging (part 2): neurodevelopmental outcome. Ultrasound Obstet Gynecol. ePub, 2015
Видео УЗИ головного мозга плода в норме
Редактор: Искандер Милевски. Дата обновления публикации: 24.9.2021