Анемия легкой степени что это значит
Что такое железодефицитная анемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Головко О. А., терапевта со стажем в 12 лет.
Определение болезни. Причины заболевания
Основные причины развития ЖДА:
Группы риска по ЖДА:
Симптомы железодефицитной анемии
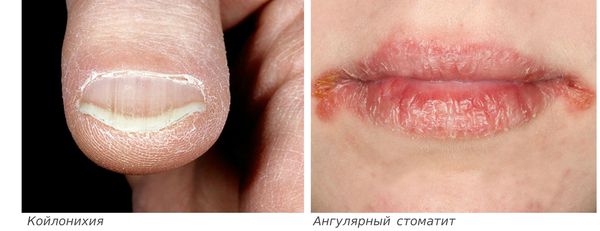
Сидеропенический синдром связан с недостатком железа в тканях и проявляется нарушениями со стороны кожи и слизистых оболочек:
Анемический синдром проявляется слабостью, быстрой утомляемостью, сонливостью днём и плохим засыпанием ночью, головокружениями, обмороками, частыми головными болями, шумом в ушах, мельканием «мушек» перед глазами, одышкой при физической нагрузке, увеличением частоты сердечных сокращений, неприятными ощущениями в области сердца, пониженным артериальным давлением.
При ЖДА может наблюдаться умеренное повышение температуры тела (до 37,5 ° С), которое исчезает после лечения железосодержащими препаратами.
Зачастую снижение содержания гемоглобина происходит постепенно, при этом многие органы адаптируются к анемии. В связи с этим жалобы больных не всегда соответствуют показателям содержания гемоглобина. Многие пациенты, особенно женщины, свыкаются с неважным самочувствием, приписывая его переутомлению, психическим и физическим перегрузкам.
Патогенез железодефицитной анемии
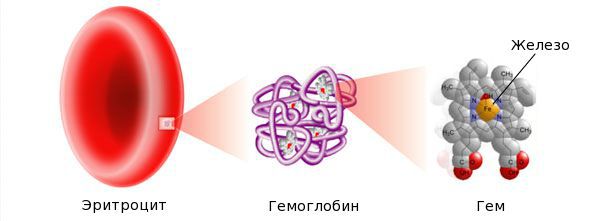
Железо — жизненно важный для человека микроэлемент, который входит в состав гемоглобина крови, миоглобина мышц, отвечает за транспорт кислорода в организме и протекание многих биохимических реакций.
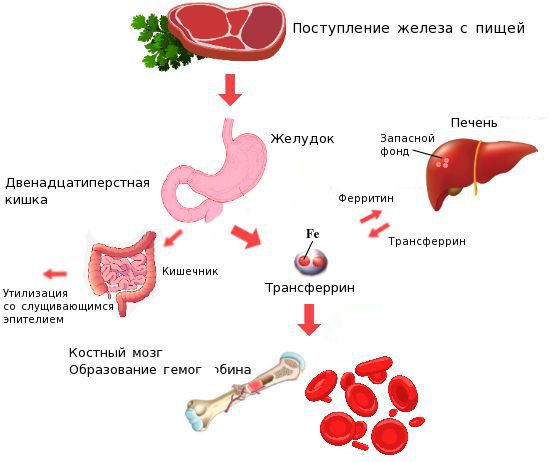
Железо поступает в организм в виде двухвалентного (мясная пища) и трёхвалентного (растительная пища) ионов. Первый всасывается легко, второй под действием соляной кислоты в желудке должен превратиться в двухвалентный. Далее он поступает в двенадцатиперстную кишку и начальные отделы тощей кишки, затем двухвалентное железо вновь переводится в трёхвалентное. В дальнейшем часть этого железа поступает в депо слизистой оболочки тонкой кишки, а другая всасывается в кровь, где соединяется с трансферрином (белком-переносчиком железа, синтезируемым в печени). Если содержание железа в организме избыточно, то оно задерживается в клетках кишечника и в дальнейшем удаляется из организма вместе со слущивающимся эпителием.
При снижении кислотности в желудке (атрофический гастрит, резекция желудка, приём препаратов, снижающих кислотность, гиповитаминоз С) нарушается ионизация железа в желудке, что ведёт к дальнейшему нарушению всасывания железа и развитию ЖДА. При резекции и хронических заболеваниях кишечника (дуоденит, хронический энтерит, целиакия) нарушается всасывание железа, что опять же приводит к развитию ЖДА.
Ферменты, содержащие железо, принимают участие в синтезе гормонов щитовидной железы и поддержании иммунитета, поэтому при дефиците железа нарушаются защитные и адаптационные силы организма и весь обмен веществ.
Классификация и стадии развития железодефицитной анемии
Выделяют три стадии железодефицитных состояний: прелатентный дефицит железа, латентный дефицит и железодефицитную анемию (ЖДА).
Для прелатентного дефицита железа характерно снижение запасов железа в костном мозге:
На этой стадии симптомов может не быть.
Латентный (скрытый) дефицит железа влияет на тканевой обмен. На этой стадии запасы железа начинают истощаться, но организм ещё не успел отреагировать снижением гемоглобина. Возникают первые проявления заболевания — человека может беспокоить повышенная утомляемость, слабость, одышка при физической нагрузке, ломкость ногтей, сухость кожи, выпадение волос. Но эти симптомы пока выражены незначительно.
Латентный дефицит железа характеризуется:
На третьей стадии (собственно ЖДА) снижается уровень гемоглобина и эритроцитов.
Для железодефицитной анемии характерно:
Для этой стадии характерна ярко выраженная клиническая симптоматика, хотя зачастую люди списывают эти проявления на переутомление.
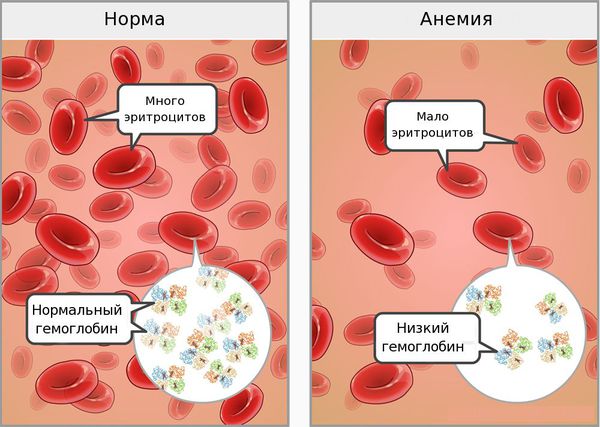
В норме уровень гемоглобина в крови: у женщин — 120-140 г/л, у мужчин — 130-160 г/л.
Степени тяжести ЖДА (на основании снижения уровня гемоглобина Hb):
Осложнения железодефицитной анемии
У беременных с ЖДА повышается риск преждевременных родов и задержки роста плода. У детей недостаток железа приводит к задержке роста и интеллектуального развития.
Диагностика железодефицитной анемии
Минимальный объём исследований:
Биохимический анализ крови покажет снижение уровня сывороточного железа и ферритина, увеличение общей железосвязывающей способности сыворотки и растворимых трансферриновых рецепторов, снижение коэффициента насыщения трансферрина железом (НТЖ).
Лечение железодефицитной анемии
Лечение проводится железосодержащими препаратами, в основном для приёма внутрь и значительно реже для внутримышечного или внутривенного введения. Препараты нельзя принимать без назначения врача, так как переизбыток железа опасен своими последствиями — поражением зубов, развитием гепатита, цирроза печени, сахарного диабета и сердечно-сосудистых заболеваний. Также возможны тяжёлые аллергические реакции.
При анемии следует изменить рацион питания и включить в него продукты, содержащие железо в наиболее усвояемой форме — телятину, говядину, баранину, мясо кролика, печень, язык. Важно помнить, что из мяса усваивается до 30 % железа, из рыбы — 10 %, а из растительной пищи — всего лишь 3-5 %.
При анемии коррекция дефицита железа не может быть достигнута только изменением питания. Причина этого в том, что усвоение железа из пищи ограничено, а в препаратах оно содержится в большей концентрации.
При анемии лёгкой и средней степени тяжести препараты железа лучше принимать внутрь вместе с аскорбиновой или фолиевой кислотой, так как они улучшают всасываемость железа.
Если препараты железа невозможно применять внутрь (например, при непереносимости или нарушении всасывания железа в кишечнике), то их вводят внутримышечно или внутривенно. Инъекционные препараты железа используют только в стационаре, так как они могут вызывать шоковые реакции. Их нельзя применять во время беременности и лактации.
При тяжёлой анемии (гемоглобин менее 70 г/л) и по жизненным показаниям в условиях стационара проводят переливание эритроцитарной массы.
В качестве лечебно-профилактического средства пациентам, у которых нет сахарного диабета, можно использовать гематоген. В его состав входят железо, связывающее белки, получаемые из крови крупного рогатого скота, а также аскорбиновая кислота и необходимый комплекс белков. Однако это достаточно калорийный продукт — в 100 г гематогена содержится 350–500 килокалорий, об этом следует помнить, включая его в рацион.
Прогноз. Профилактика
Прогноз при ЖДА благоприятный. В большинстве случаев заболевание успешно лечится амбулаторно. Но если не анемию не лечить, то она может прогрессировать, ухудшая общее самочувствие. ЖДА сложно скорректировать в следующих случаях:
Для профилактики ЖДА следует:
Анемия (малокровие)
Содержание статьи:
Анемия (малокровие) – патология, для которой свойственно снижение уровня гемоглобина в крови, количества эритроцитов (красных кровяных телец), изменение их формы. Пониженный гемоглобин – обязательный признак анемии, изменение числа эритроцитов и их деформация присутствуют не всегда.
Анемия – распространенное заболевание. Ему подвержены более четверти всего населения мира – 27,9 % или 1,9 млрд человек. Ежегодный темп прироста анемий составляет 6,6 %. Чаще всего патология встречается у детей дошкольного возраста (47,4 % от всех случаев), женщин, особенно во время беременности, реже – у мужчин (12,7 %). В России анемия ежегодно диагностируется у более чем 1,5 млн пациентов.
Причины возникновения патологии
Железодефицитная анемия (ЖДА), самая частая форма малокровия, обусловлена тремя факторами: недостаток поступления железа, его усиленная потеря, высокая потребность в этом микроэлементе, не восполняемая в достаточной мере.
Одна из причин недостатка поступления железа – неполноценное питание (недоедание, однообразное меню с малым количеством белка и красного мяса, вегетарианство, искусственное вскармливание). Кроме того, поступлению необходимого объема микроэлемента препятствует нарушение его усвояемости. Это происходит из-за различных патологий, мешающих ионизации железа в желудке (гастрит с атрофией слизистой, резекция желудка, гипо- и авитаминоз витамина C), и затрудняющих его всасывание в кишечнике (дуоденит, энтерит, колит).
Потерю железа сверх нормы провоцируют кровотечения – из носа, десен, желудочно-кишечные, геморроидальные, маточные, почечные, геморрагические диатезы, частое донорство.
Гиперпотребность в железе вызывают физиологические и патологические состояния. К физиологическим относятся интенсивный рост и половое созревание, беременность и кормление грудью, профессиональные тренировки, тяжелые физические нагрузки. К патологическим – глистные инвазии.
Дефицит железа бывает связан с некоторыми инфекционными болезнями, также нехватка этого элемента фиксируется у детей, рожденных матерями с анемией.
Группы риска
Исходя из причин, можно выделить категории людей, подверженных развитию малокровия:
Патогенез болезни
Ведущее звено патогенеза ЖДА – нарушение синтеза гемоглобина вследствие снижения запасов железа, которое крайне необходимо для нормальной жизнедеятельности организма. Железо присутствует в составе гемоглобина и миоглобина, отвечает за транспортировку кислорода, различные биохимические процессы.
Железо всасывается в кровь из желудочно-кишечного тракта (ЖКТ), соединяется с трансферрином и либо накапливается в печени в составе белка ферритина, либо направляется в красный костный мозг, где с его участием идет синтез гемоглобина. Некоторая часть микроэлемента в составе трансферрина принимает участие в окислительно-восстановительных реакциях в тканях.
Симптомы анемии
Общие признаки:
Зачастую начальные симптомы заболевания при легкой стадии анемии пациенты списывают на усталость, недосып, тяжелый рабочий график. Человека должны насторожить такие признаки как слабость при незначительной нагрузке, чувство разбитости, сонливость даже после полноценного ночного сна. В этом случае следует сдать общий анализ крови, чтобы не пропустить начало заболевания.
При острых и тяжелых анемиях возможно резкое ухудшение самочувствия – тошнота, рвота, обмороки, вплоть до гипоксической комы.
Классификация
Разновидности анемии в зависимости от причины:
По качественным и количественным показателям:
В этой классификации применяется величина цветового показателя крови (ЦП), норма которого равна 0,86-1,1. При нормохромной анемии ЦП остается в допустимых пределах, при гипохромной – опускается ниже 0,86, при гиперхромной – поднимается выше 1,1.
По течению (для геморрагических анемий):
Стадии анемии
ЖДА развивается, последовательно проходя три этапа:
Для ЖДА выделяют три степени тяжести, каждой из которых соответствует определенный уровень гемоглобина. В норме показатель составляет от 110 до 130 г/л, нижняя граница допустима для детей и беременных женщин, верхняя – для мужчин.
| Степень тяжести | Уровень гемоглобина (г/л) |
|---|---|
| Легкая | 100-129 |
| Средняя | 70-109 |
| Тяжелая | менее 70-80 |
Диагностические мероприятия
Основа диагностики анемии – общий (ОАК) и биохимический анализ крови.
По биохимическому анализу оцениваются уровень сывороточного железа и ферритина, увеличение общей железосвязывающей способности сыворотки, коэффициент насыщения трансферрина железом.
Лечение анемии
Важный этап в лечении – устранение факторов, вызывающих недостаток железа. Одновременно больному назначается терапия для нормализации уровня этого микроэлемента. Диета – важная составляющая процесса лечения, но она является вспомогательным элементом, вылечить анемию без применения лекарств невозможно.
В основе лечения – препараты железа. Предпочтение отдается пероральному приему лекарств, инъекционно они вводятся только при тяжелом течении анемии, необходимости быстрого восстановления уровня железа, непереносимости или неэффективности пероральных препаратов, заболеваниях органов пищеварения, препятствующих всасыванию лекарственных средств.
Помимо препаратов железа рекомендованы витамины (B12, C), фолиевая кислота.
Для лечения отдельных видов анемий применяются специальные методы. При постгеморрагической анемии требуется восполнение объема циркулирующей крови, в том числе с помощью гемотрансфузий. При апластической анемии показаны гемотрансфузии, гормональная терапия и другие мероприятия, вплоть до трансплантации костного мозга.
Лечение железодефицитной анемии продолжается от 3 до 6 месяцев. Его нельзя прекращать сразу после восстановления уровня гемоглобина, в организме должен сформироваться запас железа.
Осложнения болезни
Последствия анемии возникают при ее долгом течении и отсутствии терапии. Дефицит железа в организме вызывает ослабление иммунитета, уменьшается сопротивляемость простудным, вирусным, бактериальным заболеваниям. Возможны осложнения со стороны нервной системы, нарушения функций печени, сбои менструального цикла. Из-за постоянной гипоксии возникают нарушения функций сердечно-сосудистой системы – дистрофия миокарда, застойные явления, развивается сердечно-сосудистая недостаточность. Наиболее тяжелым осложнением анемии является гипоксическая кома.
Прогноз и профилактика анемии
При своевременной диагностике и адекватной терапии прогноз благоприятный. Как правило заболевание лечится амбулаторно, госпитализация пациента не требуется.
Для профилактики ЖДА необходимо полноценное питание с достаточным поступлением белка, ежегодная сдача общего анализа крови, контроль за состоянием здоровья в целом и устранение заболеваний, которые могут стать источником пусть даже небольшой хронической кровопотери. Люди из групп риска по назначению врача могут ежегодно принимать курс препаратов железа, однако делать это самостоятельно недопустимо, так как бесконтрольный прием этих лекарств может вызвать тяжелые побочные эффекты.
Источники:
| Прием (осмотр, консультация) врача-гематолога первичный, лечебно-диагностический, амбулаторный |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Анемия или «малокровие». Диагностика и лечение
Анемия или «малокровие» – снижение концентрации гемоглобина в крови ниже установленных норм, чаще всего, при одновременном уменьшении общего объёма эритроцитов (разносящих кислород красных кровяных телец). Анемия, как вторичный симптом, может сопровождать различные заболевания, вызывая развитие кислородного голодания тканей. У пациента отмечаются появление хронической усталости и слабости, постоянная сонливость и упадок сил, головокружения и одышка.
Анемия у мужчин и женщин
Малокровие – одно из самых распространённых на сегодняшний день заболеваний среди взрослого населения Земли. К группам риска развития анемии можно отнести:
Анемия у мужчин диагностируется при наличии злокачественных новообразований или скрытых кровотечений желудочно-кишечного тракта, язвенной болезни, геморрое и других патологиях. Снижение уровня гемоглобина в крови у женщины может быть связано с обильными менструациями, беременностью и кормлением, периодом гормональной перестройки во время климакса. Разная степень выраженности анемии проявляется и у детей из-за отсутствия полноценного питания, нарушения всасываемости железа в ЖКТ, при гастритах или паразитарных болезнях, ограниченном пребывании на свежем воздухе и гиподинамии.
Принципы классификации анемии
Существует несколько видов классификаций анемии, основанных на ряде признаков – причине возникновения заболевания, механизме его развития, стадиях, симптоматике и других параметрах. Выделяют следующие группы:
Записаться на обследование при анемии
Классификация анемии по степени тяжести
Степень тяжести анемии, определяемую показателями крови в зависимости от возраста и пола пациента, условно делят на лёгкую, среднюю и тяжёлую. Лёгкая форма характеризуется снижением концентрации гемоглобина до 90 г/л (у больного могут наблюдаться общая слабость и повышенная утомляемость). Средняя степень определяется диапазоном от 70 до 90 г/л (больные жалуются на отдышку, тахикардию, головную боль, нарушение сна, шум в ушах, снижение аппетита), а тяжёлая – ниже границы в 70 г/л (главная опасность такого состояния – развитие сердечной недостаточности).
Классификация анемии по цветовому показателю
Цветовой показатель определяет уровень насыщенности эритроцитов гемоглобином. Его рассчитывают в процессе лабораторного анализа крови по специальной формуле. В зависимости от полученных результатов различают:
Классификация анемии по способности костного мозга к регенерации
Способность красного костного мозга к формированию эритроцитов определяется количественным показателем ретикулоцитов или «незрелых» эритроцитов (клеток-предшественников). Их уровень указывает на то, как активно в организме человека происходит процесс эритропоэза (образование красных кровяных телец).
Классификация анемии по морфологическому признаку
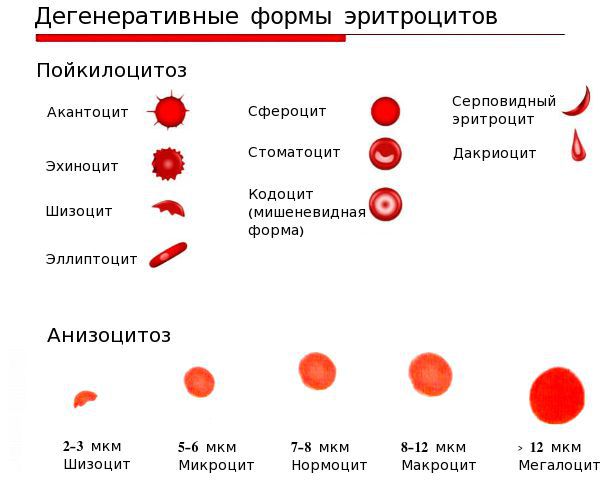
При анемиях во время исследований анализа крови пациента можно наблюдать разные по размеру эритроциты. В норме диаметр красных кровяных телец, обычно, составляет от 7,2 до 8,0 мкм (микрометр). Микроцитоз или меньший размер эритроцитов является симптомом железодефицитной анемии. Нормальный размер характерен для постгеморрагической анемии. Макроцитоз или больший размер эритроцитов указывает на анемии, связанные с дефицитом витамина B12 или фолиевой кислоты.
Классификация анемии по механизму развития патологического процесса
Выделяют следующие состояния:
Железодефицитная анемия – название свидетельствует о причине возникновения патологии. Вследствие дефицита важного микроэлемента происходит нарушение синтеза гемоглобина в организме. От уровня железа зависит поступление кислорода к клеткам тканей, стабильность окислительно-восстановительных процессов, функционирование иммунной, нервной и сердечно-сосудистой систем. Клинические проявления железодефицитной анемии – головокружения, обморочные состояния, слабость и вялость, одышка при любой нагрузке, сердцебиение. Типичными для данного заболевания также являются бледность кожных покровов, ломкость ногтей, истончение волос, трещины в уголках губ.
Гемолитическая анемия возникает в результате ускоренного разрушения эритроцитов (красных кровяных телец) и быстрого накопления продуктов их распада в организме. Основные проявления – повышенное количество непрямого билирубина в крови. У пациента наблюдается развитие анемического и желтушного синдромов с увеличением селезёнки и печени, а также характерное окрашивание кала и мочи.
Постгеморрагическая анемия – гематологические изменения, появляющиеся после острой или длительной хронической кровопотери в результате наружных или внутренних кровотечений (травмы, обильные менструации, геморрагические заболевания, желудочно-кишечные и лёгочные кровотечения). Основные проявления постгеморрагической анемии – сердцебиение, одышка, сильное головокружение, потемнение в глазах, заторможенность. В тяжёлых случаях – потеря сознания.
Сидеробластная (сидероахрестическая) анемия возникает в результате нарушения синтеза железа, вызывающего его дефицит в эритроцитах. Вследствие сбоя процессов попадания данного микроэлемента в молекулу гемоглобина железо в клетках замещается сидеробластами (клетками-предшественниками эритроцитов с вкраплениями железа в виде кольца). Такое состояние может быть врождённым или приобретённым. Специалисты считают, что главной причиной развития подобной анемии является недостаток вещества протопорфирина. Этот органический компонент, соединяясь с железом, превращается в гем – часть молекулы гемоглобина. Основные симптомы заболевания – нарушения в работе сердца и сосудов, расстройство пищеварения, бледность кожных покровов, головокружения, снижение памяти. Существует опасность накопления железа в разных органах, что способствует возникновению серьёзных осложнений (цирроз печени, сахарный диабет).
B12-дефицитная анемия – нарушение кроветворения в результате недостатка в организме человека витамина B12. Основные причины развития подобной анемии – отсутствие полноценного питания, нарушение всасывания B12 из-за воспалительных процессов в ЖКТ, алкоголизм, наследственная предрасположенность. Патология развивается постепенно, вызывая поражения органов пищеварения и нарушения в работе нервной системы.
Стоимость консультации при анемии?
Диагностические мероприятия
Для лечения анемии необходимо определить её вид и причину развития. Основным диагностическим методом данного заболевания являются лабораторные исследования анализа крови (общий и биохимический).
Изменения, которые наблюдаются в общем анализе крови:
Изменения, которые наблюдаются в биохимическом анализе крови:
Помимо этого требуется визуальный осмотр больного и составление подробного анамнеза. Среди наиболее распространённых симптомов – бледность кожи и слизистых оболочек, трещинки в уголках рта, «глянцевый» язык, увеличенная селезёнка.
Для эффективной коррекции состояния могут также потребоваться инструментальные методы обследования:
компьютерная томография пищевода, желудка, двенадцатиперстной кишки. колоноскопия. УЗИ печени, селезёнки, почек, половых органов. рентген лёгких.
Лечение анемии
Курс лечебной терапии проводится на основе поставленного диагноза и включает в себя назначение специальной диеты и медицинских препаратов, а также, в случае, необходимости – хирургическое вмешательство для устранения причин кровопотери.
Препараты железа считаются наиболее эффективными для борьбы с малокровием. Они лучше всасываются, быстрее повышают уровень гемоглобина, восстанавливают его запасы в организме, устраняют слабость и утомляемость. На основе данных анализа крови для каждого пациента в зависимости от ряда показателей (вид анемии, степень тяжести заболевания и причина его развития, возраст больного) рассчитывается индивидуальная суточная доза, продолжительность курса, профилактические мероприятия. В тяжёлых случаях возможно внутримышечное и внутривенное введение ампульных препаратов железа в условиях стационара, чтобы избежать побочных реакций и аллергий.
Препараты железа желательно принимать за час перед едой или через два часа после приёма пищи. Лекарственные средства запрещается запивать чаем или кофе. Эти напитки снижают всасываемость железа. Необходимо использовать воду или сок.
Прогнозы при железодефицитных анемиях в большинстве случаев благоприятны. Состояние пациентов значительно улучшается, повышается сопротивляемость организма, нормализуется сон и аппетит. Основа профилактики анемии – это сбалансированное питании. Не стоит увлекаться белковой пищей и сладостями. Круглый год на столе должны быть овощи, зелень и фрукты. Еще одно правило – ведение здорового образа жизни, занятия спортом, прогулки на свежем воздухе, полноценный отдых и хороший сон.
Записаться на обследование при анемии
Где пройти обследование при анемии в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете пройти обследование при анемии. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.