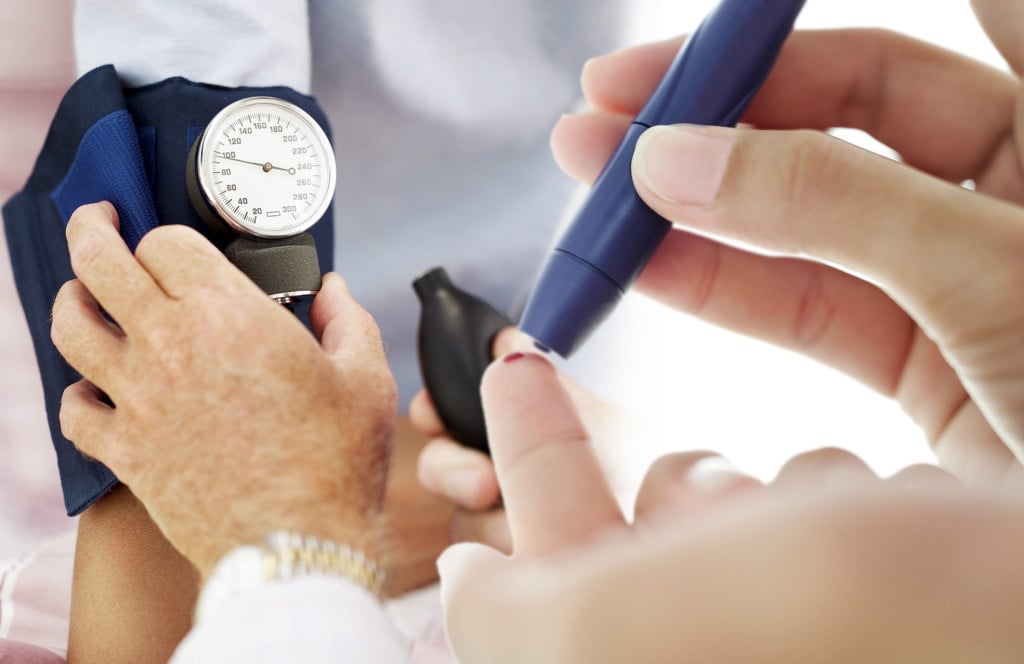
Антигипертензивная терапия что это такое
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Гипотензивное действие: что это такое
Гипотензивный эффект – что это такое? Этим вопросом задаются женщины и мужчины, впервые столкнувшиеся с проблемой повышения артериального давления или гипертонической болезнью и не имеющие представления, что значит гипотензивное действие препаратов, назначаемых им лечащим врачом. Гипотензивное действие – это снижение артериального давления под влиянием определенного препарата.
Опытные профессиональные врачи-терапевты высшей категории клиники терапии Юсуповской больницы, владеющие передовыми методиками лечения и диагностики, окажут квалифицированную помощь больным артериальной гипертензией, подберут эффективную схему лечения, исключающую развитие негативных последствий.
Гипотензивный синдром
Гипотензивный синдром представляет собой целый симптомокомплекс, отображающий стойкое понижение внутричерепного давления у женщин. Возникает он только у беременных в возрасте от 25-ти до 29-ти лет. Данный синдром в значительной степени снижает качество жизни будущей мамочки и требует квалифицированной медицинской помощи.
Причины
Причинами данной патологии выступают следующие факторы:
Каждая беременная женщина должна быть вдвойне внимательней к своему здоровью, поскольку на ней лежит ответственность еще и за жизнь ребенка. Любые изменения самочувствия должны быть поводом для консультации с врачом. Доктора Юсуповской больницы в любое время готовы ответить на все вопросы своих пациентов на приеме лично либо по телефону.
Симптомами гипотензивного синдрома у беременных являются:
Безусловно, многие из вышеперечисленных симптомов возникают у беременных и являются следствием изменения работы всех органов и систем в период вынашивания малыша. Никакого отношения к гипотензивному синдрому они могут и не иметь.
Но в любом случае, при ухудшении самочувствия будущей маме обязательно нужно сообщить об этом доктору. Осторожность и внимательность к своему здоровью позволят избежать развития осложнений, выявить гипотензивный синдром и пройти эффективный курс терапии.
Диагностика
Если при беременности появились симптомы недуга, необходимо пройти осмотры у гинеколога, невропатолога и нейрохирурга. Доктора проводят обследования, анализируют все жалобы пациентки и ставят предварительный диагноз. Чтобы его подтвердить или опровергнуть, беременной назначают ряд диагностических мероприятий, а именно:
В Юсуповской больнице все диагностические процедуры проводят на современной медицинской аппаратуре, позволяющей получить точные данные и оперативно приступить к лечению.
Гипотензивная терапия при сахарном диабете
Сахарный диабет является хроническим заболеванием, развитие которого связано с абсолютным либо относительным дефицитом гормона – инсулина. Недостаток инсулина либо отсутствие чувствительности к нему приводит к повышению в крови уровня глюкозы. Данное состояние оказывает негативное влияние на все системы и органы человеческого организма, в том числе и на сердечно-сосудистую систему.
Практически все больные, страдающие сахарным диабетом, жалуются на повышенное артериальное давление, снизить которое без помощи врача удается с большим трудом.
Гипертония и сахарный диабет
Гипертония у больных сахарным диабетом является неотъемлемой и очень опасной составляющей, которая может в несколько раз увеличивать риск развития следующих заболеваний:
Если показатели артериального давления превышают значения 140/90, не нужно медлить с обращением к специалисту, так как гипертония, возникающая на фоне сахарного диабета может привести к развитию необратимых последствий, зачастую не совместимых с жизнью.
Гипертония при сахарном диабете 1 типа
Основная и самая опасная причина артериальной гипертензии при сахарном диабете 1 типа заключается в наличии диабетической нефропатии у больных с данным недугом. Развитие этого осложнения наблюдается почти у 40% лиц, страдающих диабетом 1 типа. Повышение артериального давления напрямую связано с количеством белка, выделяемого с мочой.
Гипертензия, обусловленная почечной недостаточностью, развивается также вследствие слабого выведения натрия с мочой. При увеличении натрия в крови происходит накопление жидкости, необходимой для его разбавления. Ввиду увеличения объема циркулирующей крови повышается АД. Данный процесс может быть связан также с повышением концентрации глюкозы, что происходит при сахарном диабете. В результате, для снижения густоты крови в организме вырабатывается еще большее количество жидкости и объем циркулирующей крови дополнительно увеличивается и по этой причине.
Гипертония при сахарном диабете 2 типа
Одним из факторов, провоцирующих развитие сахарного диабета 2 типа, является инсулинорезистентность, т.е. снижение чувствительности тканей к действию инсулина.
Для компенсации инсулинорезистентности в крови циркулирует чрезмерное количество инсулина, что само по себе вызывает повышение артериального давления. Со временем происходит сужение просвета кровеносных сосудов, вызванное атеросклерозом, что также способствует возникновению гипертонической болезни. Параллельно у больных отмечается развитие абдоминального ожирения, а, как известно, именно из жировой ткани в кровь выделяются вещества, повышающие артериальное давление.
Гипертония при диабете: особенности
У больных сахарном диабетом наблюдается нарушение естественного суточного ритма колебаний АД. У здорового человека в утреннее и ночное время показатели артериального давления, как правило, ниже, чем в дневные часы на 10-20%. У больных сахарным диабетом снижения давления ночью не отмечается. Более того, ночные показатели давления у них могут быть даже выше, чем дневные. По мнению специалистов, данное явление обусловлено диабетической нейропатией. Повышенная концентрация сахара в крови приводит к поражению автономной нервной системы, которая отвечает за регуляцию жизнедеятельности организма. Происходит ухудшение способности сосудов к регуляции своего тонуса – сужению и расслаблению в зависимости от нагрузок.
Гипотензивные препараты при сахарном диабете
На сегодняшний день известны восемь групп гипотензивных препаратов, из них пять считаются основными, а три – дополнительными. Гипотензивная терапия при сахарном диабете представляет собой прием следующих средств:
Лекарственные средства, которые составляют дополнительные группы, назначаются, чаще всего, в качестве компонентов комбинированного лечения.
Гипотензивная терапия: общие правила
Как симптоматическая гипертония, так и гипертоническая болезнь требует коррекции с помощью препаратов, обладающих гипотензивным действием. Гипотензивная терапия может проводиться лекарственными средствами, отличающимися механизмом действия: антиадренергическими средствами, вазодилаторами, антагонистами кальция, антагонистами ангиотензина, а также диуретиками.
Получить информацию, что такое гипотензивное действие препарата, какие лекарства принимать при повышенном давлении можно не только у лечащего врача, но и у фармацевта.
Артериальная гипертензия является хроническим заболеванием, при котором необходима постоянная лекарственная поддержка, ежедневный контроль и регулярный прием назначенных медикаментов. От соблюдения этих правил зависит не только состояние здоровья, но и жизнь человека.
Несмотря на общедоступность правил терапии для снижения давления, многим больным приходится напоминать, как должна выглядеть схема лечения гипертонии:
Гипотензивная терапия: препараты для снижения давления
В ходе гипотензивной терапии на сегодняшний день используют несколько основных групп препаратов, способствующих снижению артериального давления:
Все вышеперечисленные группы обладают сопоставимой эффективностью и своими особенностями, определяющими их использование в той или иной ситуации.
Бета-адреноблокаторы
Препараты данной группы обеспечивают снижение вероятности развития коронарных осложнений у больных, страдающих стенокардией, предупреждают сердечно-сосудистые катастрофы у пациентов с перенесенным инфарктом миокарда, тахиаритмией, используются у больных, имеющих хроническую сердечную недостаточность. Бета-адреноблокаторы не рекомендуется принимать пациентам с сахарным диабетом, нарушением липидного обмена и метаболическим синдромом.
Ингибиторы АПФ
Ингибиторы ангиотензинпревращающего фермента имеют выраженные гипотензивные свойства, они оказывают органопротективные эффекты: их применение обеспечивает снижение риска возникновения осложнений атеросклероза, уменьшение гипертрофии левого желудочка сердца, замедленное снижение функции почек. Ингибиторы АПФ отличаются хорошей переносимостью, отсутствием негативных воздействий на липидный обмен и уровень глюкозы.
Антагонисты кальция
Помимо гипотензивных свойств, препараты данной группы обладают антиангинальным и органопротекторным действием, способствуют снижению риска развития инсультов, атеросклеротического поражения сонных артерий и гипертрофии левого желудочка. Антагонисты кальция могут использоваться отдельно или в комбинации с другими препаратами, обладающими гипотензивными свойствами.
Диуретики
Препараты мочегонного действия, как правило, применяются на фоне приема других гипотензивных препаратов для того, чтобы усилить терапевтический эффект.
Диуретики назначают также лицам, страдающим такими патологиями, как рефрактерная гипертензия и хроническая сердечная недостаточность. Во избежание развития побочных действий, при постоянном приеме данных препаратов назначаются минимальные дозировки.
Блокаторы рецепторов ангиотензина II
Препараты этой группы, обладающие нейро- и кардиопротекторным эффектом, применяются в целях улучшения контроля показателей глюкозы в крови. Они позволяют увеличить продолжительность жизни больных, страдающих хронической сердечной недостаточностью. Гипотензивная терапия с использованием блокаторов рецепторов ангиотензина II может назначаться пациентам, перенесшим инфаркт миокарда, страдающих почечной недостаточностью, подагрой, метаболическим синдромом и сахарным диабетом.
Гипотензивная терапия при гипертоническом кризе
Даже несмотря на постоянную гипотензивную терапию периодически может возникать внезапное повышение артериального давления до достаточно высоких показателей (признаки поражения органов-мишеней при этом отсутствуют). Развитие неосложненного гипертонического криза может быть обусловлено непривычными физическими нагрузками, эмоциональными стрессами, употреблением алкоголя либо соленой, жирной пищи. Подобное состояние не является опасным для жизни, однако угрожает развитием негативных последствий, поэтому требует своевременного лечения.
Слишком быстрое снижение артериального давления нежелательно. Оптимально, если в первые два часа после приема лекарственного средства давление понижается не более, чем на 25% от исходных показателей. Нормальные значения АД, как правило, восстанавливаются в течение суток.
Восстановить контроль артериального давления помогают препараты быстрого действия, благодаря которым обеспечивается практически моментальный гипотензивный эффект. Каждый из препаратов для быстрого снижения АД имеет свои противопоказания, поэтому подбирать их должен врач.
Через 30 минут после приема гипотензивного средства необходимо измерить уровень артериального давления для оценки эффективности терапии. В случае необходимости, для того чтобы восстановить нормальный уровень АД, через полчаса-час можно принять дополнительную таблетку (перорально или сублингвально). При отсутствии улучшений (снижении давления менее чем на 25% либо его прежних чрезмерно высоких показателях) следует немедленно обратиться за помощью врача.
Клиника располагает новейшим современным диагностическим и лечебным оборудованием от мировых лидеров – производителей медицинской техники, что позволяет выявить первые проявления гипертонии на самом раннем диагностическом уровне и подобрать максимально эффективные методы лечения недуга. При составлении схемы лечения учитывается возраст, состояние больного и другие индивидуальные факторы.
Консервативная терапия в Юсуповской больнице предполагает применение препаратов последнего поколения, обладающих минимальным количеством побочных эффектов. Консультации проводят высококвалифицированные врачи-терапевты, владеющие огромным опытом лечения гипертонической болезни и её последствий, в том числе и инсульта.
Записаться на консультацию к ведущим специалистам клиники можно по телефону или на сайте Юсуповской больницы через форму обратной связи.
Алгоритм выбора препарата для лечения артериальной гипертонии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В статье представлен алгоритм выбора оптимального гипотензивного лекарственного препарата для лечения артериальной гипертонии (АГ), в т. ч. у пациентов с высокой коморбидностью (например, при сочетании АГ с хронической сердечной недостаточностью (ХСН), сахарным диабетом (СД), нефропатией, гипертрофией миокарда левого желудочка сердца). Дана классификация АГ, описаны основные группы гипотензивных препаратов с характеристикой механизма их действия и возможных побочных эффектов. Также внимание уделено немедикаментозной терапии: психологической разгрузке, отказу от курения и ограничению потребления спиртных напитков, физической нагрузке и рациональному питанию. Авторы статьи подробно охарактеризовали гипотензивный препарат из группы блокаторы АТ1-рецепторов ангиотензина II – кандесартан (Гипосарт, компания «Акрихин»). Представлены результаты многоцентровых рандомизированных исследований кандесартана у больных с АГ, нефропатией на фоне СД и сердечной недостаточностью.
Представленный алгоритм направлен на достижение протективного эффекта в отношении органов-мишеней. В статье приведена доказательная база эффективности и безопасности препарата кандесартан. Кандесартан обладает хорошим дозозависимым антигипертензивным эффектом у всех категорий больных АГ и может быть рекомендован для более широкого клинического использования.
Ключевые слова: блокатор АТ1-рецепторов ангиотензина II, кандесартан, Гипосарт, артериальная гипертония, нефропатия, сердечная недостаточность, инфаркт миокарда.
Для цитирования: Задионченко В.С., Щикота А.М., Ялымов А.А. и др. Алгоритм выбора препарата для лечения артериальной гипертонии. РМЖ. 2017;4:296-301.
The algorithm of selection of the drug for the treatment of hypertension
Zadionchenko V.S. 1, Schikota A.M. 1, Yalymov A.A. 1, Shehyan G.G. 1, Timofeeva N.Y. 1, Oganezova L.G. 2,3 Terpigorev S.A. 3, Kabanova T.G.3, Nikishenkov A.M. 3
1 Moscow State Medical Stomatological University named after A.I. Evdokimov
2 Russian National Research Medical University named after N.I. Pirogov, Moscow
3 M.F. Vladimirskiy Moscow Regional Research and Clinical Institute
Key words: blocker AT1-receptor of angiotensin II, candesartan, Geocart, hypertension, nephropathy, heart failure, myocardial infarction
For citation: Zadionchenko V.S., Schikota A.M., Yalymov A.A. et al. The algorithm of selection of the drug for the treatment of hypertension // RMJ. 2017. № 4. P.296 –301.
В статье представлен алгоритм выбора оптимального гипотензивного лекарственного препарата для лечения артериальной гипертонии
Классификация уровня АД и определение артериальной гипертонии:
Принципы выбора медикаментозной терапии при АГ
Заключение
Только для зарегистрированных пользователей
Безопасная гипотензивная терапия: снижение АД или контроль?
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Рациональная гипотензивная терапия остается одной из основных проблем кардиологии. В чем причина такого интереса? С одной стороны, это происходит из-за того, что артериальная гипертензия (АГ) является одним из основных факторов риска развития атеросклероза, ишемической болезни сердца и приводит к сердечно-сосудистым осложнениям (ССО), таким как инфаркт миокарда (ИМ), мозговой инсульт (МИ) и хроническая сердечная недостаточность. С другой стороны, есть ряд актуальных, но не решенных вопросов в лечении АГ. Некоторые врачи пытаются выделить ту или иную группу препаратов, в качестве препаратов выбора для терапии АГ или для скорейшего снижения АД выбирают нерациональные комбинации гипотензивных препаратов. Однако для ряда пациентов быстрое достижение целевых уровней АД может сопровождаться развитием осложнений [1–3].
В российских рекомендациях по диагностике и лечению АГ рекомендованы 5 основных классов гипотензивных препаратов: ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина I (БРА), антагонисты кальция, β-адреноблокаторы, диуретики. Пока нет убедительных данных, свидетельствующих о преимуществе одного класса антигипертензивных препаратов над другими [4]. Также в качестве дополнительных классов могут использоваться α-адреноблокаторы, агонисты имидазолиновых рецепторов и прямые ингибиторы ренина. При выборе антигипертензивной терапии (АГТ) необходимо в первую очередь оценить эффективность, вероятность развития побочных эффектов и преимущества лекарственного средства в определенной клинической ситуации.
Проведенный метаанализ, включивший 7 рандомизированных исследований (из них 4 крупных клинических исследования: Dutch TIA trial; PATS; HOPE; PROGRESS) и в общей сложности 15 527 пациентов, показал, что проводимая АГТ позволяет снизить риск повторного инсульта на 24%, ИМ – на 21% и сердечно-сосудистых событий – на 21% [5].
В рекомендациях рабочей группы по лечению АГ Европейского общества гипертонии (ESH) и Европейского общества кардиологов (ESC) по лечению АГ 2013 г., в седьмом отчете Совместной национальной комиссии по предупреждению, выявлению, оценке и лечению высокого артериального давления США (JNC VII) целевыми значениями АД признаны снижение САД и ДАД менее 140/90 мм рт. ст. у всех больных АГ, у пациентов с сахарным диабетом – ДАД Литература
Только для зарегистрированных пользователей
Комбинированная антигипертензивная терапия:современное состояние
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Повышение уровня артериального давления (АД) является результатом сложного взаимодействия генетических факторов и факторов окружающей среды, ведущего к активации и/или подавлению систем регуляции АД. Сложность механизмов, обеспечивающих контроль АД, о которой впервые заговорил Ирвин Пэйдж (Irvine Page), существенным образом влияет на различия в индивидуальной чувствительности к антигипертензивной терапии [1]. Огромное число вариантов артериальной гипертензии (АГ) делает практически невозможным, за малым исключением, определение конкретного варианта повышения АД в повседневной практике врача, который принимает решение о выборе лечения.
АГ является гемодинамическим нарушением по определению, и рост периферического сосудистого сопротивления – отличительная гемодинамическая особенность повышенного уровня АД. Понимание этого факта привело к открытию и разработке специального класса вазодилататоров с целенаправленным механизмом действия, хотя многие из ранее используемых антигипертензивных средств также обладали вазодилатирующим действием, например, за счет блокады активности симпатической нервной системы. Первым неспецифическим вазодилататором был гидралазин, за ним последовали вазодилататоры, блокирующие кальциевые каналы гладкомышечных клеток сосудов (антагонисты кальция – АК), постсинаптические α–адренорецепторы периферических нейронов симпатической нервной системы (α–блокаторы) и блокаторы ренин–ангиотензин–альдостероновой системы (РААС) (ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов к ангиотензину (БРА); наконец, последними появились прямые ингибиторы ренина (ПИР).
Вазодилатирующий эффект присущ и тиазидным диуретикам (ТД), которые, уменьшая содержание натрия в гладкомышечных клетках сосудов, уменьшают их чувствительность к вазопрессорам – катехоламинам и др. При использовании антигипертензивных средств в разнородной популяции больных АГ селективность действующих веществ и другие их особенности приводят к непредсказуемому снижению АД у каждого конкретного больного. Например, назначение иАПФ больному с гиперактивацией РААС вследствие стеноза почечной артерии приведет к значительному снижению АД и нарушению функции почек [2]. В свою очередь, назначение иАПФ пожилым людям и лицам негроидной расы (у которых в большинстве случаев отмечается пониженный уровень активности РААС) приведет лишь к небольшому снижению АД [3]. Чаще всего «фенотип» АГ у конкретного больного остается неуточненным.
В недавно проведенном метаанализе 354 плацебо–контролируемых исследований различных режимов антигипертензивной монотерапии у специально не отбиравшихся больных АГ (n=56 000) показано среднее снижение (скорректированное с учетом плацебо) систолического АД на 9,1 мм рт.ст. и диастолического АД – на 5,5 мм рт.ст. [4]. За этими средними значениями скрывается большой разброс индивидуальных реакций на антигипертензивную терапию – от снижения САД на 20–30 мм рт.ст. и до полного отсутствия эффекта, а иногда – даже некоторого повышения АД [5].
Второй фактор, определяющий индивидуальную реакцию на антигипертензивную монотерапию, – индивидуальные различия систем контррегуляции АД, активируемых в ответ на снижение его уровня. В некоторых случаях подобная реакция может полностью компенсировать снижение АД. Таким образом, использование антигипертензивной монотерапии далеко не всегда дает удовлетворительный результат. Каким должен быть следующий шаг в подобной ситуации? Следует ли увеличить дозу, заменить препарат или использовать комбинацию антигипертензивных средств?
Обоснование применения
комбинированной антигипертензивной терапии
Основание для использования комбинированной терапии при АГ достаточно очевидно. Во–первых, в отличие от назначаемой вслепую монотерапии сочетание препаратов, действующих на разные системы регуляции АД, значительно повышает вероятность его эффективного снижения. Во–вторых, назначение комбинации препаратов можно расценивать как попытку заблокировать активацию контррегуляторных систем, противодействующих снижению АД на фоне применения монотерапии (рис. 1).
В–третьих, значительная часть популяции больных АГ страдает так называемой умеренной или выраженной АГ (2–й стадии) [6], к этой группе можно отнести больных с систолическим АД более 160 мм рт.ст. и/или диастолическим АД более 100 мм рт.ст., что составляет около 15–20% от всех больных АГ. Именно данные больные находятся в группе наиболее высокого риска сердечно–сосудистых событий. Повышение АД на каждые 20 мм рт.ст. удваивает риск подобных событий.
Риск АГ увеличивается с возрастом, причем также возрастает и доля больных с АГ 2–й стадии. С возрастом связано и повышение доли больных с изолированной систолической АГ, которая является причиной потери эластичности сосудов и росте сосудистого сопротивления.
Несмотря на некоторые различия в рекомендациях, в части из них комбинированное лечение относится к терапии первого ряда, правда, лишь при определенных условиях. Подобное место комбинированной терапии является закономерным ввиду рисков тяжелой АГ, признания неизбежности использования двойной (а иногда и тройной) терапии для достижения целевых значений АД менее 140/90 мм рт.ст. и необходимости быстро снизить АД до более приемлемого уровня для снижения имеющихся рисков.
При систолическом АД, превышающем целевые значения на 20 мм рт.ст., и/или диастолическом АД, превышающем целевые значения на 10 мм рт.ст., Объединенный национальный комитет по профилактике, диагностике и лечению высокого АД США (JNC–7) рекомендует начинать антигипертензивную терапию с комбинации из двух препаратов. Подобные рекомендации содержатся и в последних российских рекомендациях, причем рекомендация по применению комбинированной антигипертензивной терапии первого ряда распространяется и на больных с более низкими уровнями АД, имеющих множественные факторы риска, повреждение органов–мишеней, сахарный диабет, заболевания почек или ассоциированные сердечно–сосудистые заболевания [7].
Существуют опасения, что применение более чем одного антигипертензивного препарата в начале лечения может в ряде случаев спровоцировать клинически значимую гипотонию и повысить риск коронарных событий. Анализ исследований по лечению АГ предоставил некоторые доказательства существования J–образной связи между снижением АД и сердечно–сосудистым риском, однако, по всей видимости, это относится к больным из группы высокого риска, в том числе при наличии известной ИБС, когда выраженное снижение АД может привести к ухудшению перфузии миокарда [8]. Больные с неосложненной АГ низкие значения АД переносят удовлетворительно, как, например, в исследовании Systolic hypertension in Elderly («Систолическая гипертензия у пожилых»), где в группе активного лечения удалось снизить систолическое АД до 60 мм рт.ст. [9]. Продолжающиеся исследования, спланированные для сравнения начала антигипертензивной терапии с двойной и последовательной монотерапией, позволят оценить безопасность нового подхода.
В–четвертых, по сравнению с монотерапией комбинированная терапия позволяет добиться снижения вариабельности АД [10]. Дополнительный анализ нескольких рандомизированных исследований показал, что вариабельность систолического АД от визита к визиту является сильным и независимым от среднего АД предиктором инфаркта миокарда и инсульта [18]. Обращает на себя внимание, что наибольшую эффективность в уменьшении подобной вариабельности АД и риска инсульта проявили АК и диуретики. β–блокаторы, наоборот, дозозависимым образом увеличивали вариабельность систолического АД и показали наименьшую эффективность в профилактике инсульта. Добавление АК или, в меньшей степени, диуретика к ингибитору РААС снижает вариабельность систолического АД, что является дополнительным аргументом в поддержку комбинированной терапии.
Комбинации препаратов
Существует 7 классов антигипертензивных препаратов, каждый из которых включает по несколько представителей, поэтому существует большое количество комбинаций (табл. 1). Ниже будут представлены комбинации в соответствии с их делением на рациональные (предпочтительные), возможные (приемлемые) и неприемлемые или неэффективные. Отнесение комбинации к той или иной группе зависит от данных по исходам, антигипертензивной эффективности, безопасности и переносимости.
Рациональные (предпочтительные) комбинации
Ингибиторы РААС и диуретики. В настоящее время данная комбинация наиболее часто используется в клинической практике. Значительное число исследований с факториальным дизайном показало дополнительное снижение АД при использовании комбинации ТД и иАПФ, БРА или ПИР. Диуретики уменьшают объем внутрисосудистой жидкости, активируют РААС, что тормозит выведение соли и воды, а также противодействует вазодилатации. Добавление к диуретику ингибитора РААС ослабляет действие этого контррегуляторного механизма. Кроме того, применение диуретика способно вызвать гипокалиемию и нарушение толерантности к глюкозе, а блокаторы РААС способны ослабить это нежелательное действие. Показано, что хлорталидон эффективнее снижает АД, чем гидрохлоротиазид, т.к. имеет бо́льшую продолжительность действия, поэтому именно хлорталидону следует отдавать предпочтение в качестве второго компонента в комбинации с ингибитором РААС. Большинство ингибиторов РААС доступны в фиксированной комбинации с гидрохлоротиазидом.
Недавно закончено исследование гипертензии у больных старческого возраста (старше 80 лет) (HYVET, Hypertension in the Very Elderly), в котором оценивалась эффективность тиазидоподобного диуретика индапамида. К этому диуретику для усиления антигипертензивного действия присоединялся иАПФ периндоприл у 75% больных. Показано 30% снижение частоты инсультов и 64% снижение сердечной недостаточности при использовании этой комбинации в сравнении с плацебо.
С применением комбинации иАПФ и диуретика был осуществлен проект ЭПИГРАФ под эгидой Всероссийского научного общества кардиологов. Этот проект состоял из двух многоцентровых исследований – ЭПИГРАФ–1 и ЭПИГРАФ–2. Данный проект ценен тем, что он способствовал созданию нефиксированной комбинации Энзикс («Штада»), содержащей два препарата в одном блистере – эналаприл (иАПФ) и индапамид (диуретик), что позволяет при необходимости менять их дозировки и соотнести время приема с циркадным ритмом АД, иметь 2 препарата в одной упаковке, а не пользоваться двумя отдельными. Препарат выпускается в трех формах: Энзикс – 10 мг эналаприла и 2,5 мг индапамида; Энзикс Дуо – 10 мг эналаприла и 2,5 мг индапамида + 10 мг эналаприла; Энзикс Дуо форте – 20 мг эналаприла и 2,5 мг индапамида + 20 мг эналаприла. Различные дозировки позволяют корригировать терапию в зависимости от степени тяжести и риска АГ, переносимости лекарственных препаратов.
В исследовании, проведенном на Украине, изучалось влияние длительной терапии нефиксированной комбинацией эналаприла и индапамида в 1 блистере (Энзикс, Энзикс Дуо) на суточный профиль АД и параметры ремоделирования ЛЖ, его систолическую и диастолическую функцию, а также качество жизни пациентов со стабильной АГ. Результаты исследования показали, что у больных АГ длительный прием комбинации эналаприла и индапамида (Энзикс, Энзикс Дуо) значительно улучшает показатели величины и скорости утреннего подъема АД и позитивно влияет на вариабельность АД. Также полученные данные свидетельствовали о том, что длительный прием нефиксированной комбинации эналаприла и индапамида в 1 блистере (Энзикс, Энзикс Дуо) оказывает отчетливый антигипертензивный эффект, приводит к обратному развитию ремоделирования ЛЖ и улучшению его диастолической функции, повышению качества жизни наряду с хорошим профилем безопасности и переносимости.
Ингибиторы РААС и антагонисты кальция. Комбинирование АК с ингибитором АПФ, АРБ или ПИР позволяет добиться дополнительного снижения АД. Периферические отеки – обычное дозозависимое нежелательное явление, наблюдаемое при монотерапии дигидропиридиновыми АК. Ослабить выраженность данного нежелательного явления можно за счет добавления к АК ингибитора РААС. Согласно результатам недавно проведенного метаанализа, иАПФ более эффективны в этом отношении, чем БРА [15]. Согласно результатам исследования ACCOMPLISH (The Avoiding Cardiovascular Events through Combination Therapy in Patients Living with Systolic Hypertension Trial, Исследование по изучению применения комбинированной терапии для предотвращения сердечно–сосудистых событий у пациентов с систолической АГ), фиксированная комбинация иАПФ беназеприла с АК амлодипином эффективнее в отношении снижения заболеваемости и смертности, чем фиксированная комбинация иАПФ с гидрохлоротиазидом [12]. В целом иАПФ и БРА показали одинаковое снижение частоты достижения конечных точек, хотя существует предположение, что иАПФ обладают несколько более выраженным кардиопротективным действием, а БРА лучше защищают от инсультов.
В международном исследовании INVEST сравнивали два режима антигипертензивной терапии: верапамил, к которому при необходимости добавлялся трандолаприл, и атенолол, к которому при необходимости добавляли гидрохлоротиазид [16]. В исследование было включено 22 576 больных АГ с установленным диагнозом ИБС, наблюдение осуществлялось на протяжении 2,7 лет. Главная комбинированная конечная точка, представленная сердечно–сосудистыми событиями, была достигнута в обеих группах с одинаковой частотой. По всей видимости, это можно объяснить тем, что недостатки схемы лечения, включавшей β–блокатор при АГ, компенсировались преимуществами β–блокаторов при ИБС.
b–блокаторы и диуретики. Эту комбинацию не все эксперты относят к числу рациональных. Вместе с тем показано, что присоединение диуретиков к β–блокаторам вызывает усиление антигипертензивного эффекта в популяциях с низкорениновой АГ. Хотя оба класса препаратов имеют схожие побочные эффекты в виде нарушения толерантности к глюкозе, развития сахарного диабета и нарушения половой функции, однако реальное клиническое значение «метаболических» побочных явлений сильно преувеличено, и исследования по изучению конечных точек показали, что применение подобной комбинации приводит к снижению сердечно–сосудистой заболеваемости и смертности [11].
Возможные (приемлемые) комбинации
Блокаторы кальциевых каналов и диуретики. Большинство врачей не всегда комбинируют АК с диуретиками. Однако в исследовании VALUE (Valsartan Antihypertensive Long–term Use Evaluation Trial) к амлодипину, при его недостаточной эффективности, добавляли гидрохлоротиазид, и подобная комбинация хорошо переносилась больными, хотя в сравнении с группой валсартана риск обнаружения сахарного диабета и гиперкалиемии повышался [13]. Тем не менее в группе амлодипина сокращение заболеваемости и смертности оказалось не меньше, чем в группе валсартана.
Блокаторы кальциевых каналов и β–блокаторы. Комбинация β–блокатора с дигидропиридиновым АК оказывает дополнительный эффект на снижение АД и в целом переносится довольно хорошо. И наоборот, β–блокаторы не следует комбинировать с недигидропиридиновыми АК, такими как верапамил и дилтиазем. Сочетание отрицательного хронотропного эффекта обоих классов препаратов может привести к развитию брадикардии или блокады сердца, вплоть до полной поперечной, и к смерти больного.
Двойная блокада кальциевых каналов. В недавно проведенном метаанализе показано, что комбинация дигидропиридинового АК с верапамилом или дилтиаземом ведет к дополнительному снижению АД без существенного увеличения частоты нежелательных явлений [17]. Подобная комбинированная терапия может быть использована у больных с документированными ангионевротическими отеками на фоне приема ингибиторов РААС, а также у больных с выраженной почечной недостаточностью, сопровождающейся риском гиперкалиемии. Однако данных об отдаленной безопасности и исходах на фоне подобной терапии на настоящий момент нет.
Двойная блокада РААС. Применение этой комбинации основано на усилении АД–снижающего действия, что было доказано в целом ряде исследований. Однако значимость этой комбинации уменьшилась в связи с неподтвержденной безопасностью по данным длительных исследований. В исследовании ONTARGET у больных, получавших комбинированную терапию телмисартаном и рамиприлом, отмечено больше нежелательных явлений, а число сердечно–сосудистых событий, несмотря на некоторое дополнительное снижение АД, не уменьшилось по сравнению с монотерапией. Таким образом, в подобной комбинации у больных с высоким риском развития неблагоприятных событий нет особого смысла. Однако в связи с тем, что блокада РААС посредством иАПФ или БРА повышает активность ренина плазмы, было высказано предположение об эффективности добавления прямого ингибитора ренина. В двойном слепом исследовании комбинации алискирена и БРА, проведенном у 1797 больных, выявлено небольшое, но статистически значимое снижение АД. Примечательно, что в открытом проспективном перекрестном исследовании больных с резистентной АГ антагонист альдостерона спиронолактон эффективнее снижал АД, чем двойная блокада РААС [18]. Применение комбинации ПИР с ингибитором АПФ или БРА в исследовании ALTITUDE (Aliskiren Trialin Type 2 Diabetes Using Cardiovascular and Renal Disease End points, Исследование алискирена у больных сахарным диабетом 2 типа с использованием сердечно–сосудистых и почечных конечных точек) по результатам промежуточного анализа в 2012 г. оказалось нецелесообразным из–за увеличения риска развития нежелательных событий, и исследование было досрочно прекращено. По–видимому, целесообразно комбинации иАПФ с БРА перевести в группу нерекомендуемых комбинаций.
Неприемлемые и неэффективные комбинации
Блокаторы РААС и β–блокаторы. Комбинацию данных классов препаратов часто используют у больных, перенесших инфаркт миокарда, а также у больных с сердечной недостаточностью, т.к. было показано, что они снижают частоту повторных инфарктов и улучшают выживаемость. Однако данная комбинация не дает какого–либо дополнительного снижения АД в сравнении с монотерапией этими препаратами. Таким образом, использовать комбинацию ингибитора РААС и β–блокатора для лечения АГ как таковой нецелесообразно.
β–блокаторы и препараты с центральным антиадренергическим действием. Комбинирование β–блокаторов с антиадренергическими препаратами центрального действия, такими как клонидин, дает минимальное дополнительное снижение АД или вообще не дает никакой пользы. Более того, при использовании подобной комбинации даже наблюдались реакции с чрезмерным повышением АД [19].
Другие классы препаратов в комбинированной терапии: α–блокаторы и спиронолактон
Антагонисты α–адренорецепторов широко используются в качестве дополнительной терапии для достижения целевых значений АД. Появление лекарственных форм с продленным высвобождением лекарственного вещества улучшило профиль переносимости этих препаратов. Данные обсервационного анализа исследования ASCOT (the Anglo–Scandinavian Cardiac Outcomes Trial, Англо–скандинавское исследование сердечных исходов) показали, что доксазозин в лекарственной форме желудочно–кишечной терапевтической системы, используемый как третий ряд терапии, снижает АД и вызывает умеренное снижение липидов сыворотки [20]. В отличие от полученных ранее в исследовании ALLHAT (Antihypertensive and Lipid–Lowering Treatment to Prevent Heart Attack Trial, Исследование по антигипертензивной и липидснижающей терапии для предотвращения сердечной атаки) данных, применение доксазозина в исследовании ASCOT не показало связи с увеличением частоты сердечной недостаточности.
Терапия, состоящая из 4 антигипертензивных препаратов, часто требуется больным с резистентной к лечению препаратами в максимальных дозах или тройной антигипертензивной терапии, включающей блокатор РААС, АК и тиазидный диуретик, АГ (невозможность достичь целевых значений
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.