Антиконгестивное действие что это
Правила применения деконгестантов
Деконгестантами, или сосудосуживающими назальными средствами, называют капли и спреи в нос, которые применяются для устранения отека слизистых. Подобные препараты можно использовать при сильной заложенности носа, которая затрудняет или делает невозможным носовое дыхание, мешает есть и спать. Деконгестанты работают быстро и мощно, восстанавливают дыхание носом всего за пару минут. Однако столь положительный эффект сопряжен с некоторыми опасностями.
Побочные эффекты
Правила применения
Согласно рекомендациям американской службы по контролю качества пищевых продуктов и лекарств (FDA), местные деконгестанты противопоказаны детям младше 6 лет. Для детей до 12 лет их применение нежелательно. Согласно клиническим рекомендациям Союза педиатров РФ, сосудосуживающие капли при необходимости могут назначаться с рождения. Учитывая столь разноречивые данные, при применении деконгестантов следует руководствоваться следующими правилами:
1. Сосудосуживающие капли и спреи лучше применять только при острой необходимости (если малыш вообще не дышит носом, не может есть или спать из-за отека).
2. К сосудосуживающим каплям следует прибегать, если отек сохраняется после применения солевых растворов.
3. Деконгестантами лучше пользоваться только по назначению врача.
4. По возможности нужно свести к минимуму кратность применения средства. Например, пользоваться лекарством только перед сном.
5. Важно строго соблюдать возрастную дозировку. Лучше в меньшую сторону. Взрослым, которые давно не пользовались такими медикаментами, можно выбирать средства с детской концентрацией.
6. Применять сосудосуживающие капли рекомендуется не дольше 3-5 дней.
Выбираем препарат
Если вам назначили сразу несколько препаратов для интраназального применения, нужно учитывать их состав. Нередко комбинированные средства (Виброцил, Ринофлуимуцил) уже содержат сосудосуживающий компонент, а увеличивая количество деконгестантов, мы увеличиваем риск побочных эффектов.
Противопоказания
Местные деконгестанты нужно использовать только по рекомендации врача. Применение этих средств противопоказано в следующих случаях:
При беременности и лактации лучше избегать этих препаратов, в случае крайней необходимости важно обсудить возможность их приема с врачом!
Помните, что применение сосудосуживающих спреев или капель должно быть обоснованным. Ответственное отношение к медикаментам позволяет не только избежать побочных эффектов, но в некоторых случаях — сохранить здоровье.
Применение антиконгестантов при острых респираторных вирусных инфекциях у детей
Опубликовано в журнале:
«Практика педиатра», февраль 2010, с. 54-58
А.Л. Заплатников, профессор кафедры педиатрии ГОУ ДПО Российская медицинская академия последипломного образования Росздрава, зампред комитета по этике Национального органа контроля медицинских иммунобиологических препаратов, д-р мед. наук
Антиконгестанты – это назальные сосудосуживающие лекарственные средства, терапевтический эффект которых направлен на купирование насморка и заложенности носа (от англ. congestion – закупорка, застой).
Механизм действия антиконгестантов связан с сужением сосудов слизистой оболочки носа. Благодаря этому уменьшается отек слизистой оболочки, снижается назальная гиперсекреция. В зависимости от способа применения различают системные и местные (топические) антиконгестанты. Следует особо отметить, что у детей до 12 лет могут быть использованы сосудосуживающие препараты исключительно топического действия [2, 6–8].
В педиатрической практике антиконгестанты наиболее часто применяются для лечения симптомов острого воспаления слизистой оболочки носа, развивающегося на фоне острой респираторной вирусной инфекции (ОРВИ) [3, 6]. Признаками ринита служат насморк, чувство заложенности носа, нарушение носового дыхания. Затруднение носового дыхания у детей раннего возраста, учитывая их анатомо-физиологические особенности, может стать причиной снижения аппетита, появления беспокойства, нарушения сна. Нельзя не обратить внимание также на то, что при рините из-за гиперсекреции и отека слизистой оболочки нарушаются дренаж параназальных синусов и аэрация среднего уха, что может способствовать развитию у маленьких пациентов синусита, евстахиита и среднего отита [1, 3, 6].
Применение антиконгестантов при ОРВИ не только купирует симптомы ринита, принося субъективное облегчение ребенку, способствуя нормализации его сна и аппетита, но также предупреждает развитие осложнений, таких как синусит, евстахиит, острый средний отит. Это связано с тем, что благодаря назальным сосудосуживающим препаратам купируются гиперсекреция и отек слизистой оболочки носа, нормализуется дренаж параназальных синусов, снижается риск обструкции слуховой трубы и восстанавливается аэрация среднего уха [1, 3].
Среди топических антиконгестантов, используемых в современной педиатрической практике, наибольшее предпочтение отдают производным имидазолина (оксиметазолин, ксилометазолин, тетризолин и др.) и бензолметанола (фенилэфрин) (табл. 1). Механизм действия этих веществ связан с их симпатомиметическим эффектом, развивающимся в результате активации постсинаптических альфа-адренорецепторов сосудов слизистой оболочки носа. Это сопровождается сужением сосудов, что приводит к уменьшению гиперемии и отека слизистой оболочки носа, снижению назальной секреции и сосудистой проницаемости. В результате улучшается носовое дыхание, купируется насморк и исчезает чувство «заложенности» [1, 5–8].
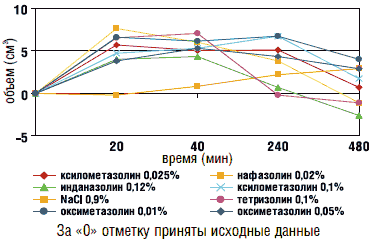
В зависимости от продолжительности сосудосуживающего эффекта выделяют антиконгестанты короткого, среднего и длительного действия (см. табл. 1, рис. 1). К антиконгестантам короткого действия относятся производные нафазолина, тетризолина, трамазолина и инданазолина. При этом установлено, что производные бензолметанола (фенилэфрин) также характеризуются непродолжительным (не более 4 часов) сосудосуживающим эффектом. Учитывая короткий период действия указанных лекарственных средств, для достижения терапевтической эффективности требуется более частое их использование – до 4 раз в сутки [2, 8]. При этом показано, что среди всех назальных антиконгестантов короткодействующие имидазолины оказывают наибольшее цилиотоксическое действие, а также характеризуются наиболее высокой частотой других нежелательных эффектов [11].
Таблица 1
Топические деконгестанты, зарегистрированные и разрешенные к применению в педиатрической практике [2, 8]
| Продолжительность действия: | Активное вещество (торговое название) | |
| Производные имидазолина | Производные бензолметанола | |
| До 4–6 часов | нафазолин, тетризолин | фенилэфрин, фенилэфрин+трамазолин, фенилэфрин+диметинден |
| До 6–8 часов | ксилометазолин | — |
| Более 8 часов | оксиметазолин (Називин и др.) | — |
Рисунок 1
Продолжительность эффекта топических деконгестантов
(назальный объем высчитывался на основании результатов динамической риноманометрии)
К антиконгестантам средней продолжительности действия (до 6–8 часов) относятся производные ксилометазолина. Эти препараты не рекомендованы для применения у новорожденных, младенцев и у детей первых 2 лет жизни. У детей в возрасте от 2 до 12 лет может использоваться 0,05%-ный раствор ксилометазолина, а у детей старше 12 лет – 0,1%-ный раствор. Учитывая продолжительность действия препаратов, кратность их применения не должна превышать 3 раз в сутки [2–4, 8].
Производные оксиметазолина (Називин и др.) относятся к топическим сосудосуживающим препаратам, продолжительность действия которых сохраняется на протяжении 8 часов и более [12, 14]. Благодаря этому кратность их применения не превышает 2–3 раз в течение суток. Следует отметить, что оксиметазолин (Називин), при использовании рекомендованных режимов дозирования не вызывает значимых повреждений клеток реснитчатого эпителия слизистой оболочки носа [11]. Установлено также, что терапевтическая эффективность этого препарата по сравнению с другими антиконгестантами достигается в более низких концентрациях. Благодаря этому были созданы лекарственные формы оксиметазолина в концентрации 0,01%-ного раствора (Називин 0,01%), которые безопасны и эффективны для лечения острого ринита у новорожденных и детей грудного возраста [2, 8, 10].
Особый интерес представляют данные о том, что Називин помимо сосудосуживающего обладает также и противовирусным эффектом [4, 16, 17]. Было установлено, что использование этого лекарства при гриппе у детей способствовало более быстрой элиминации вирусов и сопровождалось четкой тенденцией к ускорению регресса клинических симптомов заболевания [4]. Среди возможных противовирусных эффектов Називина обсуждается его ингибирующее влияние на вирусную репликацию и адгезию вирусов к клеткам-мишеням [4, 16]. Установлено также, что действующее вещество – оксиметазолин – обладает противовоспалительным эффектом, препятствуя синтезу лейкотриена В4 и уменьшая оксидантный каскад [9]. Высказывается предположение, что противовоспалительный эффект Називина потенцирует его противовирусное действие, чем, вероятнее всего, объясняется высокая терапевтическая эффективность препарата при лечении ринитов вирусной этиологии [4, 9].
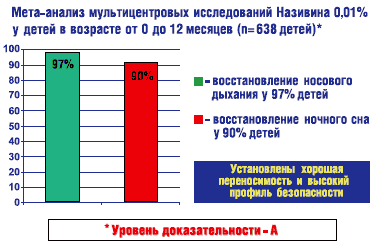
Мета-анализ результатов многоцентровых исследований по изучению клинической эффективности и безопасности применения оксиметазолина (Називин 0,01%), проведенные у 638 детей первого года жизни, показал, что в 97% случаев использования препарата наблюдалось длительное восстановление носового дыхания (рис. 2) [13, 15]. При этом более чем в 90% случаев отмечалась нормализация ночного сна [13]. Высокая эффективность и хорошая переносимость низких концентраций оксиметазолина (Називин 0,01%) позволили рекомендовать данный препарат для использования у детей даже в неонатальном периоде. Следует отметить, что Називин 0,01% в настоящее время – единственный топический антиконгестант, разрешенный в России к применению у новорожденных [2, 8]. Особо следует подчеркнуть, что в серии контролируемых исследований была показана не только высокая эффективность этого препарата, но и его хорошая переносимость. При этом профиль безопасности Називина был сопоставим с физиологическим раствором, который использовался в качестве контроля [14].
Рисунок 2
Клиническая эффективность и переносимость називина
Следует подчеркнуть, что в педиатрии уделяется особое внимание вопросам безопасного использования лекарственных средств. В целом отмечено, что при строгом соблюдении официальных рекомендаций по использованию топических сосудосуживающих препаратов побочные эффекты у детей встречаются редко. Тем не менее следует помнить, что применение антиконгестантов может сопровождаться развитием местных (медикаментозный ринит) и общих (головная боль, тошнота, повышенная возбудимость, сердцебиение и др.) нежелательных явлений [2, 8]. Медикаментозный ринит, как правило, развивается из-за нарушения режима дозирования (увеличение частоты использования и/или превышение доз, длительное применение), при котором сосуды слизистой оболочки носа становятся рефрактерны к адреномиметикам и возникает вторичная назальная вазодилятация. При длительном и бесконтрольном использовании антиконгестантов возможно развитие атрофии слизистой оболочки носа. Поэтому применение данных препаратов не должно превышать 3–5 суток [1, 2, 8]. Нарушения рекомендуемого режима дозирования антиконгестантов могут привести не только к местным нежелательным явлениям, но и к возникновению таких симптомов передозировки, как беспокойство, тремор, бессонница, головная боль, тахикардия и артериальная гипертензия. Следует помнить, что у пациентов с повышенной чувствительностью к адреномиметикам указанные побочные эффекты могут появляться даже при обычных дозах антиконгестанта. При случайном оральном приеме антиконгестантов возможно тяжелое отравление с развитием серьезных патологических состояний – вплоть до угнетения центральной нервной системы, развития гипотермии и комы.
В целом для уменьшения риска нежелательных эффектов при использовании местных сосудосуживающих средств у детей с ОРВИ необходимо придерживаться следующих положений:
Длительное использование сосудосуживающих средств
1. Общие сведения
Сосудосуживающие средства в медицинском языке имеют множество специальных названий и синонимов: деконгестанты, антиконгестанты, симпатомиметики, вазоконстрикторы, альфа1-, альфа2- и альфа-бета-адреномиметики (по топическому действию на те или иные группы рецепторов). Вещества с сосудосуживающим эффектом применяются с незапамятных времен: есть данные о том, что первые эмпирические находки такого рода были сделаны древними врачевателями (в частности, в Индокитае) свыше пяти тысяч лет назад.
Сегодня, на фоне общеизвестных революционных успехов фармакологии, деконгестанты из простого, удобного, недорогого, эффективного лекарства все больше превращаются в очередную глобальную проблему здравоохранения, связанную с применением лекарственных средств, – проблему почти столь же серьезную, как оборот наркосодержащих анальгетиков или бесконтрольное применение антибиотиков.
Данному вопросу уделяют неослабевающее внимание все без исключения профессиональные ассоциации ЛОР-врачей на земном шаре; публикуется масса просветительских и научно-популярных материалов; специалисты выступают с разъяснениями на всех существующих информационных платформах и площадках.
Определенные сдвиги к нормализации налицо, уровень информированности (и ответственности) населения постепенно повышается, однако кардинально оздоровить ситуацию пока не удается.
Попробуем разобраться в сути проблемы: что такое сосудосуживающие капли, как они действуют, каковы показания, противопоказания и побочные эффекты.
2. Механизм действия
К деконгестантам относят вещества-медиаторы (посредники), способные вызывать рефлекторное повышение концентрации определенных гормонов на локальном участке слизистой оболочки. Под «определенными гормонами» подразумеваются адреналин и норадреналин, – т.н. гормоны страха и бодрствования, природная роль которых заключается в том, чтобы в критической, опасной ситуации резко повысить тонус сосудов, сузить просвет, повысить кровяное давление, «разогнать» частоту сердечных сокращений и одновременно расширить сосуды головного мозга, а также подавить болевой синдром и предотвратить гиповолемический шок в случае тяжелой травмы. Этот выработанный эволюцией биохимический механизм призван по мере необходимости переводить жизнедеятельность организма в форсированный режим (кратковременный, поскольку никакой форсаж по определению не может продолжаться долго без саморазрушения системы), обеспечивая максимально быструю и хладнокровную реакцию с «ясной головой», – что, разумеется, повышает шансы на выживание в ситуации охоты, внезапного стихийного бедствия, нападения дикого зверя или враждебной трибы.
Препараты, стимулирующие рефлекторную секрецию указанных гормонов за счет искусственного раздражения адренорецепторов, при местном применении приводят к т.н. анемизации: количество крови в капиллярах резко сокращается, слизистая бледнеет (уходит воспалительная гиперемия, т.е. покраснение за счет прилива крови), «спадает» в объеме; очень быстро, буквально на глазах, редуцируется отечность.
На сегодняшний день разработаны деконгестанты как немедленного и краткосрочного действия, так и относительные пролонги, действие которых продолжается достаточно долго.
3. Показания и противопоказания
Показания
Анемизация слизистых с помощью сосудосуживающих средств применяется в оториноларингологии в целях диагностики – для обеспечения максимального обзора исследуемой зоны или структуры, поскольку ЛОР-органы отличаются сложным анатомическим строением и любой отек резко затрудняет (или делает невозможным) их прямой осмотр.
Но неизмеримо более частое, основное, повсеместное, – чтоб не сказать повальное, – применение деконгестантов заключается в другом. Сосудосуживающие капли в нос, продаваемые где-то по рецепту врача, а где-то и безрецептурно, используются для облегчения носового дыхания, – или же для создания такой возможности, если носовые ходы перекрыты полностью. За счет анемизации просветы воздухоносных каналов расширяются, слизистая «высыхает», дышать становится легче.
Таким образом, показаниями к применению деконгестантов в оториноларингологии можно считать риниты любой этиологии (инфекционные, аллергические, вазомоторные, смешанные), синуситы с ринореей и другие заболевания, протекающие с повышенной экссудацией, воспалением и обструкцией воздухоносных каналов носоглотки в связи с отечностью.
Кроме того, прибегают к совместному применению деконгестантов и местных противовоспалительных, десенсибилизирующих, антигистаминных препаратов, которым в этом случае облегчается проникновение в ткани и усиливается терапевтический эффект.
Иногда деконгестанты применяют как профилактическое средство при хронических воспалениях в ЛОР-органах и пазухах, – если, например, предстоит перелет на авиалайнере.
Следует подчеркнуть, что сосудосуживающие препараты ни в коей мере не являются этиотропной (устраняющей причину) терапией. Строго говоря, это вообще не лекарство, а сугубо паллиативное средство облегчения носового дыхания.
Противопоказания
Побочные эффекты
Если этого перечня недостаточно, добавим, что самый опасный побочный эффект сосудосуживающих капель – это привыкание, механизм которого родственен механизму формирования наркотической зависимости.
Дело в том, что удушье является одним из наиболее мучительных для человека состояний, и ощутимые, выраженные нарушения носового дыхания на инстинктивном уровне переживаются как очень дискомфортные. Если в этот момент человек вдруг сможет дышать носом совершенно беспрепятственно, свободно, набирая полные легкие воздуха – очень трудно по собственной воли отказаться от «чудодейственного» средства, которое «вдруг» восстановило такое дыхание. Поэтому, когда действие препарата заканчивается, самым естественным, разумным, спасительным кажется повторить орошение или закапывание.
Каждые 3-4 часа такие пациенты вынуждены закапывать себе деконгестант, не расставаясь с ним ни днем, ни ночью; в противном случае – «задыхание», головная боль, сердцебиение и ряд других очень неприятных симптомов. Но за временные облегчения приходится платить «букетом» вышеуказанных тяжелых осложнений.
Альтернатива
В последние годы ведется напряженный поиск эффективных методик облегчения носового дыхания без применения деконгестантов.
Наилучшие результаты на данный момент обеспечивают местные кортикостероидные препараты, назначаемые по строго рассчитанной схеме, и физиотерапевтические процедуры.
Также разработаны и успешно применяются действенные алгоритмы устранения «капельной зависимости» с восстановлением здорового дыхания.
4. Выводы
Выводы к вышесказанному представляются настолько очевидными, что их можно уместить в четыре фразы.
Применять только в случае крайней необходимости, по абсолютным показаниям, при отсутствии противопоказаний и исключительно по назначению врача.
Во всех остальных случаях – обходиться альтернативными рекомендациями.
Ни при каких обстоятельствах не превышать допустимую продолжительность курсового применения, составляющую 3-5 дней, в самом крайнем случае – до 7-10 дней, но не более.
Если медикаментозная зависимость от деконгестантов уже сформирована – немедленно обратиться к оториноларингологу за специализированной помощью по данному поводу.
Заболевания 
Жалобы и симптомы 
Диагностика в отоларингологии 
Наши цены 
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Деконгестанты: от проверенных средств до улучшенных комбинаций
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Насморк (ринит) – понятное для любого рядового человека и распространенное заболевание. Каждый на протяжении жизни болеет ринитом и не по одному разу в год. Однако для врача ринит представляет собой достаточно сложное явление, поскольку в современных международных классификациях описаны не менее 20 его разновидностей. Классическими проявлениями ринита являются такие симптомы, как заложенность, ринорея, чихание, зуд в носу. За кажущейся легкостью в постановке диагноза «ринит» могут скрываться проблемы, что повлечет за собой ошибочные, а порой и запоздалые меры по установлению причин этого заболевания и, как следствие, повлияет на тактику лечения.
Современная классификация ринитов до сих пор продолжает подвергаться пересмотрам [1,2]. Это связано с тем, что универсальные клинические признаки ринита могут иметь различный патогенез: инфекционный, аллергический, профессиональный, гормональный, медикаментозный. Нередко врачи по собственному усмотрению устанавливают диагноз, продолжая использовать для определения одних и тех же состояний разные и взаимоисключающие понятия: «ринопатия», «риносинусопатия», «вазомоторная, аллергическая» и др. Это приводит не только к погрешностям при проведении эпидемиологического анализа, но и к затруднениям и сложностям в интерпретации результатов клинических исследований.
Согласно отчету Международного консенсуса по диагностике и лечению ринита (1996), риниты классифицируются следующим образом: аллергический (сезонный и круглогодичный), инфекционный (острый и хронический) и другие виды (идиопатический, профессиональный, гормональный, медикаментозный, вызванный веществами раздражающего действия, пищевой, психогенный, атрофический) [1]. Несколько другая классификация, использующаяся в России, выделяет аллергический, инфекционный, неаллергический эозинофильный, вазомоторный, гипертрофический и атрофический ринит. В зависимости от длительности ринит подразделяют на острый и хронический [3].
По зарубежным данным, риниты предлагается классифицировать на аллергический и неаллергический, причем последний подразделяется на субтипы, не связанные с аллергенами, инфекционными агентами и анатомическими дефектами, – неаллергическая ринопатия (вазомоторный ринит), неаллергический ринит с эозинофилией, атрофический ринит, лекарственно–индуцированный ринит, гормонально–индуцированный ринит, включая ринит беременных, и назальная ликворея [4].
Наиболее полной является классификация ринитов по Т.И. Гаращенко (1998), которая подразделяет риниты по 6 позициям: этиологии, клиническому течению, морфологическому характеру патологического процесса, периодам заболевания, функциональному состоянию и возрастным особенностям, однако в реальной клинической практике она сложна и не совсем удобна. Тем не менее, в основе большинства действующих классификаций лежат этиологический фактор, способствующий возникновению ринита, и его морфологические характеристики.
Однако вопрос о классификации ринитов до сих пор продолжает оставаться дискутабельным. Так, морфологическая картина ринита может претерпевать изменения по мере прогрессирования заболевания: гипертрофия слизистых носовых раковин может быть конечной стадией любой формы ринита, кроме атрофической. Встречающийся в некоторых классификациях посттравматический или послеоперационный ринит практически всегда имеет бактериальный характер. Не следует забывать, что ринит может быть проявлением других заболеваний (синусит, аденоидит, ликворея).
Исключением является аллергический ринит, в отношении которого существует наибольшая определенность как в постановке диагноза, так и в стратегии лечения. Так, согласно Allergic rhinitis and its impact on asthma initiative (ARIA, 2001), аллергические риниты классифицируют на интермиттирующий (сезонный) и персистирующий (круглогодичный) и определяют их степень тяжести как легкую, среднюю или тяжелую [5,20].
Согласно МКБ–10 для статистической обработки рассматривается следующая классификация:
J00 Острый назофарингит (насморк)
J30 Вазомоторный и аллергический ринит
• J30.0 Вазомоторный ринит
• J30.1 Аллергический ринит, вызванный пыльцой растений
• J30.2 Другие сезонные аллергические риниты
• J30.3 Другие аллергические риниты
• J30.4 Аллергический ринит неуточненный
J31 Хронический ринит, назофарингит и фарингит
• J31.0 Хронический ринит
• J31.1 Хронический назофарингит
• J31.2 Хронический фарингит.
Наиболее часто врачи общей практики встречаются с ринитом вирусной и аллергической этиологии. Инфекционные заболевания верхних дыхательных путей диагностируются круглогодично, с пиком заболеваемости в осенне–зимний период и чаще всего связаны с вирусными инфекциями. По статистике острая респираторная вирусная инфекция (ОРВИ) является самым распространенным инфекционным заболеванием в развитых странах. В среднем за год взрослый болеет ОРВИ не реже 2–3 раз, а дети – в 2–3 раза чаще. Продолжительность острого вирусного ринита составляет 7–10 дней. Опасность представляют осложнения, которые могут развиться на фоне ринита: воспаление придаточных пазух (гайморит, фронтит, этмоидит) и средний отит.
Что касается аллергического ринита, то эпидемиологические данные свидетельствуют, что им страдает в разной степени выраженности от 10 до 30% взрослых и до 40% детей [4–7]. Важность данной проблемы обусловлена еще и тем, что аллергический ринит тесно связан с такими весьма распространенными заболеваниями, как острый и хронический синусит, аллергический конъюнктивит, и является одним из решающих факторов риска развития бронхиальной астмы или ее уже сопровождает и отягощает. Так, например, из 2580 пациентов с бронхиальной астмой (62% с атопией) 80,7% имели указания на сезонный ринит, и в 72% случаев обострение ринита сопровождалось ухудшением течения астмы. В случаях достижения контроля над астмой (40,3% пациентов) большинство больных использовали препараты для лечения ринита [8].
Независимо от этиологии основным патогенетическим звеном подавляющего большинства заболеваний полости носа, околоносовых пазух и среднего уха является отек слизистой оболочки. Невозможно рассматривать ринит и не учитывать его тесной взаимосвязи с околоносовыми пазухами и слуховой трубой. Отек слизистой и гиперсекреция в полости носа неизбежно затрудняют вентиляцию и ухудшают мукоцилиарный клиренс, что создает условия для развития острого воспаления среднего уха и придаточных пазух носа, которые, как правило, осложняются присоединением бактериальной инфекции.
В большинстве случаев пациенты с острыми воспалительными заболеваниями верхних дыхательных путей начинают лечение преимущественно с доступных, безрецептурных и «безвредных» симптоматических препаратов. Доля медикаментов, направленных на лечение насморка и кашля, в России составляет около 30% от всего рынка лекарственных средств (по данным DSM Group). Исследования показывают, что для 70–80% пациентов наибольшей проблемой, ухудшающей качество жизни, является именно ощущение заложенности носа [8,13,14], поэтому немаловажная задача – восстановление носового дыхания. И это связано не только с дискомфортом, который доставляет ринит, но и с тем, что отек, гиперсекреция и резкое снижение активности мерцательного эпителия создают идеальные условия для присоединения инфекционных агентов. В связи с этим необходимо облегчить носовое дыхание и элиминацию выделений из полости носа, назначив местные сосудосуживающие средства.
Ринорея и заложенность носа являются естественными стадиями воспалительного процесса, в связи с чем скорость протекания этого состояния зависит от эффективности противовоспалительного лечения. Однако на практике противовоспалительные назальные препараты применяют не часто, т.к. в каждом случае требуется индивидуальный выбор препарата в зависимости от этиологии ринита, что представляет определенные сложности. К сожалению, универсальных противовоспалительных препаратов не существует. В то же время сосудосуживающие безрецептурные лекарственные средства для носа, которые подходят широкому кругу пациентов, достаточно быстро облегчают состояние пациента, хотя и не оказывают влияния на характер воспаления.
Использование местной терапии позволяет быстро приостановить патологический процесс, избежать осложнений, которые сопутствуют риниту и, в ряде случаев, отказаться от применения антибиотиков, муколитиков и системных противовоспалительных препаратов. Местная терапия имеет целый ряд огромных преимуществ: быстрый эффект, непосредственное влияние на слизистую, создание высокой концентрации лекарственного препарата в зоне воспаления, возможность использовать небольшие концентрации препарата, отсутствие системного эффекта.
Большое значение имеет также и форма выпуска препарата. Носовые капли с трудом поддаются дозированию, так как большая часть закапываемого препарата стекает по дну полости носа в глотку. В этом случае не достигается необходимый лечебный эффект, и возникает угроза передозировки. Поэтому более предпочтительным является использование назальных распылителей, позволяющих в небольших концентрациях равномерно орошать слизистую носа [15].
На отечественном рынке существует огромное множество деконгестантов: «Нафтизин», «Ксимелин», «Назол», «Длянос», «Тизин», «Називин», «Отривин». Все они различаются по составу, продолжительности действия, имеют преимущества и недостатки, однако механизм действия всех препаратов принципиально одинаков. Деконгестанты, являясь α–адреномиметиками, суживают сосуды слизистой полости носа, в результате чего уменьшаются отек и гиперпродукция слизи бокаловидными клетками. Все препараты по длительности действия можно разделить на средства короткого действия, средней продолжительности и продолжительного действия. К короткодействующим относят производные нафазолина и тетризолина – их эффект сохраняется не более 4–6 ч, что требует их 4–кратного использования. Они негативно влияют на реснитчатый эпителий полости носа. К деконгестантам средней продолжительности (до 8–10 ч) относят производные ксилометазолина. Производные оксиметазолина являются сосудосуживающими препаратами продолжительного действия – 10–12 ч. Благодаря этому их достаточно использовать 2–3 раза в сутки. Длительный эффект этих α2–адреномиметиков объясняется их замедленным выведением из полости носа вследствие уменьшения кровотока в слизистой оболочке.
Выраженность противоотечного действия всех производных имидазолина приблизительно одинакова. Через 20 мин. после их применения развивается примерно 60% их максимального эффекта, который проявляется через 40 мин. Однако длительность их действия сильно отличается: через 4 ч противоотечный эффект инданазолина, нафазолина и тетризолина уже отсутствует, но сохраняется у ксилометазолина, оксиметазолина, а также трамазолина. Через 8 ч после нанесения на слизистую выраженное действие сохраняется только у оксиметазолина [16].
Несомненными достоинствами оксиметазолина является отсутствие токсического влияния на клетки реснитчатого эпителия, что сохраняет мукоцилиарный клиренс [17,18].
Все деконгестанты обладают класс–специфическими нежелательными эффектами: возникает чувство жжения, чихание, заложенность (реактивная гиперемия), сухость слизистой. Развития реактивной гиперемии и сухости слизистой удается избежать при использовании в составе деконгестантов дополнительных компонентов, таких как ментол, камфора, эвкалиптол. Эти природные компоненты обладают не только увлажняющим и противовоспалительным эффектами, но и способствуют более равномерному распределению основного сосудосуживающего препарата и прекрасно с ним сочетаются.
Дополнительным преимуществом являются еще и противовоспалительные эффекты этих веществ. Так, эвкалиптол является сильным ингибитором продукции таких цитокинов, как TNF–α и интерлейкин–1, и таким образом снижает избыточную секрецию слизистых дыхательных путей, что усиливает действие основного вещества – оксиметазолина [19]. Кроме того, эвкалиптол и камфора обладают антимикробной и антигрибковой активностью, в частности против Cl. perfringens и C. albicans [21].
Что касается доказательной базы эффективности деконгестантов, то в проведенный Taverner D. и соавт. мета–анализ вошли 7 рандомизированных плацебо–контролируемых исследований по оценке эффективности пероральных и локальных деконгестантов у взрослых и детей при ОРВИ (The Cochrane Library, MEDLINE, OLDMEDLINE, EMBASE). Было продемонстрировано статистически значимое 6–процентное уменьшение заложенности носа после единственной дозы деконгестантов по сравнению с плацебо. При повторном использовании сосудосуживающих средств уменьшение заложенности носа снижалось до 4%. В двух исследованиях продемонстрированы безопасность и небольшое количество побочных эффектов. Авторы пришли к выводу, что однократная доза обеспечивает облегчение носового дыхания с сохраняющейся эффективностью на протяжении 3–5 дней. Исследований у детей не проводилось [9]. Ранее теми же авторами было показано, что 286 пациентов значительно – на 13% – отметили субъективное уменьшение симптомов заложенности носа после использования деконгестантов по сравнению с плацебо, при повторном использовании эффект несколько уменьшался [10,11].
В рекомендациях EPOS категория доказательности назначения деконгестантов при острых синуситах расценивается как Ib(–), а сила рекомендации – как D (доказательства IV категории, самой низкой). Поэтому в качестве основной терапии предлагается назначение топических кортикостероидов (рекомендации А). Однако при этом не исключается, а при гнойной форме – активно рекомендуется одновременное назначение деконгестантов [12]. Согласно концепции ARIA, деконгестанты показаны при любой форме и тяжести аллергического ринита в качестве симптоматической терапии, но не более 10 дней [5].
Сегодня на рынке появился Нокспрей – оксиметазолин в комбинации с эвкалиптолом, камфорой, ментолом в виде спрея и характеризующийся всеми преимуществами входящих в его состав веществ: длительностью действия оксиметазолина наряду с минимальным токсическим влиянием на функцию реснитчатого эпителия, антимикробными и иммуностимулирующими свойствами эфирных масел, сохранением природной влажности слизистой оболочки носа. Нокспрей выпускается в виде спрея, равномерно орошающего носовую полость и исключающего случайную передозировку и может применяться всего 2 раза в сутки.
В настоящее время в арсенале врачей общей практики и оториноларингологов имеется достаточное количество эффективных и безопасных лекарственных средств патогенетической направленности для лечения заболеваний верхних дыхательных путей. Основные цели такой терапии – не только облегчение состояния пациента и сокращение сроков заболевания, но и предупреждение развития осложнений. Выбирая лекарственный препарат, предназначенный для симптоматического лечения ринита, синусита, отита, следует отдавать предпочтение средствам с хорошим профилем безопасности, длительным действием и дополнительными вспомогательными эффектами.