Аортоартериит что это такое
Аортоартериит что это такое
Аортоартериит (болезнь Такаясу), или болезнь отсутствия пульса, — это воспаление крупных сосудов.
В нашей стране, в отличие от стран Азии (в частности, Индии) случаи аортоартериита у детей встречаются редко. Однако это заболевание поражает детей всех этнических групп и во всем мире занимает 3-е место среди детских васкулитов после геморрагического васкулита и болезни Кавасаки. Девочки заболевают в 2,5 раза чаще мальчиков.
Примерно в 1/3 случаев аортоартериит проявляется до 20-летнего возраста; симптомы обычно возникают у детей старше 10 лет, хотя описан случай заболевания и у 8-месячного ребенка. Интервал между первыми проявлениями и диагнозом у детей достигает 19 мес, т. е. почти в 4 раза больше, чем у взрослых.
Хроническое воспаление с облитерацией поражает преимущественно аорту и ее главные ветви. Поражения почек включают мезангиопролиферативный, мезангиокапиллярный и экстракапиллярный гломерулонефрит, а также амилоидоз.
Антиген, ответственный за развитие аортоартериита, пока не установлен, но, согласно ряду полученных в Азии данных, это заболевание ассоциировано с туберкулезом. В некоторых случаях идентификация в положениях 63 и 67 молекулы HLA-B остатков соответственно глутаминовой кислоты и серина предполагает наличие специфического антигенсвязывающего сайта. Аналогичную последовательность аминокислотных остатков находили и у больных неазиатского происхождения.
Нередко обнаруживаются иммунные комплексы и активация комплемента, а также антитела к эндотелиальным клеткам, которые усиливают экспресссию молекул адгезии. Однако неизвестно, почему поражаются только крупные сосуды. Уровень цитокинов, в том числе ИЛ-6, повышен; увеличено и число Т-лимфоцитов с определенными рецепторами (V и V*), что свидетельствует о развитии иммунной реакции на антиген.
Клинические проявления аортоартериита. Ранние стадии заболевания, еще до исчезновения пульса, характеризуются ночной потливостью, потерей аппетита и массы тела, утомляемостью, миалгией и воспалением суставов, вслед за чем развивается необъяснимая артериальная гипертония. На стадии исчезновение пульса общие симптомы у детей имеются в 2 раза чаще, чем у взрослых; обнаруживается спленомегалия. На коже появляются узловая эритема, эритема типа бабочки и узловатый васкулит. Развиваются дилатационная кардиомиопатия, миокардит и перикардит, интерстициальный пневмонит, язвенный колит, ревматоидный артрит и полимиозит.
Диагностика аортоартериита. На стадии исчезновения пульса часто прослушивается характерный шум над сонными и подключичными артериями. Пульс на лучевых артериях ослаблен или отсутствует. Перемежающаяся хромота у детей наблюдается реже чем у взрослых. У детей до 1 года эти симптомы могут сопровождаться папулезной сыпью, увеитом симметричным полиартритом и гранулемами, характерными для саркоидоза. Такой синдром иногда называют ювенильным системным гранулематозом.
Своевременные диагностика и лечение замедляют прогрессирование заболевания. Периодическое появление необъяснимых общих симптомов различной продолжительности в сочетании с повышением СОЭ требует незамедлительной и частой аускультации крупных артерий и измерения АД на всех четырех конечностях.
Аортоартериит следует отличать от острого ревматизма и ювенильного ревматоидного артрита. Поскольку при аортоартериите развивается aoртит и аортальная регургитация, необходимо оценить возможность наличия других заболеваний имеющих такие же признаки, в том числе болезнь Бехчета, синдром Когана (воспалительное поражение глаз, вестибулярные нарушения и снижение слуха, системный васкулит), рецидивирующий перихондрит, анкилозирующий спондилит (артрит с энтезопатией) и серопозитивный ревматоидный артрит. При редко встречающемся синдроме ювенильного преходящего артериита СОЭ может быть нормальной, а общие симптомы отсутствуют. Лабораторные исследования.
В типичных случаях обнаруживаются значительное повышение СОЭ (обычно не менее 60 мм/ч при измерении методом Вестергрена), микроцитарная гипохромная анемия и лейкоцитоз. У 30 % больных имеет место поликлональная гипергаммаглобулинемия. Содержание иммунных комплексов может оставаться повышенным и после нормализации СОЭ, свидетельствуя о продолжении активной стадии заболевания.
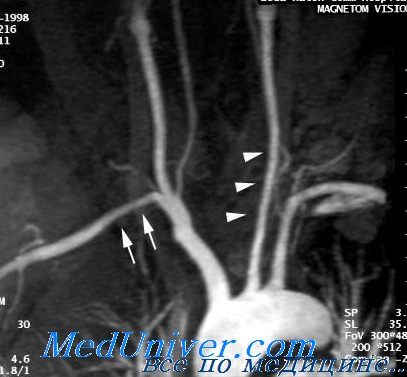
Диагноз можно подтвердить данными ангиографии, при которой часто выявляется резко расширенная дуга аорты, а также аневризмы и стенозы многих крупных артерий — сонных, подключичных, брюшной аорты и (у детей редко) коронарных артерий. Для последующего наблюдениям за состоянием сосудов используют МРТ.
Лечение аортоартериита. Важно как можно раньше обнаружить изменения сосудов и провести хирургическую резекцию наиболее опасных из них. Одновременно начинают активную иммуносупрессив-ную терапию. Используют преднизон (внутрь или внутривенно) в сочетании с другими средствами. В ряде случаев применялся метотрексат, но для подавления активной воспалительной реакции часто приходится вводить циклофосфамид (внутрь или внутривенно). Циклофосфамид повышает риск заражения Pneumocystis carinii, и поэтому рекомендуется профилактически принимать триметоприм/сульфаметоксазол.
Уже после первого курса терапии ремиссия наблюдается более чем у 50 % больных, но примерно в 25 % случаев ее вообще не удается достичь. Показатель 5-летней смертности составляет 35%. Симптоматические мероприятия сводятся к лечению артериальной гипертонии и психологической поддержке. Оснований для генетического консультирования нет.
Осложнения аортоартериита. Самое страшное осложнение этого нередко смертельного заболевания — разрыв аневризмы. Поэтому дилатированные участки сосудов резецируют, заменяя их отрезками подвздошных вен. Во избежание хронической гипертонии и недостаточной перфузии органов иногда проводят ангиопластику стенозированных участков сосудов, а для профилактики рестеноза используют стенты.
Прогноз аортоартериита. В прошлом смертность была очень высокой. Такие дети требуют постоянного врачебного наблюдения. Наиболее благоприятный прогноз обеспечивается ранней диагностикой и своевременным лечением, в том числе хирургическим.
Болезнь Такаясу (неспецифический аортоартериит)
Статья проверена терапевтом-ревматологом Бородиным О.О., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
О развитии заболевания
Неспецифический аортоартериит (болезнь Такаясу) — это хроническое, часто рецидивирующее воспалительное заболевание аорты и ее основных ветвей (прежде всего подключичных и сонных артерий), вызывающее окклюзию (закупорку) сосудов. Это проявляется отсутствием пульса на одной или обеих руках. Нередко данное заболевание приводит к образованию аневризм (25%) и/или стенозу аорты.
Заболевание более характерно для азиатских народов. До настоящего времени истинная причина развития болезни Такаясу неизвестна. Ученые всего мира склоняются к мультифакторной теории возникновения недуга, в которой ведущую роль отдают вирусам, сбоям в работе иммунитета, генетической предрасположенности. Под их воздействием в организме человека образуются аутоантитела к собственным сосудам, что приводит к их воспалению, склерозированию и нарушению работы соответствующих органов и систем.
Симптомы болезни Такаясу
Клинические проявления неспецифического аортоартериита условно делятся на 2 большие группы:
Верхние конечности: слабость и боль в руках при движении, снижение или отсутствие пульса на одной или обеих руках, похолодание кистей, разница в АД на здоровой и пораженной руке, болезненность в зоне проекции артерий.
Нижние конечности: возможны боли в икроножных мышцах при ходьбе, если поражены подвздошные артерии, снабжающие кровью нижние конечности
ЦНС: головокружение, обмороки, головные боли, снижение памяти и общей работоспособности, пошатывание при ходьбе, симптомы очагового поражения головного мозга, инсульты.
Глаза: снижается острота зрения, появляется двоение в глазах, внезапная слепота на один или оба глаза.
Сердечная мышца: формируются пороки аортального клапана, возникают приступы стенокардии (угроза инфаркта), кардиомиопатия, хроническая сердечная недостаточность.
Брюшная полость: боли в животе, тошнота и рвота при поражении брюшной аорты, мезентериальных артерий. Возможны ректальные кровотечения.
Артериальная гипертензия диагностируется не менее, чем в 50% случаев болезни Такаясу, связана с ишемией почек.
Бронхолегочная система: одышка, кашель, боли в грудной клетке.
Мочевыделительная система: появление крови и белка в моче (гематурия, протеинурия), почечная гипертония, хроническая почечная недостаточность.
Диагностика неспецифического аортоартериита
Для верификации диагноза болезни Такаясу в Клиническом госпитале на Яузе применяются следующие методы обследования:
Диагностические критерии
Диагноз болезни Такаясу с точностью до 90% можно поставить при наличии не менее 3 критериев из следующих:
Лечение болезни Такаясу
Консервативная терапия
В Клиническом госпитале на Яузе проводится консервативная терапия неспецифического аортоартериита, которая разрабатывается индивидуально для каждого пациента и основывается на данных диагностических манипуляций и степени тяжести состояния пациента.
Для медикаментозного лечения могут применяться:
Хирургическое лечение
При наличии критического сужения магистральных артерий пациентам показано оперативное вмешательство с целью восстановления кровоснабжения зоны ишемии (катетерная баллонная ангиопластика, если возможно — стентирование, эндартерэктомия, шунтирование).
В Клиническом госпитале на Яузе проводится консультация сосудистого хирурга, оказывается помощь в организации хирургического лечения на базе партнёрского специализированного стационара. В дальнейшем пациенты наблюдаются и проходят лечение неспецифического аортоартериита на базе нашего госпиталя.
Экстракорпоральная гемокоррекция
В Клиническом госпитале на Яузе для лечения болезни Такаясу применяются инновационные медицинские технологии — методы экстракорпоральной гемокоррекции, что позволяет:
В терапии неспецифического аортоартериита используются следующие методы ЭГ:
Показания к ЭГ: наличие поражения сосудов, подтвержденного ангиографией, МРТ или КТ, ишемия части организма или органа, принадлежащими к «ареалу» определенного сосуда, неэффективность медикаментозной терапии, побочное действие или осложнения при использовании лекарственных средств.
Почему мы?
Современная медицина в подавляющем большинстве случаев позволяет купировать риски и повысить качество жизни при этом сложном заболевании, при условии ранней диагностики. При малейшем подозрении на неспецифический аортоартериит, запишитесь на прием к ревматологу Клинического госпиталя на Яузе, чтобы выявить болезнь вовремя и начать лечение.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Болезнь Такаясу
Педиатр Анна Колинькооб истории открытия, клинике и течении неспецифического аортоартериита
Болезнь Такаясу (синдром Такаясу, синдром дуги аорты, неспецифический аортоартериит) — это гранулематозное воспаление аорты и ее крупных ветвей и их стенозирование. Заболевание впервые описано японским офтальмологом Микито Такаясу в 1908 году. Болезни в основном подвержены женщины. Средний возраст заболевших в Европе достигает 41 года, Японии — 29, Индии — 24. Наиболее часто встречается в Японии, Юго-Восточной Азии, Индии и Мексике. Точные данные о распространенности в России — отсутствуют. У детей заболевание отличается более острым и агрессивным течением.
История
В первых описаниях неспецифический аортоартериит называли «болезнь отсутствия пульса» — поскольку из‑за облитерации крупных ветвей аорты у больных часто отсутствовал пульс на верхних конечностях.
До официального открытия наиболее схожее заболевание описал профессор анатомии Падуанского университета Джованни Батиста Морганьи (1682–1771) в 1761 году: у женщины в возрасте около сорока лет при аутопсии выявлено расширение проксимальной части аорты в сочетании со стенозом дистальных отделов, внутренний слой аорты был желтого цвета и содержал кальцинаты. При жизни у больной зафиксировано отсутствие пульса на лучевых артериях.
В 1839 году британский военный врач Джеймс Дэви описал еще один схожий случай. У 55‑летнего военнослужащего в 49 лет развились боли в левом плече, а спустя четыре года ослабел пульс в руке, по поводу чего он и обратился к врачу. Через год мужчина внезапно скончался, при вскрытии обнаружен большой разрыв аневризмы дуги аорты и полная окклюзия сосудов, отходящих от дуги аорты.
В 1854 году в Лондоне хирург Вильям Савори (1826–1895) также сообщил о заболевании, очень похожем на болезнь Такаясу. У женщины 22 лет на сосудах шеи, головы и верхних конечностей пульс не определялся в течение пяти лет, в ходе болезни стали возникать припадки, пациентка скончалась. На аутопсии выявили утолщение и сужение аорты и сосудов дуги — на ощупь они были похожи на плотную веревку, аневризм не было.
И наконец в 1908 году японский офтальмолог Макито Такаясу (Makito Takayasu) на Двенадцатой ежегодной конференции Японского общества офтальмологии доложил о двух кольцевидных анастомозах вокруг диска зрительного нерва у молодой женщины без пульса на периферических артериях. Это были артириоло-венулярные шунты. Кроме того, кровеносные сосуды, окружающие диск зрительного нерва, были слегка приподняты. Японские коллеги связали изменения сосудов сетчатки с отсутствием пульса на лучевых артериях пациентки.
Синдром отсутствия пульса назывался множеством имен, что приводило к путанице. И лишь в 1954 году японские врачи Вильям Каккамизе (William Caccamise) и Кунио Окуда (Kunio Okuda) ввели термин «болезнь Такаясу» (БТ) в англоязычную литературу.
Этиология и патогенез синдрома Такаясу
Чаще всего причину БТ установить не удается, предполагается связь с туберкулезом и стрептококковыми инфекциями. Есть данные о повышенной частоте ряда антигенов гистосовместимости у заболевших в различных популяциях:
В патогенезе определенную роль играют аутоиммунные механизмы: отмечается повышение уровня IgG и IgA и фиксация иммуноглобулинов в стенке пораженных сосудов. Также характерны изменения клеточного звена иммунитета и нарушения реологических свойств крови с развитием хронического ДВС-синдрома.
Клиническая картина: симптомы болезни Такаясу
В острой стадии пациентов чаще всего беспокоят неспецифические симптомы системного воспаления. Это лихорадка, ночная потливость, недомогание, потеря веса, боли в суставах и мышцах, умеренная анемия. Но уже на этой стадии могут быть признаки сосудистой недостаточности, особенно в верхних конечностях — отсутствие пульса. Отсутствие пульса или снижение его наполнения и напряжения на одной из рук, асимметрию систолического артериального давления на плечевых артериях регистрируют в 15–20 % случаев. Гораздо чаще, в 40 % случаев, больные жалуются на чувство слабости, усталости и боли в мышцах предплечья и плеча, чаще односторонние, усиливающиеся при физической нагрузке. На этой стадии БТ диагностируется крайне редко.
Хроническая стадия, или стадия развернутой картины, начинается через 6–8 лет. Преобладают симптомы поражения артерий, отходящих от дуги аорты, вследствие прогрессирования воспаления стенок сосуда и развития стеноза, как правило, двухстороннего. Даже при наличии аневризмы почти во всех случаях есть и стеноз. По мере прогрессирования стеноза появляются симптомы ишемии отдельных органов. Сосудистое воспаление может протекать и без системных воспалительных реакций, тогда наблюдается боль в месте проекции пораженного сосуда или болезненность при его пальпации.
На стороне поражения развивается повышенная утомляемость руки при нагрузке, ее похолодание, чувство онемения и парестезии, постепенное развитие атрофии мышц плечевого пояса и шеи, ослабление или исчезновение артериального пульса, снижение АД, в 70 % — выслушивается систолический шум на общих сонных артериях. У 7–15 % больных возникают боли в шее, головокружение, преходящие моменты нарушения зрения, одышка и сердцебиение, а у 15 % больных наблюдают болезненность при пальпации общих сонных артерий (каротидиния).
В этот период, по сравнению с ранней стадией заболевания, значительно чаще (50–70 %) встречаются симптомы сосудистой недостаточности верхних конечностей и перемежающейся хромоты, поражения сердечно-сосудистой системы, головного мозга и легких.
Поражение внутреннихорганов
В хронической стадии иногда появляются симптомы, обусловленные поражением артерий, отходящих от брюшного отдела аорты, чаще всего при II и III анатомических типах заболевания. Могут развиваться вазоренальная артериальная гипертензия злокачественного течения, приступы «брюшной жабы», обусловленные поражением мезентериальных артерий, кишечная диспепсия и мальабсорбция.
Клинические признаки поражения легких (боли в грудной клетке, одышку, непродуктивный кашель, редко кровохарканье) отмечают менее чем у четверти больных.
Поражение коронарных артерий встречается у ¾ больных, в 90 % случаев при этом поражаются устья венечных сосудов, а дистальные отделы — редко. Часто описывают поражение восходящего отдела аорты — уплотнение в сочетании с дилатацией и образованием аневризм. Артериальная гипертензия встречается в 35–50 % случаев и может быть обусловлена вовлечением почечных артерий или развитием гломерулонефрита, реже — формированием коарктации аорты или ишемией сосудодвигательного центра на фоне васкулита сонных артерий. В результате артериальной гипертензии, коронариита и аортальной регургитации развивается хроническая сердечная недостаточность.
Анатомические варианты болезни Такаясу:
I тип — поражение ограничивается дугой аорты и ее ветвями (8 % больных);
II тип — поражается нисходящая часть (грудной и брюшной отделы) аорты (11 %);
III тип (смешанный) — наиболее частый, включает поражение дуги аорты и ее нисходящего отдела (65 %);
IV тип — включает поражения, характерные для первых трех вариантов в сочетании с артериитом ветвей легочной артерии, наблюдаются также окклюзия плечевых и подвздошных артерий, поражение дуги аорты и почечных артерий (синдром Такаясу — Денерея, 16%).
Патоморфология
В хронической фазе аорта утолщена за счет фиброза всех трех слоев сосуда. Просвет сужается часто в нескольких местах. Если заболевание прогрессирует быстро, фиброз не успевает привести к образованию аневризмы. Интима может быть ребристая, с внешним видом «древесной коры», данная особенность характерна для многих аортоартериитов. Эти изменения обычно происходят в дуге аорты и отходящих от нее ветвях, но в процесс могут вовлекаться грудная и брюшная части аорты с соответствующими ветвями.
Последние исследования клеточного состава стенок аорты показали, что образование новых сосудов происходит в глубокой интиме, связанной с адвентицией. В окружении сосудов также наблюдаются Т-клетки и дендритные клетки, с небольшим количеством В-клеток, гранулоцитов и макрофагов. Воспаление наиболее заметно в адвентиции, с инфильтрацией В- и Т-клетками.
В результате развиваются ишемия, гипертензия, атеросклероз. При медленном течении отмечается выраженное развитие коллатерального кровообращения.
Диагноз
Наиболее типичные особенности артериита Такаясу представлены в таблице 1, которую составили в 1990 году в американском колледже ревматологии.
Лечение неспецифического аортоартериита
Прием стероидных препаратов — основной метод лечения болезни Такаясу. Данные о его эффективности различаются, что может быть связано со стадией заболевания. Данные, полученные в США в 1985 году, показали, что у шести из 29 пациентов стероидное лечение привело к снижению СОЭ, воспалительных симптомов. У восьми из 16 пациентов с отсутствующим пульсом наблюдалось его возвращение с задержкой в несколько месяцев. Более поздние (1994 г.) американские исследования показали, что в 60 % случаях (из 48 пациентов) была достигнута ремиссия.
В настоящее время принято считать, что примерно у половины пациентов, принимающих стероиды, наблюдается улучшение. Отсутствие универсального лечения и побочные эффекты, связанные с употреблением стероидов, привели к поиску более эффективного лечения.
По аналогии с другими системными васкулитами можно использовать иммуносупрессивные препараты, включая циклофосфамид, азатиоприн и метотрексат. Американские исследователи в 1994 г. на примере 25 пациентов, не поддающихся лечению стероидными препаратами, показали, что прием цитостатических лекарственных препаратов (циклофосфамид, азатиоприн или метотрексат) приводит к ремиссии у 33 % (Takayasu arteritis. Ann Intern Med 1994;120:919–29).
Поскольку метотрексат легко переносится, в дальнейшем исследовали именно его эффективность, в сочетании со стероидами. У 13 из 16 участников исследования с синдромом дуги аорты, принимающих метотрексат (81 %), наступала ремиссия. Тем не менее у 7 из них при полном отказе от стероидных препаратов наблюдались рецидивы. В итоге, у восьми пациентов наблюдалась устойчивая ремиссия от четырех до 34 месяцев и четверо из них были в состоянии полностью прекратить лечение. У троих из 16 болезнь прогрессировала, несмотря на лечение.
Таким образом, около четверти пациентов с активной болезнью не реагируют на современные методы лечения.
Хирургическое лечение
Хирургическое вмешательство на аорте и магистральных сосудах желательно проводить в первые пять лет после установления диагноза.
Показания к операции определяются протяженностью процесса и степенью непроходимости периферических сосудов. Оперативное вмешательство проводят вне активной стадии БТ.
Клинический пример
Девочка 13‑ти лет, поступила в педиатрическое отделение по направлению кардиолога с жалобами на головные боли, носовые кровотечения, повышение АД до 220/110 мм. рт. ст. Детскими инфекциями не болела. Привита соответственно возрасту до трех лет. С девятилетнего возраста находилась в школе-интернате (мать и отец злоупотребляют алкоголем, лишены родительских прав). В десять лет выявлена миопия (носит очки). Два последних года ребенок находится под опекой тети, которая считает девочку больной с девяти лет, когда появились вышеописанные жалобы.
При поступлении в отделение состояние девочки — средней тяжести, ребенок астенического телосложения, пониженного питания. При аускультации сердца выслушивается систолический шум в V точке. Печень — на 1 см ниже края реберной дуги, АД на уровне 180–150/85–80.
В гемограмме — незначительный нейтрофилез, СОЭ — 43 мм/ч. В биохимическом анализе крови повышен С-реактивный белок, остальное без патологии, антистрептолизин-О и ревматоидный фактор не выявлены. Коагулограмма — снижен протромбиновый индекс. ЭКГ без патологии. ЭхоКГ — умеренная гипертрофия межжелудочковой перегородки и задней стенки левого желудочка, дуга аорты левосторонняя, сужение аорты в типичном месте до 5–6 мм. По данным КТ/МРТ, имеются признаки болезни Такаясу (тип IV): отслойка интимы восходящей аорты с переходом на дугу, сегментарные стенозы грудного отдела нисходящей аорты, поражение длинных сегментов магистральных сосудов головного мозга, КТ-данные в пользу сегментарного сужения левой почечной артерии.
Назначены метипред, метотрексан. Симптоматическая терапия включала аспирин, атенолол, курантил, каптоприл. На фоне терапии отмечалась регрессия общевоспалительных признаков, однако АГ полностью купировать не удалось. Через три месяца была повышена доза метипреда, проведена коррекция антигипертензивной терапии, однако давление оставалось высоким.С учетом характера поражения сосудов (IV тип), нестойкого и частичного противовоспалительного эффекта проведенной терапии, в данном случае прогноз для жизни весьма неблагоприятен.
Адаптировано из: Охотникова Е. Н. и др.: Болезнь Такаясу (неспецифический аортоартериит) — фатальный системный васкулит у детей. «Клиническая иммунология. Аллергология. Инфектология», № 2, 2011.
Исход
5–10‑летняя выживаемость от болезни Такаясу около 80 %, а выживаемость от пяти месяцев до года близка к 100 %. Наиболее частой причиной смерти становится инсульт (50 %) и инфаркт миокарда (около 25 %), реже — разрыв аневризмы аорты (5 %). При поражении коронарных артерий в первые два года от момента появления симптомов кардиальной патологии смертность достигает 56 %. Неблагоприятный прогноз у больных, течение заболевания которых осложняется ретинопатией, артериальной гипертензией, аортальной недостаточностью и аневризмой аорты. У пациентов, имеющих два или более из перечисленных синдромов, десятилетняя выживаемость от момента постановки диагноза — 59 %, причем большинство смертельных исходов приходится на первые пять лет болезни.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.