Австралийский антиген что это
Австралийский антиген что это
Поверхностный антиген вируса гепатита В (HВsAg) является белком, который присутствует на поверхности вируса, вызывающего гепатит В. Он обнаруживается в крови при остром и хроническом гепатите В.
Поверхностный антиген вируса гепатита В.
Hepatitis B surface antigen.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Гепатит В – инфекционное заболевание печени, вызываемое вирусом HBV.
Вирус HBV – это широко распространенная причина гепатита В. Считается, что настоящее количество инфицированных превышает официальную статистику, так как многие заразившиеся испытывают лишь легкие симптомы и не подозревают, что поражены вирусом. В мире порядка 350 млн людей инфицированы гепатитом и около 620 тыс. ежегодно умирают от него.
Вирус HBV распространяется через контакт с кровью или с другими физиологическими жидкостями инфицированного. Заразиться можно, например, через использование одной и той же иглы от шприца или через незащищенный сексуальный контакт. Путешествия в места, где распространен гепатит В, тоже опасно. Мать может инфицировать своего ребенка во время родов или после. Вирус, однако, не передается через пищу и воду, а также через повседневные контакты: рукопожатия, кашель или чихание.
Тесты на билирубин, на функционирование печени фиксируют заболевание гепатитом, но не выявляют его причину. Именно анализ на HBsAg в крови определяет гепатит В и вирус HBV, который его вызывает.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения (норма HBsAg): отрицательно.
Тест на HВsAg в крови может назначаться как отдельно, так и в сочетании с другими анализами на гепатит В. Их результаты обычно оцениваются вместе. Иногда расшифровка анализа на HВsAg зависит от показателей смежных анализов на гепатит В.
Кто назначает исследование?
Инфекционист, терапевт, гастроэнтеролог, гепатолог, педиатр.
Поверхностный антиген вируса гепатита В (австралийский антиген, HbsAg), количественно
Добавить в корзину
Данный анализ крови используется для количественного определения HВs антигена вируса гепатита В.
Вирус передается через кровь, сперму и другие биологические жидкости. Попав в организм, он поражает и разрушает клетки печени, нарушает образование и секрецию желчи. Характерными проявлениями гепатита В являются: интоксикация, желтуха, зуд кожи, сыпь, боли в суставах, гриппоподобный синдром. При попадании большого количества вируса в организм или одновременном инфицировании гепатитами В и D возможно развитие крайне тяжелой формы (фульминантного) гепатита с массивной гибелью клеток печени и развитием комы. Встречаются и бессимптомные формы инфекции.
Когда в крови появляется HВs антиген?
Самый ранний маркер гепатита В – это появление в сыворотке HВs антигена (белка на поверхности вируса). Он может определяться с 3 недели инкубационного периода (до клинических проявлений). Поверхностный антиген необходим для фиксации и проникновения вируса в клетки печени. При остром гепатите В HВs Ag может определяться до 6 месяцев. При выздоровлении он исчезает последним из вирусных антигенов. Определение HВs Ag более 6 месяцев указывает на хроническое течение заболевания. Возможно и пожизненное носительство HBs Ag.
В настоящее время для профилактики гепатита В проводят вакцинацию.
Сдать анализ крови на HBs Ag рекомендуется:
Приглашаем вас сдать венозную кровь на анализ в современных центрах нашей многопрофильной медицинской компании МобилМед. Мы предлагаем высокоточное тестирование по доступным ценам.
ОБЩИЕ ПРАВИЛА ПОДГОТОВКИ К АНАЛИЗАМ КРОВИ
Кровь берется из вены. Необходимо соблюдать общие рекомендации:
Что такое гепатит Б? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.
Этиология
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита Б происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Эпидемиология
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
При первых признаках гепатита B нужно обратиться к доктору.
Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.
Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).
Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
В первое десятилетие 21 века произошло возникновение концепции «оккультной» (стёртой) ВГВ-инфекции (далее ОкВГВ), характеризующейся наличием вируса при недетектируемом уровне HbsAg. Механизм данного состояния связывают с мутацией в регионе домена полимеразы, что ведёт к уменьшению вирусной репликации и отсутствию экспрессии HbsАg, также вероятны дефекты гена Pol, что является следствием противовирусной терапии (Рахманова А.Г. и соавторы, 2015). При этом единственными серологическими маркером ВГВ могут быть HBcor антитела (чаще в сочетании с HbeAb), в особенности тогда, когда недоступны высокочувствительные и затратные методы определения HBV ДНК (Цинзерлинг В.А., Лобзин Ю.В., Карев В.Е., 2012). Это обуславливает сохраняющийся риск инфицирования пулов плазмы ВГВ при донорстве крови и трансплантации органов, внутрибольничного инфицирования в роддомах, хирургических стационарах, стоматологии.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
Входные ворота — мельчайшие повреждения кожи и слизистых оболочек.
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.
Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
По клиническим проявлениям:
По фазам хронического процесса:
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит Б
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Прогноз. Профилактика
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вызывает некоторые вопросы эффективность вакцинации при заражении «оккультными» формами гепатита В, так как действие вакцины направлено на нейтрализацию HbsAg, которого в данном случае нет, или он видоизменён — окончательного решения пока не определено, ведутся поиски.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]
Не дружите, дети, с гепатитом B
Гепатит В часто приводит к циррозу и раку печени, и дальнейшая жизнь человека может висеть на волоске в ожидании пересадки здорового органа
Автор
Редакторы
Гепатит В — чрезвычайно опасное заболевание, которое чревато последствиями на всю жизнь. Однако с появлением вакцинации болезнь встречается всё реже. В этой статье спецпроекта «Вакцинация» мы напомним, почему так важно соблюдать плановую вакцинацию против гепатита В, особенно если речь идет о детях.
Вакцинация
Генеральный партнер спецпроекта — Zimin Foundation.
Изобретение вакцин кардинально изменило жизнь человечества. Многие болезни, уносившие тысячи, а то и миллионы жизней ежегодно, теперь практически не встречаются. В этом спецпроекте мы не только рассказываем об истории возникновения вакцин, общих принципах их разработки и роли вакцинопрофилактики в современном здравоохранении (этому посвящены первые три статьи), но и подробно говорим о каждой вакцине, включенной в Национальный календарь прививок, а также вакцинах против гриппа и вируса папилломы человека. Вы узнаете о том, что собой представляет каждый из возбудителей болезней, какие существуют варианты вакцин и чем они различаются между собой, затронем тему поствакцинальных осложнений и эффективности вакцин.
Для соблюдения объективности мы пригласили стать кураторами спецпроекта Александра Соломоновича Апта — доктора биологических наук, профессора МГУ, заведующего лабораторией иммуногенетики Института туберкулеза (Москва), — Сусанну Михайловну Харит — доктора медицинских наук, профессора, руководителя отдела профилактики НИИ детских инфекций (Санкт-Петербург), — а также Сергея Александровича Бутрия — педиатра, автора блога «Заметки детского врача».
Ежегодно из-за вирусных гепатитов умирает 1,4 млн людей — это больше, чем от СПИДа, туберкулеза или малярии [5], [6], и около половины этих смертей происходит из-за осложнений, связанных с хроническим носительством вируса гепатита В [7]. По данным на 2015 год, примерно 350 млн. людей по всей планете болели хроническим гепатитом В [8], и со временем примерно у 20–30% из них разовьются осложнения в виде цирроза и рака печени [9].
Вирус гепатита В попадает в организм при контакте с кровью, половым путем или передается от больной матери (внутриутробно или во время родов) [10], [11]. Треть больных хроническим гепатитом В заразились вирусом при рождении или в раннем детстве [9], поэтому только вакцинация в первые часы жизни может гарантировать младенцам долгую и здоровую жизнь.
Кроме того, вирус устойчив во внешней среде и может сохраняться вне человеческого тела в течение семи дней [12], из-за чего много случаев заражения происходит при повторном использовании медицинских игл, шприцев и других инструментов, которые контактировали с кровью, но не прошли должную обработку. Так, например, подхватить инфекцию можно во время нанесения татуировок [11], маникюра или на приеме у стоматолога. Однако это не представляет серьезной угрозы для людей, у которых уже сформирован защитный иммунитет в результате вакцинации.
История двух гепатитов
Первые упоминания о желтушном окрашивании кожи и видимых слизистых оболочек (желтухе), которое является одним из основных симптомов гепатита В, были найдены еще на вавилонских глиняных табличках и в записях Гиппократа [13]. На протяжении многих веков описывались вспышки желтухи среди городского населения и в военных подразделениях. Но изучение этого заболевания и его источника началось лишь около 150 лет назад, в конце XIX века, а новые вспышки шли рука об руку с достижениями медицины: разработкой методик инъекций препаратов, вакцинацией и переливанием крови. На рисунке 1 приведены основные вехи развития представлений о гепатите В.
Рисунок 1. История гепатита В: от первого упоминания болезни до разработки первой вакцины. XIX–V века до н. э. Первые упоминания о желтухе, найденные на вавилонских глиняных табличках и в записях Гиппократа. VII–XX века. Вспышки желтухи среди городского населения и в военных подразделениях. 1885–1942 годы. Установлена связь между вспышками желтухи и вакцинациями от оспы и желтой лихорадки, профилактикой кори и паротита при помощи иммунной сыворотки и другими медицинскими вмешательствами. 1944–1950-е годы. Изучение вирусного гепатита на «добровольцах» (см. врезку). 1965–1967 годы. Открытие австралийского антигена и его связи с гепатитом В. 1969–1972 годы. Обнаружение связи между хроническим гепатитом В и развитием рака печени. 1972 год. Первая вакцина, защищающая от гепатита В [13].
Ужасы школы Уиллоубрук
Из-за того, что ученым не удавалось выделить вирус и культивировать его в лабораторных условиях или заражать им животных, создание вакцины было сильно затруднено. Однако проблема стояла остро: по всему миру массово заболевали солдаты и мирные жители из-за различных медицинских вмешательств, поэтому в годы Второй мировой войны приняли решение о проведении экспериментов на «добровольцах», что в наше время считалось бы нарушением всех моральных и этических норм. Однако тогда это было приемлемым отчасти из-за того, что никто не знал об отложенных последствиях хронического заболевания.
На роль «волонтеров» набрали тюремных заключенных и диссидентов. На них проверяли, какие субстанции (фильтраты слюны, крови, мочи, фекалий) больного являются наиболее инфицирующими и каким путем может происходить заражение (промывание носоглотки, с пищей, через инъекции и т.д.) [13].
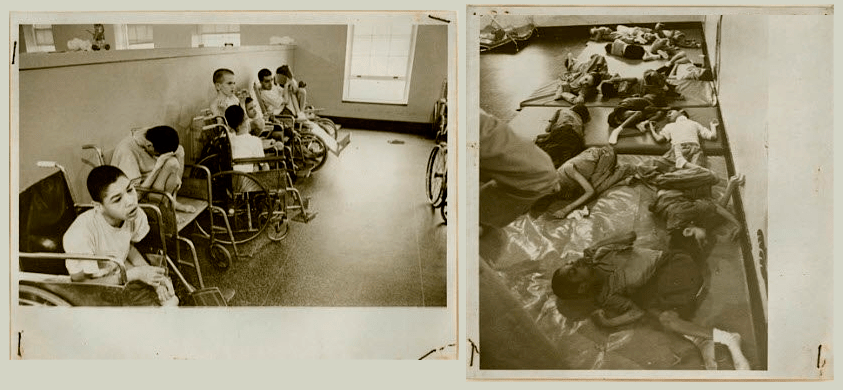
Позднее, в 60-х годах XX века было одобрено долгосрочное исследование под руководством педиатра Сола Кругмана (Saul Krugman) на базе государственной школы Уиллоубрук (Нью-Йорк) (рис. 2) для детей с ограниченными умственными способностями, в которой на тот момент уже были зарегистрированы случаи гепатита. В работе изучали как само заболевание, так и его лечение при помощи гамма-глобулина с последующей проверкой путем повторного заражения, а также возможность создания вакцины. Полученные результаты мало отличались от сделанных ранее выводов из экспериментов на заключенных, при этом большое количество детей оказалось заражено вирусом гепатита, что вызвало общественный резонанс. Эти исследования внесли вклад в осознание необходимости разработки кодекса этики с целью защиты прав человека [14].
Рисунок 2. Дети с ограниченными умственными способностями в государственной школе Уиллоубрук (Нью-Йорк), на базе которой изучали гепатит В
После наблюдений за периодом инкубации, течением болезни и способом передачи инфекции, исследователи пришли к выводу, что они имеют дело с двумя разными вирусами. Заболевания, которые эти вирусы вызывали, были названы «инфекционным» и «сывороточным» гепатитами [13], [15]. Первый имел небольшой период инкубации (20–40 дней) и передавался орально-фекальным путем: вирусом можно было заразиться из общих источников еды и воды. «Сывороточный» гепатит имел более долгий период инкубации (60–120 дней) и, как правило, передавался через кровь и ее производные (плазму, сыворотку и др.).
Рисунок 3. Барух (Барри) Бламберг в экспедиции 1958 года на Аляске, где он собирал образцы крови у изолированной группы инуитов — этнической группы коренных народов Северной Америки.
За длительный период изучения появились различные синонимы для этих заболеваний, и, чтобы избежать дальнейшей путаницы, в 1947 году английский врач Фредерик Маккаллум (Frederick Maccallum) предложил называть «инфекционный гепатит», «эпидемическую желтуху» и «острую катаральную желтуху» гепатитом А, а «сывороточный гепатит», «гепатит с длительным периодом инкубации» и «посттрансфузионный гепатит» — гепатитом В [13], [15].
Поскольку нарушения в работе печени приводят ко многим физиологическим изменениям, помимо внешней клинической картины для диагностики этих видов гепатита начали использовать результаты биопсии и различных функциональных тестов. Это позволило диагностировать случаи безжелтушного гепатита, а также обнаружить хроническую форму [13].
Большим прорывом в дальнейшем изучении вируса гепатита В, диагностике и мониторинге заболевания было открытие австралийского антигена (Au) генетиком Барухом Бламбергом (рис. 3), получившим за это в 1976 году Нобелевскую премию по физиологии или медицине (см. врезку).
Экспедиции Барри Бламберга и открытие австралийского антигена
Бламберг много путешествовал по миру и собрал большую коллекцию образцов сыворотки крови, которую он использовал для изучения разнообразия сывороточных белков в разных популяциях. Наличие этого разнообразия позволило предположить, что в организме пациентов, получавших донорскую кровь, могут вырабатываться антитела против чужеродных белков донора [16].
Изучая белки сыворотки крови многих народов мира, Бламберг хотел найти «универсальные» антитела, которые узнавали бы большинство этих белков. Он взял за основу идею о том, что наша иммунная система вырабатывает антитела ко всему чужеродному, и начал искать такие антитела у пациентов, которым много раз переливали чью-то кровь. Для этого в лунки агарозного геля попарно добавляли сыворотки пациента и другого человека, которые затем встречались в геле за счет диффузии навстречу друг другу. Если в сыворотке пациента было антитело, которое узнавало свой антиген (чужеродный белок) из другой сыворотки, то в геле появлялась видимая невооруженным глазом полоса (преципитат), которую затем можно было покрасить красителем суданом черным, связывающимся с липидами. Таким образом, в результате обнаруживались липопротеиновые антигены [17]. Внимание исследователя привлек антиген из сыворотки крови одного австралийского аборигена, так как образовавшаяся линия преципитации окрашивалась не суданом черным, а азокармином красным, что указывало на высокое содержание белка. В честь своего носителя этот антиген был назван австралийским антигеном (Au) [18].
Дальнейшие эксперименты и наблюдения показали связь Au с гепатитом В. Во-первых, его нашли в сыворотке крови и в образцах печени пациентов с острым вирусным гепатитом, но не у пациентов с другими заболеваниями печени. Во-вторых, была показана его инфекционная природа: у человека, который был инфицирован сывороткой, содержащей Au, через какое-то время в крови в высокой концентрации также появлялся австралийский антиген, который затем исчезал по мере выздоровления, но годами оставался у больных лейкозом и другими хроническими заболеваниями [13].
Наконец, с развитием электронной микроскопии в 1968 году в сыворотке Au-положительных пациентов нашли частицы, которые образовывали большие агрегаты с Au-специфическими антителами [19–21]. Это и был вирус гепатита В.
Нелегкая жизнь вируса
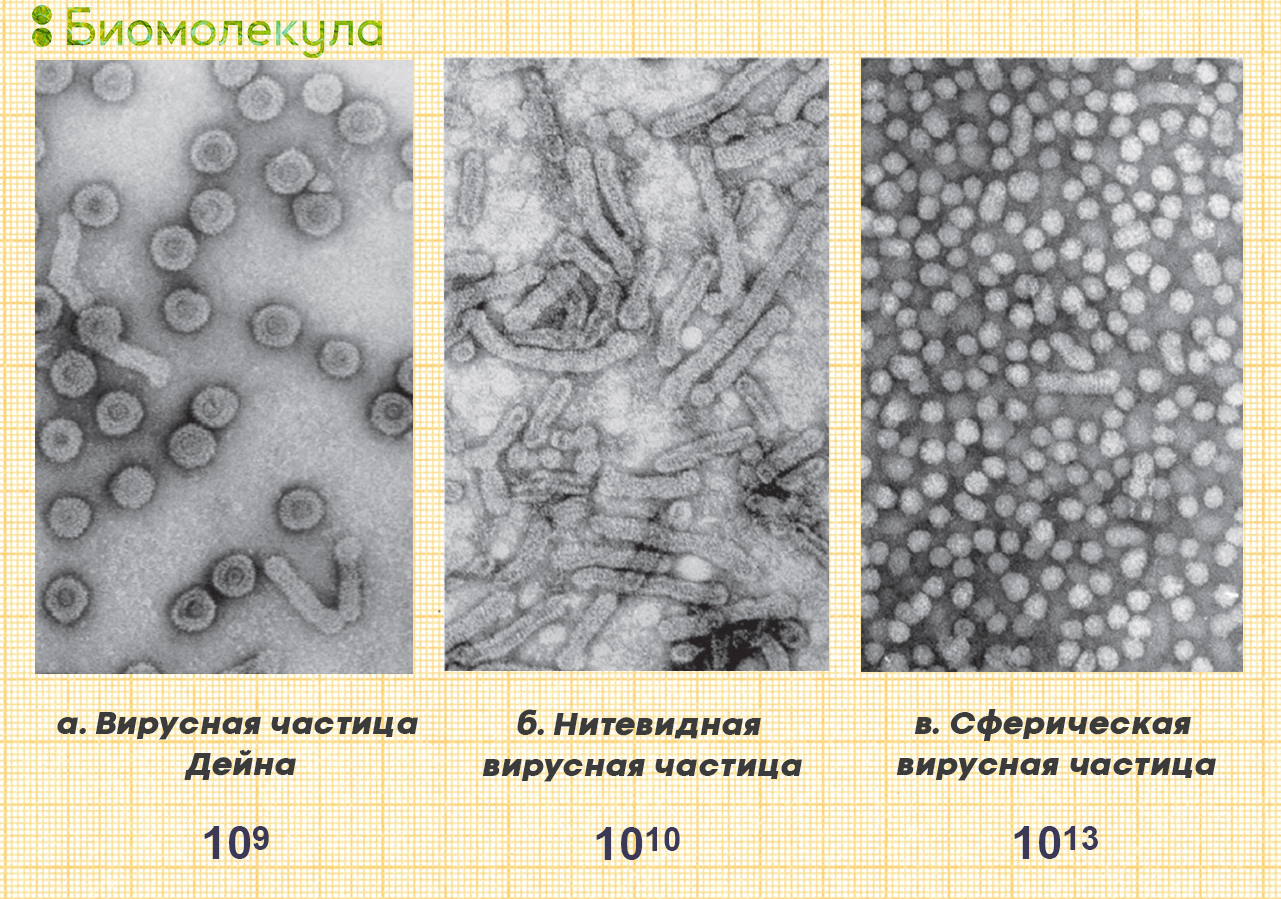
Вирус гепатита В принадлежит к семейству гепаднавирусов (Hepadnaviridae) и является одним из самых маленьких окруженных липидной оболочкой вирусов животных. Диаметр полноценной вирусной частицы (частицы Дейна) — всего 42 нм, но во время инфекции в организме больного также образуется большое количество неинфекционных частиц диаметром 20 нм (сферических или нитевидных разной длины), которые состоят только из липидной оболочки и поверхностного белка и не имеют внутри генетического материала (рис. 4) [22].
Рисунок 4. Изображение вирусных частиц, полученное методом электронной микроскопии (негативное окрашивание), и приблизительное количество частиц в 1 мл сыворотки хронического больного гепатитом В в период активного размножения вируса.
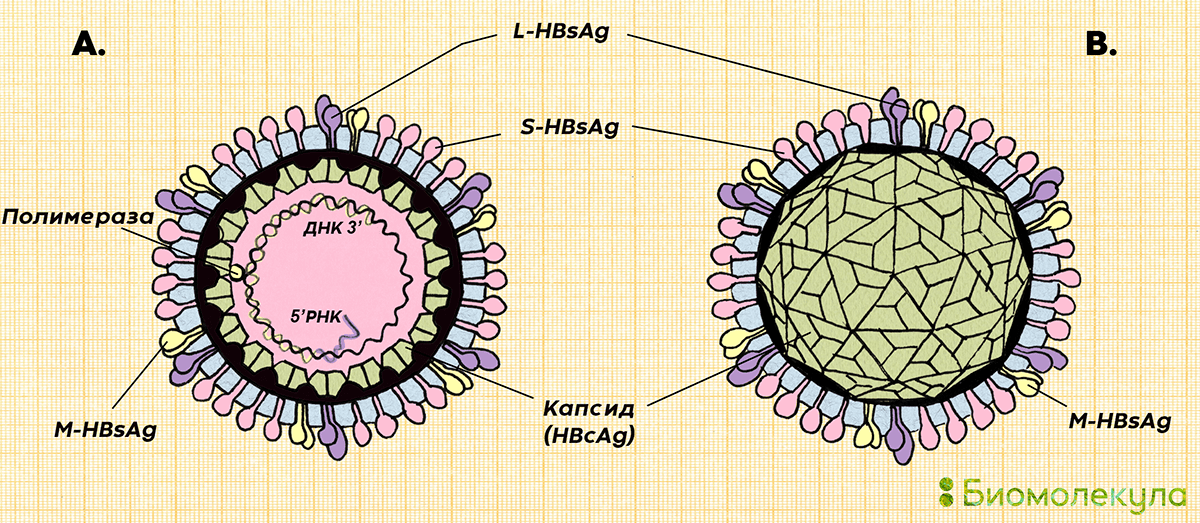
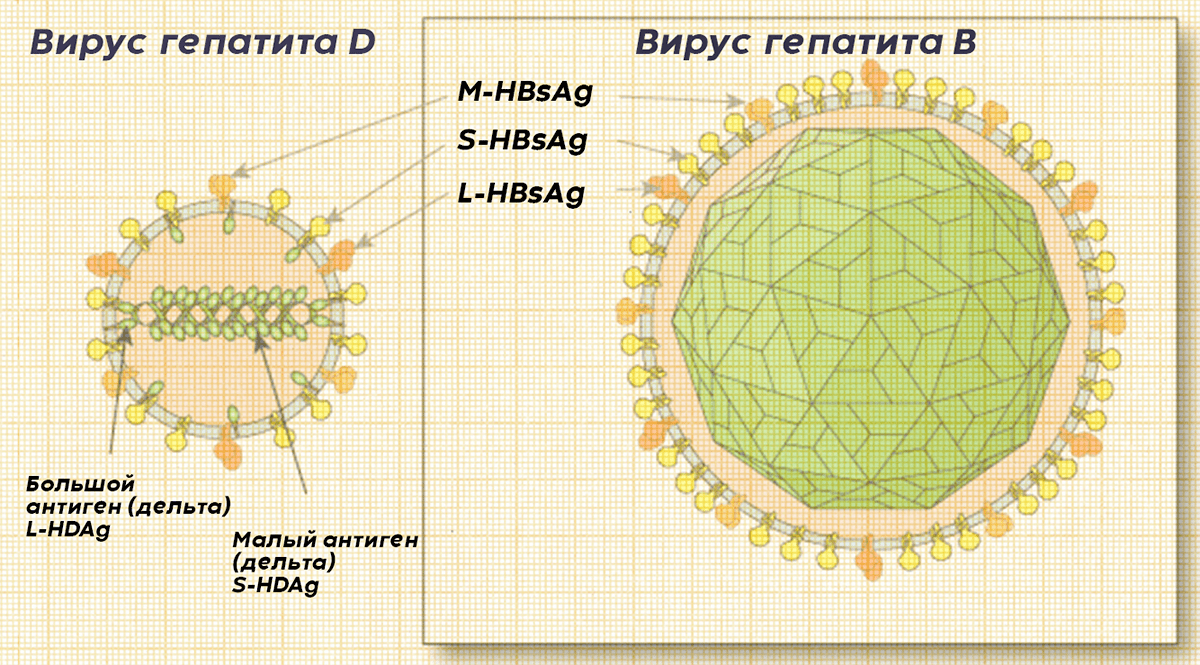
Белок на поверхности вируса и неинфекционных частиц называют HBsAg (от англ. Hepatitis B surface Antigen — поверхностный антиген гепатита В). Это тот самый австралийский антиген, полвека назад обнаруженный в сыворотке крови австралийского аборигена. В полноценных вирусных частицах под липидной оболочкой скрыт икосаэдрический белковый капсид, хранящий в себе геном вируса — частично незамкнутую кольцевую двухцепочечную ДНК, с которой связана вирусная полимераза (рис. 5).
Рисунок 5. Строение вирусной частицы вируса гепатита В. Геном вируса имеет длину примерно 3,2 тыс. нуклеотидов и кодирует 7 белков: три варианта поверхностного антигена HBsAg (large, medium, small), белок капсида (HBcAg, Hepatitis B core Antigen), полимеразу и еще два белка, которые играют важную роль в модулировании иммунного ответа, — HBeAg и HBx. Из-за особенностей жизненного цикла вируса гепатита В полимераза не успевает завершить синтез второй цепочки кольцевой ДНК и разрушить остаток пре-геномной РНК, который остается в зрелой частице.
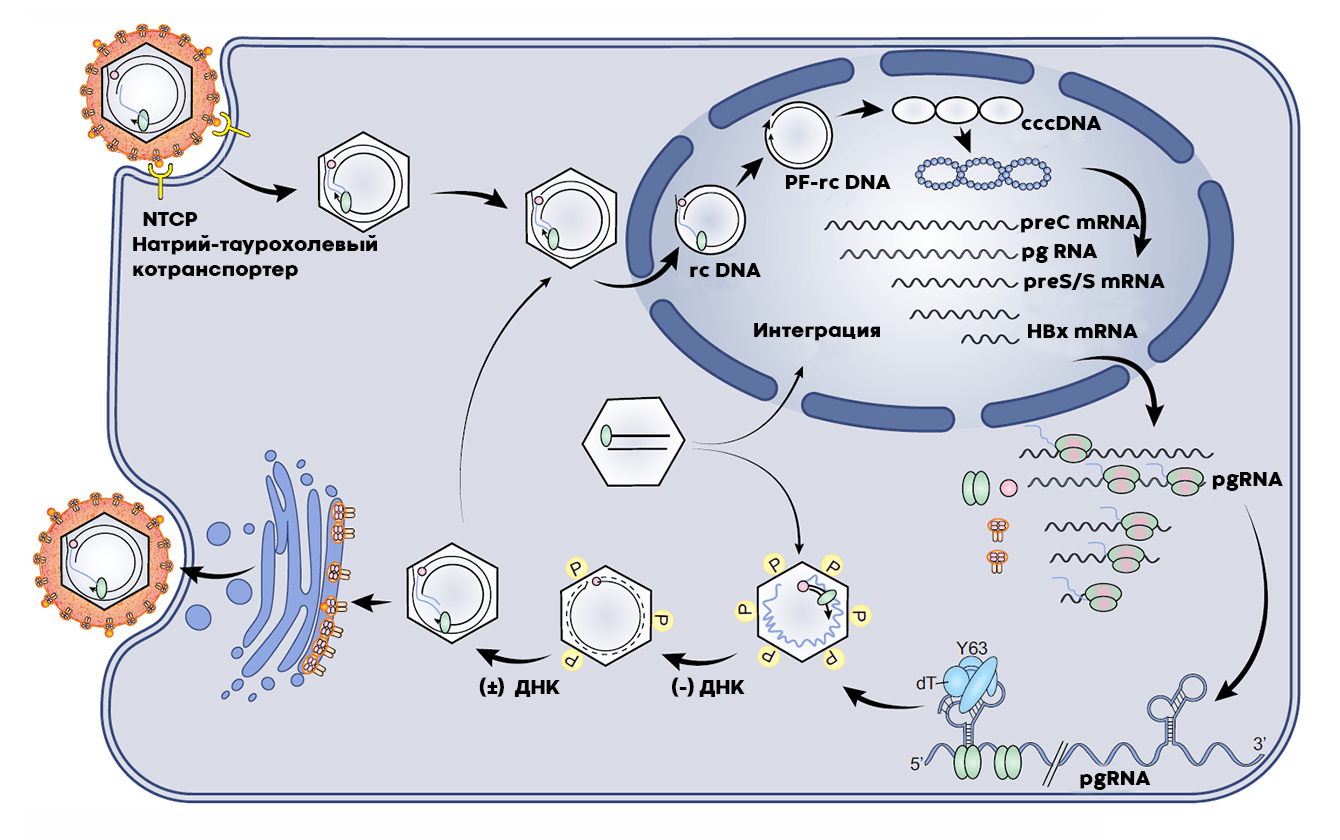
Вирус гепатита В заражает преимущественно клетки печени, потому что на их поверхности находится особый полипептид — натрий-таурохолевый котранспортер (sodium-taurocholate cotransporting polypeptide, NTCP). С ним связывается самый большой поверхностный белок вируса — L-HBsAg, — в результате чего вирус попадает внутрь, попутно освобождаясь от собственной липидной оболочки, и перемещается к ядру. Здесь из него высвобождается геномная ДНК и вирусная полимераза, которая достраивает геном до полноценной замкнутой кольцевой ДНК (covalently closed circular DNA, cccDNA). Затем привлекается хозяйская РНК-полимераза II, синтезирующая РНК для последующего производства белков и геномной ДНК вируса.
Все вирусные белки синтезируются в цитоплазме, там же начинается сборка новых вирусных частиц. Для этого вместе собираются белки капсида, вирусная полимераза и пре-геномная РНК (pgRNA). Синтез новой геномной ДНК на основе РНК происходит уже внутри капсида, однако он не успевает завершиться до полной сборки вирусной частицы, поэтому в зрелом вирусе оказывается лишь частично двухцепочечная молекула.
Упакованный в белковую оболочку вирус может либо снова отправиться в ядро для нового цикла синтеза матричной РНК, белков и репликации, либо одеться в липидную оболочку, содержащую все три варианта поверхностного белка, и покинуть клетку. При этом в ходе размножения вируса образуется много побочных продуктов: пустые липидные оболочки, о которых мы уже говорили выше, а также дефектная линейная двухцепочечная ДНК, которая затем может быть встроена в геном клетки-хозяина (рис. 6) [23].
Рисунок 6. Жизненный цикл вируса гепатита В. Как и вирус иммунодефицита человека, вирус гепатита В имеет стадию обратной транскрипции, однако его геном представлен ДНК (а не РНК, как у ВИЧ). В связи с этим в классификации по Балтимору вирус гепатита В относят к отдельной группе — параретровирусам.
Спутники жизни гепатита В
За долгий период изучения вируса гепатита В у некоторых хронически больных пациентов в печени был обнаружен отдельный белковый комплекс со своим независимым РНК-геномом и циклом репликации, названный вирусом гепатита D [27]. Хотя, строго говоря, полноценным вирусом он не является, потому что не имеет собственных белков оболочки и одевается в оболочку вируса гепатита В (рис. 7). Таким образом, найденный «дефектный» РНК-вирус оказался сателлитом — спутником вируса гепатита В.
Рисунок 7. Строение вирусной частицы вируса гепатита D (слева) и вируса гепатита B (справа). Вирус гепатита D принадлежит к роду Deltavirus и является субвирусным агентом, размножение которого возможно только в присутствии в той же клетке вируса гепатита B.
Одновременное присутствие обоих вирусов в организме сильно усугубляет течение заболевания и может привести к развитию тяжелой формы гепатита, острой печеночной недостаточности, ускорить течение хронического гепатита и его переход в цирроз печени [9].
Какой гепатит пожелаете?
Хроническая форма гепатита В — самое опасное состояние, поскольку на его фоне часто развиваются серьезные осложнения с последующим смертельным исходом. Но хронический гепатит не возникает на пустом месте: после того, как вирус попадает в организм и заражает первые клетки, начинается острая стадия заболевания.
Острый гепатит
Как мы уже говорили, вирусом гепатита В можно заразиться при контакте с инфицированной кровью (в том числе через медицинское оборудование), половым путем или от больной матери (внутриутробно или во время родов) [10], [11]. После проникновения вируса в организм начинается острая инфекция, хотя у некоторых людей она может протекать без каких-либо симптомов (такое чаще случается у детей и младенцев). Примерно у 70% взрослых развивается субклинический (или безжелтушный) гепатит, и только у 30% — с проявлением желтухи. В некоторых случаях возникает острая печеночная недостаточность, из-за которой человек может умереть [24]. В таблице 1 приведена заболеваемость гепатитом В в России.
| Заболевание | Число в 2018 г. | Число в 2017 г. | Динамика | ||
|---|---|---|---|---|---|
| всего | показатель на 100 тыс. населения | всего | показатель на 100 тыс. населения | всего | |
| Острый гепатит В | 993 | 0,68 | 1271 | 0,87 | −22,0 % |
| Хронический гепатит В | 13615 | 9,28 | 14073 | 9,61 | −3,4 % |
| Носительство гепатита В | 12877 | 8,78 | 14859 | 10,15 | −13,5 % |
Врачи выделяют четыре стадии острого гепатита [10]:
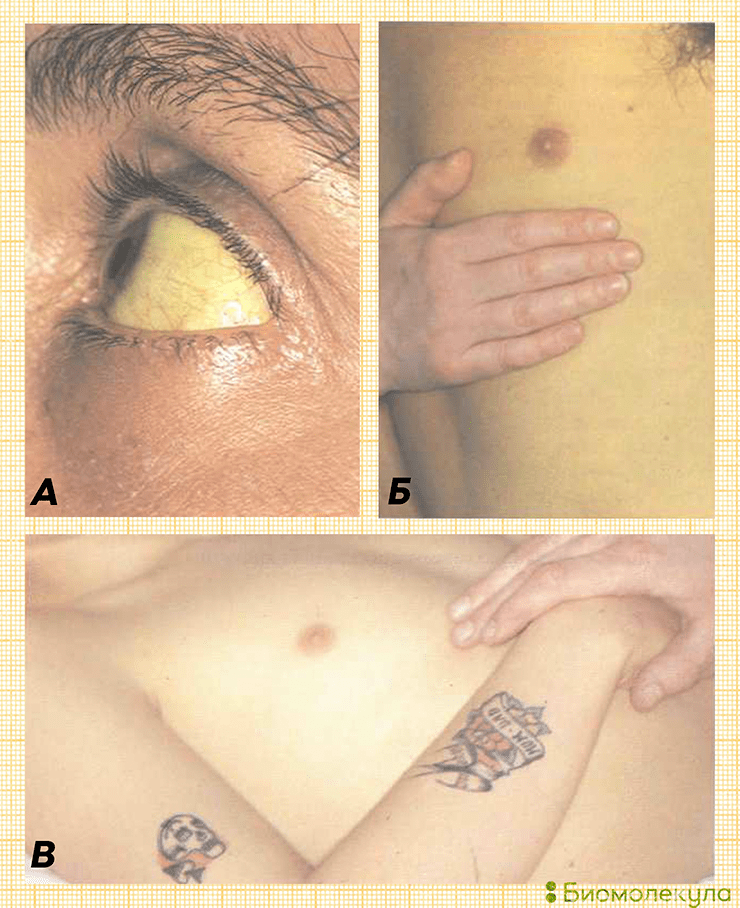
Рисунок 8. Пожелтение склер и кожи во время гепатита В. В результате разрушения тканей печени в кровоток высвобождается билирубин — продукт распада гемоглобина, обладающий особым сродством к эластическим волокнам. Именно поэтому структуры с высоким их содержанием (кожа, склеры, сосуды) легко приобретают желтушную окраску, которая сохраняется даже после того, как уровень билирубина в сыворотке нормализуется. На рисунке А приведен пример желтушности склер, на рисунках Б и В хорошо виден контраст между желтушным цветом кожи больного и нормальным цветом кожи руки здорового человека.
Хронический гепатит
Если спустя шесть и более месяцев после перенесенного заболевания в крови все еще можно обнаружить поверхностный антиген HBsAg, то считается, что инфекция перешла в хроническую форму [9]. Это часто случается после бессимптомного течения болезни [10]. Хронический гепатит — серьезное заболевание, поскольку при нем сильно увеличивается вероятность развития цирроза и рака печени.
Бывают разные состояния хронического гепатита В, которые во многом зависят от того, как наша иммунная система реагирует на вирус [9]. Самое благоприятное из них — неактивный хронический гепатит, при котором иммунные клетки контролируют уровень размножения вируса, и нет никаких признаков заболевания, а у больного есть вероятность полного выздоровления. При другом сценарии развития событий иммунная система не уничтожает полностью вирус, но при этом и не оказывает активного давления на клетки печени. Такое состояние характеризуется слабо выраженным воспалением и незначительным проявлением симптомов. Его чаще всего можно встретить у HBsAg-позитивных детей и молодых взрослых, инфицированных в детстве. Куда опаснее, если иммунитет вновь начинает вести себя агрессивно, при этом клиническая картина становится аналогична острому гепатиту. Такое проявление нередко вызвано реактивацией вируса. На поздней стадии заболевания чаще всего встречается последний вариант течения хронического гепатита В, когда в вирусном геноме накапливаются мутации, которые превращают вирус в новый с точки зрения иммунитета патоген. Это провоцирует запуск иммунного ответа, активное воспаление и более быструю прогрессию цирроза печени.
Самые уязвимые
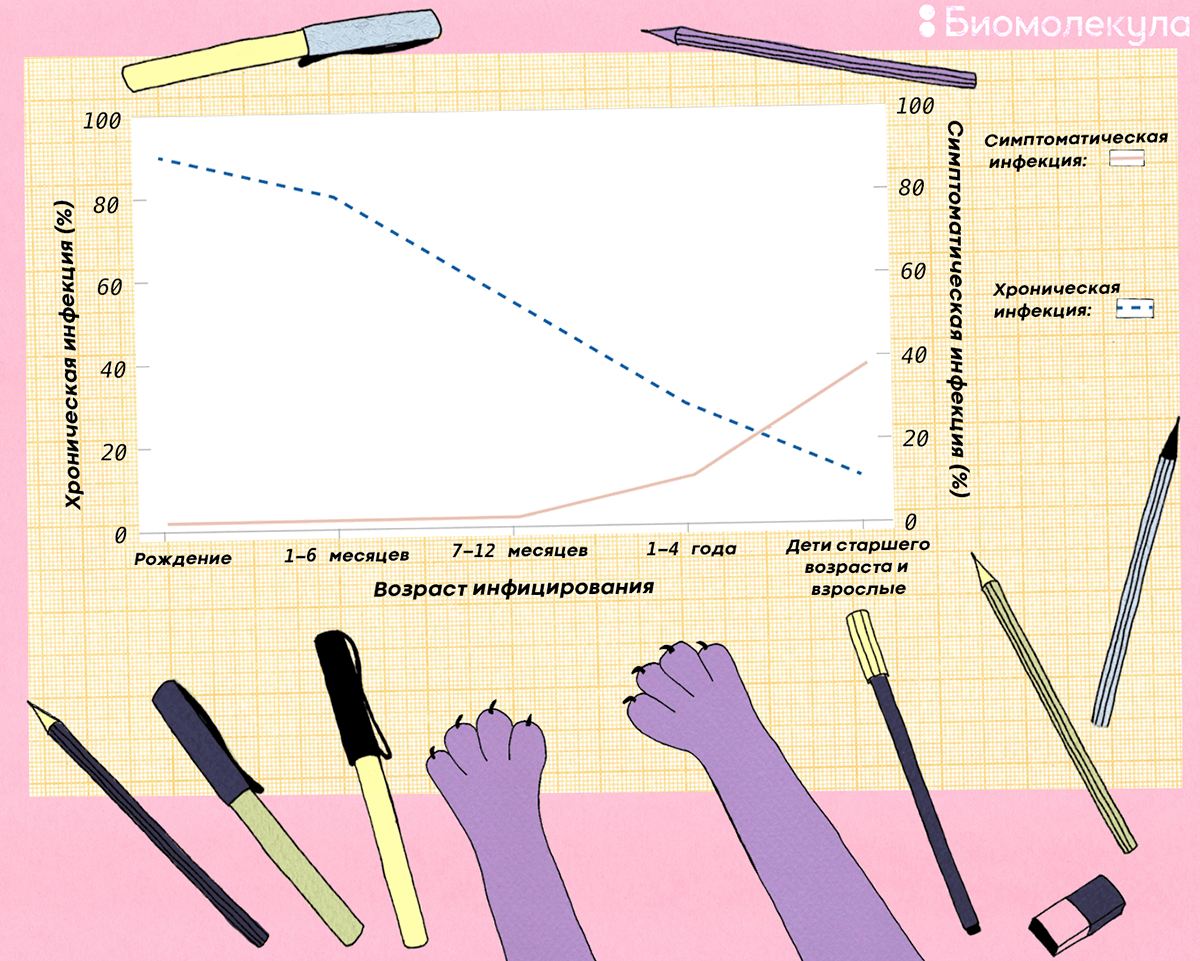
Главная угроза гепатита В — высокий уровень смертности от цирроза и рака печени, которые развиваются на фоне хронического течения болезни. Оказалось, что ключевой фактор перехода заболевания в хроническую форму — это возраст: чем человек младше, тем эта вероятность выше (рис. 9) [9]. Вирус гепатита В имеет много различных механизмов для подавления иммунной системы [28], которая к тому же еще не в полной мере сформирована у младенцев. По данным ВОЗ, хронический гепатит развивается у 90% новорожденных детей, зараженных от больной матери, 20–60% детей, зараженных в возрасте до 5 лет, и
Рисунок 9. Вероятность самостоятельно выздороветь после заражения (симптоматическая инфекция, сплошная линия) или приобрести хронический гепатит В (хроническая инфекция, пунктирная линия) у людей разного возраста
Если гепатит В перешел в хроническую форму, дальнейший прогноз неутешителен: в течение следующих пяти лет с вероятностью 8–20% может развиться цирроз печени, который затем с вероятностью в 20% приведет к полному отказу работы органа. Кроме того, каждый год в 1–5% случаев на фоне цирроза может развиться рак печени [9]. Полное уничтожение вируса на стадии хронического гепатита случается крайне редко, поэтому каждого больного ждет регулярный мониторинг состояния, противовирусная терапия, применение иммуномодуляторов в течение всей жизни и, возможно, даже пересадка печени.
Гепатит В и рак печени
По уровню смертности рак печени занимает пятое место среди наиболее распространенных онкологических заболеваний у мужчин и седьмое — у женщин [29]. В большей части случаев под раком печени подразумевают гепатоцеллюлярную карциному, которая примерно в половине случаев возникает на фоне хронического гепатита В (как в результате цирроза, так и без перехода в него). В предыдущей главе мы упоминали о том, что геном вируса гепатита В может встроиться в геном клетки-хозяина. Это происходит в случайном месте и может привести к нарушению работы генов и, как следствие, к перерождению нормальной клетки в опухолевую. Кроме того, вирусный белок HBx является онкогеном. В лабораторных экспериментах было показано, что он регулирует активность большого количества сигнальных путей, которые играют важную роль в динамике хроматина, реакции на повреждение ДНК, клеточном делении, метаболизме, иммунном ответе и подавлении одного из механизмов клеточной гибели — апоптоза [30], [31]. Кроме того, регулярные циклы обострения воспаления и гибели клеток печени приводят к необходимости постоянно восстанавливать разрушенные ткани, что способствует накоплению новых мутаций в делящихся клетках [30].
Вакцинация от гепатита В
Предыстория
Возможность создания вакцины против гепатита В впервые показал Сол Кругман еще в 1971 году, введя «добровольцам» из школы Уиллоубрук разведенную в 10 раз и предварительно прокипяченную сыворотку больного гепатитом В. Это не вызвало развитие заболевания, но в дальнейшем обеспечило устойчивость к введению необработанной сыворотки, содержащей живой вирус [32]. Другие исследователи развили идею Барри Бламберга о том, что в качестве вакцины можно использовать не цельную сыворотку больного, а лишь выделенные из нее неинфекционные частицы, содержащие HBsAg, и доказали эффективность этого метода [22]. Так появились вакцины первого поколения.
Для того чтобы вакцина была свободна от живого вируса, плазму крови хронического носителя обрабатывали формальдегидом, трипсином (ферментом, разрезающим многие белки) и высококонцентрированной мочевиной. Однако это не давало 100%-ной гарантии уничтожения вируса и потому вызывало сильное беспокойство. Ситуация усугубилась, когда началось распространение синдрома приобретенного иммунодефицита (СПИДа) с плазмой крови больных гепатитом В, использовавшуюся для создания вакцины. Позже стало известно, что СПИД развивается в результате инфицирования вирусом иммунодефицита человека (ВИЧ), который можно инактивировать, увеличив количество формальдегида на этапе производства вакцины. Но возникла новая проблема: нарастающий успех и популярность вакцинации против гепатита В привели к уменьшению количества хронически больных доноров, то есть запасов плазмы крови, необходимой для создания новых партий вакцины [33]. Это стало стимулом для разработки вакцин второго поколения.
О том, как выполняются рутинные эксперименты по генной инженерии, читайте в статье «12 методов в картинках: генная инженерия. Часть II: инструменты и техники» [35]. — Ред.
О том, как еще используют пекарские дрожжи Saccharomyces cerevisiae, можно почитать в статье «Модельные организмы: грибы» [36]. — Ред.
Наши дни
О том, почему этого не стоит опасаться, мы рассказывали в статье «Разработка вакцин: чем и как имитировать болезнь?» [39]. — Ред.
| Название вакцины | Производитель | Моно- или поливалентная | Культура клеток |
|---|---|---|---|
| Вакцина против гепатита В | ЗАО НПК «Комбиотех», Россия | Моновалентная | Saccharomyces сerevisiae и/или Hansenula polymorpha |
| «Регевак B» | ЗАО «Биннофарм», Россия / ЗАО «МТХ», Россия | Моновалентная | Hansenula polymorpha |
| «Эувакс B» | «Эл Джи Лайф Саенсис Лтд», Южная Корея | Моновалентная | Saccharomyces cerevisiae |
| «Инфанрикс Гекса» | GlaxoSmithKline Biologicals s.a., Бельгия | Поливалентная (дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция, гепатит В) | В инструкции не указано |
| «Бубо-Кок» | ЗАО НПК «Комбиотех», Россия | Поливалентная (дифтерия, коклюш, столбняк, гепатит В) | В инструкции не указано |
| «Бубо-М» | ЗАО НПК «Комбиотех», Россия | Поливалентная (дифтерия, столбняк, гепатит В) | В инструкции не указано |
План вакцинации
Первую вакцинацию проводят в роддоме в первые 24 часа жизни ребенка. Это важно сделать как можно раньше, так как иммунная система еще слабо развита и организм уязвим, в то время как HBsAg-статус матери может быть неизвестен. Кроме того, даже отрицательные анализы не могут дать 100%-ной гарантии того, что мать не является носителем вируса, а при этом заражение при родах является наиболее частым способом инфицирования младенцев. Также существует вероятность заражения гепатитом В при переливании крови, которое может быть необходимо новорожденному.
Дальнейшая схема вакцинации зависит от того, относится ли ребенок к группе риска. Если нет, то еще две вакцинации проводят в соответствии с национальным календарем прививок в 1 и 6 месяцев.
Дети попадают в группу риска, если родились от матери, которая соответствует любому из ниже перечисленных критериев:
Для таких детей проводят четырехкратную вакцинацию: после дозы, полученной в роддоме, следуют вакцинации в 1, 2 и 12 месяцев.
Что делать, если схема вакцинации была нарушена?
По рекомендациям ВОЗ, в случае, если расписание введения вакцин нарушено, начинать курс заново не надо. Если между первой и второй вакцинациями прошло больше времени, чем необходимо, то просто сделайте вторую прививку как можно скорее. Далее между второй и третьей вакцинациями всегда необходим перерыв минимум 4 недели. Если третья прививка также не была сделана вовремя, то и ее надо будет ввести, как только появится возможность.
Если человек не был вакцинирован при рождении, сделать прививку можно в любом возрасте по аналогичной схеме. Особенно важно провести вакцинацию людям, находящимся в группах риска [40]:
Ревакцинация
Главный показатель, по которому оценивают успешность проведенной вакцинации, — титр специфических антител против возбудителя заболевания. Но иммунитет является сложно организованной системой, в состав которой входят различные специализированные молекулы и клетки, поэтому защита организма от инфекций зависит не только от присутствия или отсутствия необходимых антител. Например, недавно показали, что у людей, начавших курс вакцинации против гепатита В в возрасте старше 6 месяцев, иммунологическая память сохраняется на протяжении как минимум 30 лет несмотря на то, что уже через 15 лет только у трети из них можно обнаружить антитела [41]. Канадский Национальный консультативный комитет по иммунизации на основании большого количества научных публикаций не нашел доказательств в пользу того, что вакцинированным в младенчестве людям необходима плановая ревакцинация [42]. В российском национальном календаре прививок (приказ Минздрава РФ от 21 марта 2014 г. №125н) тоже отсутствуют рекомендации по ревакцинации против гепатита В, однако существуют отдельные указания для медицинских работников, регулярно контактирующих с кровью, которым показана ревакцинация каждые 5 лет (МУ 3.1.2792-10. 3.1).
Иначе обстоит ситуация с больными хроническими заболеваниями, иммунитет которых ослаблен, или с пациентами, которым регулярно делают гемодиализ. Для них важно постоянно поддерживать высокий титр HBsAg-специфических антител, поэтому ВОЗ рекомендует им ежегодно сдавать анализы и проходить ревакцинацию, как только титр антител окажется ниже 10 мЕД/мл [40], [43]. Согласно методическим указаниям по профилактике инфекционных болезней в РФ пациенты отделений гемодиализа должны получать двойную дозу вакцины против гепатита В каждые 3 года (МУ 3.1.2792-10. 3.1).
Экстренная иммунопрофилактика
В случае контакта с инфицированными биологическими жидкостями (попадание их на слизистые оболочки глаз и рта, половой контакт и др.), необходимо принять срочные меры. Если человек ранее не прошел полный курс вакцинации или прошел, но имеет низкий титр специфических антител, то ему назначают четырехкратную вакцинацию. Вместе с первой прививкой (в первые 48 часов после контакта) вводят специфические иммуноглобулины человека против гепатита В. Остальные три вакцинации проводят по уже приведенной выше схеме — через 1, 2 и 12 месяцев.
Некоторые производители также предлагают для непривитых пациентов ускоренную схему вакцинации перед хирургической операцией: вторая и третья прививка через 7 и 21 день, а для пациентов отделения гемодиализа — четыре прививки, три из которых вводятся через 1, 2 и 6 месяцев.
Противопоказания
Поскольку вакцины производят с использованием дрожжевых культур, то людям с аллергией на их компоненты следует использовать эти вакцины с осторожностью. Противопоказанием также является гиперчувствительность к консерванту тиомерсалу, который входит в состав большинства вакцин.
Согласно инструкциям производителей, вакцину вводят внутримышечно: взрослым, подросткам и детям старшего возраста — в дельтовидную мышцу (плечо), а новорожденным и детям младшего возраста — в переднебоковую поверхность бедра. Введение в другое место может привести к снижению эффективности вакцинации [44] и не должно учитываться — в этом случае необходимо как можно скорее провести правильное вакцинирование [45]. Подкожное введение допустимо только для больных тромбоцитопенией и другими заболеваниями, связанными со свертываемостью крови.
Как и для прочих вакцин, противопоказанием к вакцинации против гепатита В является острое заболевание. В этом случае процедуру следуют отложить до полного выздоровления, хотя при нетяжелых ОРВИ, острых кишечных заболеваниях и других инфекциях прививку можно провести сразу же после нормализации температуры. Допускается введение вакцины на фоне нетяжелого течения заболевания, но такое решение должно приниматься совместно с лечащим врачом. Наличие какого-либо хронического заболевания само по себе не является причиной для медотвода от вакцинации, но в случае обострения необходимо дождаться, пока состояние стабилизируется, так как прививка даст дополнительную нагрузку на иммунную систему и организм в целом.
Более подробные сведения о проведении вакцинации детей и взрослых с различными нарушениями здоровья можно найти в методических указаниях МУ 3.3.1.1123-02 «Мониторинг поствакцинальных осложнений и их профилактика».
Побочные реакции
Побочные реакции в ответ на вакцину против гепатита В очень редки и обычно слабо выражены. Возникшие симптомы проходят через 2–3 дня после инъекции и не требуют медикаментозного вмешательства. Чаще всего встречается незначительная боль, покраснение и уплотнение в месте инъекции, реже встречаются незначительное повышение температуры, недомогание, усталость, боль в суставах или мышцах, головная боль, головокружение и тошнота.
В самом начале повсеместного применения новой вакцины против гепатита В, появились первые сообщения о возможной корреляции между вакцинацией и некоторыми серьезными заболеваниями, однако дальнейшие исследования не обнаружили причинно-следственных связей [46]. Вакцина против гепатита В не является живым вирусом, который размножается в организме, поэтому не представляет угрозу ни для беременной женщины, ни для ее ребенка; также можно вакцинироваться и в период кормления грудью [40]. Единственным требованием безопасности к вакцинам для беременных женщин и детей до года является отсутствие консервантов.
Возможно ли предотвратить передачу вируса от инфицированной матери к ребенку?
Хотя вирус гепатита В слишком большой для того, чтобы преодолеть трансплацентарный барьер, в 1–9% случаев все же происходит заражение плода от матерей-носителей вируса в период внутриутробного развития [47]. Это может случиться, например, в результате инфицирования плаценты, клетки которой поглотили антитела, связанные с вирусной частицей [47], или травмы, которая привела к смешению внутриутробного и материнского кровообращения (микротрансфузии) [48]. Но намного чаще вирус попадает в организм ребенка во время родов из-за травмы от хирургического вмешательства, при которой происходит смешение крови матери и ребенка, и при контакте новорожденного с материнской вагинальной жидкостью и эпителием родовых путей [48]. Наибольшему риску вертикальной (от матери к ребенку) передачи инфекции подвержены дети, у матерей которых в крови можно обнаружить HBeAg и/или высокую концентрацию вирусной ДНК (>1 млн. копий генома на мл, или 200 тыс. МЕ/мл) [48], [49], что свидетельствует об активном размножении вируса в материнском организме.
Существует несколько стратегий защиты ребенка. Независимо от того, как протекало заболевание во время беременности, сразу после рождения (в течение первых 24 часов жизни) младенцу вводят вакцину против гепатита В. Также рекомендуют вместе с вакциной внутримышечно вводить специфические к вирусу гепатита В антитела [9], хотя есть исследования, показывающие, что и просто вакцинации достаточно [33].
Если во время беременности у матери в крови было обнаружено большое количество ДНК вируса гепатита В, ВОЗ рекомендует уже в третьем триместре беременности начать противовирусную терапию [9]. В качестве препаратов применяют ингибиторы обратной транскриптазы, которую вирус использует для копирования своего генома. Такой подход уже показал свою безопасность и высокую эффективность в предотвращении передачи вируса от матери к ребенку [50].
Последующее кормление грудью, несмотря на то, что в молоке также можно обнаружить HBsAg и вирусную ДНК, не представляет серьезной опасности для младенца, который прошел необходимую иммунопрофилактику [51], [52].
Наше будущее: вакцины третьего поколения
Распространение вакцинации против гепатита В позволило снизить уровень заболеваемости во всем мире, но еще остаются люди, у которых в силу их индивидуальных особенностей даже после третьей прививки не формируется необходимое количество защитных антител. Это может происходить из-за неверного хранения и введения вакцины, пожилого возраста, ожирения, почечной недостаточности, хронических заболеваний печени, ослабленного иммунитета и генетических особенностей иммунной системы [53]. Но помимо этого, причина может быть и в составе самой вакцины: она содержит только один из трех поверхностных белков вируса (S-HBsAg), структура которого, к тому же, отличается от оригинальной, так как белок синтезируют в дрожжах, а не в естественном хозяине вируса — клетках млекопитающих.
Увеличить иммуногенность (способность вызывать иммунный ответ) вакцины против гепатита В возможно, если сделать ее антигенный состав более разнообразным и обеспечить синтез «правильных» белков, вернувшись к культивированию в клетках млекопитающих (с 70-х годов прошлого века в этой области достигнут значительный прогресс). Одним из наиболее удачных подходов оказалось производство в одной клетке сразу трех вариантов поверхностного белка вируса гепатита В (S-, M- и L-HBsAg), которые закодированы в одном гене, но синтезируются отдельно благодаря особенностям структуры гена и матричной РНК. Внесение в клетку такого гена приводит к формированию маленьких неинфекционных частиц, содержащих все три варианта поверхностного белка вируса — очень похожих на те, что отделяются от зараженной клетки во время вирусной инфекции [33].
Значительное преимущество такого варианта перед вакцинами второго поколения в том, что дополнительные белки повышают разнообразие вирусных антигенов, которые может запомнить иммунная система, и вирус уже не сможет легко спрятаться от иммунитета за счет мутаций. И самое главное то, что новая вакцина содержит участок большого поверхностного белка (L-HBsAg), с помощью которого вирусная частица связывается с клеткой печени, поэтому его нейтрализация антителами может предотвратить заражение.
Благодаря более высокой иммуногенности такая вакцина позволяет быстрее сформировать иммунологическую защиту, что позволит сократить количество иммунизаций до двух [33], [53], а следовательно, увеличить количество людей, которые пройдут курс до конца. По этой же причине она лучше подходит для экстренной иммунопрофилактики.
Несмотря на более высокую стоимость производства вакцин нового поколения, их активно пытаются внедрить в медицинскую практику [33]. Одна из таких вакцин, Sci-B-Vac (VBI Vaccines Inc.), уже одобрена в Израиле и нескольких странах Азии и Африки, а скоро будет поставляться и в Россию компанией «Фармсинтез».
Давайте решать проблему вместе
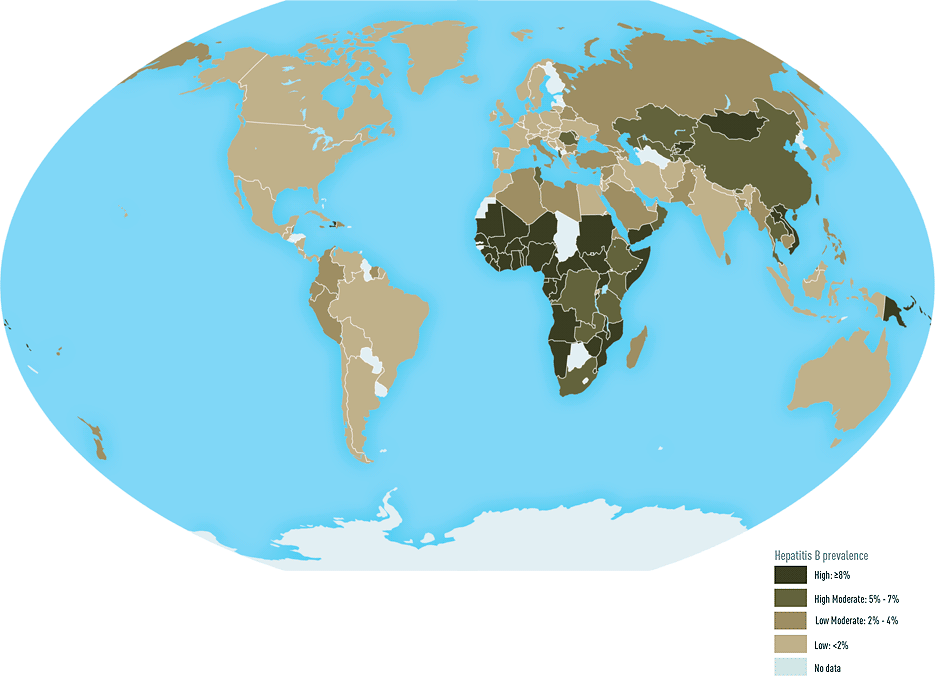
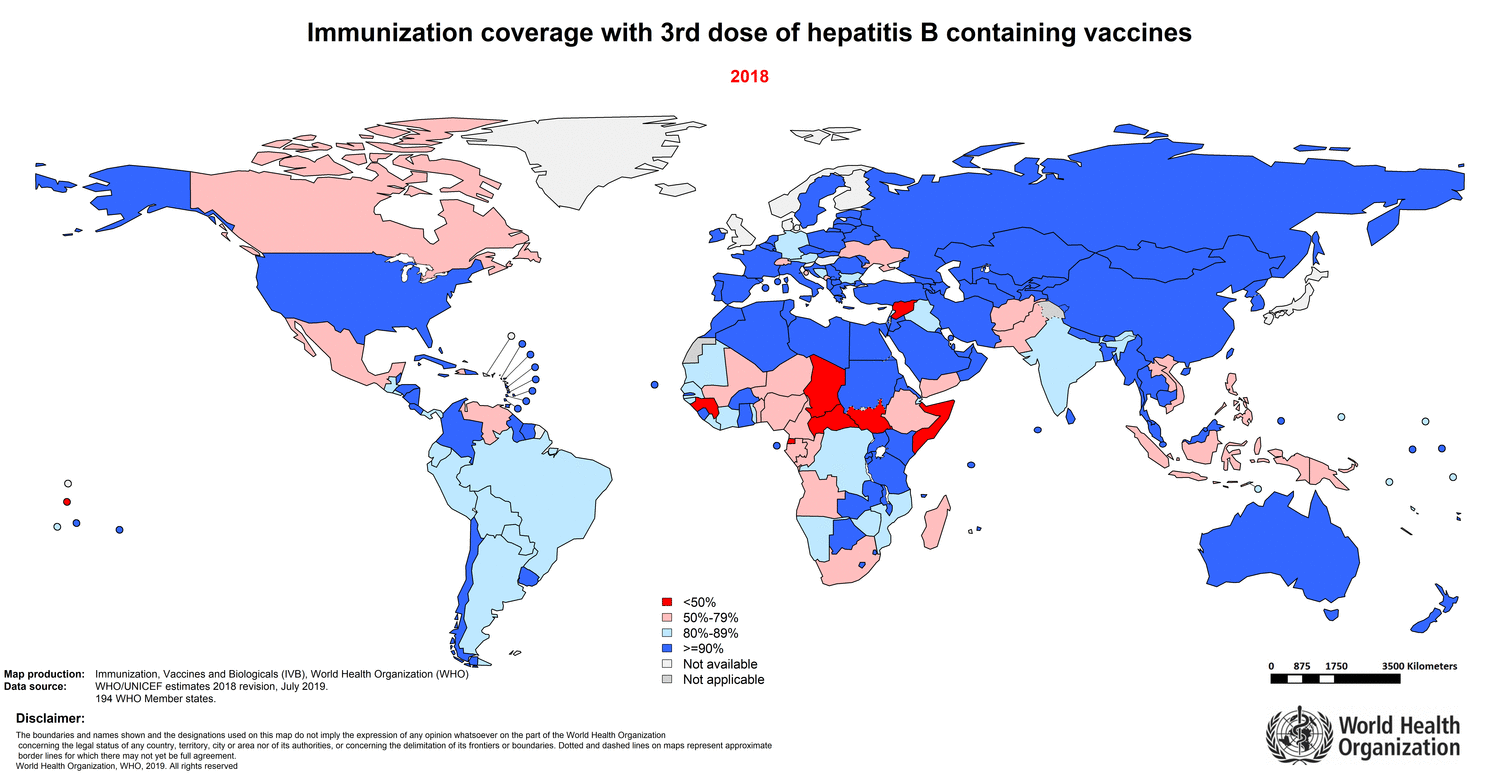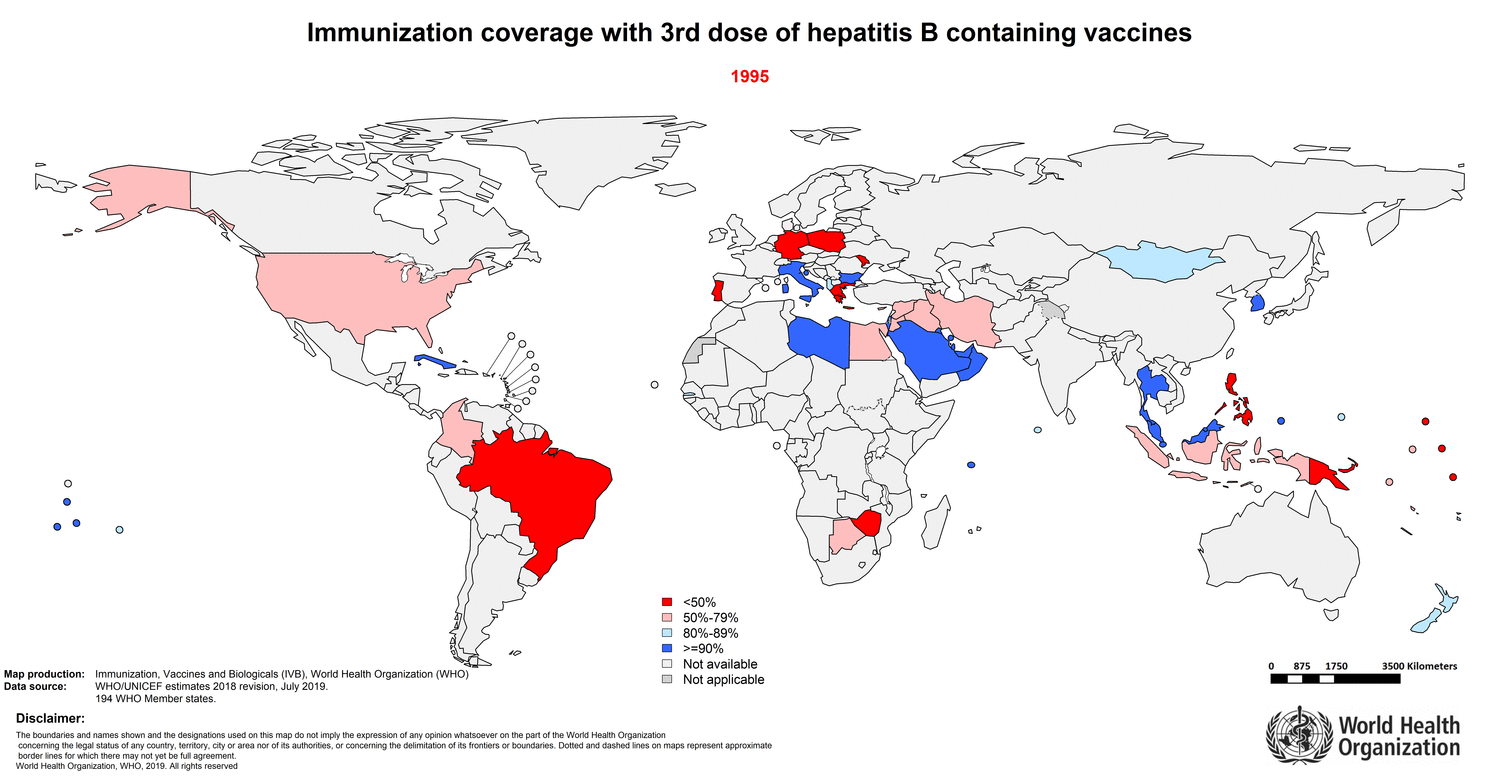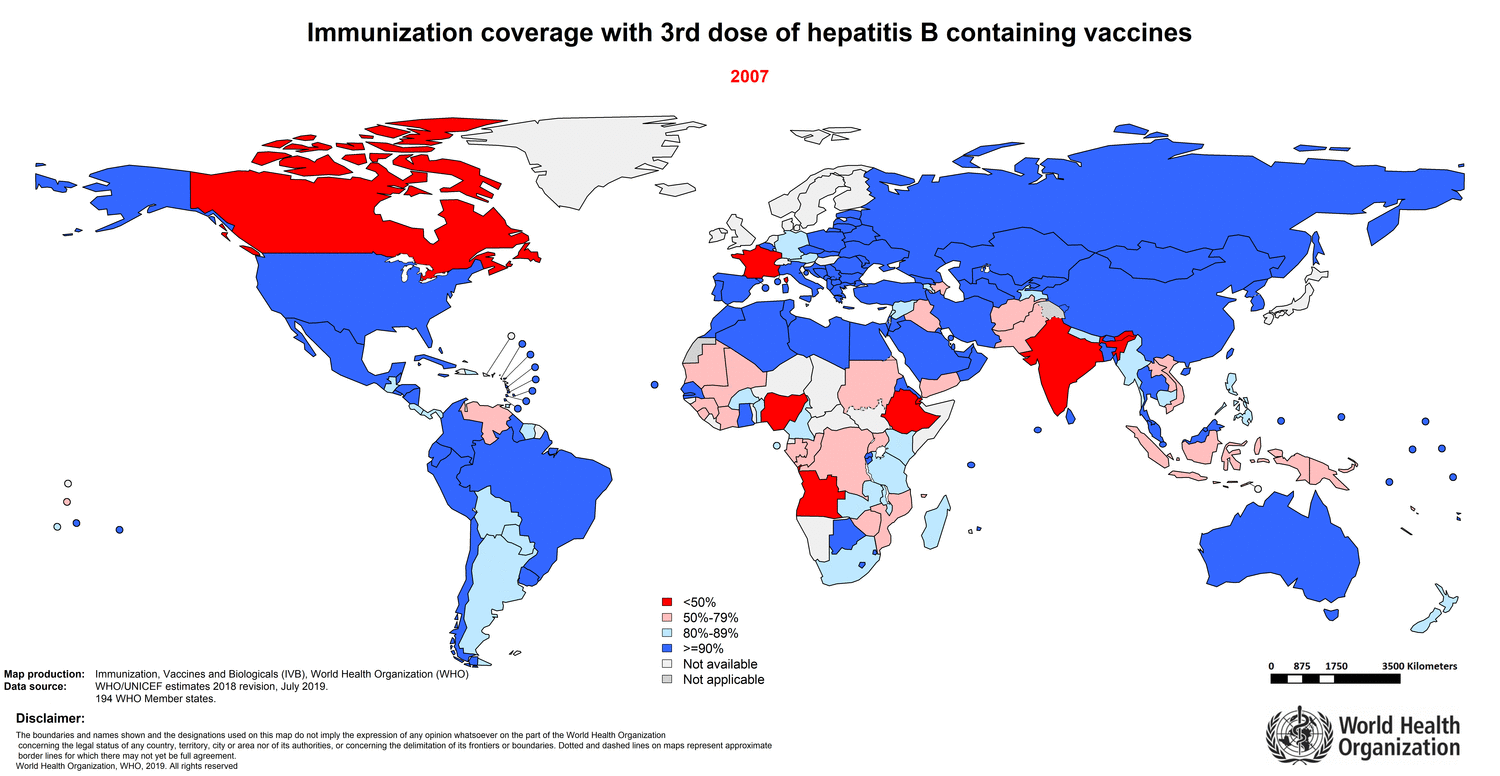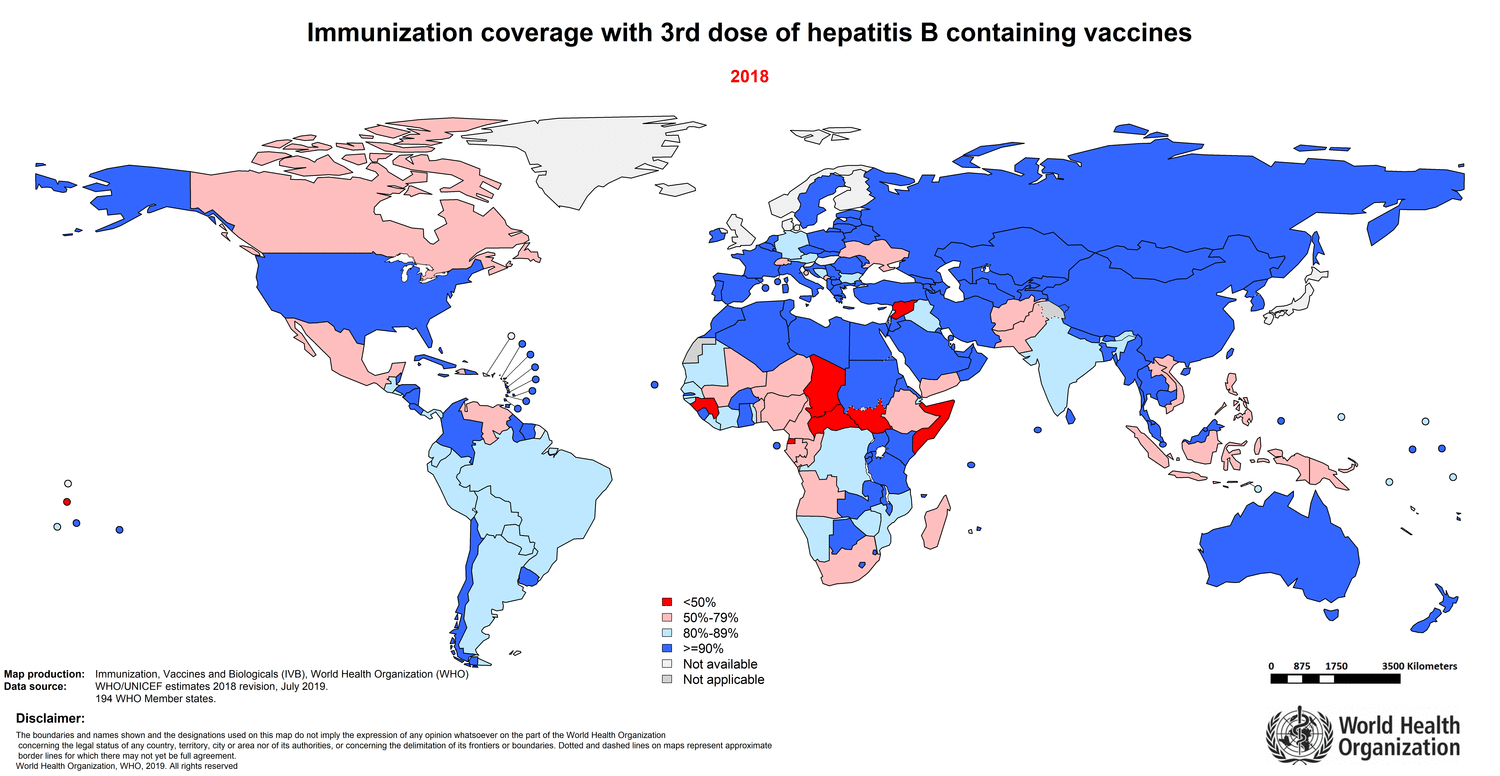
Хотя высокоэффективная вакцина изобретена более тридцати лет назад, гепатит В все еще остается серьезной проблемой здравоохранения. По оценкам группы исследователей, которая провела большой систематический анализ записей в базах данных 1965–2013 годов, наиболее высоко эндемичными оказались страны Африки и Западно-Тихоокеанского региона (рис. 10) [54].
Рисунок 10. Распространение гепатита В в мире (1957–2013 гг.)
Журнал Nature Reviews Gastroenterology & Hepatology также подготовил наглядный обобщающий плакат о гепатите В на английском языке.
В регионах с наиболее высоким уровнем распространения гепатита В передача инфекции чаще происходит от матери к ребенку, а в странах с низкой заболеваемостью — через сексуальные связи или инъекционные наркотики [24]. Вертикальная передача от матери к ребенку стала одним из ключевых факторов в поддержании резервуара вируса в эндемичных районах (особенно в Китае и Юго-Восточной Азии), так как большинство зараженных детей в будущем станут хроническими носителями [9].
После запуска программ плановой вакцинации против гепатита В во многих странах в первые же 10 лет заболеваемость среди детей сократилась в 2–10 раз [55], но это не предел. Прогноз дальнейшего распространения инфекции позволил ВОЗ разработать отдельную программу борьбы с гепатитами В и С, основной целью которой является снижение количества случаев хронического гепатита В и С на 90% и уровня смертности в результате хронической инфекции на 65% к 2030 году. В таблице 3 перечислены ключевые направления и показатели для них, которые, по мнению ВОЗ, помогут решить поставленную задачу и предотвратить 7,1 миллиона случаев смерти из-за гепатитов В и С в период с 2015 по 2030 годы.