фторхинолоны это какие препараты
НОВЫЕ ФТОРХИНОЛОНЫ: новые возможности лечения внебольничной пневмонии
Инфекции дыхательных путей по частоте возникновения занимают первое место среди инфекционных заболеваний человека. Несмотря на наличие в арсенале врача большого количества антибактериальных препаратов разных классов, в последние годы наблюдается отчетлив
Инфекции дыхательных путей по частоте возникновения занимают первое место среди инфекционных заболеваний человека. Несмотря на наличие в арсенале врача большого количества антибактериальных препаратов разных классов, в последние годы наблюдается отчетливая тенденция к увеличению смертности от пневмонии во всех развитых странах мира. Причина может быть связана прежде всего с ростом резистентности основных возбудителей внебольничных инфекций дыхательных путей ко многим антибактериальным препаратам. Этим объясняется интерес клиницистов к новым антибактериальным средствам, к которым отмечается меньший уровень резистентности бактерий.
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой «нестерильных» верхних отделов дыхательных путей (полости рта, носа, рото- и носоглотки). Из множества видов микроорганизмов, колонизующих верхние отделы дыхательных путей, лишь некоторые, обладающие повышенной вирулентностью, проникая в нижние дыхательные пути, способны вызывать воспалительную реакцию даже при минимальных нарушениях защитных механизмов. Такими типичными бактериальными возбудителями внебольничной пневмонии являются следующие перечисленные ниже микроорганизмы.
Streptococcus pneumoniae — самый частый возбудитель внебольничной пневмонии у лиц всех возрастных групп (30-50%). Наиболее остро в настоящее время стоит проблема распространения среди пневмококков пенициллинрезистентных штаммов. В некоторых странах частота устойчивости пневмококков к пенициллину может достигать 60%. Масштабных исследований распространения резистентности пневмококков к пенициллину в нашей стране не проводилось. По данным локальных исследований в Москве, частота устойчивых штаммов составляет 2%, штаммов с промежуточной чувствительностью — около 20%. Устойчивость пневмококков к пенициллину связана не с продукцией β-лактамаз, а с модификацией мишени действия антибиотика в микробной клетке — пенициллинсвязывающих белков, поэтому ингибитор-защищенные пенициллины в отношении этих пневмококков также неактивны. Устойчивость пневмококков к пенициллину обычно ассоциируется с устойчивостью к цефалоспоринам I-II поколений, макролидам, тетрациклинам, ко-тримоксазолу.
Haemophilus influenzae — второй по частоте возбудитель (10-20%), особенно у лиц, страдающих хроническими обструктивными болезнями легких, а также у курильщиков; высокой природной активностью в отношении гемофильной палочки обладают аминопенициллины, амоксициллин/клавуланат, цефалоспорины II-IV поколений, карбапенемы, фторхинолоны. Основной механизм резистентности H. influenzae связан с продукцией β-лактамаз.
Staphylococcus aureus — нечастый возбудитель пневмонии (около 5%), наиболее опасен для пожилых людей, наркоманов, алкоголиков, после перенесенного гриппа. Препаратами выбора при стафилококковых пневмониях являются оксациллин, также активны амоксициллин/клавуланат, цефалоспорины, фторхинолоны.
Klebsiella pneumoniae — редкий возбудитель внебольничной пневмонии (менее 5%), встречается, как правило, у больных с тяжелыми сопутствующими заболеваниями (сахарный диабет, застойная сердечная недостаточность, цирроз печени и др.). Наиболее высокой природной активностью в отношении этого возбудителя обладают цефалоспорины III-IV поколений, карбапенемы, фторхинолоны.
Определенное значение в этиологии пневмонии имеют также два других микроорганизма, характеризующихся особыми биологическими свойствами и внутриклеточной локализацией в макроорганизме — Micoplasma pneumoniae и Chlamidia pneumoniae. В отношении этих микроорганизмов клинически неэффективны все β-лактамные антибиотики. Наибольшей природной активностью обладают макролиды и тетрациклины, несколько менее активны ранние фторхинолоны.
В настоящее время в качестве основных средств стартовой терапии внебольничной пневмонии в амбулаторной практике обычно рекомендуются аминопенициллины (ампициллин, амоксициллин), защищенные аминопенициллины (амоксициллин/клавуланат), пероральные цефалоспорины II поколения (цефуроксим аксетил), макролиды (эритромицин, кларитромицин, рокситромицин, азитромицин, спирамицин, мидекамицин). При тяжелом течении пневмонии у госпитализированных больных целесообразно применение парентеральных цефалоспоринов III поколения или фторхинолонов. Клиническая эффективность всех указанных препаратов примерно одинакова, однако при лечении внебольничной пневмонии ни один из этих антибиотиков не может считаться идеальным.
Аминопенициллины характеризуются высокой природной активностью в отношении S. pneumoniae (амоксициллин более высокой, чем ампициллин), однако о проблемах, связанных с возрастающим распространением пенициллинрезистентных пневмококков, упоминалось выше. Имеются данные, что амоксициллин пока сохраняет клиническую эффективность в отношении штаммов пневмококка с промежуточной чувствительностью, а также в отношении устойчивых штаммов. Однако можно предположить снижение клинической эффективности амоксициллина при выделении штаммов пневмококка с высоким уровнем резистентности. Аминопенициллины неэффективны при пневмонии, вызванной S. aureus и K. pneumoniae.
Назначение амоксициллина/клавуланата и цефуроксима аксетила предусмотрено большинством международных и отечественных стандартов лечения внебольничной пневмонии ввиду высокой активности против пневмококков, гемофильной палочки, стафилококков. Однако в отношении пенициллинрезистентных пневмококков мы сталкиваемся с теми же проблемами, что и у аминопенициллинов.
Следует подчеркнуть, что все пенициллины и цефалоспорины неактивны в отношении микоплазм, а также хламидий, и поэтому клинически неэффективны при атипичных пневмониях.
Макролидные антибиотики проявляют высокую природную активность в отношении пневмококков, стафилококков, микоплазм, хламидий и низкую — в отношении гемофильной палочки. Однако в последние годы во всех регионах мира, в том числе и в нашей стране, отмечается неуклонная тенденция повышения устойчивости пневмококков к макролидам. Резистентность пневмококков обычно ассоциируется с неуспехом терапии макролидами. Следует отметить, что новые полусинтетические макролиды не имеют преимуществ перед эритромицином, когда речь идет об устойчивых штаммах пневмококков. В последние годы значение макролидов при внебольничной пневмонии пересматривается. По всей видимости, эти препараты могут быть рекомендованы только в случае нетяжелой пневмонии при подозрении на атипичную этиологию.
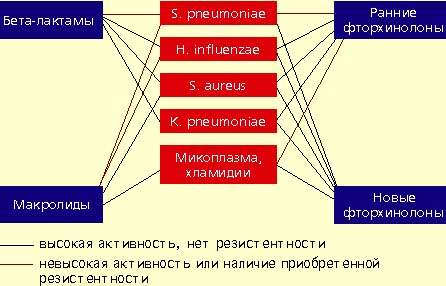 |
| Антимикробная активность бета-лактамов, макролидов и фторхинолонов в отношении наиболее значимых возбудителей внебольничной пневмонии |
Фторхинолоны обладают широким спектром антимикробной активности. Эти препараты проявляют природную активность в отношении практически всех потенциальных возбудителей внебольничной пневмонии. Однако применение ранних фторхинолонов (ципрофлоксацин, офлоксацин, пефлоксацин) при внебольничной пневмонии было ограничено из-за их слабой природной активности в отношении основного возбудителя пневмонии — S. pneumoniae. Значения минимальных подавляющих концентраций (МПК) ранних фторхинолонов в отношении пневмококков составляют от 4 до 8 мкг/мл, а их концентрация в бронхолегочной ткани значительно ниже, что недостаточно для успешной терапии. Описаны случаи, когда терапия фторхинолонами при пневмококковой пневмонии не приносила успеха.
Определенные перспективы лечения внебольничной пневмонии связаны с появлением в последние годы препаратов нового поколения фторхинолонов, которые характеризуются более высокой активностью в отношении S. pneumoniae. Современная классификация фторхинолонов представлена в таблице.
Первым препаратом нового поколения фторхинолонов является левофлоксацин, представляющий собой левовращающий изомер офлоксацина. Левофлоксацин характеризуется более высокой активностью против пневмококков (МПК = 2 мкг/мл) по сравнению с офлоксацином и ципрофлоксацином, причем препарат сохраняет активность и в отношении пенициллинрезистентных штаммов S. pneumoniae. Левофлоксацин — это первый и пока единственный антибактериальный препарат, который официально рекомендован в США для лечения пневмонии, вызванной пенициллинрезистентными пневмококками. Среди новых фторхинолонов только левофлоксацин выпускается в двух лекарственных формах — для приема внутрь и для внутривенного введения. Поэтому левофлоксацин может применяться не только в амбулаторной практике, но и при тяжелых пневмониях у госпитализированных больных. В большом количестве клинических исследований показана высокая эффективность левофлоксацина при внебольничной пневмонии в дозе 500 мг, вводимой однократно в сутки. К несомненным достоинствам левофлоксацина можно отнести его хорошую переносимость.
Вторым препаратом нового поколения фторхинолонов, внедренным в клиническую практику, был спарфлоксацин. Он зарегистрирован в нашей стране и выпускается только в пероральной форме. Однако наряду с доказанной высокой клинической эффективностью следует отметить ряд нежелательных эффектов, отмеченных при его применении. Прежде всего речь идет о существенной фототоксичности спарфлоксацина (т. е. повышенной чувствительности кожи к ультрафиолету); по некоторым данным, частота возникновения этого нежелательного явления составляет более 10%. Фототоксичность характерна для всех препаратов класса фторхинолонов, однако при использовании других препаратов этой группы (например, левофлоксацина, офлоксацина, ципрофлоксацина) это побочное явление возникает гораздо реже. К другим достаточно серьезным нежелательным явлениям, связанным с приемом спарфлоксацина, относится удлинение интервала QT на ЭКГ, что может сопровождаться появлением желудочковых аритмий, иногда опасных для жизни. Клиническое значение этого феномена до конца не ясно, однако известен факт отзыва с рынка препарата этого класса (грепафлоксацина) именно по данной причине. Таким образом, спарфлоксацин, по всей видимости, не может быть рекомендован для рутинного применения в амбулаторной практике при пневмонии, учитывая наличие других, более безопасных препаратов этой группы.
Последним зарегистрированным в нашей стране новым фторхинолоном является моксифлоксацин. Пока он существует только для перорального приема, однако в следующем году ожидается появление в клинической практике парентеральной лекарственной формы. Моксифлоксацин характеризуется очень высокой природной активностью в отношении пневмококков (МПК = 0,25 мкг/мл), в том числе пенициллинрезистентных штаммов, а также более высокой активностью (по сравнению с ранними фторхинолонами) в отношении микоплазм и хламидий. Моксифлоксацин в суточной дозе 400 мг (однократно) показал высокую клиническую эффективность и хорошую переносимость при внебольничной пневмонии. В контролируемых исследованиях не отмечено клинически значимого удлинения интервала QT и существенной фототоксичности.
Ряд перспективных препаратов нового поколения фторхинолонов в настоящее время проходят стадию клинического изучения. В 2001 году ожидается разрешение клинического применения в России еще двух препаратов этой группы — гемифлоксацина и гатифлоксацина.
Применение фторхинолонов IV поколения в урологической практике
Проблема выбора оптимального антимикробного препарата для лечения воспалительных заболеваний уретры и предстательной железы остается актуальной, несмотря на наличие большого количества антибактериальных препаратов и множество исследований, подтверждающих
Проблема выбора оптимального антимикробного препарата для лечения воспалительных заболеваний уретры и предстательной железы остается актуальной, несмотря на наличие большого количества антибактериальных препаратов и множество исследований, подтверждающих их эффективность. К тому же высок процент выявления сопутствующих внутриклеточных инфекций у пациентов, получающих терапию по поводу уретропростатитов. В первую очередь это касается хламидийной и уреаплазменной инфекций.
У данной группы пациентов наряду с купированием характерной для уретропростатитов симптоматики необходимо достичь полной эрадикации этих возбудителей. До недавнего времени оптимальными в лечении инфекций нижних мочевыводящих путей принято было считать препараты из группы фторхинолонов, «золотым стандартом» из которых считался ципрофлоксацин. Однако существенным недостатком препарата является низкая активность в отношении пневмококков, внутриклеточных возбудителей (хламидий, микоплазм) и анаэробов. Эта проблема была разрешена с разработкой фторхинолонов III поколения, таких как левофлоксацин, а также фторхинолонов IV поколения — моксифлоксацин (Авелокс) [1]. С их появлением расширились возможности антимикробной терапии уретропростатитов, обусловленных грамположительными, анаэробными и атипичными внутриклеточными микроорганизмами. Следует отметить, что эти фторхинолоны способны в достаточной концентрации проникать через гематопростатический барьер, создавая высокие концентрации в ткани и секрете предстательной железы и в эякуляте.
Моксифлоксацин — новый 8-метоксихинолон широкого спектра действия с высокой активностью в отношении как аэробной (грамположительной и грамотрицательной) микрофлоры, так и внутриклеточных возбудителей и анаэробов [1, 2].
В нашей клинике в качестве антимикробного препарата для лечения 26 пациентов с клинико-лабораторной картиной обострения хронического уретропростатита и с сопутствующей хламидийной и/или уреаплазменной инфекцией был применен препарат Авелокс.
Авелокс оказывает бактерицидное действие за счет ингибирования ферментов класса топоизомераз — топоизомеразы II (ДНК-гиразы) и топоизомеразы IV. Основной мишенью моксифлоксацина в грамположительных микроорганизмах преимущественно является топоизомераза IV, а в грамотрицательных бактериях — ДНК-гираза [3, 4].
Моксифлоксацин обладает высокой активностью против грамположительных и грамотрицательных микроорганизмов (включая микроорганизмы, устойчивые к другим классам антимикробных препаратов), атипичных возбудителей и анаэробов. Биодоступность моксифлоксацина при пероральном приеме составляет не менее 90 % [2]. После однократного применения максимальная концентрация в сыворотке крови достигается в среднем через 2—3 ч. Авелокс на 40% связывается с белками плазмы (в основном с альбумином) и быстро распределяется по тканям, создавая бактерицидную концентрацию практически во всех системах организма и поддерживая ее в течение суток. Такая продолжительность действия обусловлена длительным периодом полувыведения препарата (12–14 ч), что позволяет принимать его 1 раз в сутки [2, 4].
Что касается антимикробной активности, то в отношении Chlamydia (C.) trachomatis моксифлоксацин превосходит эритромицин, азитромицин, доксициклин, ципрофлоксацин и офлоксацин; по активности в отношении Streptococcus (S.) pneumoniae моксифлоксацин находится на одном уровне с левофлоксацином и более активен по сравнению с ципрофлоксацином; по активности в отношении Mycoplasma (M.) hominis моксифлоксацин значительно превосходит доксициклин, кларитромицин, левофлоксацин и ципрофлоксацин; по активности в отношении Ureaplasma (U.) urealyticum незначительно уступает кларитромицину и проявляет высокую активность как в отношении чувствительных (МПК90 0,25 мг/л), так и резистентных к доксициклину штаммов (МПК90 0,5 мг/л) [4, 6–9]. Моксифлоксацин активнее доксициклина, эритромицина, ципрофлоксацина и левофлоксацина [4–8, 10]. Как и все другие фторхинолоны, моксифлоксацин обладает высокой активностью по отношению к E. сoli [4–8, 10].
У 17 (65%) пациентов была выявлена хламидийная инфекция, у 6 (23%) пациентов была диагностирована уреаплазменная инфекция, у 3 (11,5%) пациентов выявлены и C. trachomatis, и U. urealyticum. Клинические диагнозы были подтверждены комбинированными лабораторными исследованиями соскобов уретры методами прямой иммунофлюоресценции и полимеразной цепной реакции.
Все пациенты наряду с симптоматической терапией (селективные a-блокаторы, физиотерапия и др.) получили 2-недельный курс Авелокса по 400 мг 1 раз в сутки.
Контрольные анализы выполнялись через 2 нед и через 6 нед после окончания курса терапии.
Результаты
При контрольном обследовании пациентов через 2 нед после окончания курса терапии лишь у 1 пациента выявлена C. trachomatis, повторный анализ через 2 мес после окончания лечения подтвердил наличие хламидийной инфекции. Пациенту был проведен дополнительный курс кларитромицина, после чего была достигнута элиминация возбудителя. У другого пациента повторный анализ через 2 нед после приема Авелокса демонстрировал наличие остаточной уреаплазменной инфекции и нормализацию секрета простаты. Повторный анализ через 6 нед и дополнительный через 9 нед после лечения не выявил наличия U. urealyticum. Следует отметить, что у всех 3 пациентов с сочетанной хламидийной и уреаплазменной инфекцией наблюдалась полная эрадикация возбудителей.
В целом следует отметить хорошую переносимость препарата — все пациенты прошли полный курс терапии. Нежелательные лекарственные реакции наблюдались у 3 (11,5%) пациентов: в одном случае был отмечен кандидоз ротовой полости и у 2 пациентов имела место диарея, у одного из них — в сочетании с тошнотой.
Выводы
Авелокс (моксифлоксацин) является новым фторхинолоном IV поколения, обладающим высокой активностью в отношении большинства клинически значимых возбудителей.
Препарат обладает оптимальной фармакокинетикой, позволяющей принимать его 1 раз в сутки, хорошей переносимостью и высокой клинической эффективностью при лечении урогенитальных инфекций [8]. Авелокс показал высокую эффективность при лечении уретропростатитов, ассоциированных с хламидийной и уреаплазменной инфекциями.
Необходимы дальнейшие мультицентровые рандомизированные исследования по применению Авелокса в урологической практике.
Литература
Б. Р. Гвасалия, кандидат медицинских наук
П. А. Щеплев, доктор медицинских наук, профессор
РМАПО, Москва
Тактика применения уросептиков в общей практике
Основными средствами патогенетической терапии инфекции мочевыводящих путей до сегодняшнего дня остаются уросептики. Важнейшим путем повышения эффективности лечения является не только создание и внедрение новых уроантисептиков, но и совершенствование тактики применения уже имеющихся средств. Препараты, которые относят к уросептикам, сведены в табл. 1.
Таблица 1. Фармакологические препараты, относящиеся к уросептикам
Проблема оптимального выбора уросептика при лечении конкретного больного диктует необходимость ответа на многие вопросы. Прежде всего необходимо выяснить локализацию инфекции мочевыводящих путей, определить вид возбудителя и его чувствительность к выбранному уросептику, остроту воспалительного процесса, функциональное состояние почек. Кроме того, необходимо иметь четкое представление о фармакокинетике и фармакодинамике препарата.
Только после ответа на эти вопросы выбор препарата становится действительно оптимальным.
Говоря о локализации инфекции, нельзя забывать, что даже у одного и того же больного может быть разная микрофлора в паренхиме почек и в мочевыводящих путях.
Как правило, на ранних стадиях заболевания выявляется моноинфекция, при более длительном течении процесса, в случае неадекватной антибактериальной терапии, появляются микробные ассоциации, включающие до двух и трех видов возбудителей, часто как грамотрицательных, так и грамположительных.
Наиболее частыми возбудителями являются кишечная палочка и энтерококки (т. е. облигатная флора кишечника), а также гемолитический вариант кишечной палочки, протей, синегнойная палочка, золотистый стафилококк, клебсиелла. При этом ассоциации различных видов возбудителей при пиелонефрите встречаются в 20—45,5% случаев. Примерно в 15% случаев хронического пиелонефрита не удается выявить возбудителя обычным способом ни в посевах мочи, ни в посевах почечной ткани. Возбудители, трансформировавшиеся в лишенные клеточных стенок формы (L-формы), и микоплазмы требуют для своего выявления сложных диагностических сред и методик.
Идентификация возбудителя позволяет выбрать наиболее эффективный уросептик. В настоящее время существуют четкие рекомендации по выбору уросептика в зависимости от возбудителя, и в литературе информации по этому вопросу достаточно много. В ситуациях, когда нельзя ожидать результатов посева мочи и чувствительности флоры, могут применяться стандартизированные схемы антибактериальной терапии. Например, возможно применение гентамицина, при необходимости в комбинации с цефалоспоринами, или сочетание карбенициллина (пиопена) с налидиксовой кислотой, колимицина с налидиксовой кислотой.
В настоящее время при тяжелых формах урологической инфекции — пиелонефрите, уросепсисе, при устойчивости к другим классам антимикробных веществ, при наличии полирезистентных штаммов бактерий — рекомендуется применять антибиотики группы фторхинолонов.
При необходимости проведения терапии уросептиками длительно, со сменой препаратов каждые 7-10 дней, целесообразно последовательно применять препараты, действующие на бактериальную стенку и на метаболизм бактериальной клетки. Рекомендуется последовательное применение пенициллина и эритромицина, цефалоспоринов и левомицетина, цефалоспоринов и нитрофуранов для предупреждения выживания протопластных и L-форм бактерий.
Все перечисленные группы уросептиков хорошо проникают в ткани мочеполовой системы и мочу, где создаются достаточные для получения терапевтического эффекта концентрации. В то же время проверка выделительной функции почек обязательна в каждом случае. При выраженных склеротических изменениях и поражении клубочкового аппарата почек успех лечения уменьшается, а при снижении клубочковой фильтрации до 30 мл/мин проводить антибактериальную терапию нет смысла, т. к. невозможно получить терапевтическую лечебную концентрацию препаратов в почечной паренхиме. Кроме того, резко возрастает опасность развития токсических эффектов. Снижение функциональной способности почек заставляет обращать особое внимание на нефротоксичность применяемых средств.
Практически не оказывают нефротоксического действия фторхинолоны, оксациллин, метициллин, карбенициллин из группы пенициллинов, макролиды, цефалоспорины, левомицетин.
Незначительной нефротоксичностью обладают ампициллин, линкомицин, нитрофураны, налидиксовая кислота, некоторые сульфаниламиды пролонгированного действия. При наличии почечной недостаточности нефротоксичными становятся тетрациклины. Всегда высоко нефротоксичны аминогликозиды (гентамицин, стрептомицин, торбамицин, канамицин).
Нефротоксические эффекты препаратов усиливаются при выраженной дегидратации и при одновременном приеме диуретических средств.
Одним из важнейших критериев выбора препарата является рН мочи. Максимальную эффективность в щелочной среде при рН = 7,5—9,0 проявляют аминогликозиды и макролиды, по мере снижения рН мочи их активность снижается. Не зависит от рН мочи эффективность цефалоспоринов, фторхинолонов, гликопротеидов, тетрациклинов, левомицетина. В кислой среде при рН ≤ 5,5 наиболее эффективны пенициллины, производные нафтиридина, нитрофурана, хинолона, 8-оксихинолона, метепамин. Все эти препараты значительно снижают свою активность по мере ощелачивания среды.
С целью повышения щелочности мочи возможно назначение молочно-растительной диеты, бикарбоната натрия. Для снижения рН мочи (ее подкисления) увеличивают потребление хлеба и мучных изделий, мяса и яиц. Назначают аммония хлорид, аскорбиновую кислоту, метионин, гиппуровую кислоту (которая содержится, например, в соке клюквы). Любое вещество, снижающее рН мочи ниже 5,5, тормозит развитие бактерий в моче.
При наличии микробных ассоциаций возможно использование сочетания двух уросептиков.
Хорошую совместимость с большинством антимикробных препаратов и отсутствие нежелательных реакций при комбинированной антибактериальной терапии имеют фторхинолоны.
β-лактамы (пенициллины, цефалоспорины), аминогликозиды и полипептиды обладают синергизмом действия, их можно сочетать при тяжелых формах инфекции. При этом все перечисленные группы антибиотиков при взаимодействии с тетрациклинами, макролидами, линкомицином проявляют антагонизм.
Левомицетин, тетрациклины и макролиды при совместном назначении проявляют индифферентность. Нитрофурантоин ослабляет действие налидиксовой кислоты. Считается нецелесообразным назначать следующие сочетания: фурагина с левомицетином, фурагина с сульфаниламидами, левомицетина с сульфаниламидами, метенамина с сульфаниламидами.
Как выбор комбинации препаратов, так и необходимая длительность курсовой терапии и путь введения препаратов зависят от локализации инфекции, остроты процесса, возбудителя.
Дозы препаратов для курсовой терапии приведены в табл. 2. При проведении лечения следует помнить, что к некоторым препаратам развивается резистентность микроорганизмов. Особенно это надо учитывать, если необходима интермиттирующая терапия. Предпочтение следует отдавать препаратам, к которым резистентность развивается относительно медленно: это фторхинолоны, ампициллин, левомицетин, депо-сульфаниламиды. Особенно медленно вырабатывается резистентность к фурагину, поэтому этот препарат является важнейшим при проведении длительного интермиттирующего лечения.
Довольно быстро и часто развивается резистентность микроорганизмов к налидиксовой кислоте, оксолиновой кислоте, тетрациклинам, стрептомицину, цефалоспоринам.
Учитывая сказанное, всегда следует выяснять, какие препараты использовались в проводившейся ранее терапии, и оценивать степень их эффективности.
Необходимо также уточнять побочные действия, имевшие место на фоне ранее проводившейся терапии, и принимать во внимание возможность их возникновения на фоне проводимого лечения.
Все вышеизложенное указывает на то, что даже при наличии массы рекомендательной литературы с большим количеством различных схем терапии — подход к лечению инфекции мочевыводящих путей не может быть механическим и требует индивидуального выбора тактики терапии для каждого конкретного больного.