Как исключить остеопороз у ребенка
Профилактика остеопении у детей и подростков с риском развития остеопороза
В настоящее время не вызывает сомнения, что остеопения является одной из значимых проблем педиатрии, касающейся детей любого возраста и обоих полов. Остеопения — это собирательный термин, который используется для обозначения низкой
В настоящее время не вызывает сомнения, что остеопения является одной из значимых проблем педиатрии, касающейся детей любого возраста и обоих полов. Остеопения — это собирательный термин, который используется для обозначения низкой массы костной ткани без учета ее причин и характера структурных изменений. В клинической практике наблюдаются три варианта остеопении:
На сегодняшний день остеопороз рассматривается как системное метаболическое заболевание. Большой интерес к нему обусловлен, с одной стороны, его распространенностью, а с другой — его последствиями, т. е. переломами костей конечностей и позвоночника.
Известно, что костная ткань — динамичная система, в которой в течение жизни постоянно происходят циклы ремоделирования (старение, разрушение и образование новой кости). В детском возрасте кость подвергается наиболее интенсивному ремоделированию. Особенно выражены процессы роста, гистологического созревания и минерализации в раннем возрасте, препубертатном и пубертатном периодах. Указанные процессы создают для кости особое положение, когда она становится сверхчувствительной к любым неблагоприятным воздействиям [1].
В настоящее время достаточно хорошо изучены и систематизированы факторы снижения минеральной плотности костной ткани у детей и подростков. При этом выделяют генетические, гормональные, ятрогенные, внешнесредовые (особенности питания, стиль жизни, двигательная активность) факторы риска [2]. Решающее значение имеет обеспеченность организма кальцием — одним из основных биологически активных минералов костной ткани. Именно кальций участвует в минерализации и формировании скелета.
Есть отдельные указания на то, что наиболее интенсивное воздействие кальция на кость отмечается в препубертатном периоде [3]. Единственным источником кальция в организме являются кальцийсодержащие продукты. Однако известно, что всасывание и отложение кальция в костной ткани возможно только в присутствии витамина Д, из которого в процессе ряда метаболических превращений образуется активный метаболит — кальцитриол (1,25-дигидроксивитамин Д3). Последний рассматривается как один из кальцийрегулирующих гормонов.
Кальцитриол взаимодействует со специфическими рецепторами в различных органах и тканях и, таким образом, осуществляет биологические эффекты витамина Д, основными из которых являются:
В целом значение дефицита витамина Д и кальция в снижении минеральной плотности костной ткани иллюстрирует рисунок.
В последнее время отмечено, что современное качество питания не обеспечивает достаточного поступления кальция в растущий организм ребенка. По данным американских исследователей, только 25% мальчиков и 10% девочек ежедневно употребляют достаточное количество кальция [5, 6]. В России у детей и подростков суточное потребление кальция явно недостаточное. Примерно у половины из них этот показатель составляет около 50% от возрастной нормы [2].
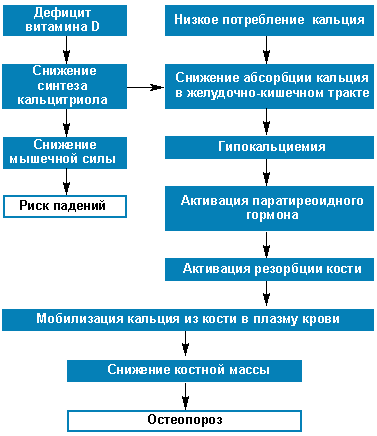 |
| Рисунок. Роль дефицита витамина D и кальция в развитии остеопороза [6] |
Имеются данные о снижении обеспеченности витамином Д лиц молодого возраста, особенно в зимнее время [7]. По статистике, в зимний период частота гиповитаминоза Д среди подростков составляет до 80%. Недостаточная инсоляция, несистематическое пребывание на свежем воздухе, малоподвижный образ жизни, недостаточное потребление витамина Д с продуктами питания приводят к формированию у детей «задолженности» организма по витамину Д.
Дефициту кальция и витамина Д у ребенка и подростка педиатры не уделяют должного внимания, а между тем заподозрить его наличие позволяет сбор анамнеза, включающего ответы родителей на следующие вопросы.
Даже один положительный ответ («да») может свидетельствовать о наличии дефицита кальция у ребенка.
Методом случайной выборки нами было проведено открытое исследование 45 подростков в возрасте от 11 до 15 лет, госпитализированных в соматическое отделение Тушинской детской городской больницы по поводу: синдрома вегетативной дистонии — 30 человек, артериальной гипертензии (эссенциальной) — 7 человек, реактивного артрита — 4 человека, бронхиальной астмы (внеприступный период) — 4 человека.
Среди подростков преобладали лица мужского пола (соотношение 3,5 : 1).
При обследовании у подростков выявлено наличие факторов риска остеопенического синдрома. Среди них такие внешнесредовые факторы, как курение — у 4%, низкая физическая активность — у 40,5%, избыточная двигательная активность — у 16%, «скачок» роста за последний год — у 24,5%, избыточная масса тела — у 41% подростков.
Обнаружено низкое потребление кальцийсодержащих продуктов у всех 45 подростков. При этом суточное потребление кальция составляло в среднем 415 ± 80 мг/сут, в то время как нормальная суточная потребность в кальции в возрасте 11–18 лет — 1200–1500 мг (рекомендации Министерства здравоохранения СССР, 1991). Состав пищевого рациона был несбалансированным по белку у 40% подростков. В генеалогическом анамнезе имели место переломы костей верхних и нижних конечностей у родственников первой линии родства у 29% подростков. Хроническая соматическая патология (бронхиальная астма) как фактор риска — у 4 человек.
Более того, имелись клинические признаки дефицита кальция в виде изменения ногтей (слоистость, ломкость) — у 61%; множественного кариеса, изменения эмали зубов — у 15%; выпадения, ломкости волос — у 5% обследуемых.
 |
| Таблица 1. Показатели фосфорно-кальциевого обмена у обследуемых подростков |
Из результатов исследования фосфорно-кальциевого обмена следовало, что уровень кальция и фосфора в крови соответствовал возрастной норме (табл. 1). Отмечалось повышение активности щелочной фосфатазы — фермента, косвенно отражающего активность процесса костеобразования. Других возможных причин повышения активности фермента у наблюдаемых подростков не было выявлено.
Значимые сдвиги наблюдались в содержании кальция в моче, суточная экскреция которого была ниже нормы, что указывало на дефицит витамина Д, приводящий к нарушению всасывания кальция в кишечнике. Существует мнение, что определение суточной экскреции кальция используется прежде всего для оценки всасывания кальция в кишечнике [8].
При исследовании одного из доступных маркеров резорбции костной ткани — молярного соотношения кальция и креатинина в утренней порции мочи — выявлено его повышение у 20 подростков. Это были подростки с отягощенным генеалогическим анамнезом по переломам у родственников первой линии родства, имевшие избыточный вес, с низкой физической активностью, с наиболее низким потреблением кальция с пищей. У них отмечались кариес и изменение состояния ногтей.
Исходя из полученных результатов, свидетельствующих о наличии факторов риска, отдельных клинических признаков дефицита кальция, лабораторно подтвержденного нарушения баланса кальция, высокого уровня щелочной фосфатазы, повышенного молярного кальций-креатининового индекса следует констатировать наличие остеопении у обследуемых подростков. Наиболее выражена остеопения была у 20 из них. Остеопения характеризовалась усиленным костным метаболизмом, при котором высокая резорбция не компенсировалась повышенным процессом костеобразования.
Проведенные исследования подтверждают положение о том, что истоки остеопороза следует искать в подростковом возрасте.
Установлено, что ранняя активная профилактика и лечение остеопении способны существенно повлиять на ее распространенность, прогрессирование и снижение риска переломов. По мнению экспертов Всемирного и Европейского обществ по остеопорозу, профилактике остеопороза должно уделяться особое внимание [9].
К основным направлениям профилактики остеопороза у детей и подростков относятся:
Следует отметить, что прием только витамина Д без кальция, равно как и кальция без витамина Д, не оказывает столь положительного влияния на минеральную плотность костной ткани, как их сочетанное применение.
Существует несколько солей кальция — хлорид, цитрат, лактат, глюконат, карбонат и др. Доза препарата рассчитывается индивидуально, в зависимости от возраста и степени потребления кальцийсодержащих продуктов (табл. 2).
 |
| Таблица 2. Оптимальное потребление кальция (МЗ СССР, 1991) |
Для сведения к минимуму возможных побочных эффектов (метеоризм, запор), а также улучшения всасывания препараты кальция лучше назначать во время или после еды.
Однократно принятая доза не должна превышать 500–600 мг элементарного кальция.
Одновременно с препаратами кальция назначается один из препаратов витамина Д: аквадетрим (водный раствор витамина Д); вигантол (масляный раствор витамина Д), эргокальциферол (масляный раствор витамина Д2) (табл. 3).
 |
| Таблица 3. Профилактические дозы витамина Д в сутки (US RDA, 1989) |
Необходимо иметь в виду, что реальная суточная потребность в витамине Д зависит от многих факторов, что необходимо учитывать при выборе индивидуальной дозы. К наиболее значимым факторам относятся: климатические условия; время года; площадь кожных покровов, не покрытых одеждой; потребление жирных сортов рыбы (сельди, скумбрии, лосося); степень тяжести нарушений фосфорно-кальциевого обмена; характер сопутствующей патологии.
Из препаратов витамина Д наиболее часто назначается аквадетрим (водный раствор витамина Д3) — 1 капля содержит 500 МЕ колекальциферола.
Препарат не вызывает дисфункции желудочно-кишечного тракта и может применяться в тех случаях, когда масляный раствор не рекомендуется (при синдроме нарушенного всасывания). Аквадетрим входит в льготный список.
Для профилактики остеопении в качестве базисного лечения остеопороза широко применяются различные комбинированные препараты, содержащие препараты кальция и витамина Д. Но в связи с довольно высокой стоимостью лечения комбинированными препаратами многие пациенты, к сожалению, не проходят рекомендуемый врачом курс лечения. Анализ минимизации затрат на препараты кальция и витамина Д выявил значительные преимущества применения витамина Д (аквадетрим) и соли кальция в отдельных монолекарственных формах [10]. Это особенно важно, так как для профилактики и лечения остеопении препараты кальция и витамина Д назначаются на неопределенно длительный срок.
Таким образом, остеопения у детей и подростков не является неизбежностью. Своевременная комплексная профилактика, включающая назначение препаратов кальция и витамина Д, оказывает благоприятное влияние на процессы ремоделирования костной ткани в период формирования максимальной костной массы.
Литература
Н. А. Коровина, профессор, доктор медицинских наук
Т. Н. Творогова, доцент, кандидат медицинских наук
РМАПО, Москва
Остеопороз у детей
Существуют заболевания, которые реже относятся к врожденным патологиям. Но все же не исключается их появление у детей. К таким недугам относится и остеопороз. Это заболевание костей.
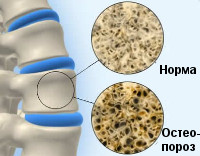
Когда кости становятся пористыми и хрупкими, а кальцию не удается откладываться в их структуре, тогда врачами устанавливается этот диагноз. Уменьшение плотности костной ткани – вот как можно описать данное заболевание.
Но почему появляется остеопороз у детей, как его выявить и как лечить? Ответим на эти и другие вопросы.
Причины возникновения
Как уже говорилось раньше, – остеопороз редко, но все же бывает врожденным. Если у ребенка в родстве имеются люди, которые болеют или болели остеопорозом, тогда предрасположенность имеется и у него. Определенные проблемы с метаболизмом костей нередко встречаются у детей, у которых имеются родственники, страдающие от частых травматических переломов. Так что наследственный фактор имеет место. Но существуют и другие причины остеопороза у детей, которые зависят от возраста ребенка.
Врожденная патология
Это основные причины появления представленного недуга. Но существуют и иные факторы, влияющие на развитие этой болезни:
У малышей первого года жизни
На первом году жизни также может быть диагностирован остеопороз костей у детей. Этому сопутствуют следующие причины:
Учитывая все эти пункты, важно обеспечить ребенку качественное питание, хороший сон, частые прогулки на свежем воздухе (преимущественно в солнечные дни). Не стоит забывать о дополнительных витаминах, которые назначаются педиатрами.
Витамин D особенно важен в осенне-зимний период. Приобретаются медикаментозные средства. Они выпускаются в виде капель. Достаточно 1-2 капли в день, чтобы обеспечить нормальное количество этого витамина в организме малыша. Все это сможет исключить или свести к минимуму риск развития детского остеопороза.
В подростковом возрасте
Удивительно, но диагностироваться может остеопороз у детей не только раннего возраста, но и в период подросткового созревания. В профессиональной среде его еще называют ювенильным. На его развитие могут повлиять различные факторы:
Еще с детского возраста ребенку следует прививать культуру взаимодействия со своим организмом. Он должен понимать, что употребление вредных веществ, неправильное питание (в котором чаще преобладает фастфуд и другая вредная пища), отсутствие активности может привести к довольно серьезным последствиям.
Заметим, что остеопороз у детей в подростковом возрасте может развиться и на фоне:
Но прежде чем начать лечение остеопороза у детей, следует точно диагностировать заболевание.
Другие причины
Кроме всего вышеперечисленного, следует выделить и еще одну причину развития детского остеопороза – прием определенных медикаментов.
К таким препаратам относятся:
Следует понимать, что практически все эти препараты рекомендуются к применению исключительно по рекомендации врача. Ни в коем случае нельзя принимать и покупать их самостоятельно без рецепта от специалиста. Потому как не все медикаментозные средства так безвредны, как об этом привыкли думать многие.
Симптомы
Развиваться остеопороз костей у детей может без видимых внешних причин. И все же распознать это заболевание можно. Но в большей степени этот недуг активно проявляется уже на более поздних стадиях. То есть тогда, когда структура костной ткани уже серьезно разрушена. Практически полное отсутствие всяких признаков и является основной сложностью остеопороза у детей, что в значительной степени усложняет и лечение. Нередко болезнь диагностируется случайно. Например, во время осмотра при переломе костей.
Определенные признаки говорят о том, что у вашего ребенка возможно уже имеется эта патология.
Основные симптомы остеопороза у детей:
Это самые частые симптомы остеопороза у детей, которые позволяют выявить наличие заболевания. Но это вовсе не означает, что они говорят о данной патологии. Все эти признаки могут быть сигналом и иных заболеваний. Во всяком случае, следует провести осмотр у специалиста.
Но существуют и другие симптомы остеопороза у детей:
Чтобы начать лечение остеопороза у детей, его необходимо диагностировать. Но как?
Диагностика
Первое, что необходимо сделать, – осуществить рентгенографию. Именно она покажет очаги истончения костей и позволит предположить, что у ребенка имеется остеопороз. Но иногда такой диагностики бывает мало. Чтобы выявить остеопороз костей у детей, проводится денситометрия. Это исследование позволяет с наибольшей точностью установить факт снижения плотности костной ткани.
Лечение
Если имеются все симптомы остеопороза у детей и заболевание диагностировано, то назначается соответствующая терапия. Лечение при остеопорозе у детей часто дает положительные результаты. Это означает, что современные методы позволяют полностью избавиться от заболевания.
Обязательно пропивается курс витамина D, кальция и препаратов с большим содержанием минералов.
Чаще специалист назначает:
Когда следует обратиться к врачу?
Лечение при симптомах остеопороза у детей должно быть назначено специалистом. Самолечение недопустимо. Обращаться следует к травматологу-ортопеду, ревматологу. Иногда прибегают к помощи эндокринолога и невролога. В АО «Медицина» (клиника академика Ройтберга), которая располагается в центральном округе Москвы по адресу 2-й Тверской-Ямской переулок 10, работают высококвалифицированные врачи. Здесь можно не только осуществить диагностику, но и записаться на консультативный прием к специалисту. Медицинский центр находится вблизи станций метро Маяковская, Белорусская, Новослободская, Тверская, Чеховская.
Обращаться к врачам следует при появлении первых признаков заболевания. Особенно тогда, когда участились случаи переломов костей у ребенка.
Последствия и прогнозы
Если вовремя не назначить лечение при симптомах остеопороза у детей, то это может выразиться в определенных осложнениях. Могут возникнуть трудно поддающиеся терапии заболевания. Хрупкость костей может прогрессировать, что приведет к полному обездвиживанию.
Профилактика остеопороза у детей
Чтобы исключить вероятность развития заболевания у ребенка, необходимо принять все необходимые меры еще во время беременности. Следует уделить внимание сбалансированному питанию, правильному режиму сна. Нельзя курить и употреблять спиртные напитки. Необходимо следовать всем рекомендациям наблюдающего врача.
В детском возрасте у ребенка должно быть правильное питание. Следует позаботиться о достаточном количестве витаминов и минералов. Рекомендуется обратить внимание на дополнительные витаминные комплексы. Но их должен выписывать врач. Приучите ребенка к активным играм и физической культуре.
Как записаться к травматологу-ортопеду и ревматологу
Для диагностики и лечения остеопороза у детей стоит обратиться в АО «Медицина» (клиника академика Ройтберга). Она располагается в центре Москвы по адресу 2-й Тверской-Ямской пер 10, недалеко от станций метро Маяковская, Белорусская, Новослободская, Тверская и Чеховская.
Чтобы записаться к травматологу-ортопеду или ревматологу, достаточно заполнить специальную форму на сайте, а также позвонив по телефону +7 (495) 995-00-33.
Ювенильный остеопороз ( Юношеский остеопороз )
Ювенильный остеопороз – это заболевание костной ткани у детей до 18 лет с нарушением костного метаболизма, приводящим к значительному снижению минерализации костей. Проявляется болями различной интенсивности, обычно в поясничном отделе позвоночника. Также характерны частые переломы, в том числе компрессионные переломы тел позвонков. Ювенильный остеопороз диагностируется с учетом анамнеза и клинических данных, подтверждается результатами инструментального обследования скелета. Используются различные рентгенологические методы и биопсия. Лечение комплексное, направлено на повышение степени минерализации костей, устранение болей, профилактику дальнейшего развития заболевания.
МКБ-10
Общие сведения
Ювенильный остеопороз относится к группе первичных остеопорозов, это означает, что патология развивается без видимых внешних причин: эндокринных нарушений, инфекций, ревматических поражений и т. д. Как правило, заболевают дети в возрасте 8-14 лет, что связано со спецификой общего метаболизма и обмена веществ в костной ткани в препубертате. В этот период достигается пик костной массы, и любое уже имеющееся нарушение обмена чаще всего дебютирует на этом фоне. Девочки страдают примерно в два раза чаще мальчиков, что объясняется особенностями гормонального фона.
Всего к настоящему времени в педиатрии описано около 100 случаев ювенильного остеопороза, однако заболевание не теряет своей актуальности, поскольку невозможно устранить причину нарушений костного метаболизма, а значит, лечение часто оказывает только временный эффект. Остеопороз различной этиологии является причиной более половины от общего числа диагностируемых компрессионных переломов тел позвонков. Именно этот перелом значительно осложняет течение заболевания и прогноз для здоровья ребенка. Кроме того, заболеваемость в последние годы неуклонно растет из-за неправильного рациона детей, часто с самого рождения.
Причины
Этиология ювенильного остеопороза в настоящее время неизвестна. Существуют различные врожденные и средовые факторы риска, взаимодействие которых провоцирует развитие симптоматики. В семьях детей, страдающих ювенильным остеопорозом, обнаруживаются случаи частых переломов (в том числе шейки бедра) у родителей и других близких родственников. Обследование показывает, что минеральная плотность костей может быть снижена у братьев и сестер пациента.
Ювенильный остеопороз во многом обусловлен нарушением обмена кальция и фосфора в организме, центральная регуляция метаболизма этих минералов может нарушаться при любом патогенном воздействии во внутриутробном периоде. Что касается факторов внешней среды, здесь большую роль играют:
Симптомы ювенильного остеопороза
Долгое время заболевание развивается незаметно для родителей и окружающих ребенка людей. Пациент поначалу желается на быструю утомляемость, особенно в мышцах спины. Чаще всего ребенка беспокоит дискомфорт или боль в пояснице. Характерным для ювенильного остеопороза является волнообразное течение, поэтому неприятные ощущения долгое время то усиливаются, то ослабевают. Болезнь протекает скрыто. Первым симптомом, на который обращают внимание, часто становится перелом костей предплечья, например, лучевой кости. После госпитализации проводится обследование, в ходе которого и выявляется заболевание.
Ювенильный остеопороз также можно заподозрить при нарушении осанки у ребенка, особенно если это сочетается с замедлением роста. К сожалению, часто первым симптомом патологии становится компрессионный перелом тел позвонков. Что характерно, даже такой серьезный признак может оставаться незамеченным. Ребенок начинает жаловаться на боли в области перелома, заметно напряжение мышц спины. Родителям стоит обратить внимание на возможно предшествовавшее появлению жалоб падение на спину. В целом для болей при ювенильном остеопорозе характерно то, что нестероидные противовоспалительные препараты оказываются неэффективными в купировании болевого синдрома.
Диагностика
Тщательно собранный анамнез и клинические проявления позволяют педиатру заподозрить остеопороз. Если исключаются эндокринные, инфекционные и другие причины, тогда, вероятнее всего, речь идет о ювенильном остеопорозе. Диагноз подтверждается на основании комплексного обследования, включающего неинвазивные и инвазивные методы:
Лечение ювенильного остеопороза
Терапия включает в себя диету, а также повышение минеральной плотности костной ткани до уровня, максимально приближенного к норме. Рациональная диета, сбалансированная по содержанию белка, кальция и фосфора, также является обязательным компонентом терапии.
Прогноз и профилактика
Прогноз ювенильного остеопороза сомнительный в связи с невозможностью этиотропного лечения, даже при своевременной комплексной терапии сохраняется риск инвалидизации. Важно постоянно соблюдать рекомендованную диету, проходить курсовое лечение, выполнять все назначения лечащего врача. Профилактика включает, главным образом, устранение модифицируемых факторов риска: ведение активного образа жизни, лечение болезней ЖКТ, рациональное питание.
Остеопороз у детей и подростков с эндокринной патологией
Рассмотрены возможные причины развития вторичного ювенильного остеопороза. Представлены методы диагностики остеопороза в современных условиях, а также подходы к лечению остеопороза и остеопении у детей и подростков.
Possible reasons for the development of secondary juvenile osteoporosis are examined. The methods of diagnostics of osteoporosis under the contemporary conditions are represented, and also approaches to the treatment of osteoporosis and osteopenia in children and adolescents.
Часть 2. Начало статьи читайте в № 6, 2013 г.
Остеопороз при заболеваниях щитовидной железы
Гипотиреоз — одно из часто встречающихся заболеваний щитовидной железы (85–90% случаев). В основе заболевания лежит полная или частичная недостаточность тиреоидных гормонов. Различают врожденный и приобретенный, первичный гипотиреоз, в основе которого лежит патология самой щитовидной железы. Причиной вторичного гипотиреоза является патология гипофиза, сопровождающаяся пониженной выработкой тиреотропного гормона гипофиза.
Дефицит тиреоидных гормонов грубо нарушает процессы роста и дифференцировки всех тканей и систем организма. В первую очередь это относится к врожденному гипотиреозу, который в популяции встречается с частотой 1 случай на 3500–4000 новорожденных.
При гипотиреозе в 2–3 раза снижается скорость ремоделирования — как костной резорбции, так и костеобразования. Пролонгированное костеобразование приводит к замедлению минерализации кости и возрастанию риска переломов. Больные резко отстают в росте. Пропорции тела у детей без лечения приближаются к хондродистрофическим, отстает развитие лицевого скелета (характерны широко расставленные глазницы, широкая запавшая переносица). Запаздывает прорезывание молочных зубов, а позднее и их смена постоянными. Роднички у детей длительное время не закрываются, порой они остаются открытыми вплоть до школьного возраста.
Для развернутой формы врожденного гипотиреоза характерна мышечная гипотония, отставание в психомоторном развитии, упорные запоры, низкий грубый голос, полуоткрытый рот с вываливающимся за счет отека языком, увеличение внутренних органов (кардиомегалия, гепатомегалия и т. д.) и стридорозное дыхание.
При рентгенографии костей отмечается зернистая структура верхних эпифизов бедренных костей, которые окостеневают с опозданием. Ядра окостенения появляются неравномерно, окостенение эпифизов начинается из разных хаотично разбросанных по площади эпифизарного хряща фокусов. Часто обнаруживается гипоплазия первого поясничного позвонка или перелом его тела с деформацией. При гипотиреозе в более позднем возрасте у детей отмечается остеопороз (ОП), повышенная хрупкость костей, возрастает риск патологических переломов [9].
Патофизиологические основы развития ОП и патологических переломов при тиреотоксикозе прямо противоположны таковым при гипотиреозе. Воздействие избытка тиреоидных гормонов приводит к отрицательному минеральному балансу с потерей кальция, что проявляется усиленной резорбцией костной ткани. Одновременная активация остеосинтеза не компенсирует усиленной резорбции, в связи с этим за один цикл обновления кости теряется до 10% ее массы.
У больных с гипертиреозом обнаруживаются низкие уровни кальцитриола, иногда гиперкальцемия и снижение уровня паратгормона. Клинически это приводит к развитию диффузной остеопении и даже ОП. Возможны боли в костях, патологические переломы, коллапс позвонков, формирование кифоза. Артропатия при гипертиреозе развивается редко, по типу гипертрофической артропатии с утолщением фаланг пальцев и периостальными реакциями. У детей возможно развитие низкорослости и раннее заращение швов черепа [2, 7].
Усиление катаболизма при тиреотоксикозе приводит к слабости и атрофии мышц. Мышечная слабость проявляется при ходьбе, вставании с колен или поднятии тяжестей.
Для тиреотоксикоза характерно поражение не только костно-мышечной, но и нервной (проявляется раздражительностью, избыточной моторной активностью, эмоциональной неустойчивостью, тремором и т. д.) и сердечно-сосудистой (наблюдаются синусовая тахисистолия, мерцание предсердий, повышение систолического и снижение диастолического артериального давления) систем, экзофтальм и увеличение щитовидной железы.
Лечение тиреотоксикоза зависит от причин, вызвавших его. В диагностике патологических изменений костей при нарушении содержания гормонов щитовидной железы поможет рентгенография и исследование биохимических маркеров. При гипотиреозе отмечается пониженное содержание кальция в сыворотке крови в сочетании с пониженной экскрецией его с мочой, повышается уровень паратиреоидного гормона и кальцитриола. При гипертиреозе ситуация прямо противоположная. Таким образом, эутиреоидное состояние является ключевым фактором для нормального костеобразования и достижения физиологического уровня минерализации костной ткани у детей с патологией щитовидной железы.
Остеопороз при дефиците гормона роста
В детском возрасте соматотропный гормон (СТГ), стимулируя развитие эпифизарного хряща, влияет на рост кости в длину, а также активирует периостальный рост, т. е. увеличивает ширину и толщину кости. Гормон роста оказывает прямое стимулирующее действие на хондроциты и остеобласты, действуя через инсулиноподобный фактор роста-1. Под влиянием СТГ усиливается рост соединительной ткани, мышц и внутренних органов.
Наряду с половыми стероидами и модуляторами фосфорно-кальциевого обмена (1,25-(OH)2-D3, паратггормоном, кальцитонином), гормон роста является одним из важнейших компонентов регуляции метаболизма костной ткани и поддержания ее минеральной плотности.
Как у детей в растущих костях, так и у взрослых постоянно происходит процесс ремоделирования костей, характеризующийся остеообразованием и остеорезорбцией. В детском возрасте формирование костей преобладает над их разрушением, обеспечивая рост.
СТГ активирует 1-альфа-гидроксилазу почек, увеличивает превращение транспортной формы витамина D в его активный метаболит — кальцитриол, тем самым способствуя абсорбции кальции и фосфора в кишечнике. Также гормон роста увеличивает реабсорбцию фосфора в почках [10].
Дефицит гормона роста у детей приводит к снижению костной массы. Одновременно отмечается низкое содержание остеокальцина, 1,25-(OH)2-D3 и проколлагена первого типа. Костный возраст у этих детей значительно отстает от паспортного. Следствием дефицита СТГ является сниженная минеральная плотность длинных трубчатых костей и позвоночника, а также слабость скелетной мускулатуры.
Согласно механостатической теории, мышцы оказывают самое сильное влияние на формирование кости и костной плотности, так как костная система адаптируется под прилагаемую физическую нагрузку [11]. При дефиците СТГ снижение мышечной массы имеет комплексный характер. С одной стороны, выпадает стимулирующее влияние гормона роста на мышечную ткань, с другой стороны, снижение массы костной ткани не способствует развитию мышц, так как мышечная система затрачивает пропорционально меньшую энергию на движение. В здоровом организме устанавливается определенный баланс между мышечной силой и массой и развитием костной системы, риск переломов низкий. При дефиците гормона роста уменьшается анаболическое воздействие на мышцы и уже вторично снижается минеральная плотность костной ткани (МПКТ). Однако этому противоречат исследования биоптатов подвздошной кости у больных с недостаточностью СТГ: губчатое вещество по структуре такое же, как у здоровых людей.
Ввиду системного анаболического влияния СТГ, всем детям с дефицитом гормона роста показана заместительная терапия. Согласно независимым исследованиям, после отмены препаратов прирост костной массы продолжается в течение 1–1,5 лет даже при объективном снижении мышечной массы. Однако вопрос, возможно ли стойкое увеличение МПКТ после отмены заместительной терапии по завершении подросткового периода, по-прежнему изучен не очень хорошо [12].
В немногочисленных работах показано, что при лечении СТГ взрослых с недостаточностью этого гормона увеличивается МПКТ в предплечьях, как в дистальной (трабекулярной), так и в проксимальной (кортикальной) части, что сопровождается увеличением уровня остеокальцина в крови.
Остеопороз при гипогонадизме у девочек
Связи между половыми гормонами и костной тканью сложны и окончательно не изучены. Начиная с пубертатного периода, когда повышается секреция половых стероидов, последние активно принимают участие в моделировании костной ткани. Они важны для формирования и поддержания на достаточном уровне костной массы.
Физическое развитие девочек и мальчиков до пубертата мало отличается. Ростовой скачок наступает у девочек на 2–3 года раньше, чем у мальчиков. Завершение его приходится на начало менструаций. В то же время ростовой скачок у мальчиков начинается при более высоком росте, и, как правило, он больше, чем у девочек. Изменяются пропорции тела. На тесную связь между половыми стероидами и костной системой указывает преобладание процесса костного созревания над процессом ускоренного линейного роста (что в итоге приводит к снижению конечного роста) у детей с преждевременным половым развитием. Наоборот, при отсутствии пубертатного ростового скачка скорость роста снижается, но конечный генетически обусловленный рост может не страдать, так как зоны роста долго остаются открытыми и линейный рост конечностей продолжается до 20 лет и более. У детей с дефицитом половых гормонов нередко формируется высокорослость [3].
В основе гипогонадизма у девочек лежит недостаточность функции гонад, которые синтезируют половые стероиды.
Существуют две основные патогенетические формы гипогонадизма. Гипергонадотропный гипогонадизм характеризуется снижением функций половых желез вследствие патологии самих яичников, что сопровождается одновременным повышением содержания гонадотропных гормонов в крови. Гипогонадотропный гипогонадизм, или вторичный, обусловлен патологией в центральной регуляции синтеза половых гормонов на уровне гипофиза и гипоталамуса, что проявляется изолированным дефицитом гонадотропных гормонов либо сопутствующим ему дефицитом других гормонов гипофиза. Для изучения проблемы ОП при дефиците половых гормонов это деление не столь важно, так как этиологическим фактором развития патологии костной системы является дефицит половых стероидов, поэтому клиника и патофизиологические механизмы сходны как при гипогонадотропном, так и при гипергонадотропном гипогонадизме.
Классической формой гипергонадотропного гипогонадизма у девочек является синдром Шерешевского–Тернера (СШТ). Встречается он с частотой 1:2000–1:5000 новорожденных девочек. Заболевание связано с нарушением одной Х-хромосомы или ее полным отсутствием. Половой инфантилизм выявляется у 95–98% пациенток. Низкий рост является основным симптомом заболевания. Скорость роста начинает снижаться в 3-летнем возрасте. Характерны костные аномалии: девиации локтевых суставов, искривление костей голени, укорочение шейных позвонков, деформация черепа [13].
Для этого заболевания у детей характерна остеопения, а у взрослых больных отмечают более частые переломы костей запястья, позвоночника, шейки бедра. Остеопения, которая выявляется в пубертатном периоде, сохраняется во взрослом состоянии.
Эстрогены подавляют активность остеокластов, тем самым стимулируя рост и обновление костей. Эстрогены необходимы для биосинтеза коллагеновых и неколлагеновых белков, остеокальцина, остеопоэтина, остеонектина, увеличивают дифференцировку остеобластов и минерализацию матрикса. Остеопороз костей, вызванный дефицитом половых стероидов при СШТ, может возникать в связи с активностью остеокластов в костях, нарушенным моделированием матрикса и уменьшением отложения кальция и фосфатов.
Терапия половыми стероидами предотвращает дальнейшие потери костной массы, нормализует показатели костного обмена и снижает риск переломов костей.
В последние годы в лечении таких больных широко применяют препараты гормона роста. Такая комбинированная гормональная терапия начиная с пубертатного периода позволяет улучшить структуру костной ткани. Гормональная терапия эстроген-гестагенными препаратами должна проводиться длительно, начиная с 15 лет, когда достигается рост, близкий к окончательному.
Остеопороз при гипогонадизме у мальчиков
Наиболее частой причиной гипергонадотропного гипогонадизма у мальчиков является синдром Кляйнфельтера (СК). Он встречается с частотой 1 случай на 300–1000 новорожденных.
Андрогены стимулируют пролиферацию и дифференцировку остеобластов и их предшественников и усиливают синтез коллагена. Это заболевание обусловлено наличием дополнительной Х-хромосомы в мужском кариотипе, реже встречаются мозаичные формы.
В клинике наиболее характерными симптомами являются гинекомастия, допубертатные плотные тестикулы и бесплодие. До пубертата костная система развивается соответственно возрасту, но позже дифференцировка костей скелета затягивается из-за недостаточной выработки половых стероидов. Отсутствие андрогенов приводит к росту конечностей, соотношение верхнего и нижнего сегментов тела уменьшается, формируются евнухоидные пропорции тела. Костный возраст отстает от паспортного. Конечный рост больных выше генетически детерминированного. В случаях, когда проводят рентгенографию черепа, позвоночника трубчатых костей, выявляют признаки остеопении.
У пациентов с СК обнаруживается повышенный риск развития ОП и остеопении: в 25–48% случаев сопровождается снижением костной массы, а в 6–15% случаев ОП. Ежегодная убыль костной массы составляла 1,18 ± 0,53% в позвоночнике и 1,03 ± 0,43% в шейке бедренной кости [14].
Остеопороз при СК связывают с развитием гипогонадизма — дефицитом андрогенов. Однако имеются работы, в которых утверждается, что наблюдалось снижение МПКТ у мужчин с СК на фоне нормального уровня тестостерона в крови. Длительная заместительная терапия андрогенами не приводила у них к увеличению МПКТ и снижению остеопении. Авторы связывают это с недостаточной чувствительностью андрогеновых рецепторов к гормонам при некоторых генетических аномалиях у больных с СК. При генетических исследованиях у таких пациентов были выявлены изменения в гене, расположенном на Х-хромосоме и кодирующем синтез рецепторов к андрогенам, которые влияют на чувствительность к половым стероидам [15].
Андрогены стимулируют пролиферацию и дифференцировку остеобластов и их предшественников и усиливают синтез коллагена. Влияние на кость опосредовано ростовыми факторами. Немаловажную роль играют андрогены в увеличении силы скелетных мышц. Прирост мышечной массы интенсивно происходит в пубертатном периоде, сопровождая нарастание костной массы.
В настоящее время доказано, что эстрогены играют решающую роль в стимуляции секреции СТГ у детей обоего пола. В пубертатном периоде отмечается увеличение как спонтанной, так и стимулированной секреции СТГ. Кроме того, половые гормоны вызывают «созревание» скелета и закрытие зон роста. Главным образом это относится к эстрогенам. У мальчиков андрогены частично превращаются в эстрогены с помощью фермента ароматазы. Лица с дефицитом ароматазы продолжают расти, у них отмечается задержка созревания скелета и остеопения, несмотря на высокий уровень андрогенов. Мальчики препубертатного возраста с недостаточностью андрогенов часто отличаются высоким ростом, что связано с незаращением эпифизарных зон окостенения.
Заместительную гормональную терапию подросткам с СК следует назначать не ранее 14 лет. Это предотвращает развитие высокорослости, повышает уровень минерализации костной ткани, улучшает адаптацию пациента в обществе.
Остеопенический синдром при гиперпролактинемии
Гиперпролактинемия у взрослых является распространенным нейроэндокринным нарушением. У подростков гиперпролактинемия диагностируется реже и, в большинстве случаев, обнаруживается случайно. У подростков может отмечаться задержка полового развития. У девочек гиперпролактинемия вызывает нарушения менструальной функции: первичную или вторичную аменорею.
Повышенная секреция пролактина может быть как идиопатической, так и симптоматической, в большинстве случаев при гормонпродуцирующих опухолях гипофиза.
При усилении секреции пролактина наблюдается снижение чувствительности гипоталамуса к эстрогенам, что приводит к уменьшению синтеза гонадотропных гормонов. Из-за уменьшенного синтеза гонадотропинов в яичниках уменьшается гонадотропин-зависимая выработка эстрогенов, а также уменьшается синтез прогестерона желтым телом. Вышеуказанные процессы приводят к вторичной аменорее и остеопении вплоть до ОП [16].
Остеопения, вызванная гиперпролактинемией, затрагивает как трабекулярную, так и кортикальную структуру кости. У девушек с повышенным содержанием пролактина отмечается снижение МПКТ (на примере позвоночника) на 20–25% по сравнению с возрастной нормой. Ежегодно уровень минеральной плотности при длительно существующей гиперпролактинемии понижается на 3,8%. Чаще снижение МПКТ остается на уровне остеопении, ОП развивается сравнительно нечасто. Заболевание сопровождается болями в позвоночнике, чаще в поясничном отделе, крупных суставах, однако они быстро проходят после нормализации уровня пролактина при приеме агонистов дофамина, и остеопения обычно не требует дополнительной коррекции, лишь в случаях значительного снижения минеральной плотности костной массы.
Диагностика остеопороза
«Золотым стандартом» диагностики ОП в современных условиях является костная денситометрия, позволяющая определить МПКТ.
Наиболее часто у детей приходится дифференцировать ОП с такой патологией, как остеомаляция. При остеомаляции имеет место деминерализация вещества с размягчением костей без выраженного изменения белкового синтеза в матриксе. При ОП нарушается архитектоника кости, но это не отражается на минерализации.
Морфологически остеомаляция представлена повышенным количеством неминерализованного остеоида, накапливающегося в связи с задержкой его минерализации или ускорением синтеза [1].
Остеопороз чаще развивается в позвоночнике, проксимальном отделе бедренных, реже плечевых костей и дистальных отделах лучевых костей. Дети жалуются, что спина или ноги быстро устают при стоянии или в положении сидя. Остеопороз проявляется болями в спине и/или в ногах, реже в руках, чаще ноющего характера, усиливающимися при физической нагрузке или при определенном положении тела. В случае возникновения переломов боли могут становиться очень сильными.
При осмотре ребенка необходимо измерить рост (возможно его уменьшение), обратить внимание на изменение осанки, деформации грудной клетки по типу кифосколиоза, выпрямление лордоза в поясничном отделе.
Наиболее информативными зонами для диагностики ОП являются грудной (начиная с VII грудного) и поясничный отделы позвоночника, таз и проксимальный отдел бедренной кости и дистальные отделы лучевой кости и кисть [6].
С помощью рентгенографии выявить и оценить степень выраженности ОП непросто, в особенности на стадии остеопении [17]. Как правило, рентгенологическая диагностика ОП возможна лишь на поздней стадии, так как рентгенологические признаки заболевания появляются лишь тогда, когда более 30% костной массы уже потеряно. На рентгеновских снимках можно обнаружить компрессионные переломы позвонков (чаще XII грудной и 1-й поясничный), переломы шейки бедра.
Костно-денситометрические исследования позволяют количественно определить костные потери с оценкой МПКТ и диагностировать ОП на ранних стадиях с высокой степенью точности.
В клинике наибольшее распространение получили рентгеновская и ультразвуковая денситометрия, а также компьютерная томография.
Принцип методов костной денситометрии (рентгенологической) основан на прохождении рентгеновских лучей из наружного источника через кость к детектору. При этом интенсивность пропущенного через кость пучка регистрируется детекторной системой.
У детей и подростков интенсивность пучка сравнивается с возрастной нормой (Z-критерий), т. е. типичными значениями для данного возраста. Результат выражается в процентах к соответствующей норме, которая принимается за 100% и в единицах стандартных отклонений от нормы (SD).
Абсорбционная рентгеновская денситометрия является одним из наиболее объективных количественных методов исследования, и ее показатели считают наиболее достоверными в плане диагностики стероидного ОП. Основными показателями, определяющими минерализацию костной ткани, являются минеральное содержание кости (масса костной ткани), выраженное в граммах минерала на 1 см кости, и МПКТ, рассчитываемая на диаметр кости и выражаемая в граммах на квадратный сантиметр.
Снижение МПКТ ниже 2–2,5 единиц стандартного отклонения без коррекции неизбежно переходит в ОП.
Ультразвуковая костная денситометрия (УЗ-денситометрия) основана на измерении скорости распространения ультразвуковой волны по поверхности кости, а также измерении рассеивания волны в кости. Указанные параметры отражают эластичность, плотность и жесткость костной ткани.
В настоящее время УЗ-денситометрия рассматривается как скрининг, позволяющий выявить группы риска в отношении переломов костей, как метод для постановки диагноза ОП и оценки эффективности терапии [1].
Лабораторными маркерами ОП являются пропептид коллагена первого типа, тетратрезистентная кислая фосфатаза, щелочная фосфатаза, костная щелочная фосфатаза и С-телопептид в крови, оксипролин, пиридинолин в моче, которые отражают процессы костного моделирования, а также фосфорно-кальциевый обмен: содержание кальция и фосфора в крови, суточную экскрецию кальция с мочой.
Лечение эндокринного остеопороза
Лечение и профилактика ОП при эндокринной патологии в первую очередь должны быть направлены на достижение максимальной компенсации основного заболевания, поскольку начальные проявления остеопении в большей степени обратимы.
Патогенетическая терапия ОП предполагает нормализацию костного метаболизма, уменьшение потери костной массы, купирование болевого синдрома, предотвращение переломов костей, улучшение качества жизни.
Лечение остеопении и ОП включает дозированную физическую нагрузку, диету и препараты, устраняющие дефицит костной ткани.
Мышечная активность является обязательным компонентом лечения ОП, так как полный покой увеличивает потерю костной массы. Это может быть массаж, гимнастика, лечебная физкультура, пешие прогулки, плавание и другие формы физической деятельности.
Диета должна соответствовать возрасту ребенка и быть сбалансированной по белкам, жирам, углеводам, кальцию, фосфору и магнию. Суточную потребность по кальцию и микроэлементам следует удовлетворять за счет молочных продуктов (молоко, творог, сыры).
При более выраженных проявлениях ОП показана лекарственная терапия, действующая на костный метаболизм. Среди них базовыми являются препараты кальция и активные метаболиты витамина D.
Реже у детей и подростков используются медикаменты, подавляющие костную резорбцию, и средства, стимулирующие костеобразование.
Коррекция только препаратами кальция проводится для профилактики и на начальных стадиях остеопении. Из препаратов используются карбонат кальция, цитрат кальция, лактат кальция и их комбинации. Среди них лучше всего всасывается в желудочно-кишечном тракте (ЖКТ) цитрат кальция. К комбинированным лекарствам относится Кальций Сандоз Форте (кальция карбонат + кальция лактоглюконат), который содержит 500 мг легкоусвояемого ионизированного кальция. Следует учитывать, что всасывание кальция в ЖКТ может уменьшиться при одновременном приеме пищи, содержащей щавелевую кислоту (шпинат, ревень) или фитиновую кислоту (содержится во всех зерновых), в связи с образованием нерастворимых комплексов с ионами кальция. Принимать кальций следует во время еды или сразу после еды. Профилактическая доза кальция у детей составляет от 500–1500 мг. Системные кортикостероиды уменьшают всасывание кальция. В этих случаях дозу кальция следует увеличить.
Для лечения остеопении и ОП широко используются комбинированные препараты кальция с витамином D: Кальций-Д3 Никомед, который содержит карбонат кальция и холекальциферол (витамин D3) в оптимальном соотношении, КальцийОстеон — минерально-витаминный комплекс, содержащий кальция карбонат и холекальциферол. Кальцемин Адванс — в него входит кальций в виде кальция цитрата и кальция карбоната, а также витамин D3 и комплекс микроэлементов (медь, цинк, марганец, бор, магний). Препарат регулирует фосфорно-кальциевый обмен, восполняет относительный дефицит микроэлементов и витамина D3. Альфа Д3-Тева (альфакальцидол) содержит предшественник активного метаболита D3 — кальцитриола. Он воздействует на обе части процесса костного ремоделирования (резорбцию и синтез), увеличивает минерализацию костной ткани, повышает ее упругость за счет стимуляции синтеза белков матрикса кости и костных морфогенетических белков. Кальций с витамином D3 содержит кальций в форме кальция карбоната и холекальциферол. Суточную дозу и длительность курса врач устанавливает индивидуально.
Дефициту кальция может сопутствовать снижение содержания магния. Магний является важным элементом, который присутствует во всех тканях организма и необходим для нормального функционирования клеток. Улучшает всасывание магния в ЖКТ витамин В6 (пиридоксин). Из препаратов магния можно рекомендовать Магне В6 или Магнерот. Последний содержит магния оротата дегидрат 500 мг. Присутствие солей оротовой кислоты способствует улучшению всасывания магния.
Непрерывное ремоделирование костной ткани обусловлено процессом резорбции и костеобразования. У детей и подростков препараты данной группы следует подбирать индивидуально, учитывая основное заболевание.
К антирезорбтивным средствам относят эстрогены, кальцитонины, бифосфонаты. Стимулируют костеобразование андрогены, анаболики и соматотропный гормон.
У мальчиков с гипогонадизмом для сохранения костной и мышечной массы применяют пролонгированные препараты тестостерона: тестостерона энантат, Сустанон, Омнадрен. Начинать прием этих препаратов рекомендуется при достижении костного возраста 13 лет. Вводят препараты каждые 3–4 недели. На первом году доза препарата составляет 50 мг, на втором — 100 мг, на третьем — 200 мг. С заместительной целью эти препараты выпускаются в виде пластырей.
У девочек с гипогонадизмом заместительная терапия проводится препаратами эстрогенов, начиная с 13–14 лет при достижении костного возраста 11–11,5 лет. Из препаратов рекомендуется этинилэстрадиол (Микрофоллин) в дозе 0,1 мкг/кг веса в сутки первые шесть месяцев, затем можно увеличить до 0,2–0,3 мкг/кг веса в сутки. Через года лечения эстрогенами можно перейти к циклической заместительной терапии эстроген-гестагенными препаратами: Дивина, Трисеквенс и др. У девочек с СШТ в последние годы широко применяют в лечении этого заболевания рекомбинантный соматотропный гормон, который ускоряет рост и стимулирует костеобразование. Начальная доза составляет 0,05 мг/кг в день. У больных старше 8 лет лечение гормоном роста можно сочетать с анаболическими стероидами. Доза оксандролона составляет 0,05 мг/кг в день.
При тяжелом ОП применяют кальцитонины. В организме кальцитонин синтезируется в С-клетках щитовидной железы, в вилочковой и паращитовидных железах. Он уменьшает резорбцию костной ткани, способствует переходу кальция и фосфатов из крови в костную ткань, снижает активность остеокластов, увеличивает функциональную активность остеобластов.
В медицинской практике применяют синтетические кальцитонины, кальцитонины лосося, свиньи и человеческий кальцитонин. Кальцитонин лосося обладает большей биологической активностью и более длительным действием. Препараты применяются парентерально и интраназально (Вепрена). При терапии необходим систематический контроль уровня кальция в крови, содержания щелочной фосфатазы и суточной экскреции с мочой гидроксипролина до лечения и каждые 3–6 месяцев в ходе лечения.
Бифосфонаты представляют собой класс препаратов, предотвращающих потерю костной массы. К ним относятся препарат Ксидифон, действующим веществом которого является этидроновая кислота. Она предотвращает выход кальция из костей и патологическую кальцификацию мягких тканей. Ксидифон 20% уменьшает возможность образования нерастворимых соединений кальция с оксалатами и фосфатами, его назначают по 1 десертной ложке 2–3 раза в день.
Литература
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва