Как избежать преэклампсии при беременности
Как предупредить гестоз (преэклампсию)
Все попытки объяснить причины и механизмы возникновения преэклампсии до сегодняшнего дня не дали каких-либо однозначных результатов. Однако сейчас принято считать, что ключевую роль в развитии данной патологии играет плацента. В самом процессе ее формирования происходит ошибка, при котором нарушается моделирование сосудов плаценты, вслед за этим уже с ошибкой происходит транспорт веществ через плаценту, а она в ответ на это начинает вырабатывать специальные соединения, чтобы показать, что работается ей тяжело. Эти вещества попадают в организм мамы и запускают каскад патологических изменений.
Патология эта коварная, начинается зачастую без жалоб и симптомов, поэтому предсказать ее довольно-таки непросто. Как правило начинается ПЭ после 20-ти недель, большинство случаев приходится на 3-ий триместр беременности и послеродовый период.
ФАКТОРЫ РИСКА РАЗВИТИЯ ПЭ:
. По последним исследованиям, такая особенная закладка плаценты, о которой было сказано выше, происходит на основе взаимодействия генов мамы и плода. Это говорит о том, что существует наследственная предрасположенность ПЭ как по материнской, так и по отцовской линии. Установлено, что в 30-35% случаев играют роль все же гены беременной, в 20%-гены плода и в 13%-комбинация генов обоих родителей. А, значит, что у мужчин, родившихся от женщин с преэклампсией, жена во время беременности может столкнуться с ней же с большей вероятностью. поэтому общаться со свекровью иногда даже полезно)))
КРИТЕРИИ ДЛЯ ПОСТАНОВКИ ДИАГНОЗА:
В дальнейшем могут присоединяться симптомы поражения других систем: нарушение функции почек (креатинин > 97,2 мкмоль/л, олигурия), печени(повышение уровня АЛАТ, АСАТ, ЛДГ минимум в 2 р), гематологические осложнения, острое поражение легких, отеки, HELLP/ELLP-синдром, поражение ЦНС (эклампсия и др). Все это уже является критерием тяжелой ПЭ и влечет за собой страдания плода (маловодие, отрицательный нестрессовый тест, синдром ЗРП, антенатальная гибель плода).
. Отеки сами по себе не являются критерием ПЭ. Существенную роль играет оценка скорости нарастания и площади распространения отеков. Это помогает оценить тяжесть ПЭ, но не поставить данный диагноз.
ДИАГНОСТИКА:
. ОБЯЗАТЕЛЬНО СТОИТ СООБЩИТЬ ВРАЧУ О СЛЕДУЮЩИХ СИМПТОМАХ:
ТОЛЬКО ПРИ ГРАМОТНОЙ СОВМЕСТНОЙ РАБОТЕ УДАСТСЯ ВОВРЕМЯ СКОРРЕКТИРОВАТЬ ДАННОЕ СОСТОЯНИЕ.
ТАКТИКА ВЕДЕНИЯ ПАЦИЕНТОВ С ПЭ
При умеренной ПЭ на начальном этапе всегда идет госпитализация и поиск подходящего лекарства для коррекции давления, мониторинг состояния плода. Все направленно в данной ситуации на пролонгирование беременности и предотвращения осложнений.
Кесарево сечение не является обязательным выбором для родоразрешения при ПЭ. Метод родоразрешения выбирается исходя из срока гестации, готовности родовых путей, состояния беременной и плода.
ПРОФИЛАКТИКА
Никакой доказательной базы не имеют и не рекомендуются в качестве профилактики ПЭ: мультивитаминные комплексы, отдельно витамины С и Е, рыбий жир, ограничение соли и жидкости, диуретики, прогестерон, гепарин, магния сульфат, чеснок, пиявки, постельный режим.
Современные ученые сейчас активно занимаются проблемой ПЭ, уже выделен ряд веществ, которыми плацента сигнализирует о том, что проблема есть. Все силы сосредоточены на поиск методов ранней диагностики этих соединений и способов их нейтрализации. Поэтому будем верить в силу науки, а также работать над каждой беременностью дружной командой пациентов и врачей, где каждый друг друга слышит и уважает (и да, это касается обеих сторон).
Преэклампсия — грозное осложнение беременности
Преэклампсию еще иногда называют поздним гестозом. Это патология беременности, при которой из-за повышения артериального давления вместе с увеличением количества белка в моче в организме матери начинает развиваться полиорганная недостаточность (необратимый сбой в работе многих органов и систем). В результате нормальное развитие плода нарушается и возрастает риск преждевременных родов.
Чаще всего преэклампсия начинается в 3-м триместре, но может возникнуть и на сроке 20 недель беременности. По статистике ВОЗ, наиболее подвержены заболеванию молодые первородящие женщины, тогда как вероятность преэклампсии при вынашивании второго ребенка колеблется от 1,5 до 4%.
Причины возникновения преэклампсии до сих пор до конца не изучены. Существует около 40 научных гипотез происхождения осложнения.
На сегодняшний день наиболее перспективной считается так называемая плацентарная версия. В результате нарушения прикрепления растущей плаценты плода к матке, в кровь женщины попадают вещества, которые делают ее кровеносные сосуды более проницаемыми. Они спазмируются, увеличивается свертываемость крови, повышается артериальное давление, что приводит к поражению всех внутренних органов.
К группе риска также относятся беременные, страдающие гипертонией, хроническими заболеваниями почек, нарушениями в работе эндокринной системы и различными аутоиммунными заболеваниями.
Единственная на сегодняшний день клинически доказанная профилактика развития преэклампсии — это прохождение скрининга. Сегодня в России, согласно Приказу Минздрава 1132, всем беременным, ставшим на учет в женскую консультацию на раннем сроке, выполняют ранний пренатальный скрининг. Он позволяет выявить степень вероятности развития целого ряда осложнений течения беременности, включая и преэклампсию.
Женщинам, у которых в ходе скрининга обнаруживают высокий риск появления преэклампсии, назначают прием 150 мг ацетилсалициловой кислоты строго в одно и то же время, начиная с 12-13 недели беременности. Крайне важно пропить курс аспирина до 16-й недели беременности, чтобы специальные спиральные артерии успели выпрямиться и сформировать фитоплацентарный комплекс, который будет «кормить» ребеночка (доставлять питательные вещества от матери к плоду). Если этого не происходит, начинается сосудистый спазм, спиральная артерия не раскручивается, питание в полной мере не осуществляется со всеми вытекающими отсюда негативными последствиями для ребенка.
В своей практике мы часто сталкиваемся со страхами будущих мам, что этот препарат «сделает кровь слишком жидкой и вызовет кровотечение» или «даст осложнение на желудок». Эти мифы не имеют никакого отношения к реальному положению дел. Современные лекарства, содержащие ацетилсалициловую кислоту, абсолютно безопасны, поскольку покрыты специальной защитной оболочкой, а их прием регламентирован Минздравом.
К профилактическим мерам также можно отнести ежедневное ведение дневника водного баланса, в котором беременная точно фиксирует, сколько жидкости в сутки было выпито и сколько выделено с мочой. Анализ этих данных поможет врачу точнее определить степень заболевания и дальнейшую тактику лечения.
Профилактика преэклампсии
Гипертензивные расстройства беременных — одна из главных причин материнской и младенческой смертности и возникновения перинатальной патологии. Большинства неблагоприятных исходов можно избежать благодаря назначению своевременной и эффективной профилактики [1].
Уже более 30 лет не утихают споры вокруг профилактики преэклампсии с помощью аспирина — антиагреганта, широко использующегося для профилактики тромбозов. Стремление снизить риск развития тяжелых осложнений беременности всегда сопровождается страхом навредить матери и ребенку чрезмерным вмешательством. На сегодняшний день разработан ряд критериев стратификации риска преэклампсии, позволяющий отбирать кандидатов для профилактики и рекомендовать наиболее эффективную и безопасную для матери и плода тактику [2].
При нормальном течении беременности существует равновесие между тромбоксаном А2 (TXA2 — активатор тромбоцитов и вазоконстриктор) и эндотелиальными простациклинами (PGI2 — ингибитор тромбоцитов и вазодилататор). Это равновесие регулирует агрегацию тромбоцитов и периферическую вазореактивность во время беременности и поддерживает адекватный маточно-плацентарный кровоток [2].
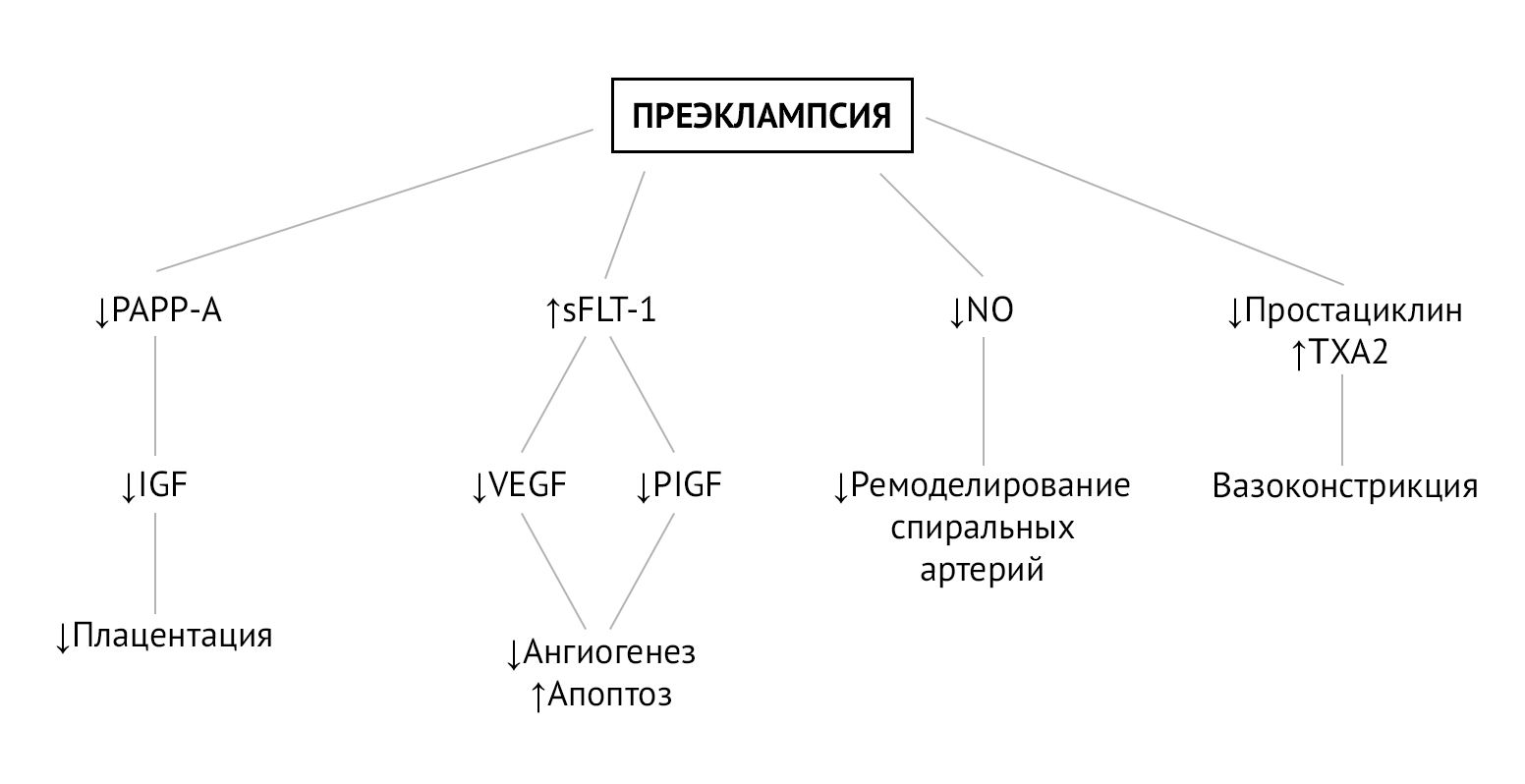
Преэклампсия — вторичное осложнение беременности по отношению к плацентарной дисфункции, которая развивается из-за нарушения ремоделирования спиральных артерий матки на этапе инвазии трофобласта. Постепенно гипоксия плаценты и оксидативный стресс приводят к генерализованной дисфункции ворсинчатого трофобласта, что в свою очередь провоцирует выброс в материнский кровоток факторов (свободных радикалов, продуктов перекисного окисления липидов, цитокинов, sFlt-1), вызывающих генерализованную эндотелиальную дисфункцию. Эндотелиальная дисфункция сопровождается повышенным перекисным окислением эндотелиальных липидов, что активирует ЦОГ и ингибирует простациклин-синтазу, тем самым вызывая быстрый дисбаланс в соотношении TXA2/простациклины (PGI2) в пользу TXA2. TXA2 способствует системной вазоконстрикции, слабо компенсируемой сосудорасширяющим действием простациклинов, уровень которых резко падает [2].
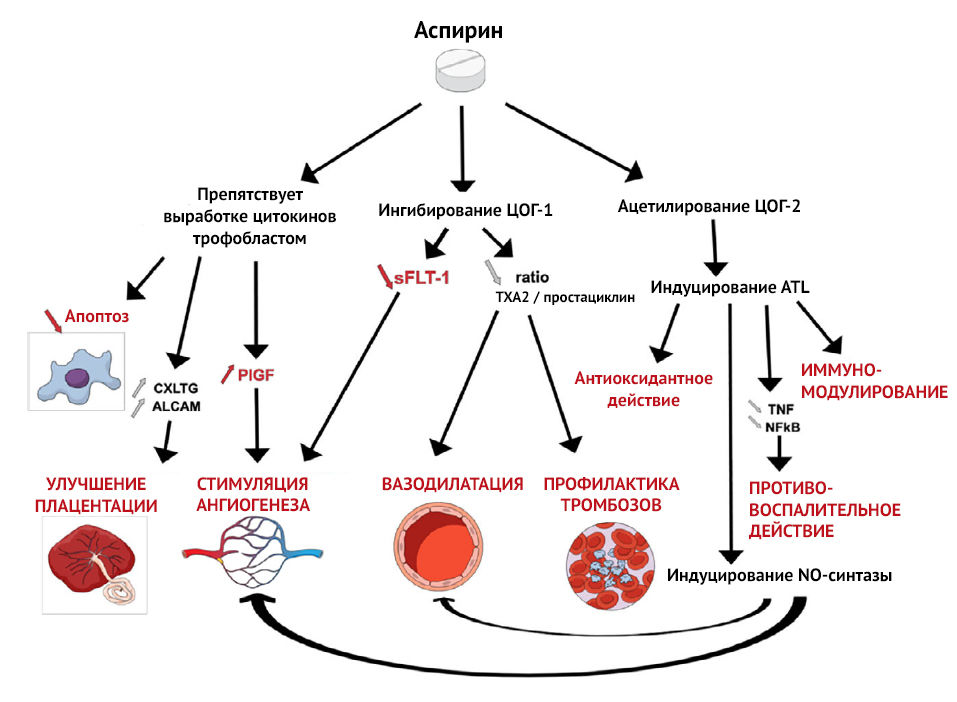
Этот дисбаланс наблюдается с 13 недель беременности у пациенток из группы высокого риска преэклампсии. Баланс TXA2/PGI2 можно восстановить помощью 2-недельного приема низких доз аспирина, который подавляет секрецию TXA2 и, следовательно, агрегацию тромбоцитов, без изменения секреции эндотелиального простациклина (PGI2), тем самым способствуя системной вазодилатации [2].
Рисунок 1 | Биомаркеры и патофизиология преэклампсии [3]
На плацентарную гемодинамику также оказывают влияние местные ангиогенные и антиангиогенные факторы. Один из них, Fms-подобная тирозинкиназа-1 (sFlt-1), представляет собой растворимую форму рецептора VEGF, который, связываясь с циркулирующим фактором роста плаценты (PlGF) и фактором роста эндотелия сосудов (VEGF), ведет себя как мощный антиангиогенный фактор. sFlt-1 определяется в больших количествах у пациенток с преэклампсией и ответственен за ангиогенный дисбаланс, наблюдаемый в патогенезе преэклампсии. В условиях гипоксии аспирин подавляет экспрессию sFlt-1 в трофобластах человека и, таким образом, проявляет проангиогенную активность [2].
Рисунок 2 | Механизм действия аспирина [3]
Оценка риска
Прежде всего стоит определиться с группами риска преэклампсии, коих выделяют три — «низкий», «средний» и «высокий риск».
К группе высокого риска, согласно рекомендациям NICE, относятся женщины, имеющие в анамнезе гипертензию во время предыдущей беременности или хроническую артериальную гипертензию, хронические заболевания почек, системную красную волчанку, антифосфолипидный синдром, сахарный диабет 1 или 2 типа.
К группе умеренного риска относятся женщины с 2 и более из следующих критериев: первобеременные, возраст 40 лет и старше, интервал между беременностями более 10 лет, ИМТ при первом посещении 35 кг\м2 и более, семейная история преэклампсии, многоплодная беременность [4].
На степень риска преэклампсии, по разным данным, также может влиять повышенное среднее артериальное давление до 15 недель беременности, синдром поликистозных яичников, нарушение дыхания во сне и различные инфекции. Что касается акушерского анамнеза, риск повышается в случае вагинального кровотечения во время беременности (продолжительностью не менее пяти дней) и при использовании донорских ооцитов [5].
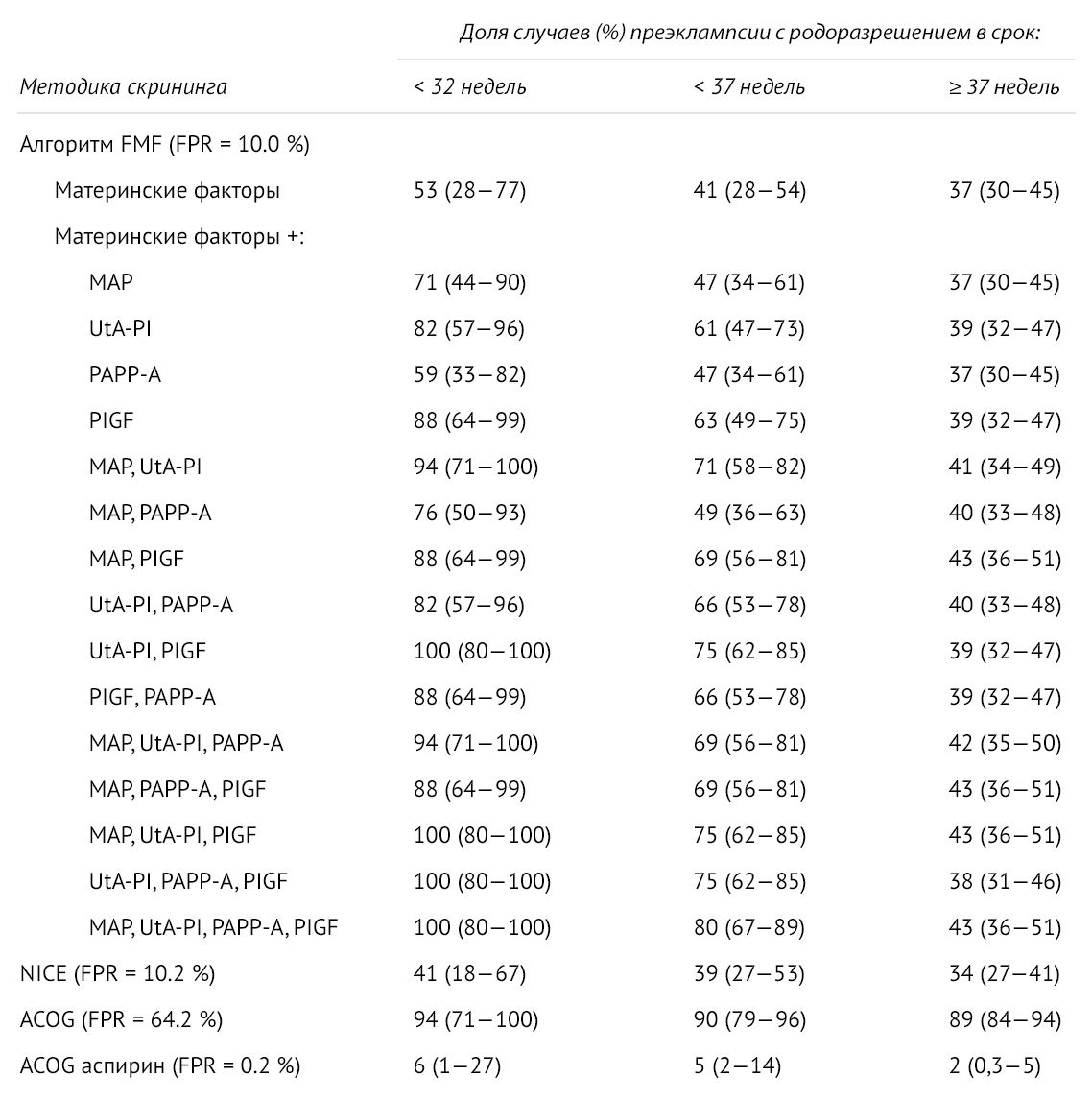
Однако методы скрининга, основанные на материнском анамнезе, выявляют только 40 % случаев преэклампсии, которые потребуют родоразрешения до 37 недель беременности, что влечет за собой рождение недоношенных детей. В связи с этим разрабатываются системы расчета индивидуального риска преэклампсии с использованием дополнительных критериев [6].
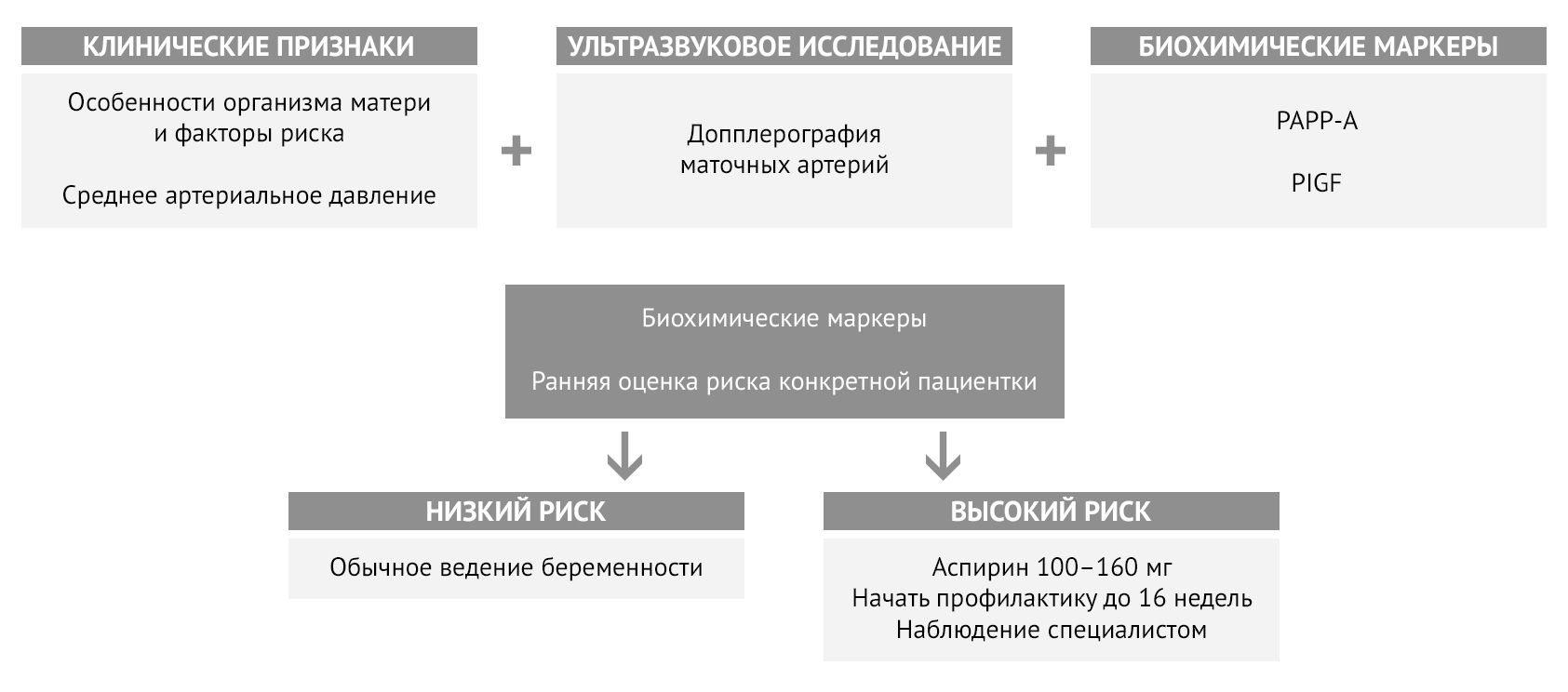
Ультразвуковое исследование дает информацию о состоянии маточно-плацентарного кровотока и плода. Для оценки риска преэклампсии чаще всего используется допплерография маточных артерий с оценкой характера кровотока. Оценка кровотока в пупочной артерии также может выявить предикторы развития ПЭ. Параллельно оценивается состояние плода на предмет гипоксии и задержки развития, а также состояние плаценты и ее кровотока [5, 6, 7].
Среди биохимических маркеров преэклампсии для стратификации риска наиболее широко используется соотношение двух маркеров — фактора роста плаценты (PlGF) и sFlt-1. У женщин с преэклампсией наблюдается более высокий уровень циркулирующего sFlt-1 и более низкий уровень PlGF, что заметно и до начала заболевания [5]. Уровень ассоциированного с беременностью плазменного протеина А (РАРР-А) также используется для расчета риска: клинически значимым будет являться снижение концентрации ниже 0,4 MоM [8]. Мета-анализы описывают потенциальную связь между преэклампсией и повышенными уровнями триглицеридов, холестерина и воспалительных маркеров в сыворотке, включая C-реактивный белок, IL-6, IL-8 и ФНОα [5].
FMF (The Fetal Medicine Foundation) для оценки индивидуального риска преэклампсии предложила комбинировать материнские факторы с показателями среднего артериального давления, индексом пульсации маточной артерии, PAPP-A и PlGF [6, 9].
Рисунок 3 | Частота выявления преэклампсии в сроке до 32 недель, до 37 недели, после 37 недели при использовании алгоритмов скрининга FMF, NICE, ACOG и при профилактическом приеме аспирина [9]
Рисунок 4 | Алгоритм определения индивидуального риска преэклампсии и необходимости профилактики
В 2017 году было проведено исследование ASPRE — комбинированный мультимаркерный скрининг и рандомизированное лечение пациентов аспирином, по результатам которого сделано два важных вывода:
Выбор дозировки
Согласно отечественным рекомендациям, аспирин назначается всем пациенткам из группы высокого и умеренного риска после 12 недели беременности и принимается ежедневно вплоть до 36 недели. Дозировка — от 75 до 150 мг в сутки [11].
Все больше исследователей склоняется к тому, что наиболее эффективным является назначение аспирина до 16 недель беременности, а оптимальной дозой — ≥ 100 мг/сут [3, 6, 10, 12].
Раннее начало приема аспирина значительно снижает нежелательные явления у матери и новорожденного. Наиболее вероятное объяснение этих результатов заключается в том, что раннее введение низких доз аспирина улучшает раннее формирование и развитие плаценты [12].
Побочные эффекты
Побочные эффекты, такие как незначительное вагинальное кровотечение и желудочно-кишечные симптомы, наблюдаются примерно у 10 % пациентов. Доказательств повышенного риска серьезного материнского кровотечения или преждевременной отслойки плаценты на данный момент нет [6].
Лечение аспирином приводит к снижению агрегации тромбоцитов плода и, следовательно, к теоретическому риску внутриутробного церебрального кровоизлияния. Этот риск невелик, но число случаев таких побочных эффектов может возрасти при широком назначении аспирина беременным женщинам. Поскольку лечение аспирином следует прекратить примерно на 36 неделе беременности, в зоне риска оказываются дети, рожденные раньше этого срока, следовательно, аспирин может увеличить риск кровотечений, связанных с недоношенностью. Тератогенность, связанная с аспирином, касается только пациенток, получающих дозы от 650 до 2600 мг/сут в связи с заболеваниями сердечно-сосудистой системы. Тератогенного эффекта при приеме аспирина в низких дозах выявлено не было. Негативного влияния на риск развития преждевременных родов и рост плода также не определено, напротив, улучшение маточно-плацентарного кровотока способствует более продолжительной беременности и лучшим показателям роста плода [2].
Смертельно опасное осложнение беременности: кто в группе риска
Поделиться:
Когда-то давным давно в СССР удалось существенно снизить показатели материнской смертности простым, но удивительно эффективным способом.
В каждый небольшой населенный пункт посадили акушерку, которая могла измерить беременной АД и самостоятельно прокипятить порцию мочи для того, чтобы найти в ней белок.
Что такое преэклампсия?
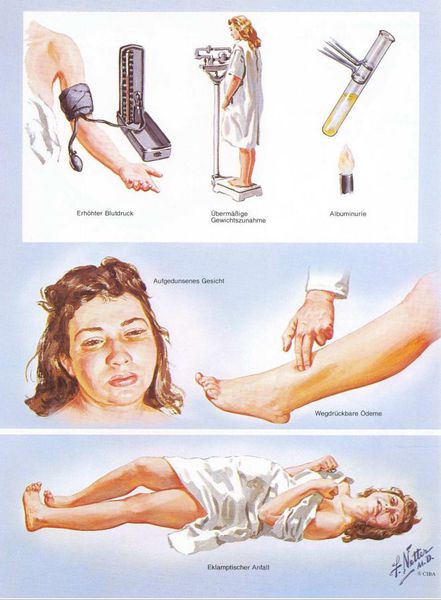
Это тяжелое осложнение беременности, при котором серьезно нарушается работа всего организма. Кроме повышения АД, в моче появляется большое количество белка, снижается количество тромбоцитов в крови, страдает работа печени и почек, появляются боли в эпигастрии, нарушения зрения, тяжелые головные боли.
Иногда преэклампсия развивается в послеродовом периоде, именно поэтому акушеры-гинекологи не расслабляются никогда.
Почему это происходит?
Наука до сих пор не может дать точный ответ на этот вопрос, несмотря на то, что патогенез заболевания хорошо изучен.
В некоторых случаях мы можем предсказать развитие заболевания, но почти никогда не можем предотвратить.
Чем рискует ребенок?
Преэклампсия может потребовать экстренного родоразрешения в любом сроке беременности. Часто это единственный способ спасти жизнь матери.
Чем рискует женщина?
Женщины, пережившие преэклампсию, скорее всего будут сталкиваться с этим состоянием в каждой своей беременности, причем последующая преэклампсия всегда тяжелее предыдущей.
Несмотря на то, что преэклампсия проходит вместе с беременностью, остаются риски развития сердечно-сосудистых заболеваний, гипертонической болезни, инсульта и инфаркта.
Что такое HELLP синдром?
Это тяжелое и потенциально смертельное состояние сопровождается тяжелым нарушением свертывания крови, некрозом и разрывам печени, кровоизлияниями в мозг.
Опасные симптомы
Преэклампсия может проявляться болью в эпигастральной области, правом подреберье; опасны тошнота и рвота во второй половине беременности, затрудненное дыхание. Тревожным сигналом может быть внезапное увеличение веса (3-5 кг в неделю).
Преэклампсия легкой не бывает
В сроке до 34 недель для профилактики синдрома дыхательных расстройств вводят кортикостероиды. Иногда ситуация быстро ухудшается и требует немедленных активных действий и родоразрешения
Как предотвратить преэклампсию?
К сожалению, многие акушерские осложнения врачи могут предсказать, но не могут предотвратить.
За долгие годы исследований накопился длинный список разочарований. Точно не поможет предотвратить развитие преэклампсии режим bed-rest (отдых в положении лежа в течение дня), ограничение поваренной соли, рыбий жир или прием чеснока в таблетках.
Не является профилактикой ни прием препаратов прогестерона, ни применение сульфата магния, ни прием фолиевой кислоты, ни применение гепаринов, в том числе низкомолекулярных (клексан, фраксипарин). Однако, все эти препараты могут быть применены во время беременности в иных целях
При высоком риске преэклампсии врач может предложить ежедневный приём ацетилсалициловой кислоты после 12-ой недели беременности.
Беременным с низким потреблением кальция ( Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции
Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубового А. А., акушера со стажем в 13 лет.
Определение болезни. Причины заболевания
Преэклампсия — это осложнение беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью. [1]
Сроки развития преэклампсии
Причины преэклампсии
По сути, причина преэклампсии — беременность, именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения.
Факторы риска
Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%). [2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%. [3]
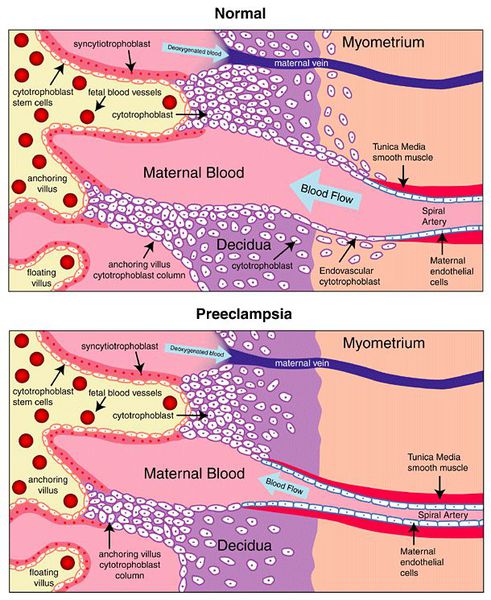
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме. [4] [5]
Симптомы преэклампсии
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией при беременности понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
1. Артериальная гипертензия
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений. [1]
3. Отечный синдром
Триада признаков преэклампсии, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек). [6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии. [7]
Патогенез преэклампсии
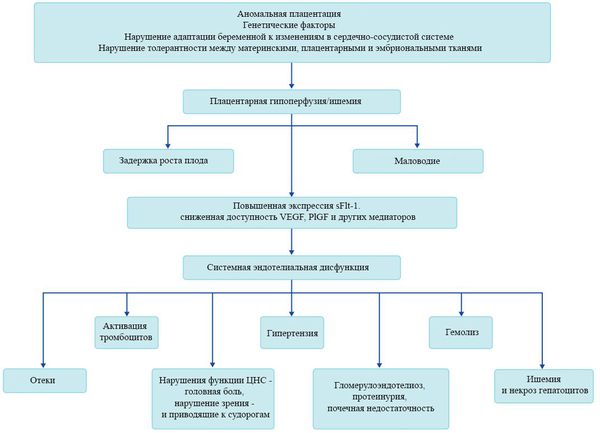
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия. [8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия. [9]
При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности. [10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
В Международной классификации болезней (МКБ-10) преэкслампсия кодируется как О14. Выделяют умеренную и тяжёлую форму заболевания.
Эклампсия – состояние, при котором в клинических проявлениях преэклампсии преобладают поражения головного мозга, сопровождаемые судорожным синдромом, который не может быть объяснен другими причинами, и следующим после него периодом разрешения. Эклампсия может развиться на фоне преэклампсии любой степени тяжести, а не является проявлением максимальной тяжести преэклампсии.
Осложнения преэклампсии
Основные осложнения при преэклампсии у беременных:
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые ( [1] |
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии: [2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов. [11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии. [12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Профилактика преэклампсии
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии: [1] [2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
• Беременным с низким потреблением кальция (