Как называется гормон паращитовидной железы
Соседствуя с щитовидной железой: что такое паращитовидные железы?
Где находятся паращитовидные железы у человека?
Долгое время врачи не подозревали о существовании этого органа. Лишь в конце 19 века шведский учёный Ивар Сандстром обнаружил в организме человека новые эндокринные железы.
Паращитовидные железы состоят из плотной наружной оболочки и располагающих внутри железистых клеток. Обычно от двух до шести пар таких мелких чечевицеобразных образований расположены на задней поверхности щитовидной железы. Однако местом их локализации может стать и вилочковая железа, и стенка пищевода, и сосудисто-нервный пучок, подходящий к щитовидной железе.
Такая вариативность количества и мест расположения усложняет обнаружение этих желёз при инструментальной диагностике и хирургическом вмешательстве.
Зачем нужны паращитовидные железы? Каковы их функции?
Основная задача паращитовидных желёз – производство гормона, регулирующего количество кальция в крови. Благодаря наличию специальных рецепторов, железы реагируют на изменение содержания этого элемента в крови и, в соответствии с полученными значениями, изменяют скорость выделения гормона в кровь.
Поддержание кальциевого баланса чрезвычайно важно для организма, так как ионы кальция обеспечивают процесс передачи импульсов по нервным клеткам и сокращение мышечной ткани. Кроме того, кальций является одним из компонентов свёртывающей системы крови, а также способствует активации действия ряда ферментов.
Гормон паращитовидных желез называется паратиреоидным, или, иначе, паратгормоном. Он увеличивает содержание ионов кальция в крови тремя разными путями.
1. Под влиянием паратгормона происходит активация витамина Д в почках с последующим образованием кальцитриола. Кальцитриол, в свою очередь, улучшает процесс всасывания кальция, поступающего с пищей, в просвете кишечника. Чтобы этот механизм действия паратиреоидного гормона реализовался, необходим достаточный уровень витамина Д в организме.
2. Увеличение концентрации ионов кальция в крови обусловлено и активацией его всасывания из первичной мочи в почках.
3. Под действием паратгормона усиливается активность остеокластов – клеток, расположенных в костной ткани и разрушающих её. Высвобождаемый при этом кальций поступает в кровь. В результате этого процесса концентрация ионов кальция в крови растёт. Если паратгормона вырабатывается больше нормы, процесс разрушения костной ткани начинает преобладать над её образованием. Из-за этого кость теряет прочность и становится хрупкой, а это может приводить к переломам.
Как проявляется нарушение функции паращитовидных желез?
Дисфункция желёз приводит к избытку или дефициту ионов кальция в крови. Если выработка паратгормона уменьшается, у человека отмечаются такие признаки, как ломкость и выпадение волос, расслоение ногтей и повреждение эмали зубов, шелушение и сухость кожи, мышечные боли. Пациенты могут жаловаться на раздражительность, головные боли, резкую смену настроения, судороги. Синдром (комплекс симптомов), развивающийся из-за недостаточной функции паращитовидных желёз, получил название «гипопаратиреоз».
Увеличение выработки паратгормона сопровождается проблемами с почками (образованием камней, развитием нефрокальциноза), повышением артериального давления (гипертензией), болями в суставах и костях. Скелет становится хрупким: кости могут ломаться при любом движении. Пациенты жалуются на ухудшение памяти, общую слабость, неустойчивое эмоциональное состояние, а также на расстройство желудочно-кишечного тракта – потерю аппетита, рвоту, изжогу, колики. Патологическое состояние, возникающее из-за чрезмерной продукции паратгормона, называют «гиперпаратиреоз».
Как называется гормон паращитовидной железы
Функция околощитовидных желез состоит в выработке полипептидного гормона — паратирина (паратгормона), который участвует в регуляции обмена кальция и фосфора в организме. Паратирин повышает содержание кальция в крови. Гиперкальциемический эффект паратирина обусловлен активацией остеокластов и подавлением остеоцитов, что приводит к резорбции кости и выходу кальция в кровь, усилению всасывания кальция в кишечнике и ускорению реабсорбции кальция в почках. Кроме паратирина на содержание кальция в организме влияет кальцитонин щитовидной железы.
Взаимодействие этих гормонов с противоположным действием обеспечивает кальциевый и фосфорный гомеостаз в организме.
Развитие околощитовидных желез.
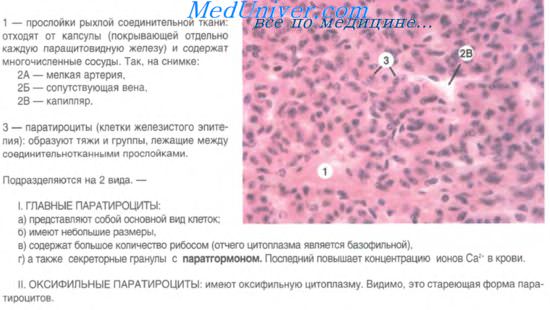
Околощитовидные железы — производные 3-й и IV-й пар жаберных карманов, эпителиальная выстилка которых имеет прехордальный генез. На 5-6-й неделе эмбриогенеза образуются четыре зачатка желез в виде эпителиальных почек. На 7-8-й неделе эти почки отшнуровываются от стенок жаберных карманов, присоединяясь к задней поверхности щитовидной железы. В процессе гистогенеза эпителия околощитовидных желез составляющие его клетки становятся все более дифференцированными, их размеры увеличиваются, количество гликогена в них уменьшается, цитоплазма приобретает светлую окраску.
Они называются главными паратироцитами. У 5-месячного плода главные паратироциты дифференцируются на светлые и темные паратироциты. На десятом году жизни появляется следующий вид эпителиальных клеток желез — ацидофильные, или оксифильные, паратироциты. В виде единичных включений в паренхиме околощитовидных желез могут находиться С-клетки, вырабатывающие кальцитонин.
Строение околощитовидных желез.
Паренхима железы образована эпителиальными трабекулами, клеточными тяжами и реже — комплексами в виде фолликулов с оксифильным содержимым. Нежные прослойки соединительной ткани, содержащие густые сети кровеносных капилляров, делят железу на мелкие дольки. Ведущим клеточным диффероном среди железистых клеток составляют главные паратироциты. Это клетки полигональной формы, в светлой цитоплазме которых определяются включения гликогена и ли-пидов. Размеры клеток колеблются от 4 до 10 мкм.
Среди главных паратироцитов различают активные (темные) и неактивные (светлые) формы. В активных клетках сильнее развиты органеллы, в неактивных — больше липидных капель и гликогена. По соотношению двух видов паратироцитов можно судить о функциональной активности железы. Обычно на один темный приходится 3-5 светлых паратироцитов.
Среди главных паратироцитов в паренхиме околощитовидной железы встречаются скопления оксифильных (ацидофильных) паратироцитов. Эти клетки крупнее главных, в цитоплазме их содержится большое количество оксифильных зерен. Последние при электронной микроскопии являются митохондриями, которые занимают большую часть цитоплазмы. При этом секреторные гранулы не выявляются. Предполагают, что ацидофильные паратироциты — это стареющие, дегенеративно измененные формы главных паратироцитов.
В железах у лиц пожилого возраста обнаруживаются фолликулы с коллоидоподобным содержимым. Гормон в фолликуле не обнаружен.
Секреторные гранулы выводятся из клетки экзоцитозом. Уменьшение концентрации кальция и фосфора приводит к активации синтеза паратгормона. Рецепторно-трансдукторная система клетки воспринимает уровень внеклеточного кальция, и происходит активация секреторного цикла клетки и секреция гормона в кровь.
Реактивность. Разрастание эпителия околощитовидной железы, приводящее к ее гиперфункции, вызывает нарушение процесса обызвествления костной ткани (остеопороз, остеомаляция) и выведение кальция и фосфора из костей в кровь. При этом происходят резорбция костной ткани, нарастание количества остеокластов, разрастание фиброзной ткани. Кости становятся хрупкими, что приводит к повторным их переломам.
Гипофункция околощитовидной железы (травмы, удаление во время операции, инфекции) вызывает повышение нервно-мышечной возбудимости, ухудшение сократительной способности миокарда, судороги в связи с недостатком кальция в крови.
Как называется гормон паращитовидной железы
Паращитовидные железы – органы, расположенные около щитовидной железы в передней части шеи. Они участвуют в регуляции содержания кальция в крови, что необходимо для нормального функционирования организма. Этот минерал отвечает за прочность костей, зубов, сокращение мышц, передачу нервных импульсов, протекание многих биохимических реакций.
При снижении уровня кальция в крови паращитовидные железы выделяют паратгормон, который активизирует выход кальция в кровяное русло из костной ткани. Также они синтезируют кальцитонин – гормон, который действует противоположно паратгормону – способствует снижению концентрации кальция в крови и переходу его в костную ткань.
При заболеваниях паращитовидных желез происходит усиление (гиперпаратиреоз) или снижение (гипопаратиреоз) их функции. При гиперпаратиреозе выделяется повышенное количество паратгормона, что приводит к значительному увеличению уровня кальция в крови и вымыванию его из костной ткани. В результате развивается повышенная ломкость костей, нарушение функции почек и другие проявления заболевания.
При гипопаратиреозе уровень кальция в крови снижается, что в первую очередь приводит к мышечным спазмам, нарушению функционирования нервной системы.
В зависимости от причин изменения уровня кальция лечение может быть консервативным и хирургическим.
Disorders of the Parathyroid Gland, Hyperparathyroidism, Hypoparathyroidism.
Для гиперпаратиреоза характерны следующие симптомы:
Общая информация о заболевании
Паращитовидные железы выделяют гормоны, которые поддерживают необходимый уровень кальция в крови.
Кальций поступает в организм человека с пищей (для его нормального усвоения необходим витамин D). В кишечнике часть его всасывается, а часть выделяется с калом и выводится почками. Основное количество кальция (около 99 %) находится в костной ткани, чем обеспечивается ее прочность. Кроме того, кальций выполняет множество других важных функций в организме: участвует в сокращении мышц (в том числе сердечной мышцы, мышечных волокон внутренних органов), передаче нервных импульсов, необходим для свертывания крови, протекания различных биохимических реакций.
Выраженным действием на содержание кальция обладает гормон паращитовидных желез – паратгормон. В норме при снижении уровня кальция в крови паратгормон способствует выходу кальция из костной ткани, снижению выделения кальция почками и усилению его всасывания в кишечнике. По различным причинам может происходить избыточное выделение паратгормона, что приводит к выраженному увеличению уровня кальция в крови. При этом развиваются симптомы гиперпаратиреоза.
Гиперпаратиреоз может возникать в результате заболевания непосредственно паращитовидных желез (первичный гиперпаратиреоз) или в результате другого заболевания, которое нарушает их функционирование (вторичный гиперпаратиреоз).
Первичный гиперпаратиреоз возникает по следующим причинам:
Причины увеличения (гиперплазии) паращитовидных желез неизвестны. По мнению исследователей, в некоторых случаях большую роль играют определенные гены, которые передаются по наследству.
Вторичный гиперпаратиреоз может развиваться при:
Кальций выводится из организма почками. При его избытке в мочевыделительной системе образуются камни. Также снижается плотность костей, так как основным источником кальция для организма становится кальций костной ткани.
Другие симптомы гиперпаратиреоза (слабость, утомляемость, снижение аппетита) связаны с гиперкальциемией (повышением уровня кальция в крови). Она может вызывать повышенное выделение желудочного сока, что способствует развитию язвы желудка.
Могут возникать различные нарушения со стороны сердечно-сосудистой системы (например, повышение артериального давления).
При гипопаратиреозе синтез паратгормона сильно снижен, в результате чего уровень кальция в крови становится значительно ниже нормальных значений. Гипопаратиреоз может возникать по следующим причинам:
Снижение уровня ионизированного кальция в крови приводит к нарушениям процессов, для осуществления которых необходим кальций: сокращения мышц, передачи нервных импульсов, различных биохимических реакций. При этом могут возникать различные осложнения, одним из которых является тетания – сильные спазмы мышц лица, конечностей. Особенно опасно данное состояние при спазмах мышц горла. Это грозит нарушениями дыхания, что требует неотложной медицинской помощи. Также возможны судорожные приступы, нарушения деятельности сердечно-сосудистой системы.
Кто в группе риска?
К группе риска развития гиперпаратиреоза относятся:
К группе риска развития гипопаратиреоза относятся:
Ключевую роль в диагностике заболеваний паращитовидных желез ииграет лабораторная диагностика. Определяется уровень кальция в крови и моче, гормонов паращитовидных желез и других показателей.
Лечение при гиперпаратиреозе может быть консервативным и хирургическим. Хирургическое заключается в удалении увеличенных паращитовидных желез, которые повышают уровень паратгормона. Если все паращитовидные железы увеличены и изменены, то сохраняется одна железы или ее отдельная часть для профилактики гипопаратиреоза после операции.
Консервативное лечение гиперпаратиреоза состоит в приеме препаратов, которые способствуют снижению уровня паратиреоидного гормона в крови. Также применяются препараты, задерживающие высвобождение кальция из костной ткани. У женщин в период менопаузы может проводиться заместительная гормональная терапия.
При гипопаратиреозе лечение направлено на восстановление сниженного уровня кальция в крови. Для этого применяются препараты кальция и витамина D. Дозировки и способы введения лекарств зависят от конкретной клинической ситуации.
Специфической профилактики заболеваний паращитовидной железы не существует. Чтобы предотвратить развитие осложнений при гиперпаратиреозе, необходимо:
Рекомендуемые анализы
Паращитовидные железы
Паращитовидные железы – железы внутренней секреции, расположенные на задней стенке капсулы щитовидной железы. Более правильным названием является термин «околощитовидные железы».
Расположение и количество паращитовидных желез
Размер паращитовидных желез – около 4х5х5 мм. В норме у человека может быть от 2 до 8 желез (типичное количество – 4, по две с каждой стороны – одна у верхнего полюса доли щитовидной железы, вторая – у нижнего полюса). Характерной и очень важной особенностью паращитовидных желез является изменчивость их расположения и количества. Существует значительное число возможных мест расположения желез – они могут находится и в вилочковой железе, и рядом с основным сосудисто-нервным пучком шеи, и за пищеводом, на передней поверхности позвоночника. Исключительная вариабельность расположения является важной особенностью, которую обязаны учитывать хирурги при проведении операций.
Функция паращитовидных желез
Основной функцией паращитовидных желез является выработка паратгормона – основного гормона, регулирующего уровень кальция в крови человека. Паратгормон представляет собой полипептидный (т.е. состоящий из аминокислот, в количестве 84 аминокислотных остатков) гормон. На поверхности клеток паращитовидной железы находятся рецепторы, которые способны определять концентрацию кальция в сыворотке крови. При снижении концентрации кальция паращитовидные железы начинают вырабатывать повышенные количества паратгормона, который оказывает три основных эффекта в организме. Первый эффект – снижение выделения кальция с мочой. Второй эффект – усиление гидроксилирования витамина D в почках и, как следствие, повышение концетрации активной формы витамина D (кальцитриола) в крови, который повышает выработку в стенке кишечника кальмодулина – транспортного белка, обеспечивающего всасывание кальция в кровь. Третий эффект – активация разрушающих кость клеток, остеокластов, с разрушением костной ткани и выделением содержащегося в ней кальция в кровь. Все три эффекта (уменьшение выделения кальция, усиление всасывания кальция, перевод костного кальция в плазму крови) направлены на повышение концентрации кальция в крови. Паратгормон является главным веществом, обеспечивающим нормальную концентрацию кальция в крови. Его антагонист – кальцитонин, вырабатываемый С-клетками щитовидной железы и некоторыми клетками кишечника, является достаточно слабым, поэтому значимого участия в регуляции фосфорно-кальциевого обмена не принимает.
Значение паращитовидных желез
Такой маленький орган, как паращитовидная железа, крайне важен для человеческого организма. Удаление паращитовидных желез приводит к резкому снижению концентрации ионизированного кальция в крови с последующим развитием судорог, приводящих к смерти. В XIX веке французская медицинская академия даже запретила проведение операций на щитовидной железе, поскольку все они заканчивались гибелью пациентов – дело в том, что в то время значение паращитовидных желез еще не было установлено, и хирурги всегда удаляли их при операции, что заканчивалось фатально. Только после открытия этих желез, описания особенностей их анатомического расположения и выяснения их функции стало понятно, насколько они важны. В настоящее время хирургия щитовидной железы ставит одной из важнейших задач обязательное сохранение паращитовидных желез и их кровоснабжения – именно эта задача является одной из наиболее сложных для хирурга-эндокринолога.
Как недостаточная (гипопаратиреоз), так и избыточная функция паращитовидных желез (гиперпаратиреоз) вредны для пациента. При гиперпаратиреозе, который чаще всего развивается вследствие образования доброкачественной опухоли паращитовидной железы (аденомы), паратгормон поступает в кровь бесконтрольно, в больших количествах. Вследствие избытка паратгормона происходит усиление работы остеокластов в костях, которое приводит к разрушению костей со снижением их прочности (остеопороз). Вследствие разрушения костной ткани и поступления в кровь больших количеств кальция возникает ряд осложнений – переломы даже при незначительной нагрузке, образование камней в почках, кальцификация сосудов и клапанов сердца, образование язв в желудке и двенадцатиперстной кишке и т.д. В тяжелых случаях уровень кальция достигает таких высоких значений, что приводит к ухудшению интеллекта вплоть до развития комы.
История открытия паращитовидных желез
Впервые паращитовидная железа была обнаружена при проведении вскрытия индийского носорога, который умер в зоопарке Лондона в 1850 г. Анатомировать носорога было поручено молодому исследователю Ричарду Оуэну, который после многомесячных исследований сумел обнаружить в туше животного паращитовидную железу весом 8 г. Это был первый случай выявления паращитовидной железы. С тех пор символом хирургии паращитовидных желез является носорог. У человека этот орган был выявлен позднее, в 1880 году, студентом медицинского университета г. Уппсала Иваром Сандстромом. Однако, только в 1925 году в Вене хирург Феликс Майндль сумел успешно удалить аденому паращитовидной железы у пациента с поражением костей и тем самым вылечить больного.
Заболевания паращитовидных желез
Наиболее частыми болезнями являются:
— первичный гиперпаратиреоз (связан с развитием аденомы – доброкачественной опухоли, которая может быть одиночной или множественной);
— вторичный гиперпаратиреоз (развивается при дефиците витамина D – эта форма лечится устранением дефицита путем приема соответствующих препаратов; другая форма вторичного гиперпаратиреоза развивается при хронической почечной недостаточности и лечится консервативно или хирургическим путем);
— третичный гиперпаратиреоз (развивается при длительно существующей хронической почечной недостаточности и корректируется только хирургически).
Операции на паращитовидных железах
Лечением болезней паращитовидных желез занимаются эндокринологи, а операции на этом органе проводят хирурги-эндокринологи, причем только имеющие достаточный опыт в данной области хирургии. Проведение операций хирургами, не имеющими достаточного опыта в области хирургии паращитовидных желез, в значительном проценте случаев приводит к сохранению заболевания, а также к ряду опасных осложнений.
В настоящее время российским лидером в области подобных операций является Северо-Западный центр эндокринологии, специалисты которого ежегодно выполняют более 300 вмешательств данного типа. В подавляющем большинстве случаев операции проводятся малотравматичным доступом с использованием видеотехники, что позволяет сократить длину кожного шва до 1,5-2,5 см, а время операции – до 10-20 минут. Безусловно, подобные результаты достигаются только при использовании современных принципов диагностики и такого же современного оборудования.
К сожалению, часто к хирургу-эндокринологу направляются для операции пациенты, которых хирургическое лечение вообще не требуется. Наиболее частой ошибкой является назначение операции пациентам с дефицитом витамина D, который приводит к повышению уровня паратгормона крови. В подобных случаях опытный хирург-эндокринолог рекомендует пациенту вместо операции начать прием препаратов кальция или витамина D и тем самым полностью устранить имеющуюся проблему.
Паратгормон
Синдром множественных эндокринных неоплазий I типа (синдром МЭН-1)
Синдром множественных эндокринных неоплазий 1 типа, именуемый иначе синдромом Вермера, представляет собой сочетание опухолей или гиперплазий в двух и более органах эндокринной системы (как правило, в опухолевый процесс вовлечены паращитовидные железы, наряду с которыми обнаруживаются островково-клеточные новообразования поджелудочной железы и аденома гипофиза)
Аденома паращитовидной железы (первичный гиперпаратиреоз, вторичный и третичный гиперпаратиреоз)
Если кальций в крови повышен.
Что делать, если кальций крови повышен? О каких заболеваниях может говорить повышенный кальций крови? Какие дополнительные обследования необходимо сделать пациентам с высоким кальцием? Куда обратиться для консультации по поводу повышенного содержания кальция в крови? На все эти вопросы отвечает данная статья
Псевдогипопаратиреоз
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Операции на паращитовидных железах
Северо-Западный центр эндокринологии и эндокринной хирургии проводит операции по удалению аденом паращитовидных желез при всех видах гиперпаратиреоза. Ежегодно нашими пациентами становятся более 800 пациентов с данным заболеванием
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Экспертное УЗИ щитовидной железы
УЗИ щитовидной железы является главным методом, позволяющим оценить строение этого органа. Благодаря своему поверхностному расположению, щитовидная железа легко доступна для проведения УЗИ. Современные ультразвуковые аппараты позволяют осматривать все отделы щитовидной железы, за исключением расположенных за грудиной или трахеей.
Анализ на витамин Д
Анализ крови на Витамин Д покажет достаточное ли количество витамина Д получает организм человека. В зоне повышенного риска дефицита витамина Д находятся жители всей территории России.
УЗИ шеи
Операции при вторичном и третичном гиперпаратиреозе
Информация для пациентов с хронической болезнью почек (хронической почечной недостаточностью), нуждающихся в оперативном лечении по поводу вторичного или третичного гиперпаратиреоза
Консультация хирурга-эндокринолога
Хирург-эндокринолог – врач, специализирующийся на лечении заболеваний органов эндокринной системы, требующих использования хирургических методик (оперативного лечения, малоинвазивных вмешательств)
Интраоперационный нейромониторинг
Денситометрия
Денситометрия — метод определения плотности костной ткани человека. Термин «денситометрия» (от латинского densitas — плотность, metria — измерение) применяется к методам количественного определения плотности костной ткани или ее минеральной массы. Плотность костной ткани может определяться с помощью рентгеновской или ультразвуковой денситометрии. Данные, полученные в ходе денситометрии, обрабатываются с помощью компьютерной программы, которая сравнивает результаты с показателями, принятыми в качестве нормы для людей соответствующего пола и возраста. Плотность костной ткани является основным показателем, определяющим прочность кости, ее устойчивость к механической нагрузке
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии