Как называется место под ухом
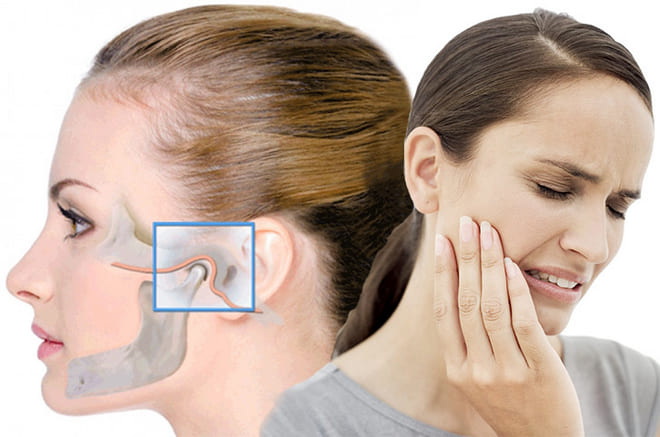
Артроз височно-нижнечелюстного сустава (ВНЧС)
Артроз височно-нижнечелюстного сустава – коварное заболевание: человек длительное время не подозревает, что его сустав разрушается. Воспаления нет, боль – так это простуда, коренной зуб ноет, отит… А если и есть некая тревога, то, к сожалению, начинается безрезультативный поход по терапевтам, хирургам, невропатологам. Боль тем временем иррадирует в ухо, висок, затылок. Появляется головокружение и шум в ушах, однако поставить точный диагноз и начать лечение сложно: ранние органические изменения не проявляются как клинически, так и рентгенологически.
Поэтому, даже если сейчас ничего не болит, внимательно прочитайте статью. А если диагноз «Артроз ВНЧС» подтвержден – не паникуйте. Болезнь лечится, главное – делать все правильно.
Что такое артроз ВНЧС
Артроз ВНЧС – болезнь, разрушающая компоненты, образующие сустав (греч. arthron сустав, суффикс оз – разрушение). Сначала разрушается суставной хрящ, затем в суставных элементах возникает:
Затем сустав увеличивается, сдавливает нервные окончания, расположенные рядом. Боль отдает в ухо, затылок, зубы. При движении челюсти появляется специфическое щелканье (окклюзионно-артикуляционный синдром).
Коды МКБ М.19. 0 (1, 2, 8 – меняется последняя цифра)
Причины артроза височно-нижнечелюстного сустава
Этиологические факторы артроза (без чего болезнь не развивается):
Диагноз «артроз ВНЧС» ставят даже детям. У новорожденных болезнь развивается в результате родовой травмы. Дисфункция в суставе из-за различных нарушений прикуса отмечается у 40% детей от 4 до 14 лет, но только у 1% рентген выявляет клювовидный (миогенный) артроз.
В климактерический период вероятность развития артроза из-за эндокринных нарушений повышается. С возрастом возможно развитие старческого, т.е. инвалютивного артроза, когда хрящевая ткань не может восстановиться, усыхает и разрушается.
В зоне риска находятся люди, чья профессиональная деятельность связана с неадекватной нагрузкой на сустав (скрипачи), или страдающие спазмом жевательных мышц (бруксизм).
Симптомы артроза ВНЧС
Первые признаки
Человек может предположить, что у него артроз челюсти, когда после прогулки по врачам и выполнения их рекомендаций боль в затылке, ухе, при жевании, снижение слуха на одной стороне, щелчки и др. – не проходят.
Из-за особенностей строения сустава организм успевает включить компенсаторный механизм, поэтому длительной ноющей боли нет, за счет принимаемых лекарств она успешно исчезает на некоторое время.
Явные симптомы
Явных симптомов (но при этом на 100% также нельзя сказать, что это артроз) всего 2:
Нужно немедленно обратиться к врачу.
Чем опасно заболевание
Артроз ВНЧС – тихий и незаметный, люди живут с болезнью годами, даже не подозревая о проблеме. А зря.
Степени артроза ВНЧС
В РФ принята классификация артрозов по Косинской, в которой учитывается как симптоматика, так и данные на рентгенографии. Однако НВЧС – исключение из правил: сустав «висит», удерживаясь мышцами и связками, и не испытывает сравнимых с другими суставами весовых нагрузок.
Когда на 1 стадии по Косинской происходит суживание суставной щели, одновременно увеличивается давление на челюсти, что приводит к проблемам с зубами, однако сохраняет расстояние. Процесс это постепенный, поэтому на МРТ этот момент можно зафиксировать, но поскольку нет симптомов, свойственных заболеванию в начальной стадии, нельзя однозначно сказать, что это артроз 1 стадии. Только на 2 стадии, когда проявляются симптоматика (боль, асимметрия лица и др.), и больной, наконец, обращается к врачу, ставят диагноз.
3 стадия по Косинской: отсутствие суставной щели, склерозирование, некроз, невозможность открыть рот, жевать и говорить.
Возможные осложнения
Артроз – проблема не только сустава. Компенсаторно, стремясь сохранить жевательную функцию, организм перераспределяет нагрузку, что приводит к выпадению зубов, быстрому их истиранию.
Перенесенные заболевания отразятся синовитом ВНЧС, а дальше воспалительный процесс затронет ухо и нос (со снижением слуха, заложенностью носа с одной стороны), появится головная боль, которая может отдавать в шею, затылок и не прекращаться.
Лицо потеряет симметрию, станет пастозным (кожа на вид рыхлая, мелко-отечная, сероватого оттенка). Питание возможно только через трубочку, уже на второй стадии теряется возможность полностью открыть рот
Обострения
Артроз не артрит, у хронического заболевания нет периодов обострения. Но это не означает, что боль будет одинаково ноющей. Воспалительный процесс (простуда, инфекция, вирус) переходит на сустав с развитием синовита. Появляются отечность, боль, которая может проявиться в любой радиальной точке (от зубов до затылка). Очаг воспаления расширяется, под угрозой ротовая полость, уши, дыхание носом.
Нужно понимать, что рядом расположен мозг. И не стоит ждать, когда некрозированная ткань даст онкологию.
Виды артроза височно-нижнечелюстного сустава
Чтобы лечение принесло результат, важно понимать, что существует несколько видов артроза нижней челюсти.
Деформирующий артроз
Артроз ВНЧС обычно развивается после травмы. Клиническое течение зависит от характера роста и места разрастания остеофитов (в сторону мягких тканей или суставной впадины). Если костное разрастание направлено к мягким тканям, болезнь длительное время протекает бессимптомно. Если остеофит растет в полость суставной впадины, появляется локальная острая боль, возникающая при ограниченном движении челюстью. Щелканье, хруст глухие, иногда появляются хлопающие звуки.
Сустав деформируется с разрастанием мыщелка, возникают изменения в синовиальной оболочке и сопровождаются геморрагическим синовитом. Причина этого – раздражение ВНЧС, вызванное множественным наличием отмерших и отторгнутых хрящевых клеток (внутрисуставный детрит). Синовиальные ворсинки на внутренней оболочке сустава увеличиваются, в них откладывается жир. Изредка они перерождаются, образуя островки костной и хрящевой ткани (метаплазия), которые отделяются от суставной поверхности и образуют внутрисуставные свободные тела.
Вирусные и инфекционные заболевания в этот период воспаляют суставную оболочку, ускоряя разрушение хряща и кости.
Асимметрия лица проявляется не у всех больных с диагнозом деформирующий артроз. Это зависит от компенсаторных возможностей нейромышечного комплекса и от функционального пришлифовывания суставных поверхностей.
Склерозирующий артроз
Склерозированными могут быть не только сосуды. При артрозе склерозируются (костная ткань заменяется плотной соединительной) 2 верхних слоя кости. При этом происходит некоторое уплотнение головки с последующим расширением. Поскольку замена – процесс небыстрый, организм успевает компенсировать изменения. Поэтому болезнь на начальных стадиях проходит незаметно.
Неоартроз (постинфекционный артроз ВНЧС)
Болезнь – следствие острого воспалительного процесса в ВНЧС, при повторных ОРВИ и при присутствующем дисфункциональном синдроме челюсти (вывих, нейромускулярный, окклюзионно-артикуляционный). Протекает бессимптомно. При обострении хронического воспаления отмечают:
На рентгене видны узуры (исчезновение костно-хрящевой ткани), изъяны сочленяющихся поверхностей костей, иногда полное отсутствие мыщелков.
Миогенный артроз ВНЧС
В ортопедии выделяют отдельный вид деформирующего артроза ВНЧС, миогенный. Его отличие: клювовидное костное разрастание на передней поверхности мыщелка.
Миогенный артроз возникает по причине длительного спастического напряжения литеральной (боковой) крыловидной мышцы. Ее средние пучки прикреплены к передне-внутренней поверхности мыщелка и его отростка. Длительный мышечный спазм приводит к нарушению координации мышечных сокращений, костные балки меняют направление, вытягиваются, располагаясь по ходу тяги сухожилия. Если спастическое сокращение мышцы продолжится, кости, образующие сустав, начнут разрушаться.
Отличия от других форм:
Начальные стадии заболевания протекают бессимптомно. Остеофит растет на передней поверхности мыщелка постепенно, не трется о твердые ткани, в мягких образует ложе. В области сустава нарушается питание, на лице может быть небольшой отек, сосудистые сеточки – но очень часто это объясняют усталостью, перегрузками, не обращая внимания на ВНЧС. Болевые симптомы возникают в момент вывиха, подвывиха нижней челюсти. Поскольку движение челюстью в таких случаях атипично, остеофит травмирует мягкие ткани, раздражая нервные окончания – появляется сильная боль (больно жевать твердую пищу), выраженная отечность, щелканье, слабая припухлость и побледнение лоскута кожи (пастозность). В момент открывания рта челюсть начинает смещаться в сторону.
Обменный артроз
Это редкий вид заболевания, возникающий при нарушении солевого обмена в организме. Причина в игольчатых кристаллах мочевой кислоты, оседающих в ВНЧС. У больных сначала поражаются крупные суставы, они долгое время страдают от обменного полиартрита, визуальное проявление которого «подагрические шишки» на суставах.
На рентгенограммах при обменном артрозе мыщелок покрыт белесоватыми игольчатыми, не проницаемыми для рентгена завитками различной формы.
Почему воспаляются лимфоузлы на шее, и что делать?
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
Зависимость конкретного лимфатического узла от заболевания
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
локальные инфекционные процессы;
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
местные инфекционные поражения;
опухоли шеи и головы;
Органы брюшины и грудина
Кожный покров верхней части грудины
новообразования молочной железы;
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.
Анатомия ушных раковин
Наружное ухо состоит из ушной раковины и слухового канала. Ушная раковина направляет звуковые волны из окружающей среды через слуховой канал к барабанной перепонке. Эта извилистая, похожая на оболочку гибкая структура, является функционально важной. Отклонения от нормы или отклонения в положении, форме, размере или архитектуре ушной раковины заметны и нежелательны. Тщательная хирургическая коррекция или реконструкция могут восстановить красоту уха и гармоничный внешний вид с лицом.
Техника эстетической отопластики элегантна и часто сложна и основана на полном понимании анатомии. Наряду с знанием мышц, нервов и сосудов, кровоснабжающих ушную раковину, каждая складка, вогнутость и выпуклость уха должны быть четко запечатлены в сознании любого пластического хирурга, приступающего к эстетической отопластике и реконструкции ушной раковины.
Ушная раковина
Ушная раковина представляет собой часть наружного уха неправильной формы, которая выступает в стороны на уровне височной кости.
Ушная раковина состоит из упругой извилистой хрящевой пластинки, покрытой кожей. Ушная раковина немного наклонена назад, так что длинная ось создает угол около 8 ° с позадичелюстной (ретромандибулярной) линией. Верхняя часть ушной раковины расположена в вертикальной плоскости на одном уровне с бровью. Нормальное отстояние (проекция) ушной раковины от сосцевидного отростка составляет от 10 до 17–20 мм (от сосцевидного отростка до свободного края завитка).
У детей ушная раковина шире и короче. Отношение высоты к ширине увеличивается с ростом уха, достигая в зрелом возрасте около 7: 4. В зависимости от положения ушной раковины ее поверхность может быть описана как передняя или боковая, а также задняя или медиальная. Спереди завиток должен быть виден на 2–5 мм в поперечном направлении, располагаясь позади противозавитка.
Передняя (боковая) ушная поверхность
Контур или край ушной раковины образован завитком, не полностью свернутой трубкой, который образует желоб или ямку раковины вдоль большей части его длины. Завиток начинается спереди и выходит из полости раковины уха в виде ножки завитка, и в итоге образует закругленную дугу. Часто на завитке имеется выпуклость или бугорок, известный как бугорок Дарвина.
Внутри от завитка находится противозавиток, составляющая часть дна ушной раковины и ограничивающая раковину. Сверху у противозавитка имеются две ножки: верхняя и нижняя, между которыми лежит треугольная ямка. Снизу противозавиток присоединяется к противокозелку.
Как завиток, так и противозавиток видны спереди, но противозавиток больше выступает по мере того, как он проходит сверху вниз, создавая угол примерно 20 ° между плоскостями завитка и противозавитка. Нижняя ножка противозавитка ориентирована более высоко у высоких людей с длинными ушами. У детей нижняя ножка противозавитка ориентирована более горизонтально.
Между козелком и противокозелком находится заметная межкозелковая ямка с острыми краями. У пожилых пациентов из этой ямки часто выступает пучок волос.
Кожа передней поверхности ушной раковины плотно прилегает к нижележащему перихондрию и между ними почти нет жира. Сосуды и нервы лежат в полоске фасции, которая разделяет кожу и перихондрий.
Сальные и потовые железы присутствуют в треугольной ямке и вокруг наружного слухового прохода соответственно.
Кожный покров задней поверхности сильно отличается от плотно связанной, обезжиренной кожи передней поверхности ушной раковины. Задняя поверхность покрыта кожей, которая может сморщиться и скользить по нижележащему хрящу. Это происходит благодаря 2-м слоям жира, поверхностному плотному и рыхлому глубокому. В слое фасции, разделяющей эти слои жировой ткани, проходят нервы, кровеносные и лимфатические сосуды.
Задняя (медиальная) ушная поверхность
Задняя поверхность ушной раковины в основном скрыта от глаз, поскольку ушная раковина выступает всего в 10 мм от сосцевидного отростка. Поверхность характеризуется выступами и бороздками, обратными тем, которые видны на передней поверхности ушной раковины.
Основные возвышения образованы ладьей, раковиной и треугольной ямкой. Треугольная ямка лежит между этими возвышениями.
Ушной хрящ
Ушная раковина приобретает свою форму, внешний вид и гибкость благодаря нижележащей извилистой хрящевой пластинке. Вся ушная раковина, кроме дольки, имеет хрящ в качестве основы.
Уникальная структура ушной раковины, включая выступы и складки в хряще, позволяет сгибать, складывать и сдавливать ее без дискомфорта и последствий. Тонкий, очень плотный слой перихондрия покрывает хрящ ушной раковины.
Передняя / боковая поверхность хряща очень напоминает саму ушную раковину, поскольку она покрыта только тонким слоем кожи.
Завиток изгибается в переднезаднем направлении от ножки завитка, а затем идет назад, образуя хрящевой край ушной раковины. Ладьевидная ямка располагается между завитком и противозавитком.
Противокозелок и козелок разделены межкозелковой ямкой. Раковина и козелок продолжают медиально, образуя хрящевую часть наружного слухового прохода. Эта хрящевая часть входит в костную часть наружного слухового прохода и сливается с ним.
Мышцы ушной раковины
Небольшие внешние мышцы и связки уха обеспечивают прикрепление и поддержку ушной раковины, прочно удерживая ее на костном черепе. Тонус крошечных рудиментарных внутренних мышц обеспечивает структурную поддержку ушной раковины и способствует ее характерной извилистой и складчатой конфигурации
Внешние мышцы состоят из задней, верхней и передней ушной мышц.
Задняя мышца состоит из верхнего и нижнего пучков, поддерживаемых задней ушной связкой. Мышца начинается из надкостницы сосцевидного отростка и прикрепляется к хрящу в области нижней части конхального возвышения. Задняя ушная связка усиливает заднюю ушную мышцу. Эти мышцы иннервируются задней ушной ветвью лицевого нерва и кровоснабжаются задними ушными сосудами.
Верхняя ушная мышца представляет собой короткую, но сильную мышцу, начинается от надчерепного апоневроза и прикрепляется в возвышение треугольной ямки на задней поверхности ушной раковины. Она покрыта слоями поверхностной височной фасции и получает иннервацию от височной ветви лицевого нерва. Верхняя ушная мышца получает кровоснабжение от небольших ветвей поверхностных височных сосудов.
Передняя ушная мышца обеспечивает дальнейшую поддержку ушной раковины спереди. Она начинается от скуловой дуги и надчерепного апоневроза и прикрепляется в области ножки завитка. Она кровоснабжается ветвями поверхностных височных сосудов и получает иннервацию от ушно-височного нерва и височной ветви лицевого нерва. Передняя ушная мышца поддерживается одноименной связкой.
Собственные мышцы состоят из крошечных смещенных вперед и назад рудиментарных мышц, которые соединяют и перекрывают выпуклости и вогнутости ушной раковины. В передней части вокруг конхи расположены мышцы helicis major, helicis minor, tragicus и antitragicus. Сзади расположены четыре основные внутренние связки, а также вертикально и горизонтально расположенные мышечные волокна, соединяющие и поддерживающие хрящевые извилины ушной раковины.
Иннервация ушной раковины
Ушная раковина получает иннервацию от ветвей большого ушного нерва, малого затылочного нерва, ушно-височного нерва, лицевого нерва и блуждающего нерва.
Большинство из них являются сенсорными, с некоторыми вазомоторными и секреторными волокнами, возникающими из лицевого нерва.
Большой ушной нерв обеспечивает наиболее значительную чувствительную иннервацию ушной раковины. Он возникает из волокон второго и третьего шейных нервов. Нерв у уха делится на переднюю и заднюю ветви. Большой ушной нерв также иннервирует переднюю и верхнюю стенки наружного слухового прохода.
Малый затылочный нерв также возникает из волокон второго, а иногда и третьего, шейных нервов. Интернирует скальп, а также верхнюю часть черепной поверхности ушной раковины.
Моторные ветви лицевого нерва иннервируют внешние и внутренние аурикулярные мышцы. Вегетативные симпатические волокна, проходящие с лицевым нервом, обеспечивают вазомоторную и секреторную функцию сосудов и желез ушной раковины.
Кровоснабжение ушной раковины
Наружное кровоснабжение ушная раковина получает через ветви наружной височной артерии спереди и задней ушной артерии сзади.
Лечение заболеваний ВНЧС
Височно-нижнечелюстной сустав – это сложно устроенное парное анатомическое образование, которое обеспечивает горизонтальное и вертикальное движение нижней челюсти относительно нижней. Нагрузка на сустав определяется не только качеством пищи, которую нужно пережевывать, но и состоянием зубочелюстной системы. Состояние височно-нижнечелюстного сустава (ВНЧС) в свою очередь влияет на наше самочувствие и общее состояние здоровья.
По данным, приведенным в отчетах Всемирной организации здравоохранения за 2018 год, мышечно-суставная дисфункция ВНЧС выявляется примерно у каждого второго человека в возрасте от 20 до 50 лет. И это только те случаи, которые зафиксированы в медицинской документации. Достаточно большое количество людей не связывают упорные головные боли, щелчки в суставах при жевании, трудности с открыванием рта с болезненным состоянием ВНЧС и не торопятся обращаться за медицинской помощью.
Часто патология височно-нижнечелюстного сустава выявляется в ходе осмотра, выполняемого по другому поводу, например, при подготовке к протезированию. При этом варианты заболеваний суставов могут быть самые разные от дисфункционального синдрома до привычного вывиха сустава.
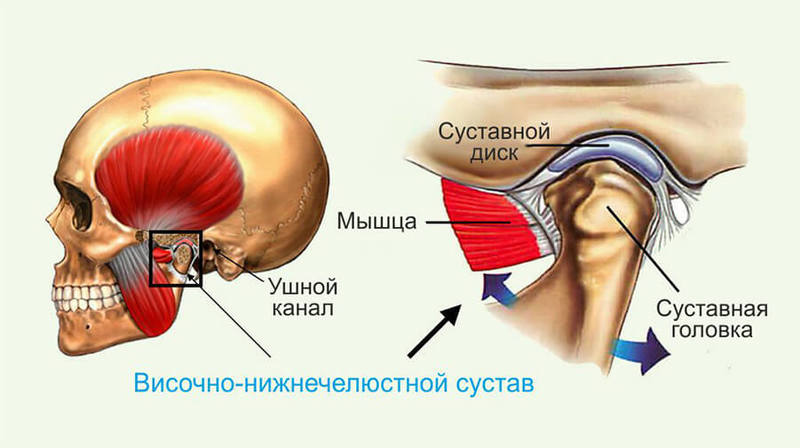
Строение и функции височно-нижнечелюстного сустава
Образуют сустав головка рога нижней челюсти и суставная поверхность (ямка) височной кости. Между этими костными образованиями располагается волокнистый внутрисуставной диск, который со всех сторон сращен с капсулой сустава. Способствуют удержанию сустава в правильном положении связки и мышцы. Они ограничивают амплитуду движения в суставе. Попытка превысить это функциональное ограничение вызывает боль и препятствует повреждению ВНЧС.
Основная функция сустава – обеспечение движения нижней челюсти в трех направлениях:
вертикальном: открывание и закрывание рта;
горизонтальном: боковые смещения нижней челюсти относительно верхней;
сагиттальном: движение нижней челюсти вперед-назад относительно верхней.
Комбинация движений одной челюсти относительно другой позволяет нам жевать, говорить, выражать эмоции посредством мимики.
Причины дисфункции жевательных суставов
Занимается диагностикой и лечением заболеваний ВНЧС врач-гнатолог. Фактически, это стоматолог, имеющий узкую специализацию. К числу факторов, которые могут привести к заболеванию височно-нижнечелюстного сустава, можно отнести:
сосудистую патологию, которая приводит к нарушению кровоснабжения сустава;
повышение тонуса мышц лица и шеи (повышение тонуса, спазмы);
Нарушения окклюзии лежат в основе наибольшего числа случаев заболевания ВНЧС. В норме зубы антагонисты верхней и нижней челюстей контактируют своими жевательными поверхностями определенным образом. Бугорки и углубления на верхней поверхности зубов-антагонистов должны контактировать по принципу «пестик в ступке». Если зубы на челюсти расположены неправильно и их правильный контакт нарушен, включаются компенсаторные механизмы. В частности, изменяется тонус жевательных мышц и нижняя челюсть смещается таким образом, чтобы добиться полного контакта всех жевательных поверхностей зубов.
Такое смещение позволяет устранить окклюзионное препятствие, но создает дополнительную нагрузку на височно-нижнечелюстной сустав. Привычное смещение челюсти со временем приводит к повреждению анатомических структур сустава. Повышенный тонус жевательных мышц провоцирует нарушение гемодинамики в области ВНЧС, что не способствует быстрой регенерации.
Если причиной появления неприятных симптомов в области ВНЧС становится нарушение окклюзии, гнатолог может посоветовать проведение ортодонтического лечения. Это единственный способ избавиться от проблемы, так как при неправильном положении зубов на челюсти можно проводить лишь симптоматическое лечение проблем ВНЧС, которое будет приводить лишь к временному улучшению состояния.
Симптомы и профилактика дисфункции ВНЧС
Боли в области жевательного сустава – явление крайне редкое. В связи с этим имеющиеся патологические проявления пациенты редко связывают с состоянием ВНЧС. Давайте посмотрим, с какими симптомами необходимо записываться на прием к гнатологу:
Головные боли. Причин головных болей великое множество, но вот «вклад» височно-нижнечелюстного сустава чаще всего «забывается» специалистами. Устранение патологии ВНЧС часто избавляет человека от болей в голове.
Щелчки в суставе. Характерный звук во время открывания рта является следствием вывиха или подвывиха жевательного сустава, который привычно вправляется самостоятельно.
Ограничение открывания рта. Это может быть следствием отека тканей сустава в результате развития воспалительного процесса или же вывиха сустава.
Патологическая стираемость эмали зубов.
К мерам профилактики развития дисфункции ВНЧС можно отнести регулярное посещение стоматолога, рациональное протезирование, своевременное лечение и восстановление разрушенных зубов, ортодонтическое лечение по показаниям.
Диагностика
Для того, чтобы поставить диагноз, врач проводит обследование по следующей схеме:
Расспрос пациента. Интерес для специалиста представляют жалобы, условия появления неприятных симптомов, длительность течения болезни, ранее проводимое лечение и его эффективность.
Внешний осмотр и пальпация. Гнатолог осматривает лицо пациента, уделяя внимание области расположения ВНЧС. Ощупывая суставы, можно получить представление о его строении, состоянии его тканей.
Стоматологический осмотр. Проводится выявление аномалий окклюзии и степень их выраженности.
Рентгенологическое исследование. На снимках видны костные образования, образующие сустав. По их взаимному расположению можно установить наличии вывихов и подвывихов, а по толщине суставной щели судить о состоянии хрящевого диска.
Лечение
Врач-гнатолог может проводить лечение как самостоятельно, так и с привлечением специалистов другого профиля. Особенно это актуально тогда, когда причина развития патологии ВНЧС выявлена и может быть устранена. Помощь ортодонта необходима пациентам с неправильным прикусом. Ношение брекет-системы или элайнеров с целью коррекции окклюзии благоприятно сказывается на состоянии всей зубочелюстной системы.
Выявление артроза или анкилоза височно-нижнечелюстного сустава также требует привлечения профильных специалистов. Специальность врача будет определяться причиной развития дегенеративно-дистрофических процессов в тканях ВНЧС. Обменные нарушения, травмы, инфекции будут требовать дополнительного обследования и составления индивидуального плана лечения.
Оказание первой помощи
Вывих или подвывих сустава, случившийся впервые, может вызвать острую боль. Такую же по интенсивности боль может вызвать и дисфункция сустава. Независимо от причины появления неприятных ощущений, необходимо сделать следующее:
обеспечить суставу покой: не есть, как можно меньше говорить;
принять обезболивающее средство;
обратиться к врачу как можно скорее и пройти необходимое обследование.
Специалисты категорически не рекомендуют греть больной сустав, если причина появления боли неизвестна. При дисфункции тепловое воздействие может привести к некоторому облегчению состояния, а при вывихе наоборот повредит. Под воздействием тепла к тканям усиливается приток крови, что способствует развитию отека и затрудняет вправление. Таким образом, пытаясь оказать себе или близкому человеку помощь, можно по незнанию серьезно навредить.
Вы можете пройти бесплатную диагностику и получить бесплатную консультацию
Врач-ортодонт даст медицинское заключение: вам лучше подходят брекеты, виниры или элайнеры