Sars cov 2 что означает вакцина
Кратко о коронавирусе SARS-COV-2 и его мутациях
В последнее время в некоторых странах мира зафиксированы случаи повторного заражения (реинфекции) возбудителем новой коронавирусной инфекции под названием COVID-19.
Также установлено, что если человек заболевает снова, то это, скорее всего, связано со встречей с другим вариантом той же инфекции. Кроме того, известно, что в этом случае заболевание может протекать в тяжелой форме.
ЧТО ТАКОЕ ШТАММ КОРОНАВИРУСА SARS-COV-2?
Геном SARS-CoV-2 представляет собой длинную последовательность РНК, состоящую почти из 30 000 символов (нуклеотидов), которые работают в строгой последовательности. Этот порядок может измениться: если каждая новая копия вируса собрана в одном из этих соединений, может произойти ошибка — замена одного нуклеотида другим — и в результате код всей цепи немного изменится. В каждом новом» хозяине» геном вируса изменяется незначительно.
Эти изменения могут быть очень незначительными, но они позволяют установить связь между инфицированными людьми или следовать по пути, который выбрал вирус. Под словом «племя» ученые подразумевают генетически иную ветвь вируса, которая отличается от своего «отца» одной или несколькими мутациями. Разница может составлять лишь долю процента от общего генома, но каждая новая последовательность РНК может вызвать новую ветвь вируса, то есть новый штамм.
Скорость, с которой происходят генетические изменения, варьируется от вируса к вирусу, и SARS-CoV-2 мутирует относительно медленно. Большинство геномов этого вируса отличаются друг от друга небольшим количеством точечных заменителей, а число отличий от исходного варианта не превышает 30-почти 30 тысяч нуклеотидов.
КАКИЕ ШТАММЫ КОРОНАВИРУСА СУЩЕСТВУЮТ?
Основных штаммов нового коронавируса семь, они начинались с букв GR, G, GH, O, S, L и V. С индексом L — вирус был обнаружен в декабре 2019 года в Ухане, Китай. Но теперь он постепенно исчезает.
Остальные штаммы неравномерно распределены по всему миру: на каждом континенте, как правило, наиболее распространены не более двух основных вариаций.
ЧТО НУЖНО ЗНАТЬ О СТРУКТУРЕ И ДЕЙСТВИИ КОРОНАВИРУСА SARS-COV-2?
Последний импортируется не из Китая, а из других азиатских стран. Эти два штамма были обнаружены в 99% образцов, протестированных в России. На рисунке схематически показано, как проявляет себя коронавирус в отношении человека.
КАК РАЗВИВАЛСЯ КОРОНАВИРУС SARS-COV-2 В РОССИИ?
Общее число мутаций, обнаруженных в секвенированных геномах вируса SARS-CoV-2, составляет многие тысячи, но лишь немногие из них были зарегистрированы и стабильно наследуются.
Сейчас таких единичных мутаций насчитывается около 22, они произошли в январе-марте этого года. Позднее новые племена перестали широко распространяться, т. е. до начала эпидемии в России в геноме вируса стабильно регистрировались три основные группы мутаций, которые, согласно исследованию Роспотребнадзора, формировали «три ветви эволюционного развития».
К концу марта 2020 года развитие этих трех основных направлений и циркулирующих штаммов с мутациями в генах orf1b (P314L) и S (D614G) замедлилось. Эти две мутации были основными долгосрочными изменениями в геноме вируса SARS-CoV-2, подчеркивается в исследовании.
Роспотребнадзор считает, что мутация в гене S связана со снижением патогенности (способности вызывать заболевания, попадающие в организм). Агентство отмечает, что это также связано с улучшением лечения пациентов во время пандемии. Влияние мутации в гене orf1b (P314L) до сих пор плохо изучено.
Вирусы постоянно мутируют, но коронавирусы мутируют гораздо медленнее, чем другие РНК-вирусы. Несмотря на активную циркуляцию по всему миру, SARS-CoV-2 изменился менее чем на 0,1% по сравнению с вирусом, первоначально выделенным в Китае 11 месяцев назад.
Основные изменения были выявлены в первые месяцы размножения, и распространенные в настоящее время варианты вируса аналогичны тем, которые были выделены весной. Штамм S (D614G) в настоящее время является предметом пристального внимания ученых.
Впервые он был обнаружен в Индонезии в августе 2020 года; в то время сообщалось, что этот штамм был в 10 раз более заразным, чем исходный штамм вируса. Некоторые исследования, проведенные в Forerunner (т. е. не рецензируемые и не опубликованные в научных публикациях), заключают, что эта мутация действительно может иметь более высокую инфекционную способность и более высокую вирусную нагрузку при заражении этой разновидностью. Но окончательных решений нет. Вирус быстро замещает S (Спайк) вирион в поверхностном белке, что повышает переносимость (свойство инфекционных заболеваний, венерических организмов — здоровых), но не клиническое течение заболевания, так как другие различия в штаммах вируса минимальны.
Первые варианты вируса двух мутаций, распространенные в России, были обнаружены в конце января 2020 года в Китае, а затем и в Австралии. В феврале 2020 года эти варианты были обнаружены в большинстве западноевропейских стран, Саудовской Аравии, США, Канаде, Мексике, Бразилии, Марокко и Сенегале. Детальное сравнение геномов вирусов в России и за рубежом показывает, что в стране циркулируют штаммы, завезенные из Западной Европы. Они были отправлены в марте и апреле 2020 года.
Коронавирус очень мало мутировал за эти девять месяцев и не изменился в местах, ответственных за проявления эпидемического процесса, за его, скажем так, агрессивность и ожесточенность. Минздрав России считает, что вирус обладает низкой способностью к мутациям — он накапливает всего около двух точечных изменений в месяц, то есть за год может произойти около 24 мутаций. Распространение основных вариантов вируса, циркулирующих в России, в целом аналогично распространению в Европе.
Есть некоторые различия, но у нас нет оснований полагать, что эти различия каким-то образом изменяют клиническое течение или эпидемиологию COVID-19 в России по сравнению с европейскими странами. Роспотребнадзор сообщил, что ежемесячно ученые ФБУН ГНЦ совместно с РИЦ «Вектор» полностью расшифровывают более 150 геномов нового коронавируса. Полученные ими данные будут использованы для анализа актуальности используемых диагностических тест-систем, выявления завозных случаев заболевания и оценки региональных особенностей генетического разнообразия SARS-CoV-2.
Сейчас геномы вирусов секвенируются и собирают данные в различных лабораториях по всему миру, в том числе в российском центре имени Чумакова. Ученые, по ее словам, будут коррелировать геномы вирусов с клинической картиной пациентов, от которых они изолированы, что прольет свет на важность наиболее распространенных мутаций. Она признает, что изучение влияния каждой конкретной мутации на клиническую картину КОВИДА-19 сложно.
Ученые должны изучить важность каждой конкретной мутации для структуры мутировавших белков и определить роль этих мутаций в развитии клинических симптомов и повреждении легких в экспериментах на животных. В настоящее время разрабатываются, анонсируются и регистрируются всё новые вакцины против SARS-CoV-2.
ДОЛЖНЫ ЛИ МЫ БОЯТЬСЯ МУТАЦИЙ?
Важен также вопрос о различном воздействии инфицированных, например, могут ли некоторые штаммы быть более заразными, чем другие. Из заявлений Роспотребнадзора следует, что мутации вируса не так уж плохи. Однако в научной литературе уже сообщалось о нескольких случаях повторной коронавирусной инфекции. Для повторного выявления инфекции ученые каждый раз проверяют генетический состав возбудителя и убеждаются, что штамм вируса отличается от первого, чем вызывает заболевания, — иначе нельзя с уверенностью сказать, что это вторичная инфекция, а не длительный первичный случай. Голландское информационное агентство BNO подсчитывает все повторяющиеся заболевания, когда-либо записанные, и сопровождает их ссылкой на источник.
По данным агентства, во всем мире известно 24 случая повторных инфекций, один из которых был смертельным. 89-летний пациент из Нидерландов скончался от рака. Повторные случаи заражения также произошли в Гонконге, Бельгии, США и Эквадоре. Каждый день в России почти 20 тысяч случаев, некоторые из которых связаны с вирусами, издавна циркулирующими в стране, частично с импортными вариантами, связанными с инфекциями в других странах, часто очень далекими.
Поэтому, конечно, можно импортировать, а затем изолировать вариант вируса, который ранее не был обнаружен в России, как это было недавно в Норвегии. Однако это не означает немедленного изменения эпидемиологической ситуации с Ковид-19.
В октябре 2020 года The Lancet опубликовала исследование, в котором были описаны два случая повторной коронавирусной инфекции. У пациента из американского штата Невада болезнь была более тяжелой после очередной инфекции. 25- летний мужчина должен был попасть в больницу из-за недостатка кислорода, и компьютерная томография показала, что у него вирусная пневмония.
Ученые обнаружили, что он был заражен другим штаммом, генетически отличным от предыдущего возбудителя. Таким образом, более раннее воздействие SARS-CoV-2 не может гарантировать полный иммунитет. Все люди, независимо от того, был ли ранее диагностирован коронавирус или нет, должны принимать те же меры предосторожности.
БУДУТ ЛИ ВАКЦИНЫ ЭФФЕКТИВНЫМИ, ЕСЛИ ВИРУС МУТИРУЕТ?
До сих пор ученые считают, что вакцины, разработанные во всем мире для борьбы с первыми штаммами нового коронавирус, будут столь же эффективны против новых мутаций. Ученые пояснили, что большинство вакцин, разработанных во всем мире, были смоделированы оригинальным штаммом d-вируса, который чаще встречается в последовательностях, опубликованных в начале пандемии.
С тех пор вирус мутировал в штамм G, вариации которого в настоящее время доминируют в мире. Исследователи были обеспокоены тем, что эта мутация негативно повлияет на эффективность разработанных вакцин. Несмотря на мутацию d614g в белке, эксперименты и моделирование подтвердили, что вакцины остаются эффективными.
Наиболее распространенный штамм G, вероятно, не требует частого выбора новых вакцин, в отличие от гриппа, который требует разработки вакцин против циркулирующих штаммов каждый год. Поскольку различия в штаммах, циркулирующих в России, минимальные, они, вероятно, существенно не влияют на структуру вирусных белков.
Таким образом, созданные и применяемые вакцины от COVID-19, не нужно воспроизводить каждый год.
Составили: канд. мед. наук, доцент Гуменюк С.А., врач-оториноларинголог Байчорова О.Х. , 2021 год
Ответы на наиболее часто задаваемые вопросы о вакцинации против коронавирусной инфекции
Какие вакцины от ковид-19 существуют, чем вакцины отличаются друг от друга?
В России на сегодняшний день для проведения иммунизации против новой коронавирусной инфекции применяются вакцины: ГамКовидВак и ЭпивакКорона, на подходе вакцина КовиВак, которую разработал федеральный научный центр исследований и разработки ИЛП им. Чумакова.
Что за вакцина «Гам-КОВИД-Вак»?
Вакцина разработана в Национальном исследовательском центре эпидемиологии и микробиологии имени Н.Ф. Гамалеи Минздрава России. Вводится двукратно, с интервалом в 3 недели (21 день). Полноценный иммунитет формируется только через 42 дня после первого введения вакцины.
Вакцина «Гам-КОВИД-Вак» – комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой вирусом SARS-CoV-2, получена биотехнологическим путем, при котором не используется вирус SARS-CoV-2. Это раствор для внутримышечного введения.
Препарат состоит из двух компонентов: компонент I и компонент II.
В состав компонента II входит вектор на основе аденовируса человека 5 серотипа, несущий ген спайкового белка S вируса SARS-CoV-2.
Первый этап запускает иммунный ответ, а второй разгоняет и усиливает его.
Хранение вакцины в виде замороженного раствора осуществляется при температуре ниже минус 18 градусов. Срок годности: 6 месяцев.
В ответ на появление в организме чужеродного белка происходит формирование полноценного антительного и клеточного иммунитета.
Будет ли иммунитет от прививки вакциной ГамКовидВак краткосрочным или долгосрочным?
Двукратная схема введения позволяет сформировать длительный иммунитет. Опыт применения векторных вакцин (при двукратной схеме введения) показывает, что иммунитет сохраняется до двух лет и более.
Что за вакцина «ЭпиВакКорона»?
Разработана Государственным научным центром вирусологии и биотехнологии «Вектор». Вводится двукратно, с интервалом в 2-3 недели.
Иммунитет формируется через 35-40 дней после первой вакцинации.
«ЭпиВакКорона» – рекомбинантная конъюгированная вакцина. Представляет собой химически синтезированные пептидные антигены трех фрагментов S-белка вируса SARS-CoV-2, конъюгированные с белком-носителем и адсорбированные на алюминий-содержащем адъюванте (алюминия гидроксиде). Консервантов и антибиотиков вакцина не содержит.
Содержат ли вакцины живой вирус?
Ни одна из отечественных вакцин на сегодняшний день применяющихся против коронавируса (ГамКовидВак и ЭпиВакКорона) не содержит живой вирус или его компоненты.
Третья вакцина, которая Классическая инактивированная вакцина КовиВАк, созданная научным центром им. Чумакова, вирус SarsCoV-2 в ней инактивирован, убит.
Где можно сделать прививку?
Вакцина ГамКовидВак доставлена во все медицинские организации республики. Прививочные пункты развернуты на базе медицинских поликлинических организаций районов и городов КБР, имеющих лицензию на осуществление вакцинации, все пункты оборудованы специальными медицинскими холодильниками с морозильными камерами и морозильниками для хранения и транспортировки вакцины и приборами контроля температуры. Также в организации выезжают прививочные бригады для проведения иммунизации по месту работы. Для этого необходимо созвониться с поликлиникой к которой территориально прикреплена организация, проинформировать поликлинику о количестве желающих привиться.
Какие документы нужно взять с собой на вакцинацию?
Нужно ли делать анализ на антитела к SARS-CoV-2 или ПЦР-тест перед вакцинацией?
При подготовке к вакцинации против COVID-19 проведение лабораторных исследований на наличие иммуноглобулинов классов G и M к вирусу SARS-CoV-2 не является обязательным.
Не рекомендовано вакцинироваться лицам, имеющим положительные результаты исследования на наличие иммуноглобулинов классов G и М к вирусу SARS-CoV-2, полученные вне рамок подготовки к иммунизации.
Исследование биоматериала из носо- и ротоглотки методом ПЦР (или экспресс-тестом) на наличие коронавируса назначается бесплатно врачом только при наличии какого-либо симптома заболевания в течение последних 14 дней.
Кто может записаться на прививку?
Вакцинацию против COVID-19 вакциной «Гам-КОВИД-Вак» проводят всем гражданам, не имеющим медицинских противопоказаний. Прививка делается бесплатно с добровольного согласия гражданина.
В приоритетном порядке вакцинации подлежат лица из групп риска:
– лица старше 60 лет;
– работники социальной сферы и другие, работающие с большим количеством людей;
– люди с хроническими заболеваниями.
Будет ли вакцинация добровольной?
Любой россиянин может написать добровольный отказ от получения вакцины от COVID-19. Однако отсутствие прививок может повлечь некоторые ограничения. Человеку, отказавшемуся от вакцинации, может быть отказано в устройстве на работу или отстранение от работы в образовательном, медицинском или социальном учреждении при угрозе эпидемии.
Запись на прививку обязательна?
Запись обязательна, поскольку каждый флакон с вакциной рассчитан на пять человек. При записи операторы формируют группы именно по пять человек. Прививку можно сделать в пункте вакцинации, ближайшем к вам по месту проживания, работы или учебы. Записаться в лист ожидания можно по телефону поликлиники, где развернут пункт вакцинации, либо на портале Госуслуги.
Эффективна ли вакцина?
Эффективность и безопасность вакцины ГамКовидВак клинически доказана. Как отмечено в публикации авторитетного медицинского журнала The Lancet (от 4 февраля), международные эксперты подтвердили высокую эффективность и безопасность вакцины. За время испытаний антитела выработались у 92 % привитых, а клеточный иммунный ответ сформировался у 100% добровольцев. А уровень антител до полутора раз выше, чем у переболевших COVID-19.
Вакцина ГамКовидВак в сравнении с вакциной ЭпиВакКорона более реактогенна, но более иммуногенна, так как иммунный ответ на неё более продолжительный до 2-х и более лет.
Будет ли вакцинация от COVID-19 ежегодной?
Минздрав РФ внес вакцинацию от COVID в национальный календарь профилактических прививок. Прививочный календарь предусматривает два вида вакцинации: профилактическую и по эпидемическим показаниям.
Профилактические прививки обеспечивают иммунизацию против распространенных инфекций, широко распространенных в человеческой популяции: кори, краснухи, паротита, полиомиелита, ветряной оспы, дифтерии, гриппа, туберкулеза, гепатита В, столбняка и других.
Иммунизация по эпидемическим показаниям проводится при угрозе возникновения различных эпидемий и вспышек зоонозных инфекций, в том числе для групп риска. Самый известный пример – сезонная вакцинация от клещевого энцефалита.
Отметим, что Минздрав РФ отнес прививки от коронавируса к вакцинации по эпидемическим показаниям. В соответствии с ФЗ об иммунопрофилактики инфекционных заболеваний № 157 ст. 10 иммунизация в условиях режима повышенной готовности является обязательной для групп, обозначенных в приказе.
Закон «Об иммунопрофилактике инфекционных болезней» гарантирует гражданам:
– медицинский осмотр и при необходимости медицинское обследование перед вакцинацией;
– получение медицинской помощи в случае осложнений;
– социальную поддержку при возникновении серьезных поствакцинальных осложнений;
– отказ от прививок, лицам, которые не входят в категорию работников, требующих обязательную иммунизацию.
Какие есть показания к вакцинированию?
Профилактика новой коронавирусной инфекции (COVID-19) у взрослых старше 18 лет.
Какие есть противопоказания к вакцинации?
– гиперчувствительность к какому-либо компоненту вакцины или к вакцине, содержащей аналогичные компоненты;
– тяжелые аллергические реакции в анамнезе;
– острые инфекционные и неинфекционные заболевания;
– обострение хронических заболеваний (вакцинацию проводят не ранее чем через 2-4 недели после выздоровления или ремиссии);
– беременность и период грудного вскармливания;
Что делать, если после вакцинации поднялась высокая температура? Какими могут быть реакции на вакцинацию от COVID-19?
После вакцинации пациент должен находиться 30 минут под наблюдением медицинского персонала.
После прививки возможны индивидуальные поствакцинальные реакции организма, которые от возраста не зависят. Допускаются повышение температуры в первые три дня после введения вакцины, слабость, снижение аппетита. При сохранении высокой температуры и плохого самочувствия необходимо обращаться в медицинские организации по месту жительства.
Рекомендуется
В течение трех дней после вакцинации не мочить место инъекции, не посещать сауну, баню, не принимать алкоголь, избегать чрезмерных физических нагрузок. При покраснении, отёчности, болезненности места вакцинации принять антигистаминные средства. При повышении температуры тела после вакцинации – нестероидные противовоспалительные средства.
Необходимо ли соблюдать самоизоляцию после вакцинации?
Самоизоляция после прививки не требуется. Вакцина не содержит патогенный для человека вирус, вызывающий COVID-19, поэтому заболеть и заразить окружающих после прививки невозможно.
Можно ли после вакцинации ходить без маски?
Вакцина против COVID-19 в настоящее время не отменяет для привитого пациента необходимость пользоваться средствами индивидуальной защиты органов дыхания и соблюдать социальную дистанцию.
Можно ли использовать вакцину для лечения уже заболевших людей?
Вакцина используется для профилактики инфекции. Любое инфекционное заболевание является временным противопоказанием для вакцинации.
Где можно задать вопросы о вакцинации от COVID-19?
В министерстве здравоохранения КБР и в Управлении Роспотребнадзора по КБР открыта «горячая линия» о проведении массовой вакцинации. Задать вопросы можно позвонив по телефону с 9:00 до 18:00.
Телефон «горячей линии»: 42-19-83, 42-26-78
Записаться на вакцинацию можно в ближайшей поликлинике по месту жительства.
Если вы не смогли записаться на вакцинацию или не удовлетворены организацией процедуры, подайте жалобу в Управление Роспотребнадзора по КБР или в МЗ КБР.
Каким образом исследовалась безопасность вакцин от COVID-19?
«Гам-Ковид-Вак» (торговая марка «Спутник V»)
Вакцина прошла все необходимые испытания безопасности и эффективности на нескольких видах животных (грызуны и приматы), позже вакцина была испытана на двух группах добровольцев.
«Эпи-Вак-Корона»
Также прошла все необходимые испытания безопасности.
Если я переболел гриппом, может ли у меня теперь быть иммунитет к Covid-19?
В первую очередь необходимо помнить, что вирус гриппа тоже опасен. Поэтому от него надо вакцинироваться.
Вместе с тем, если у человека уже есть иммунитет от гриппа (он переболел или вакцинировался), то это может стать хорошим подспорьем для организма в случае заболевания коронавирусом. Однако защитный иммунитет от коронавируса в результате заболевания или прививки против гриппа не формируется.
В условиях распространения обеих инфекций вакцинация от гриппа становится крайне важной. Прививка поможет избежать сочетания заболеваний, что, как правило, способствует более тяжелому течению и развитию осложнений.
Я хочу сделать прививку, но недавно простыл и кашлял, как мне быть?
Если не были проведены исследования во время плохого самочувствия на выявление антигена SARS-CoV-2 и прошло уже более 2-х недель, на сегодняшний день у Вас хорошее самочувствие, то можно записаться на проведение иммунизации.
Вакцины против SARS-CoV-2: отчет о ходе работы
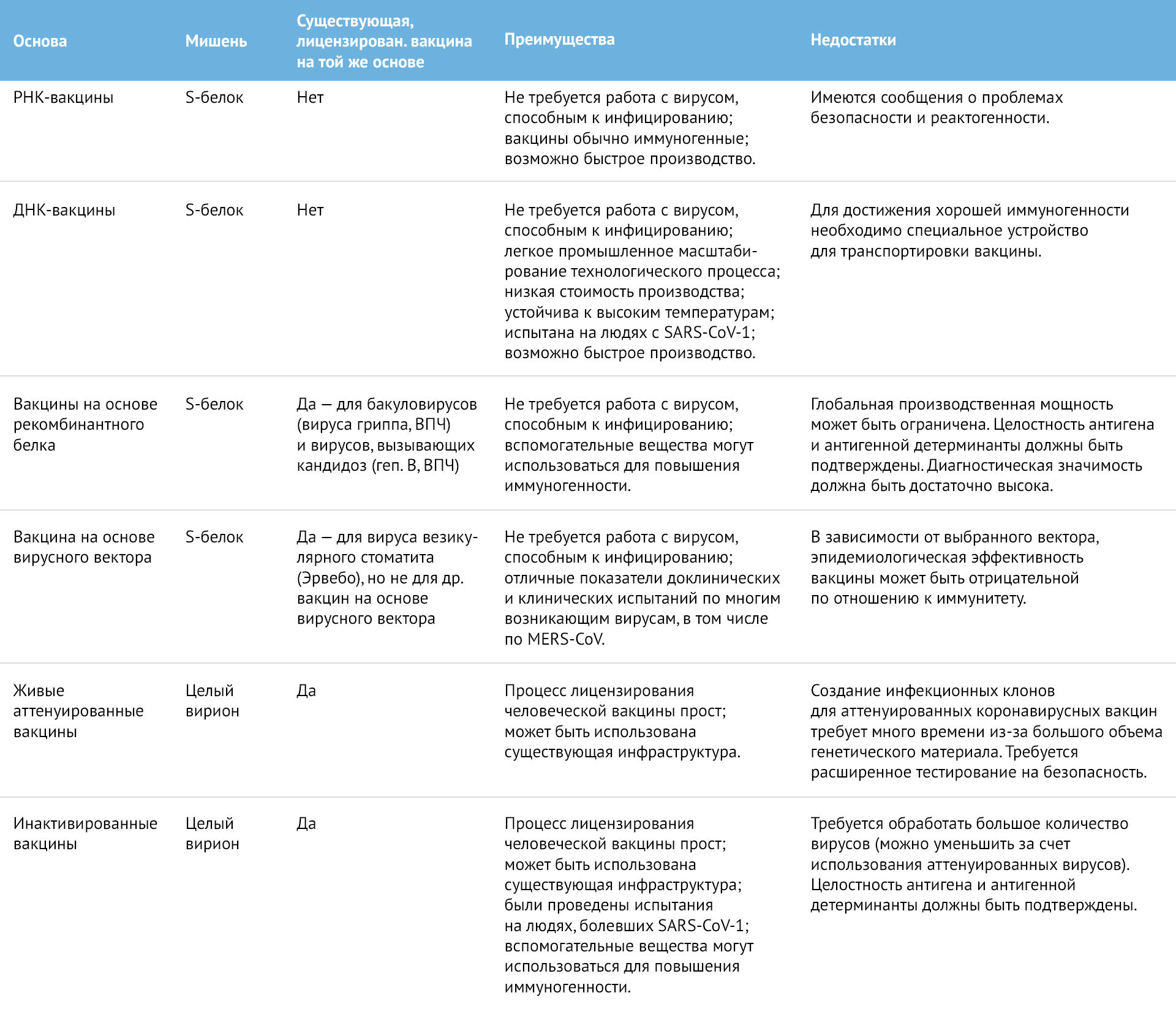
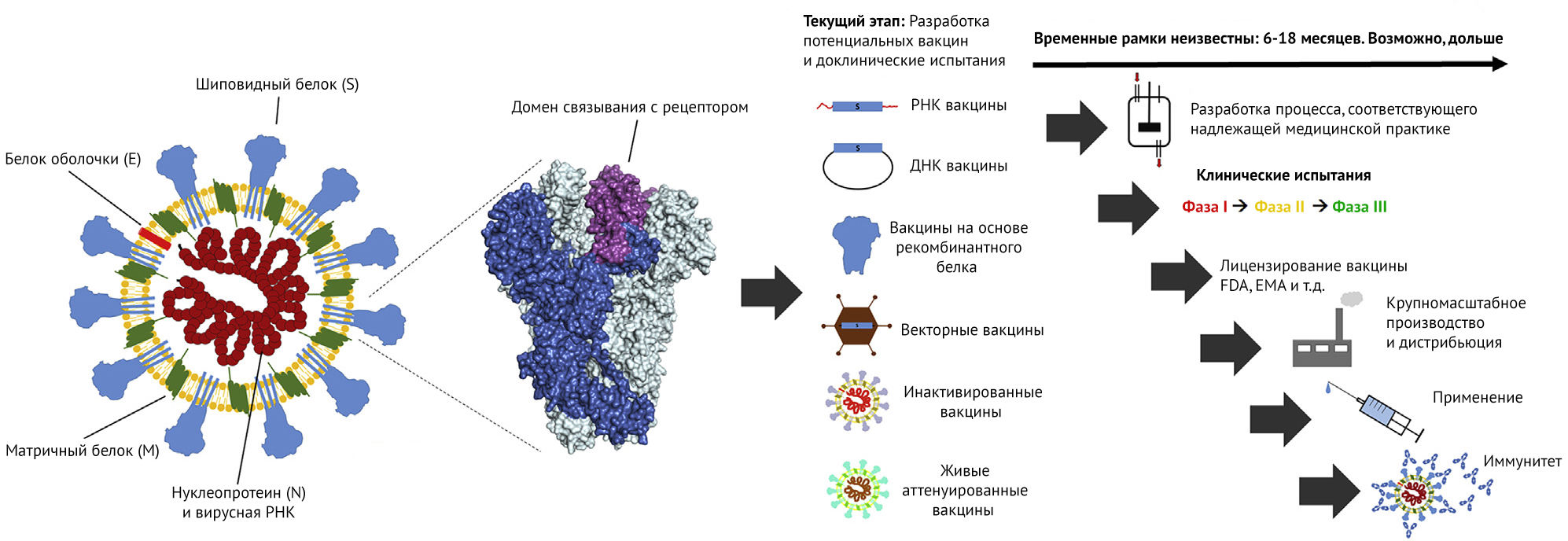
Почему так долго? В настоящее время не существует вакцин от коронавируса. Кроме того, многие используемые технологии (методы производства, векторы и т.д.) являются новыми и требуют тщательной проверки на безопасность. Была определена мишень для вакцины — S-белок, и в настоящее время идет подбор соответствующих вакцин. Как правило, за этим следуют два важных шага, которые обычно необходимо провести до того, как вакцина будет подвергнута клиническим испытаниям.
Во-первых, вакцина тестируется на животных, чтобы убедиться, что она является работоспособной. Тем не менее, подобрать животных для испытания в отношении SARS-CoV-2 может быть проблематично. Вирус не растет у диких мышей и вызывает только легкую форму заболевания у трансгенных животных, экспрессирующих человеческий ангиотензинпревращающий фермент-2 (АПФ-2). К другим потенциальным животным для испытаний относятся хорьки и приматы, в отношении которых проводятся исследования патогенности. Даже при отсутствии животных,болеющих так же, как человек, можно оценить работает ли вакцина, поскольку сыворотка вакцинированных животных может быть протестирована в ходе анализов на нейтрализацию in vitro. В этих случаях также необходимо собирать данные о безопасности после вакцинации на предмет наличия осложнений, таких как те, которые были обнаружены при вакцинации против атипичной пневмонии (SARS-CoV-1) и вируса MERS-CoV.
Во-вторых, вакцины должны быть протестированы на токсичность у животных, например, у кроликов. Обычно оценка вирусной нагрузки не является частью этого процесса, поскольку оценивается только безопасность вакцины. Это тестирование, которое должно проводиться в соответствии с Надлежащей лабораторной практикой (GLP), как правило, занимает около 3-6 месяцев. Для некоторых типов вакцин часть испытаний на безопасность может быть пропущена, если уже имеются достаточные данные по аналогичным вакцинам, изготовленным по тому же технологическому процессу. Вакцины, предназначенные для использования на человеке, производятся в рамках, соответствующих действующей Надлежащей производственной практике (cGMP), чтобы обеспечить постоянное качество и безопасность использования вакцин. Для этого требуются специальные помещения, обученный персонал, надлежащая документация и сырье, которое было произведено с целью обеспечения качества cGMP.
Все эти процессы должны быть разработаны или изменены, чтобы соответствовать вакцинам против SARS-CoV-2. Для многих потенциальных вакцин, находящихся на доклинической стадии, такие процессы еще не разработаны, и все придется начинать с нуля. Как только будут получены достаточные доклинические данные и изготовлены первые партии вакцин, отвечающие качеству cGMP, могут быть начаты клинические испытания. Как правило, клиническая разработка вакцин начинается с небольших испытаний I фазы для оценки безопасности потенциальных вакцин у человека. За ними следует фаза II (разработка рецептуры и дозировки для первоначального доказательства эффективности) и, наконец, фаза III, в ходе которой эффективность и безопасность вакцины должны быть продемонстрированы в когорте с большой выборкой. Однако в такой чрезвычайной ситуации, как нынешняя, эта схема может быть сжата, и может быть разработана ускоренная схема нормативного утверждения. Если эффективность будет доказана, вакцина может быть лицензирована регулирующими органами.
Другим важным моментом является то, что есть необходимость в производственных мощностях для производства достаточного количества вакцины соответствующего качества. Для вакцин, основанных уже на существующих, например, инактивированных или живых ослабленных вакцинах, этого добиться достаточно легко, поскольку может быть использована существующая инфраструктура (табл. 1). Для вакцин, основанных на новых технологиях, например, мРНК, производственные мощности необходимо создавать с нуля, и это, как правило, занимает время. Это замечательно, если будет доступно даже ограниченное число доз вакцины для защиты медицинских работников и наиболее уязвимых слоев населения, но конечная цель все же должна заключаться в том, чтобы сделать вакцины доступными для всего населения планеты. Это будет непросто. Даже для вакцин против вируса гриппа, для которых существует много производственных мощностей в странах с высоким уровнем доходов, а также в странах с низким и средним уровнем доходов, спрос на них в случае пандемии значительно превысил бы производственные мощности.
Таблица 1 | Обзор методов и технологий производства вакцин от SARS-CoV-2
Наконец, требуется время для распространения вакцин и введения их в действие. Для вакцинации значительной части населения, вероятно, потребуются недели. Учитывая, что в настоящее время население наивно относится к SARS-CoV2, весьма вероятно, что потребуется более одной дозы вакцины.
В таких случаях обычно используются режимы первичной вакцинации, а вторая прививка ставится с интервалом в 3–4 недели. Вполне вероятно, что защитный иммунитет будет выработан только через 1–2 недели после второй вакцинации. Таким образом, к этому сроку добавляется еще 1–2 месяца. Даже если будут найдены короткие пути для прохождения нескольких этапов, упомянутых выше, маловероятно, что вакцина будет доступна раньше, чем через 6 месяцев после начала клинических испытаний. Реалистичным будет предположить, что вакцины против SARS-CoV-2 не будут доступны еще в течение 12–18 месяцев.
Каковы возможные решения для сокращения этих длительных сроков в будущем? Одна из возможностей заключается в создании производственных мощностей, которые, по возможности, будут повсеместны, и которые могут быть задействованы в случае появления новых вирусов. С сегодняшней точки зрения, только несколько видов вирусов могут вызвать респираторные заболевания, которые приведут к быстрому глобальному распространению. Наблюдение за животными в сочетании с исследованиями характеристик вирусов может выявить иные вирусы, которые могут вызывать пандемии. Потенциальные вакцины, использующие эти изоляты, затем могут быть произведены, протестированы на животных для определения механизмов защиты и протестированы на людях для установления безопасности вакцин. Маловероятно, что те же самые вирусы, которые были выбраны в качестве потенциальных, впоследствии вызовут вспышки. Однако, если потенциальная вакцина достаточно близка к уже используемым, то вакцины для новых вирусов могут быть разработаны гораздо быстрее и сразу же переведены в более поздние фазы клинических испытаний (в то время как крупномасштабное производство наращивается во всем мире).
Кроме того, можно было бы производить вакцины на основе уже имеющихся даже в том случае, если они не совсем соответствуют штамму, вызывающему вспышку (стратегия, которая в настоящее время используется для вакцин против вирусов птичьего гриппа H5 и H7). Это позволило бы обеспечить ответные меры в течение нескольких недель и потенциально могло бы остановить распространение вируса до того, как он приведет к пандемии. Альтернативным, но сложным решением была бы разработка широко защитных вакцин, охватывающих целые семейства вирусов или родов. Эта работа продолжается в отношении вирусов гриппа и потенциально может быть применена к коронавирусам или, по крайней мере, к бетакоронавирусам. Оба эти варианта являются дорогостоящими и требуют глобального политического действия и дальновидности.
Клинические испытания с применением нуклеотидного аналога ремдесивира и ингибиторов протеазы, а также других вариантов лечения, проводятся в Китае и США. Получить результаты испытаний планируется в течение нескольких недель. Испытания на животных, в том числе и на приматах, показали активность ремдесивира в отношении коронавирусов, ассоциированных с атипичной пневмонией (SARS-CoV-2),а также в отношении MERS-CoV. Ремдесивир также тестировался для лечения Эболы у человека (и был признан менее успешным, чем другие методы лечения, согласно Mulangu и др., 2019), поэтому уже существуют данные касательно безопасности этого терапевтического средства, что должно ускорить процесс клинических испытаний в отношении SARS-CoV-2. Механизм действия ремдесивира как нуклеотидного аналога не до конца ясен, но он, скорее всего, предотвращает синтез РНК, приводит к инкорпорационному мутагенезу или и то, и другое.
Кроме того, комбинация двух лицензированных ВИЧ-ингибиторов — лопинавира и ритонавира — также участвует в клинических исследованиях. Лопинавир является истинным ингибитором протеазы, в то время как ритонавир изначально задумывался как ингибитор протеазы, но, как выяснилось позже, он увеличивает период полураспада лопинавира путем ингибирования цитохрома Р450. Эта комбинация использовалась для лечения SARS-CoV-1 в 2003–2004 гг. и показала обнадеживающие результаты. Эффективность данной комбинации была недостаточной у мышей, но хорошо заметна в испытаниях на приматах, зараженных MERS-CoV. Механизм действия лопинавира ясен не до конца, но он, вероятно, ингибирует одну или несколько коронавирусных протеаз.
Другие варианты лечения в текущих или планируемых клинических испытаниях включают введение дозы рекомбинантного человеческого АПФ-2 для нейтрализации вируса и предотвращения повреждения легких, а также использование противовирусного препарата арбидол, ингибитора слияния. Другим интересным вариантом является использование в качестве лечения сыворотки реконвалесцента, — клинические испытания данного метода проводятся в Китае и США. Аналогичным образом можно было бы использовать поликлональный человеческий иммуноглобулин G (IgG), полученный от трансгенных коров, потому что данная методика была успешно использована в отношении MERS-CoV в испытаниях на животных, и была доказана ее эффективность в клинических испытаниях. Многие из этих испытаний покажут результаты в течение нескольких месяцев, и если ремдесивир, лопинавир или ритонавир покажут свою эффективность, они потенциально могут быть широко использованы в ближайшее время. Уже имеются данные об использовании данных препаратов при лечении инфекции, вызванной SARS-CoV-2.
Разработка вакцин для человека может занять годы, особенно когда используются новые технологии, которые не были тщательно протестированы на безопасность и не развиты до серийного производства. Из-за того, что коронавирусных вакцин на рынке нет, соответственно и нет потенциала для их крупномасштабного производства (табл. 1), поэтому мы должны будем создавать это все с нуля. Делать подобное достаточно трудоемко и может занять много времени (рис. 1). Коалиция по инновациям в сфере готовности эпидемиям (The Coalition for Epidemic Preparedness Innovation (CEPI)) выделила средства нескольким новаторским игрокам на этом рынке, и многие из них, скорее всего, в конечном итоге преуспеют в создании вакцины против SARS-CoV-2.
Все эти подходы имеют свои преимущества и недостатки (табл. 1), и невозможно предсказать, какая из них будет быстрее доведена до ума и окажется успешнее. «Johnson & Johnson (J&J)», и «Sanofi» недавно объединили усилия по разработке вакцин против атипичной пневмонии SARS-CoV-2. Однако «J&J» использует экспериментальную вирусную вакцину, которая еще не лицензирована. Вакцина «Sanofi» будет создана с использованием технологии, похожей на ту, что применяется при создании лицензированной вакцины «Flublok» — рекомбинантной вакцины против вируса гриппа, однако до стадии, когда ее можно будет использовать для вакцинации населения, могут пройти еще месяцы, если не годы.